
- •Раздел 1
- •Амбулаторная хирургия. Фап
- •Этика и деонтология в хирургии
- •Понятие о хирургической инфекции
- •Асептика и антисептика. Дезинфекция
- •Кровотечение. Гемостаз
- •Инфузии и трансфузии
- •4 Мл внутривенно;
- •Обезболивание
- •Мин) его введением. Седативный эффект достигается дропе- ридолом. Сочетание фентанила и дроперидола называется та- ламоналом.
- •Предоперационный период
- •Послеоперационный период
- •Современные методы диагностики и лечения хирургических больных
- •Оперативная хирургическая техника
- •Пункции и инъекции
- •Открытая механическая травма (раны)
- •Дренирование ран и полостей
- •Закрытая механическая травма
- •Ямс. 26. Металлические конструкции для иммобилизации перелома (гвозди, пластины, шурупы, проволока и др.)
- •Синдром длительного сдавления
- •Десмургия
- •Термические поражения
- •°Св сочетании с ветром и влажностью, особенно при повышенной потливости ног, тесной обуви, наложенном жгуте, переутомлении, кровопотере.
- •Гнойная хирургическая инфекция
- •Аэробная гнойная хирургическая инфекция
- •Анаэробная хирургическая инфекция
- •2 Раза по 50 ооо me; противостолбнячный человеческий иммуноглобулин по 30 000—40 000 me внутримышечно или внутривенно.
- •Хроническая специфическая хирургическая инфекция
- •Хроническая неспецифическая хирургическая инфекция
- •Местные трофические расстройства
- •Опухоли
- •Общие нарушения жизнедеятельности организма в хирургии и их лечение
- •% Глюкозы, утопление в пресной воде, нарушение выведения мочи почками.
Опухоли
Онкология - наука об опухолях - крупный раздел теоретической и практической медицины, изучающий причины возникновения, методы и способы диагностики, лечение и профилактику опухолей.
Основоположником советской онкологии считается Н.Н. Петров, который обосновал систему изучения опухолей, создал экспериментальную онкологию, внес большой вклад в создание первого института онкологии.
В нашей стране основателем службы онкологии по праву считается акад. Н.Н. Александров. Белорусский НИИ онкологии, руководимый в настоящее время проф. И.В. Залуцким, носит его имя.
В Республике Беларусь функционирует стройная система оказания онкологической помощи населению:
НИИ онкологии и медицинской радиологии;
« кафедра онкологии медицинского университета и академии постдипломного образования;
городские и областные онкодиспансеры - основные рабочие единицы службы, имеющие в своем составе коечный фонд и поликлиники для амбулаторного приема. В их задачи входит организация методической работы, диагностика и лечение, статистический учет и анализ результатов лечения;
онкологические кабинеты в крупных поликлиниках.
Опухоль - патологическое локальное разрастание ткани,
возникающее и развивающееся из нормальных тканей организма, но отличающееся от них особенностями роста и строения.
Для обозначения опухолевого процесса к окончанию названия ткани добавляется окончание - ома. Название опухоли зависит и от ткани, из которой развивается опухоль (липома, миосаркома).
В зависимости от строения опухоли, характера ее роста и склонности к метастазированию все опухоли делятся на доброкачественные (папиллома, аденома) и злокачественные (рак, саркома, лимфома); гормонозависимые и гармононезависи- мые.
В зависимости от ткани, из которой происходит опухоль, опухоли делятся:
на эпителиальные:
доброкачественные (папиллома, аденома);
злокачественные (рак) (рис. 67, а, б);
соединительнотканные:
из неоформленной соединительной ткани:
доброкачественные (фибромы, липомы);
злокачественные (саркомы);
из оформленной соединительной ткани:
' доброкачественные (хондромы, остеомы);
злокачественные (хондросаркомы, остеосаркома);
из ретикулярной ткани - гемопоэтической и лимфоидной (лейкозы, лимфосаркомы) (см. рис. 67, в, г);
опухоли мышечной ткани:
доброкачественные (миомы и рабдомиомы);
злокачественные (рабдомиосаркомы);
из кровеносных и лимфатических сосудов:
доброкачественные (гемангиома, лимфангиома);
злокачественные (ангиосаркома, лимфангиоэндотелиома);
из нервной ткани:
доброкачественные (невриномы);
злокачественные (нейрофибросаркомы);
опухоли из пигментной ткани (меланома) и т.д.
Доброкачественные опухоли. Признаками доброкачественной опухоли являются:
медленный рост;
четкие границы (часто имеют капсулу);
отсутствие прорастания в соседние органы и ткани;
отсутствие метастазирования;
отсутствие интоксикации организма.
Доброкачественные опухоли при росте на поверхности
кожи кроме косметического дефекта и неудобств во время гигиенических процедур, воспаления при их травматизации метастазов не дают. При росте опухоли в просвет полого органа она проявляется только в случае нарушения просвета органа (желчные пути, кишечник). Расположение опухоли рядом с сосудами и нервами, пищеводом может вызывать их сдавление. Наиболее неблагоприятная локализация доброкачественной опухоли в полости черепа, спинномозговом канале, рядом с дыхательными путями. Рост доброкачественной опухоли в полости черепа ведет к внутричерепной гипертензии.
Доброкачественные опухоли подлежат плановому оперативному лечению.
Злокачественные опухоли. Признаками злокачественной опухоли являются:
быстрый рост;
атипичность строения;
автономность развития;
способность прорастать окружающие ткани;
способность метастазировать;
вызывать интоксикацию организма;
склонность к распаду.
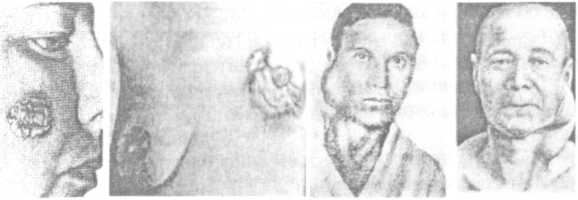
Рис. 67. Опухоли:
а - рак щеки; 6- рак молочной железы; в, г- лимфосаркома
Злокачественные опухоли (рис. 67) могут расти на поверхность или в просвет органа (экзофитный рост), но чаще они прорастают ткани органа без четких границ ткани (инфильтра- тивный рост).
По морфологии различают рак:
плоскоклеточный;
цилиндроклеточный;
аденокарциному;
скирр (много соединительной ткани);
мозговидный (слизеобразный).
Саркома бывает:
круглоклеточная;
веретеноклеточная;
гигантоклеточная;
полиморфноклеточная.
В зависимости от степени развития все злокачественные опухоли делят на четыре стадии. В основу этого деления положена система TNM, которая опирается на использование грех компонентов, или символов:
Т («тумор») - первичная опухоль;
N («нодулюс») - лимфатический узел;
М («метастазис») - отдаленный метастаз.
Символ Т, характеризующий первичную опухоль, имеет несколько вариантов:
Т0 - первичная опухоль не определяется;
Tj - опухоль до 2 см в диаметре, находится в пределах исходной ткани;
Т2 - опухоль до 5 см в диаметре, не выходит за пределы органа;
Т3 - опухоль более 5 см в диаметре, прорастающая серозные оболочки и капсулы, выходит за пределы органа;
Т4 - опухоль любых размеров, прорастающая соседние органы;
Тх - первичная опухоль без четко очерченных границ.
Символ N, отражающий степень поражения лимфатических узлов:
N0 - узлы не поражены;
N, - поражение единичного узла;
N2 - поражение нескольких региональных узлов;
N3 - поражение многих регионарных узлов более 6 см;
Nx - степень поражения лимфоузлов определить невозможно.
Символ М, отражающий отдаленные метастазы:
М0 - нет отдаленных метастазов;
М, - есть отдаленные метастазы;
Мх - наличие отдаленных метастазов неизвестно.
Таким образом, по системе TNM диагноз злокачественной опухоли по степеням выглядит так:
первая стадия: Т, 2, N0, М0;
вторая стадия: Т,_2, N,, М0;
третья стадия: Т13,N| 3, М0;
четвертая стадия: Т,^, и независимо от размеров первичной опухоли при наличии отдаленных метастазов.
Для упорядочения статистических данных, всестороннего анализа заболеваемости онкопатологией, оценки эффективности онкологической службы все пациенты разделены на клинические группы:
1а - пациенты с подозрительными на опухолевые заболеваниями;
16 - пациенты с предопухолевыми заболеваниями;
II - пациенты со злокачественными опухолями, подлежащие специальному лечению;
Па - пациенты со злокачественными заболеваниями, подлежащие радикальному лечению;
III - практически здоровые люди (излеченные);
IV - пациенты в запущенном состоянии, подлежащие симптоматическому (паллиативному) лечению.
Факторы риска возникновения опухолей:
генетическая предрасположенность (рак молочной железы у женщины чаше в 1,5-3 раза, если опухоль была у матери);
влияние окружающей среды (курение, облучение, высокий уровень канцерогенов и др.);
возраст и гормональный фон;
вирусы. Не исключается, что вирусы побуждают клетку к нерегулируемому делению и изменению генотипа клетки;
хронические заболевания, поддерживающие клетку в постоянном напряжении;
социальные (рак шейки матки, рак легких).
Канцерогены - химические вещества и физические факторы, играющие роль в возникновении опухолей. Воздействие на организм может быть прямое (облучение, ряд препаратов и химических элементов при непосредственном контакте с тканями) и опосредованное - путем образования в организме канцерогенных соединений в результате их химических превращений или активации тех или других процессов, влияющих на РНК и ДНК.
Рост опухолей. Подавляющее большинство злокачественных опухолей обладает инфильтративным ростом (эндофитный рост): опухолевые клетки не отодвигают нормальную окружающую их ткань, а прорастают ее, поэтому злокачественным опухолям характерно отсутствие четких границ. Опухоль может напоминать инфильтрат (лимфосаркома), язву (рак кожи) (см. рис. 67).
Возможен экзофитный рост опухоли в просвет полого органа в виде полипа на широком основании (рак желудка). Многие опухоли напоминают длительно незаживающие язвы, экзему (рак Педжетта).
Злокачественные опухоли также могут вызывать все те же осложнения, что и доброкачественные. Однако в клинической картине начинают проявляться более тяжелые осложнения.
Распространение опухоли в организме. В начальной стадии заболевания значительного различия между злокачественными и доброкачественными опухолями нет. И те и другие возникают локально. Дальнейшее развитие их уже приобретает существенные различия, и клиническая картина зависит от локализации опухоли, отношения к окружающим тканям, происхождения опухоли, (развитие ее из эктодермы или эндодермы), ее атипизма и т.д.
Злокачественные опухоли распространяются в организме преимущественно лимфогенным и гематогенным путями. В случае прорастания опухоли за пределы органа она проникает в прилежащий орган (пенетрирует) и поражает его. При лимфогенном метастазировании раковые клетки быстро рассеиваются по всему организму, поражая вначале регионарные лимфатические узлы по ходу лимфотока (1-й уровень). Наиболее излюбленные места их оседания - легочная ткань, печень, кости.
Опухоли соединительной ткани (саркомы) чаще распространяются током крови (гематогенная диссиминация).
Опухоли могут распространяться и по стенке протока (ин- троканаликулярное метастазирование), по оболочкам мозга (ликворное метастазирование), имплантационно (на плевре, брюшине).
Существуют типичные локализации метастазов у некоторых опухолей: рак желудка метастазирует в яичники (опухоль Крукенберга), дугласово пространство (метостаз Шницлера), надключичные лимфатические узлы (метостаз Вирхова).
Метастазирование опухолей. Метастазирование - перенос опухолевых клеток за пределы первичной опухоли с образованием вторичных опухолевых узлов в отдалении. Наиболее часто метастазы образуются в печени, легких, костях. Метастазирование не зависит от размеров первичного очага, однако чем менее дифференцированная опухоль (обладает более выраженным атипизмом клеток), тем раньше она метастазирует. Высокодифференцированные опухоли метастазируют поздно. На метастазирование влияет и происхождение опухоли, т.е. ткань, из которой она произошла. Саркомы, обладая выраженным атипизмом, метастазируют очень рано. Предполагается, что метастазирование связано с подавлением иммунитета. Возможно и избирательное поражение органов, которое также связано с особенностями иммунной реакции организма. К раннему метастазированию опухоли ведет ее травма, неполное удаление, биопсия.
Морфогенез опухолей. В образовании опухоли можно условно выделить предопухолевый период, когда опухоль как таковая еще отсутствует, и период, когда опухоль уже существует. Предопухолевый период соответствует длительно существующим хроническим воспалительным процессам (хронический атрофический гастрит, язвенный колит). «Клинический предрак» характеризуется постоянством симптомов заболевания, отсутствием эффекта от лечения, рецидивами после удаления (полипы).
В последние годы предраковые изменения эпителия называют дисплазией - отклонением от нормальной структуры клеток.
По определению ВОЗ, дисплазия - это изменение, при котором часть толщи эпителия замещена клетками, в которых отмечается различной степени атипия при неизмененной строме.
Предраки:
пороки развития;
хронические заболевания;
гиперпластические процессы;
полипозы;
эрозии;
келоидные рубцы;
анацидные состояния;
хронические язвы;
появившиеся пигментации.
В предопухолевом периоде пациенты подлежат наблюдению 2 раза в год.
Различают предраки факультативные и облигатные. Последние всегда превращаются в рак и многие из них имеют наследственное предрасположение.
Клинически злокачественные опухоли появляются исподволь в течение длительного периода времени и только в поздних стадиях заболевания, когда имеет место обширное поражение органа или уже имеются отдаленные метастазы, приобретают характерные признаки. Однако скрупулезно собранный анамнез при онкологической настороженности позволит выявить признаки, характерные для заболевания конкретного органа. Наблюдение, обследование в динамике, превентивное лечение воспалительных проявлений позволяют дифференцировать природу изменений и своевременно диагносцировать опухолевый процесс на ранней стадии заболевания.
Начало заболевания может проявиться:
физической астенизацией и психическим безразличием к ранее интересным темам;
сухим, прогрессирующим кашлем;
кровохарканием;
утомляемостью;
беспричинным похуданием;
извращением вкуса;
желудочным дискомфортом;
нарушением менструального цикла;
патологическими выделениями.
Дальнейшие клинические проявления зависят от локализации опухоли и степени поражения органа.
К признакам запущенности опухолевого процесса относятся:
желто-землистый цвет кожных покровов;
высокая СОЭ;
анемия;
истощение;
асцит;
постоянные боли;
пальпация опухоли;
системное увеличение лимфатических узлов;
склонность к тромбозам;
наличие метастазов.
Методы диагностики опухолей.Почти у 7 % больных злокачественными опухолями метастазы обнаруживаются раньше первичной опухоли. Иногда первичную опухоль обнаружить не удается.
Осмотр на возможность наличия опухоли щитовидной железы, яичек, полости рта, яичников, кожи, лимфатических узлов, прямой кишки должен стать обязательным при обычном медицинском обследовании.
Помимо анамнеза, физикальных методов диагностики, используемых во всех разделах медицины (осмотр, пальпация, перкуссия), применяются методы:
рентгенологические - определяется плотность ткани, изменение сосудистого рисунка. Часто рентгенологическое исследование дополняется введением воздуха в полости, контрастного вещества - в просвет кишечника, свищи и сосуды;
КТ - рентгенологическая томография;
ЯМР - на компьютере регистрируются изменения резонансного магнитного излучения;
позитронно-эмиссионная томография;
эндоскопические, которые позволяют не только судить об опухоли визуально, но и определить характер опухоли путем взятия биопсийного материала;
изотопные, которые позволяют судить о характере опухоли и ее распространении, изменении функции органа по накоплению изотопа;
УЗИ - плотность опухолевой ткани значительно отличается от здоровой, что влияет на отражение эхосигнала;
пункционная прицельная биопсия;
операционная биопсия;
цитологическое и гистологическое исследование операционного материала;
лабораторные методы, они наиболее эффективны при заболеваниях крови (лейкозы).
Пациенты могут обращаться по поводу проявления простуды, нарушения месячного цикла, нарушения гормонального фона и др. Необходимо заострить внимание при отсутствии эффекта от лечения пневмонии, изменения тембра голоса, работы кишечника и др.
Пути ранней диагностики:
санпросветработа - личный контакт, радио, телевидение, пресса;
личная профилактика (человек сам отвечает за свое здоровье);
врачебная - профилактические осмотры (индивидуальные, комплексные, целевые, на предприятиях; лечение хроников, контроль за группами с повышенном риском; диспансерное наблюдение пациентов с хроническими заболеваниями и своевременная их санация; своевременное направление на консультацию онколога пациентов при отсутствии эффекта от проводимого лечения);
общая - исключение или уменьшение содержания канцерогенов (задымление и загазованность): борьба с вредными привычками, защитные мероприятия для уменьшения вредности выбросов в атмосферу и др.;
скрининг-тестирование - обследование на возможное присутствия опухоли (определение скрытой крови в испражнениях, пальпация молочной железы, яичек, определение простат-специфического гормона у мужчин). Они позволяют значительно раньше выявить опухолевый процесс и значительно уменьшить летальность. При наличии признаков опухолевого процесса отрицательный скрининг-тест не может являться достоверным и требует дальнейшего обследования.
Рекомендуется проводить скрининг-тесты:
рентгенологическое исследование легких - 1 раз в год;
исследование прямой кишки - 1 раз в год после 50 лет;
исследование кала на скрытую кровь после 50 лет -1 раз в год;
исследование органов малого таза через 1-3 года между 18—40 годами, после 40 лет — ежегодно;
самообследование молочной железы после 18 лет - ежемесячно, врачебное обследование - каждые 3 года, после 40 лет — ежегодно;
маммография после 50 лет - ежегодно и др.
Принципы лечения опухолей. Лечение может быть только хирургическим, лучевым, химиотерапевтическим, гормональным, однако наиболее принятым является комбинированное, т.е. одновременное применение двух и более методов.
С целью предупреждения обсеменения организма опухолевыми клетками операции часто предшествует облучение опухолевого узла. Уничтожение возможно оставшихся (неудаленных) в очаге и циркулирующих в организме клеток достигается назначением лучевой терапии на очаг и химиотерапии в послеоперационном периоде. Консервативная терапия назначается также и при неоперабельности опухоли для замедления ее роста.
Абластика - методика удаления опухоли, направленная на предупреждение обсеменения опухолевыми клетками операционного поля и распространения их по лимфатическим и кровеносным сосудам. Абластика достигается применением электрохирургических инструментов, удалением опухоли в пределах здоровых тканей, химиотерапией в послеоперационном периоде.
В зависимости от стадии развития опухолевого процесса в онкологии применяются операции:
радикальные - полностью удаляется опухоль с региональными лимфатическими узлами;
паллиативные - выполняются для улучшения качества жизни и уменьшения страданий: удаление первичного очага при наличии метастатических узлов с наложение обходных анастомозов, разгрузочных свищей (трахеостом, колостом).
Лучевая терапия применяется в виде дистанционного и контактного облучения очага, одномоментного, непрерывного или фракционного распределения всей дозы облучения. После облучение большими дозами часто возникают лучевые дерматиты, спайки и инфильтраты.
Химиотерапия подразумевает введение в организм препаратов, непосредственно разрушающих опухолевые клетки или препятствующих их размножению. При некоторых заболеваниях (лейкозы) метод может быть основным. Выживаемость 5 лет при лейкозах - более 50 %, при лимфогранулематозе - 74 %, при раке яичника только химиотерапией - 88 %. Существует большая группа противоопухолевых препаратов: антиметаболиты, алкилирующие соединения, противоопухолевые антибиотики и др. Применение химиотерапевтических препаратов требует в связи с их токсическим действием на организм постоянного контроля показателей белой и красной крови. Появление местно-раздражающего действия, диспептического, невротического синдромов или аллергических реакций требует коррекции лечения.
При назначении гормонотерапии учитывается в первую очередь уровень мужских и женских половых гомонов, а также чувствительность некоторых опухолей к определенным гормонам (рак молочной железы, предстательной).
Могут применяться стволовые клетки, клетки киллеры. Антитела для стимуляции иммунной системы против опухоли.
Побочные эффекты лечения. Почти каждый пациент, подвергающийся воздействию лучевой или химиотерапии, испытывает некоторые побочные эффекты. Это тошнота, рвота, слабость, выпадение волос, уменьшение количества клеток крови, кровотечения, повышение температуры тела, образования инфильтратов, свищей, трофических незаживающих язв, развитие спаечного процесса, вызывающего непроходимость кишечника.
Тошноту и рвоту можно уменьшить или предотвратить, принимая противорвотные препараты, корригируя режим питания и диету, температуру пищи.
Во время лечения опухолей химиотерапевтическими препаратами и лучевой терапией может развиться цитопения - дефицит одного или нескольких типов клеток. Может также развиться анемия, нейтро- или лейкопения, тромбоцитопения. Для их устранения применяются переливания компонентов крови, изменяются дозы или графики приема лекарств, меняются компоненты лечения.
Рецидив опухоли - возникновение опухоли на том же месте после ее удаления или излечения с помощью лучевой терапии. Наиболее частыми причинами рецидива являются:
прорастание опухоли в соседние органы;
технические погрешности - неполное удаление опухоли;
оставление пораженных лимфатических узлов;
отсутствие четких границ.
Особенности работы с онкологическими больными.
При подготовке пациентов к операции необходимо учитывать значительную их астенизацию, дефицит веса, склонность к тромбозам в связи с нарушение свертывающей системы крови, анемию и лейкопению, влияние предоперационной лучевой терапии.
Сразу после выхода из наркоза онкологические больные проявляют настойчивый интерес к диагнозу и результатам операции, поэтому необходимо еще до или во время операции согласовать с оперирующим хирургом «диагноз», сообщаемый больному. Обсуждение лечения и особенностей течения послеоперационного периода проводится на посту при отсутствии больных, а лучше в ординаторской.
Всякий диагноз после операции обязан быть подтвержден гистологическим исследованием.
О всех случаях впервые выявленной злокачественной опухоли, как и запущенности опухолевого процесса, сообщается в онкодиспансер.
Меры по предупреждению нагноения послеоперационных ран значительно влияют не только на длительность стационарного лечения, но и продолжительность жизни после операции.
Злокачественная опухоль - грозный диагноз. Больные всегда встревожены и насторожены, прислушиваются к каждому слову медработника при обсуждении его статуса, поэтому деонтология с медицинской этикой в онкологии приобретают особое значение. Чуткость, отзывчивость и сострадание нужны всем больным, но особое значение они приобретают при уходе за онкологическими больными в случаях неблагоприятного прогноза. Документация должна храниться в недоступных для больных местах. Результаты обследований на руки больным не выдаются, по телефону результаты обследований «родственникам» не сообщаются. Несоблюдение деонтологи- ческих принципов общения с пациентами может привести к непредсказуемым последствиям.
Паллиативные операции часто заканчиваются наложением кишечных свищей, в ранах наблюдается распад тканей, может иметь место недержание мочи и кала, быстро образуются пролежни. Онкологические больные могут быть в тягость даже близким людям, а нередко и самим себе. В настоящее время в стране создаются хосписы по уходу за безнадежными больными, сотрудники которых должны иметь большую выдержку и терпение и чувство такта и сострадания.
