
- •Царенко с. В. Нейрореаниматология. Интенсивная терапия черепно-мозговой травмы
- •Аннотация
- •Оглавление
- •Глава 1. Методология оценки эффективности лечебных мероприятий
- •Глава 2. Травматические поражения мозга: теоретические предпосылки и принципы лечения
- •Глава 3. Экстрацеребральная патология при чмт - теоретические предпосылки и принципы лечения
- •Глава 4. Нейромониторинг
- •Глава 5. Диагностика и мониторинг экстрацеребральной патологии
- •Глава 6. Мероприятия интенсивной терапии
- •Вступление
- •Глава 1. Методология оценки эффективности лечебных мероприятий
- •Глава 2. Травматические поражения мозга: теоретические предпосылки и принципы лечения
- •2.1. Доктрина профилактики вторичного повреждения мозга
- •2.2. Повышение доставки кислорода и нутриентов
- •2.2.1. Увеличение перфузии и оксигенации
- •2.2.2. Изменение тонуса церебральных сосудов
- •2.2.3.Увеличение текучести крови
- •2.3. Снижение потребностей мозга
- •2.4. Особенности реализации доктрины профилактики вторичного повреждения мозга – физиологические факторы
- •2.4.1. Центральная регулирующая роль мозга и экстрацеребральные нарушения
- •2.4.2. Гематоэнцефалический барьер и осмотическое давление
- •2.5. Особенности доктрины профилактики вторичного повреждения мозга – анатомические факторы. Доктрина Монро-Келли
- •2.6. Противоречия доктрин
- •2.6.1. Гипервентиляция
- •2.6.2. Седативные препараты, наркотические анальгетики и миорелаксанты
- •2.6.3. Гиперосмоляльные препараты и салуретики
- •2.6.4. Артериальная гипертензия: концепция Лунда или вазоконстрикторный каскад?
- •2.6.5. Отек мозга – формы и стадии
- •2.6.6. Предупреждение гибели нейронов
- •Глава 3. Экстрацеребральная патология при чмт - теоретические предпосылки и принципы лечения
- •3.1. Водно-электролитные расстройства
- •3.1.1. Механизмы нарушения регуляции водно-электролитного обмена при чмт
- •3.1.2. Нарушения содержания натрия
- •3.1.3. Нарушения содержания калия
- •3.1.4. Другие электролитные нарушения
- •3.2. Нарушения кислотно-основного состояния
- •3.2.1. Респираторный алкалоз
- •3.2.2. Респираторный ацидоз
- •3.2.3. Метаболический алкалоз
- •3.2.4. Метаболический ацидоз
- •3.2.5. Комплексные (двойные и тройные) расстройства кос
- •3.3. Нарушения центральной гемодинамики
- •3.3.1. Поддержание объема циркулирующей крови
- •3.3.2. Артериальное давление
- •3.4. Острая дыхательная недостаточность
- •3.4.1. Основные причины дыхательных расстройств
- •3.4.2. Основные синдромы дыхательных расстройств
- •3.5. Острая почечная недостаточность
- •3.5.1. Преренальная опн
- •3.5.2. Истинная опн
- •3.5.3. Постренальная опн
- •3.5.4. Полиурия при чмт
- •3.5.5. Олигурия при чмт
- •3.6. Нарушения функции желудочно-кишечного тракта
- •3.7. Белково-энергетическая недостаточность
- •3.8. Нарушения системы гемостаза и тромбоэмболические осложнения
- •3.9. Гнойно-септические и иммунные нарушения
- •Глава 4. Нейромониторинг
- •4.1. Оценка неврологического статуса
- •4.2. Методы нейровизуализации.
- •4.3. Методы оценки мозгового кровотока.
- •4.4. Методики контроля внутричерепной гипертензии.
- •4.5. Методы оценки метаболизма мозга.
- •4.6. Нейрофизиологические методы.
- •Глава 5. Диагностика и мониторинг экстрацеребральной патологии
- •5.1. Диагностика сочетанных повреждений
- •5.2. Мониторинг гемодинамики
- •5.2.1. Измерение центрального венозного давления, давления в легочной артерии, давления заклинивания легочной артерии
- •5.2.2. Измерение сердечного выброса
- •5.2.3. Эхокардиография и электрокардиография
- •5.2.4. Ферментная диагностика
- •5.3. Мониторинг дыхания (респираторный мониторинг)
- •5.4. Лабораторный мониторинг: клинические и биохимические исследования
- •5.5. Мониторинг микрофлоры
- •Глава 6. Мероприятия интенсивной терапии
- •6.1. Периоды черепно-мозговой травмы
- •6.2.Нейрореанимационный период
- •6.2.1. Коррекция центральной гемодинамики
- •6.2.2. Обеспечение функции внешнего дыхания
- •6.2.2.1. Обеспечение проходимости дыхательных путей
- •6.2.2.2. Режимы ивл
- •6.2.2.3. Параметры ивл.
- •6.2.3. Коррекция внутричерепной гипертензии
- •6.2.4. Лечение и предупреждение судорог
- •6.2.5. Лечение внечерепных и внутричерепных гнойно-септических осложнений
- •6.2.6. Нутритивная поддержка
- •6.2.7. Мероприятия по уходу
- •6.3. Этап гнойно-септических осложнений и органной недостаточности
- •6.3.1. Коррекция гемодинамики
- •6.3.2. Респираторная поддержка
- •6.3.3. Поддержание оксигенации тканей
- •6.3.4. Противосудорожные препараты
- •6.3.5. Профилактика и лечение внечерепных гнойно-септических осложнений
- •6.3.6. Профилактика и лечение внутричерепных нагноений
- •6.3.7. Нутритивная поддержка
- •6.3.8. Хирургическое лечение
- •6.3.9. Мероприятия по уходу
- •6.4. Нейрореабилитационный этап
- •6.4.1. Принципы нейрореабилитации
- •6.4.2. Коррекция центральной гемодинамики
- •6.4.3. Респираторная поддержка
- •6.4.8. Мероприятия по уходу
- •6.5. Протоколы и алгоритмы лечебно-диагностических мероприятий на различных этапах чмт
- •6.5.1. Протокол диагностических мероприятий при поступлении в отделении реанимации Обязательные мероприятия
- •6.5.2. Протокол диагностических мероприятий при дальнейшем пребывании в отделении реанимации
- •6.5.3. Протокол выполнения кт головного мозга
- •6.5.4. Протоколы мониторинга и цели лечения в нейрореанимационном периоде
- •6.5.5. Алгоритм мероприятий при ухудшении неврологического статуса и (или) повышении вчд более 25 мм рт.Ст.
- •6.5.6. Алгоритм поиска и лечения гнойно-септических осложнений
- •6.5.7. Примерный суточный лист назначений в нейрореанимационном периоде (5-е сутки чмт)
- •6.5.8. Примерный суточный лист назначений в периоде гнойно-септических осложнений и органных нарушений (10-е сутки чмт)
- •6.5.9. Примерный суточный лист назначений в реабилитационном периоде (20-е сутки чмт)
- •6.6. Ятрогенные осложнения
- •6.6.1. Осложнения назо-и оротрахеальной интубации
- •6.6.2. Осложнения трахеостомии
- •6.6.3. Осложнения установки и использования желудочного зонда
- •6.6.4. Осложнения катетеризации мочевого пузыря
- •6.6.5. Осложнения катетеризации центральных и периферических вен
- •6.6.6. Осложнения нейромониторинга
- •6.6.7. Осложнения люмбальной пункции, катетеризации люмбального и вентрикулярного пространств
- •6.6.8. Недостатки ухода за кожей
- •Заключение
- •Приложение 1. Рекомендательный протокол оказания помощи на догоспитальном этапе при тяжелой чмт
- •Мероприятия на месте происшествия
- •Мероприятия при транспортировке
- •Приложение 2. Принципы оснащения нейрохирургической реанимации (в расчете на 10-коечное отделение)
- •Список литературы
3.1.3. Нарушения содержания калия
Гипокалиемия
Немного физиологии. Для корректной оценки причин гипокалиемии необходимо использовать правило Гэмбла и понятие анионного провала.
Согласно правилу Гэмбла, организм всегда поддерживает электронейтральность плазмы крови (рис. 3.3). Иными словами, в плазме крови должно быть одинаковое количество противоположно заряженных частиц – анионов и катионов.
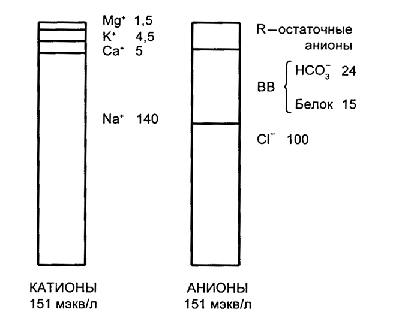
Рис. 3.3. Правило Гэмбла. BB - buffer base (буферные основания)
Главные катионы плазмы – натрий и калий. Главные анионы – хлор, бикарбонат и белки (в основном альбумин). Кроме них есть множество других катионов и анионов, концентрацию которых трудно контролировать в клинической практике. Плазменная концентрация натрия в норме составляет 140 мэкв/л, калия – 4,5 мэкв/л, кальция – 5 мэкв/л, магния – 1,5 мэкв/л, хлоридов – 100 мэкв/л и бикарбоната – 24 мэкв/л. Примерно 15 мэкв/л обеспечивается за счет отрицательного заряда альбумина (при его нормальном уровне). Разница между содержанием катионов и анионов составляет:
(140 + 4,5 + 5 + 1,5) – (100 + 24 + 15) = 12 (мэкв/л).
Оставшиеся 12 мэкв/л обеспечиваются неопределяемыми анионами и носят название "анионного провала". Неопределяемые анионы представляют собой ионы минеральных кислот, выделяемых почками (сульфат-ион, фосфат-ион и др.). При расчете величины анионного провала обязательно должен учитываться уровень альбумина. При снижении уровня этого белка на каждые 10 г/л создаваемый им заряд уменьшается на 2-2,5 мэкв/л. Соответственно увеличивается анионный провал.
Наиболее частой причиной гипокалиемии является гиповолемия. Снижение объема циркулирующей крови вызывает активацию секреции альдостерона, который обеспечивает компенсаторную задержку натрия. Для того чтобы при задержке в организме натрия сохранялась электронейтральность плазмы крови, почки выводят другой катион – калий (рис. 3.4).
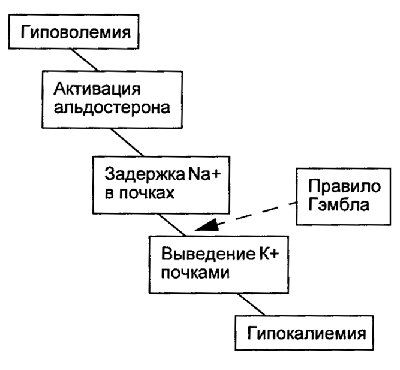
Рис. 3.4. Первый механизм развития гипокалиемии - гиповолемия
Другой причиной гипокалиемии является ятрогенный избыток минералокортикоидного гормона альдостерона. При ЧМТ эта причина может приводить к гипокалиемии при экзогенном введении гидрокортизона, преднизолона, дексаметазона и других кортикостероидных препаратов, обладающих минералокортикоидными свойствами (рис. 3.5).
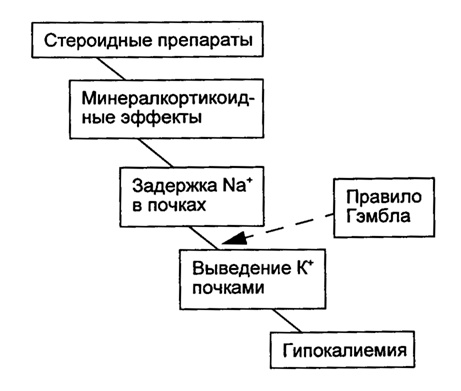
Рис. 3.5. Второй механизм развития гипокалиемии - экзогенное введение стероидов
Похожие механизмы приводят к гипокалиемии при использовании салуретиков. Фуросемид и другие салуретики вызывают потерю натрия и воды путем блокады реабсорбции этих веществ в почечных канальцах. Потери воды ведут к вторичному гиперальдостеронизму, задержке натрия и выведению калия (рис. 3.6).
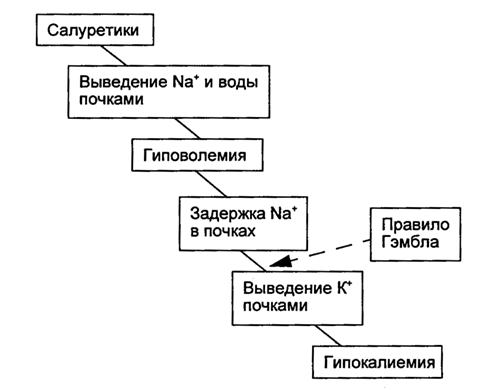
Рис. 3.6. Третий механизм развития гипокалиемии - применение салуретиков
Еще одной причиной гипокалиемии при ЧМТ могут быть рвота и постоянная активная аспирация желудочного содержимого по зонду (рис. 3.7).
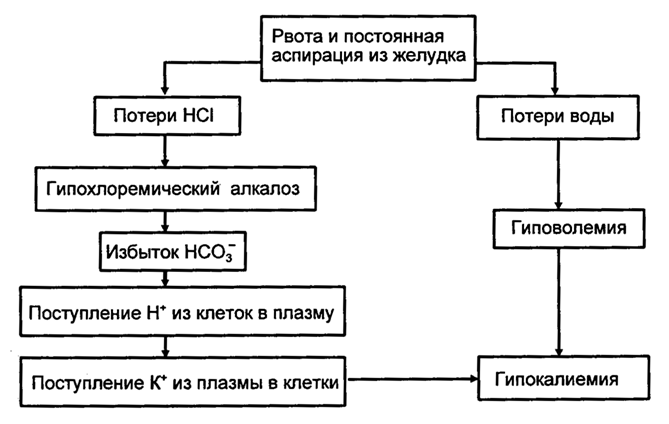
Рис. 3.7. Четвертый механизм развития гипокалиемии - рвота и постоянная аспирация из желудка
В этих случаях теряется соляная кислота, то есть ионы водорода и хлора, а также вода. Снижение содержания в плазме крови каждого из них может вызывать гипокалиемию путем активации различных механизмов.
• Потери воды индуцируют вторичный альдостеронизм, а почки компенсаторно задерживают натрий и выводят калий.
• Снижение концентрации ионов водорода и хлора в плазме крови вызывает гипохлоремический алкалоз. Алкалоз – это избыток ионов бикарбоната. Для компенсации такого избытка и поддержания нормального рН плазмы привлекаются ионы водорода, которые поступают из внутриклеточного пространства. Взамен потерянных ионов водорода клетки захватывают калий из плазмы, и он переходит в клетки. В результате развивается гипокалиемия. Метаболический алкалоз и гипокалиемия – очень частое сочетание, независимо от того, что из них является причиной, а что следствием.
Нередкое использование при ЧМТ β-адреномиметиков также приводит к гипокалиемии в результате активации механизмов перераспределение калия из плазмы в клетку (рис. 3.8).
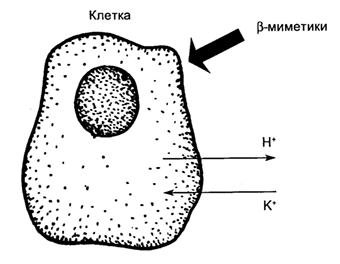
Рис. 3.8. Пятый механизм развития гипокалиемии - применение симпатомиметиков
Для уточнения этиологии гипокалиемии информативным является исследование хлоридов в моче. Их высокое содержание (более 10 мэкв/л) характерно для избытка минералокортикоидов (гиперальдостеронизм, гиповолемия). Низкое содержание хлоридов (менее 10 мэкв/л) характерно для других механизмов гипокалиемии.
Немного физиологии. Основной внеклеточный катион – натрий. Основной внутриклеточный катион – калий. Нормальные концентрации ионов в плазме крови: натрия – 135-145 мэкв/л, калия – 3,5-5,5 мэкв/л. Нормальные концентрации ионов внутри клеток: натрия – 13-22 мэкв/л, калия – 78-112 мэкв/л. Поддержание градиента натрия и калия по обе стороны клеточной мембраны обеспечивает жизнедеятельность клетки.
Этот градиент поддерживается работой калий-натриевого насоса. Во время деполяризации клеточной мембраны натрий поступает в клетку, а калий ее покидает согласно градиенту концентраций. Внутри клетки концентрация калия снижается, уровень натрия – повышается. Затем уровень ионов восстанавливается. Калий-натриевый насос "закачивает" калий против градиента концентраций внутрь клетки, а натрий – "выкачивает" из нее (рис. 3.9).
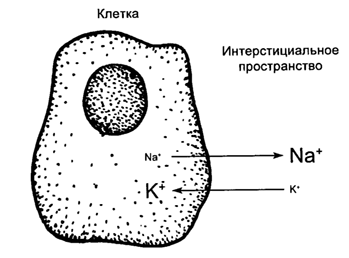
Рис. 3.9. Работа калий-натриевого насоса (схема)
В силу того, что в плазме крови уровень калия низкий, незначительные изменения концентрации этого катиона существено сказываются на его абсолютной величине. Повышение уровня калия в плазме с 3,5 до 5,5 мэкв/л, то есть на 2 мэкв/л, означает увеличение более чем на 50%. Повышение концентрации калия внутри клетки с 85 до 87 мэкв/л, то есть на те же 2 мэкв/л, составляет увеличение только на 2,5%! Не стоило бы заниматься этими арифметическими действиями, если бы не постоянная путаница с гипокалиемией и гипокалигистией в учебниках, журнальных публикациях и во время профессиональных дискуссий. Часто можно встретить "научные" рассуждения такого рода: "Мало ли какой уровень калия в плазме, важно – какой он в клетках!". Не говоря о том, что в клинической практике бывает сложно оценить уровень калия внутри клеток, принципиально важно понять, что большинство известных физиологических эффектов калия связаны с его содержвнием в плазме крови и не зависят от концентрации этого катиона в клетках.
Гипокалиемия приводит к следующим негативным последствиям.
• Развивается слабость поперечно-полосатых и гладких мышц. Первыми страдают мышцы ног, затем рук, вплоть до развития тетраплегии. Одновременно отмечаются нарушения функций дыхательной мускулатуры. Даже при умеренной гипокалиемии из-за нарушений функций гладкой мускулатуры появляется парез кишечника.
• Ухудшается чувствительность мышц сосудов к катехоламинам и ангиотензину, в результате чего отмечается нестабильность АД.
• Нарушается чувствительность почечного эпителия к АДГ, следствием чего является развитие полиурии и полидипсии.
• Очень важным негативным последствием гипокалиемии является снижение порога возникновения фибрилляции желудочков и ускорение механизмов циркуляции возбуждающего импульса по проводящей системе сердца - re-entry. Это приводит к увеличению частоты аритмий сердца, запускаемых по этому механизму. На ЭКГ отмечается депрессия сегмента ST, появление зубцов U, сглаживание и инверсия зубцов Т (рис. 3.10).
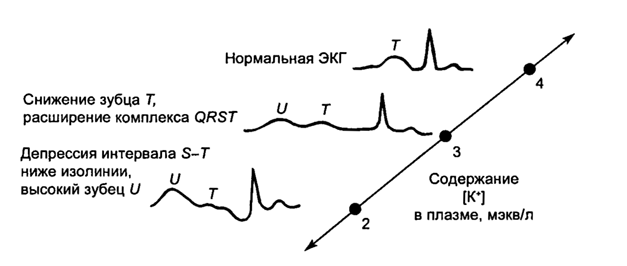
Рис. 3.10. Влияние гипокалиемии на ЭКГ (по J. J. Marini, A. P. Wheeler)
Вопреки распространенному заблуждению, изменения уровня калия существенно не влияют на частоту нормального (синусового) ритма.
Длительное поддержание гиповолемии приводит к истощению не только запасов калия в крови, но и в клетках, то есть гипокалиемия может сопровождаться гипокалигистией. Гипокалигистия имеет менее очевидные негативные последствия, чем гипокалиемия. Эти последствия долго не развиваются из-за больших запасов калия в клетках, но, в конце концов, нарушают метаболические процессы в клетке за счет нарушений работы калий-натриевого насоса.
Указанные патофизиологические механизмы объясняют известное многим реаниматологам чувство "черной дыры", когда ежедневное введение больших доз экзогенного калия позволяет поддерживать уровень калия в плазме крови только на нижней границе нормы. Экзогенно вводимый калий направляется на купирование гипокалигистии и нужно достаточно много времени, чтобы восполнить дефицит калия в организме. Повышение темпа введения экзогенного калия не позволяет разрешить указанную проблему, так как при этом возникает угроза гиперкалиемии при сохраняющейся гипокалигистии.
Гиперкалиемия
Гиперкалиемия при изолированной ЧМТ возникает редко. К её развитию могут приводить два механизма. Первый - ятрогенный. Неэффективные попытки купировать гипокалиемию могут побудить врача чрезмерно увеличить темп введения калий-содержащих растворов. Внутриклеточный сектор может вместить много калия. Но для попадания калия во внутриклеточное пространство нужно определенное время, поэтому клинические эффекты развиваются не из-за изменений уровня калия в клетках, а из-за временного повышения содержания этого иона в плазме крови.
Вторая причина гиперкалиемии при ЧМТ – повреждение почек вследствие травмы, нарушений кровообращения или использования нефротоксических препаратов. В этом случае гиперкалиемия обязательно сочетается с олигурией и является одним из признаков истинной формы острой почечной недостаточности.
Клинические проявления гиперкалиемии в основном связаны с нарушениями сердечного ритма и проводимости. На ЭКГ отмечается расширение комплекса QRS, сужение и рост зубца Т. Интервалы P-Q и Q-T увеличиваются (рис. 3.11).
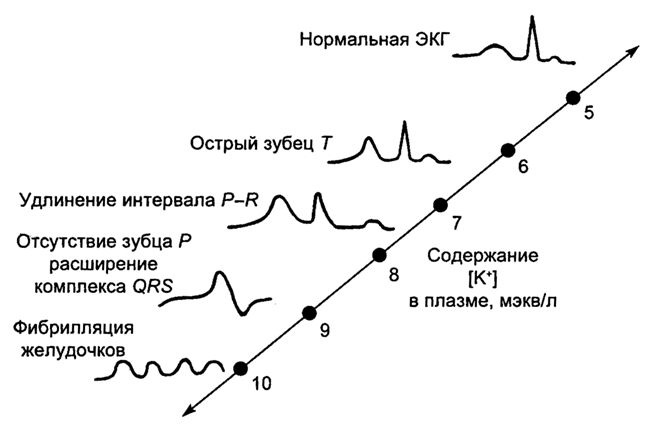
Рис. 3.11. Влияние гиперкалиемии на ЭКГ (по J. J. Marini, A. P. Wheeler)
Отмечается мышечная слабость, а также артериальная гипотония из-за периферической вазодилатации и снижения насосной функции сердца.
