
- •Методическая разработка
- •III курса лечебного, медико-диагностического факультетов и фпсзс
- •Учебные и воспитательные цели, мотивация для усвоения темы
- •1.1. Цель занятия
- •1.2. Мотивация для усвоения темы
- •1.3. Требования к исходному уровню знаний
- •2. Контрольные вопросы из смежных дисциплин
- •3. Контрольные вопросы по теме занятия
- •4. Практическая часть занятия
- •5. Ход занятия
- •1. Синдром уплотнения легочной ткани: виды (инфильтрация, отек, ателектаз), причины развития, клиника, диагностика.
- •2. Определение пневмонии. Этиология, патогенез, классификация.
- •3. Клиническая картина крупозной пневмонии.
- •4. Лабораторная и инструментальная диагностика крупозной пневмонии.
- •5. Клиническая картина очаговой пневмонии. Лабораторная и инструментальная диагностика.
- •6. Принципы лечения и профилактики пневмоний.
- •7. Определение плеврита. Виды плевритов.
- •8. Клиническая картина сухого плеврита.
- •9. Данные лабораторных и инструментальных методов исследования при сухом плеврите.
- •10. Клинические проявления выпотного плеврита.
- •Плевральный выпот. Данные физикального обследования
- •Принципы лечения выпотного и сухого плеврита.
- •12. Инструментальная диагностика синдрома скопления жидкости в плевральной полости.
- •13. Каковы причины пневмоторакса?
- •14. Какие виды пневмоторакса вы знаете?
- •15. Основные клинические проявления пневмоторакса.
- •Легочной полостной синдром: причины, клиника, диагностика (на примере абсцесса легких).
- •Ателектазы легких: виды, патогенез.
- •Клиника и диагностика компрессионных и обтурационных ателектазов легких.
- •6. Вопросы для самоконтроля знаний. Задания для тестового контроля.
- •2. Для классического течения крупозной пневмонии характерны:
- •5. Рентгенологические признаки очаговой пневмонии:
- •6. Звучная крепитация при крупозной пневмонии характерна для:
- •8. Уплотнение легочной ткани при пневмонии происходит вследствие:
- •10. У больных очаговой пневмонией над зоной поражения голосовое дрожание:
- •11. Укажите признаки очаговой пневмонии, выявленные методом перкуссии над зоной поражения:
- •Эталоны ответов
- •7. Литература.
Плевральный выпот. Данные физикального обследования
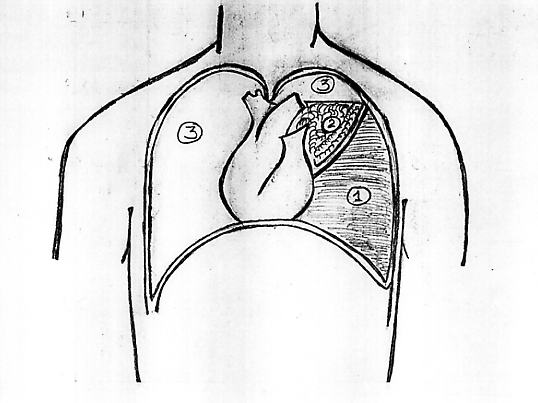
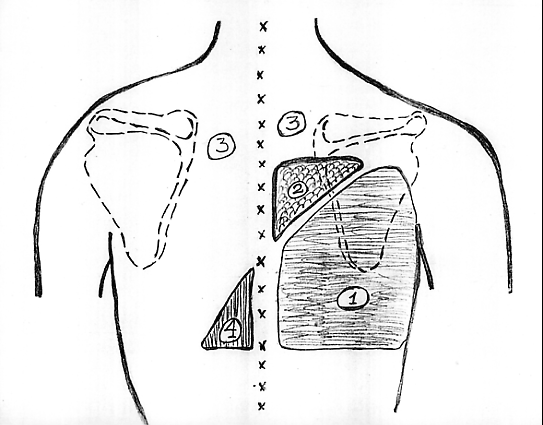
1. Зона экссудата.
2. Треугольник Гарленда.
3. Зона неизмененного легкого.
4. Треугольник Рауфуса – Грокка.
Принципы лечения выпотного и сухого плеврита.
Лечение плевритов зависит от их этиологии. При пара- и метапневманических плевритах проводят антибактериальную терапию, при ревматических плевритах применяют нестероидные противовоспалительные препараты, по показаниям – глюкокортикостероиды. В случае туберкулезного плеврита в течение нескольких месяцев проводят терапию изониазидом, рифампицином. С симптоматическими целями применяют анальгетики, сердечно-сосудистые, мочегонные средства. В случае недостаточно быстрого рассасывания экссудата и скопления его в большом количестве прибегают к плевральной пункции. При гнойном плеврите плевральную полость промывают антисептическими растворами с последующим введением антибиотиков, в ряде случаев применяют постоянное дренирование плевральной полости.
12. Инструментальная диагностика синдрома скопления жидкости в плевральной полости.
Рентгенологическое исследование легких
Рентгенологическое исследование легких является ведущим доступным методом, позволяющим достоверно диагностировать наличие выпота в плевральной полости не менее 300-400 мл; при наличии большого выпота (2-3 л) обнаруживается интенсивное гомогенное затемнение с косой верхней границей, идущей книзу и кнутри, средостение смещается в здоровую сторону; низкое расположение купола диафрагмы; по мере уменьшения количества жидкости в полости плевры могут быть видны плевральные шварты, неровность плевральных листков за счет наложения фибрина; при наличии небольшого количества свободной неосумкованной жидкости обнаруживается пристеночная лентовидная тень; при сформировавшихся плевральных сращениях возникают осумкованные выпоты (реберно-диафрагмальный, паракостальный, верхушечный (апикальный), парамедиастинальный, наддиафрагмальный, междолевой выпоты); рентгенологическое исследование легких следует производить до и после эвакуации выпота из плевральной полости, что позволяет выяснить характер патологического процесса (туберкулез, пневмония, опухоль) в соответствующем легком.
Для более точной диагностики может быть использована компьютерная томография легких, торакоскопия с исследованием плевральной жидкости.
Ультразвуковое исследование
При ультразвуковом исследовании свободная жидкость в плевральной полости выявляется даже в небольшом объеме; эхографическая картина при наличии плеврального выпота зависит от количества жидкости – если объем выпота небольшой, он выглядит в виде клиновидных эхонегативных участков; по мере увеличения количества жидкости эхонегативное пространство расширяется, сохраняя клиновидную форму; образующиеся в экссудате нити фибрина выглядят в виде эхогенных линий различной длины и толщины.
Плевральная пункция.
Показанием к проведению плевральной пункции является уже само наличие плеврального выпота. Пункция проводится с диагностической и лечебной целью. Полученный плевральный выпот прежде всего исследуют для разграничения экссудата и транссудата.
Дифференциально-диагностические различия между плевральным экссудатом и транссудатом
Признаки |
Экссудат |
Транссудат |
Внешний вид жидкости
|
Мутная, нередко геморрагическая, может быть гнойная, гнилостная, имеет запах. |
Прозрачная, слегка желтоватая, иногда бесцветная, не имеет запаха. |
Изменение внешнего вида плевральной жидкости после стояния |
Мутнеет, выпадают хлопья фибрина, гноя, может свертываться. |
Остается прозрачной, осадок не образуется.
|
Содержание белка |
> 30 г/л |
< 30 г/л |
ЛДГ |
> 200 ЕД/л или > 1,6 г/л |
< 200 ЕД/л или < 1,6 г/л |
Плотность |
> 1,018 кг/л |
< 1,015 кг/л |
Пробы Ривальта, Лукерини |
Положительные |
Отрицательные |
Количество лейкоцитов в плевральной жидкости |
> 1000 в 1 мм3 |
< 1000 в 1 мм3 |
- общий клинический анализ крови - характерен нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, токсическая зернистость лейкоцитов, резкое увеличение СОЭ; умеренно выраженная анемия нормохромного или гипохромно го типа;
- общий анализ мочи – в разгар болезни у части больных обнаруживаются не большая протеинурия (как правило, менее 1 г/л), единичные свежие эритроциты, клетки почечного эпителия;
- биохимический анализ крови - наиболее характерны выраженная диспротеинемия (снижение уровня альбумина и увеличение α1- и α2-глобулинов); белки острой фазы воспаления - повышение содержания сиаловых кислот, серомукоида, фибриногена, гаптоглобина, появление С-реактивного протеина.
