- •Методика исследования сердечно - сосудистой системы у детей.
- •Врожденные пороки сердца
- •Классификация врожденных пороков сердца
- •Врожденные пороки сердца с обогащением малого круга кровообращения (с артери0вен03ным шунтом крови)
- •Лечение и диспансерное наблюдение больных с врождёнными пороками сердца.
- •Острая ревматическая лихорадка
- •Этиология и патогенез
- •Патологоанатомические изменения
- •Клиника
- •Диагностика
- •Критерии диагностики орл (арр, 2003)
- •Клиническая классификация ревматической лихорадки (арр, 2003)
- •Критерии активности кардита
- •Клинико-лабораторная характеристика активности ревматического процесса
- •Лечение
- •Профилактика
- •Прогноз
- •Неревматические кардиты
- •Приобретенные кардиты
- •Острые диффузные кардиты
- •Лечение
- •Раздел II. Заболевания органов кровообращения
- •Каллагенозы Патогенез
- •Цик крови могут найти точку приложения:
- •Системная красная волчанка
- •Изменения слизистой полости рта при скв
- •Ювенильный дерматомиозит.
- •Диагностические критерии дерматомиозита и полимиозита ( Tahimoto и соавт., 1995 г.)
- •Системная склеродермия
- •Диагностические признаки системной склеродермии
- •Ювенильный ревматоидный артрит.
- •Классификация ювенильного ревматоидного артрита (а.В.Долгополова и соавторы, 1980)
- •Лабораторные данные
- •Диагностика.
- •Лечение
- •Ведущие признаки узелкового периартериита
- •Недостаточность кровообращения
- •Рецепты:
- •Список литературы:
- •А.Геппе- Педиатрия: учебник- м. 2009 год-352 стр.
- •Н.П. Шабалов- Детские болезни: учебник 5-е издание переработанное и дополненное в двух томах. Составили:
Врожденные пороки сердца с обогащением малого круга кровообращения (с артери0вен03ным шунтом крови)
Для данной группы пороков (рис. 57) характерны сходные нарушения гемодинамики, когда в малый круг кровообращения поступает большее, норме, количество крови. Клинические особенности при этих нарушениях гемодинамики определяются развитием гиперволемии и гипертензии в малом круге кровообращения. Выделяют три фазы развития легочной гипертензии:
гиперволемическая— когда имеется несоответствие сосудистого русла объему протекающей крови, но не возникает спазм артериол;
2) смешанная-в ответ на гиперволемию возникает защитный рефлекс — спазм легочных сосудов, сопровождающийся повышением давления в легочной артерии и увеличением легочного сопротивления, что способствует уменьшению лево-правого сброса крови (у детей старше 3 лет развиваются органические обструктивные изменения в легочных сосудах);
3)склеротическая— гиперволемия и длительный спазм легочных сосудов вызывают необратимые склеротические изменения в сосудах легких.
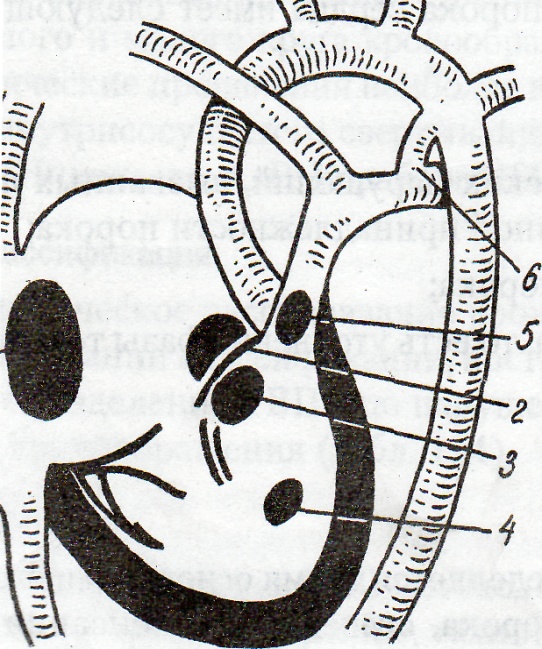
1 - вторичный дефект межпредсердной
перегородки;
2 - первичный дефект межпредсердной
перегородки;
3 - высокий дефект межжелудочковой
перегородки;
4 - низкий дефект межжелудочковой
перегородки;
5 - аортопульмональный свищ;
6 - открытый артериальный проток.
Рис. 57. Основные врожденные пороки сердца с обогащением малого круга кровообращения (схема).
Гиперволемическая фаза приводит к развитию ранней сердечной недостаточности, склонности к затяжным и повторным пневмониям или респираторным инфекциям.
В последние годы подтверждена возможность сочетания врожденного рока сердца с эмбрионально-гипертрофической легочной гипертензией (первичной). У этих детей на первом году жизни развивается легочная гипертензия II—IV стадии по Хиту и Эдвардсу.
Третья фаза течения пороков сопровождается развитием легочной гипертензии с уменьшением сердечного шума, изменением направления шунта: крови (право-левый сброс), возникновением цианоза либо хронической сер ной недостаточности.
Открытый артериальный проток (ОАП). Этот проток соединяет начальную часть нисходящей дуги аорты с легочной артерией в области ее бифуркации. У большинства новорожденных артериальный проток прекращает функционировать в первые часы или дни после рождения. Частота открыт артериального протока у новорожденных имеет прямую зависимость от массы тела при рождении и наличия синдрома дыхательных расстройств, массе тела менее 1200 г ОАП встречается у 50-85% детей. Применение и индометацина, обладающего ингибирующим действием на синтез простагландинов, способствует закрытию артериального протока. Сохранение функции протока после периода новорожденности должно рассматриваться как в ценный порок.
Гемодинамические нарушения заключаются в сбросе крови из аорты легочную артерию, что приводит к переполнению малого круга кровообращения и перегрузке левых камер сердца. Сброс из аорты происходит во систолы и в период диастолы, так как в обе эти фазы давление в ней выше в легочной артерии. При развитии легочной гипертензии наблюдается 1 грузка и правого желудочка.
У большинства детей ОАП клинически проявляется в конце первого или на втором-третьем годах жизни. Обычно эти дети до появления клинических симптомов порока хорошо развиваются физически и психомоторно, первая фаза течения заболевания у части из них протекает легко.
Ранние клинические признаки порока возникают при широких про: (диаметр протока приблизительно равен диаметру аорты) или дефекте а легочной перегородки. Последний представляет собой округлое или овольное отверстие, чаще большое (более 1 см), расположенное внутриперикардиально между левой стороной восходящей аорты и правой стенкой ствола легочной артерии. При этих анатомических вариантах возможно возникновение аневризы, сопровождающейся развитием сердечной недостаточности.
Деформацию грудной клетки в виде сердечного парастернального горба наблюдают редко. Границы сердца расширены преимущественно влево и х. Верхушечный толчок, приподнимающий и разлитой, смещен книзу. Иногда при пальпации у основания сердца слева определяют грубое дрожание. Во втором межреберье слева от грудины выслушивают систолический, а затем систолодиастолический («машинный») шум, проводящийся на шейные сосуды аорту и в межлопаточное пространство. Над верхушкой сердца может ушиваться шум недостаточности митрального клапана, свидетельствуй о дилатации левого желудочка. II тон на легочной артерии усилен. Характер шума меняется: при форсированной задержке дыхания ослабевает, на жом вдохе усиливается. В дальнейшем течении заболевания шум может ослабевать или исчезнуть совсем, что указывает на развитие легочной гипертензии, когда выравнивается давление в большом и малом кругах кровообращения. Затем, одновременно с появлением одышки и цианоза, вновь возникает систолический шум над областью легочной артерии, указывающий на изменение направления сброса крови и возникновение венозно-артериального шунта крови.
Ослабление шума при ОАП и усиление акцента II тона над легочной артерией являются угрожающими симптомами, свидетельствующими о приближении терминальной фазы порока.
Максимальное артериальное давление при ОАП нормальное или слегка повышено, минимальное — резко снижено. Пульсовое давление высокое.
Прирентгенологическом исследовании у детей раннего возраста выявляютувлечение левых отделов сердца и кровенаполнения легких. Во второй фазе течения порока сердце нормальных размеров или слегка увеличено за счет перегрузки левого желудочка. Дуга легочной артерии выбухает из-за расширенияосновного ствола легочной артерии и ее левой ветви. Отмечают некоторое расширение восходящей части дуги аорты. При развитии легочной гипертензии уменьшается кровенаполнение легких, появляется увеличение правых отделов сердца и значительное выбухание дуги легочной артерии.
НаЭКГ электрическая ось сердца расположена нормально или отклонена влево. Имеются признаки гипертрофии левого желудочка, из которых самымранным является увеличение амплитуды зубца К. и появление глубокого зубца Qвотведениях V5-V6. Отклонение электрической оси вправо и признаки гипертрофии обоих желудочков с преобладанием правого появляются при развитии легочной гипертензии. Систолический показатель часто бывает увелечен.
Эхокардиография обычно не позволяет определить специфические признаки ОАП. Косвенными признаками являются увеличение полости левого желудочка.и изменение отношения размера левого предсердия к диаметру аорты. В норме размер левого предсердия равен диаметру аорты или несколько е. Проявлением объемной перегрузки левого желудочка является увеличение скорости движения передней створки митрального клапана в период диастолы.
У новорожденных ОАП диагностируют методом контрастной эхокардиографии: при введении контраста в пупочную артерию визуализируется поступление из аорты в легочную артерию.
Дифференциальный диагнозпроводят с функциональным систол-диастолическим шумом «волчка» на сосудах шеи, дефектом аортолегочной перегородки, легочной артериовенозной фистулой.
Прогнозпри ОАП не может считаться благоприятным, так как 20?% умирают без оперативного лечения в первой фазе заболевания от сер недостаточности. Средняя продолжительность жизни 40 лет. Показа операции служит выявление ОАП даже при хорошем самочувствии ребенка.

Дефект межпредсердной перегородки (ДМПП). Это один из не распространенных ВПС. Анатомически различают:
1) вторичные дефекты перегородки которые быть расположены центрально в области овального окна, у устья ней полой вены, быть множественными вплоть до полного ото межпредсердной перегородки;
2) первичный дефект — по эмбриологическому признаку можно объединить в группу пороков развития атриовентриюго канала. Дефект располагается в нижней трети перегородки над артиовентрикулярными клапанами, сочетается с расщеплением створок атриовентрикулярных клапанов (чаще митрального).
Нарушения гемодинамики при этом пороке определяются сбросом артериальной крови слева направо, что приводит кувеличению минутного малого круга кровообращения. В образовании шунта имеют значение давления между левым и правым предсердиями, более высокое положение левого предсердия, сопротивление и объем сосудистого ложа легкого и функционального состояние правого желудочка. У детей раннего возраста имеющаяся гипертрофия правого желудочка и повышенное сопротивление в сосудах малого круга кровообращения определяют небольшой сброс крови. Г порок сердца чаще распознают после 2-го года жизни. Более тяжелое порока наблюдается при сочетании ДМПП с аномальным дренажем легочных вен, впадающих в полые вены или правое предсердие. Порок рас! при рождении или в течение первого года жизни у 40% больных.
Клиническая картина. При вторичном ДМПП дети ведут нормальный образ жизни. В анамнезе этих больных отмечают склонность к повторным респираторным заболеваниям и пневмониям в первые годы жизни. Как правило, имеются жалобы на утомляемость, одышку при физической Н иногда боли в области сердца. Деформация грудной клетки бывает редко. Границы сердца расширены в поперечнике и вправо. Характерно расширениесосудистого пучка влево за счет увеличения основного ствола и левой ветки легочной артерии. Выслушивают негрубый систолический шум во втором-м межреберье слева грудины. II тон на легочной артерии усилен и тлен. Систолический шум возникает в результате относительного стеноза легочной артерии по отношению к увеличенной полости правого желудочка Вдальнейшем появляются усиленный I тон в области трехстворчатого клапана и короткий мезодиастолический шум Грехема — Стилла за счет развития недостаточности клапана легочной артерии. Артериальное давление остаетсянормальным, либо умеренно снижается систолическое давление. Рентгенологическое исследование. Тени легочных сосудов расширены, увеличена амплитуда пульсации легочной артерии и ее ветвей. Поперечник тени увеличен за счет правых отделов и легочной артерии. При увеличении о предсердия правый кардиовазальный угол смещен кверху. При аномальном дренаже легочных вен сердечная тень в виде «снежной бабы».
ЭКГ.Электрическая ось сердца расположена вертикально или смещена. Имеются признаки гипертрофии правого предсердия и правого желудочкового, часто встречается неполная блокада правой ножки предеердно-желудочкого пучка (пучка Гиса). Реже обнаруживают замедлениеатриовентрикуклярной проводимости и полную блокаду правой ножки пучка Гиса. Нередко возникают нарушения ритма (пароксизмальная тахикардия, мерцание или трепетание предсердий, предсердная экстрасистолия).
Эхокардиография подтверждает вторичные ДМПП по наличию перерыва нала в отдаленной от атриовентрикулярных клапанов части межпредсердной перегородки. Вторичные дефекты в области, где перегородка в норме истончена, выявляются при помощи контрастной или допплер-эхокардиографии, позволяющими визуализировать сброс крови. У детей довольно часто можно встретить незаращение овального отверстия без каких-либо гемодинамических нарушений, которое не следует рассматривать как
Диференциальный диагноз проводят с функциональным шумом на легочной артерии, появляющимся у детей в периоды интенсивной прибавки роста, с изолированным (небольшим) стенозом легочной артерии или идиоматическим расширением ее основного ствола.
Прогнозпорока зависит от величины дефекта и тяжести гемодинамических нарушений. Неблагоприятен прогноз при развитии ранней сердечной нежности. Возможно спонтанное закрытие вторичного ДМПП к 5-6-му году. Средняя продолжительность жизни составляет 35-40 лет.

Дефект межжелудочковой перегородки (ДМЖП). Это один из наиболее частовстречающихся ВПС. На его долю приходится от 17% до 30% случайных аномалий. Он может располагаться в мембранозной или мышечной части перегородки в виде овального, круглого или конусовидного отверстия. Последняя форма встречается при дефектах в мышечной части перегородки. Диаметр отверстия бывает от 1 до 30 мм. Большим считают дефект, если его величина равна диаметру аорты.
Гемодинамика при этом пороке определяется сбросом крови из лево желудочка вправый, переполнением малого круга кровообращения и пере грузкой обоих желудочков. Величина шунта зависит от размеров дефекта соотношения сопротивления большого и малого кругов кровообращения компенсаторной гипертрофии сердца. Нарушения гемодинамики проявляются у детей в возрасте 2-4 мес, когда снижается легочное сосудистое сопротивление.
Клиническая картина. ДМЖП, благодаря выраженным аускультативным изменениям, обычно распознают в раннем возрасте.
Более благоприятными по клиническому течению являются дефект! мышечной части межжелудочковой перегородки, имеющие овальную конусовидную форму, обращенную основанием в сторону одного из желудочков. Во время сердечных сокращений мышечная часть межжелудочковой перегородки активно участвует в механической работе сердца. Таким образ дефекты, расположенные в мышечной части, во время систолы уменьшаю в размере, что способствует уменьшению величины шунта.
Небольшие дефекты в мышечной части межжелудочковой перегородки (болезнь Толочинова-Роже) часто протекают без нарушений гемодинамики. Развитие этих детей такое же, как и здоровых. Только наличие аускультативных данных — грубый скребущий систолический шум с эпицентром в чет: том-пятом межреберье слева от грудины или на грудине, имеющий малую зону проводимости, позволяет поставить диагноз ВПС. При рентгенологическом и электрокардиографическом исследовании, патологических изменений не выявляют.
У детей с высоким ДМЖП имеются жалобы на затруднение при грудной вскармливании, одышку, кашель, непостоянный цианоз при крике, свидетельствующий об изменении направления шунта крови, слабость, утомляемость наблюдаются также прогрессирующая гипотрофия, частые легочные инфекции.Отставание в физическом развитии значительно выражено в раннем расте. После 3 лет (во II фазу течения порока) состояние детей улучшается так как размер дефекта уменьшается по отношению к увеличенному об сердца. Иногда дефект перекрывается створкой трикуспидального или аортального клапана. У детей часто развивается сердечный горб. Границы «расширены в поперечном размере и вверх. Определяется разлитой, приподнимающийся и смещенный вниз верхушечный толчок. При перегрузке правого желудочка имеется отчетливая эпигастральная пульсация. Пальпаторно, в третьем-четвертом межреберье слева от грудины определяют систолическое дрожание. При аускультации здесь же выслушивают продолжительный систолический шум, проводящийся над всей сердечной областью и на спину. И на верхушке выслушивается короткий диастолический шум наполнения левого желудочка; II тон на легочной артерии усилен и расщеплен. В ряд чаев определяют трехчленный ритм галопа. В легких, в задненижних отделах, чаще слева, выслушивают застойные мелкопузырчатые хрипы. Левый недолевой бронх может быть сдавлен увеличенным левым желудочком, что
способствует развитию хронического бронхолегочного процесса. В первой фазе течения легко развиваются симптомы недостаточности кровообращения II-III степени. Систолическое, артериальное давление снижено при нормальном диастолическом давлении.
СимптомокомплексЭйзенменгера. При высоких ДМЖП рано прогрессирующая легочная гипертензия с развитием ее склеротической фазы приводит к высокому давлению в правом желудочке и возникновению венозно-артериального сброса. У ребенка появляется вначале малиновый, а затем синий или фиолетовый цианоз щек, губ, ногтевых фаланг с развитием «барабанных к». Систолический шум уменьшается, а затем исчезает, но усиливается II тона на легочной артерии, иногда с протодиастолическим шумом точности клапанов легочной артерии. Нарастают одышка и ограничение физической активности ребенка. Могут быть носовые кровотечения, боли в области сердца.
Ренгенологическое исследование выявляет усиление сосудистого рисунка по артериальному типу. Возможно присоединение признаков венозного застоя. При развитии легочной гипертензии наблюдается увеличение ого ствола и прикорневых ветвей легочной артерии при обедненном сосудистом рисунке на периферии.
Размеры сердца могут быть увеличены в разной степени с преобладанием увеличения левых отделов обоих желудочков или только правого. Легочная я чаще увеличена, аорта в восходящем отделе гипоплазирована.
ЭКГ регистрирует преобладающую перегрузку и гипертрофию левого желудочка, обоих желудочков или преобладающую гипертрофию правого желудочка, что всегда указывает на прогрессирование легочной гипертензии. Иног-одят замедление предсердно-желудочковои и внутрижелудочковой проводимости.
Приэхокардиографии проводят прямое определение размеров и расположения дефекта. Легочная гипертензия характеризуется пролабированиемкклапана легочной артерии в выводной тракт правого желудочка, выраженной легочной и трикуспидальнойрегургитацией.
При комплексе Эйзенменгера определяют умеренное увеличение конечносистотолического и конечно-диастолического размеров приносящего и выводного отделов правого желудочка. Уменьшение размеров левого желудочка пропорционально снижению минутного объема большого круга кровообращения.
Диференциальный диагноз болезниТолочинова—Роже проводят с функциональным шумом, вызванным аномалией хорд или трабекул левого желудочка,пролапсом митрального клапана; при высоких дефектах — с атриовентрикулярной коммуникацией.


Врождённые порки сердца с обеднением малого круга кровообращения.
Обеднение малого круга кровообращения –результат препятствия на пути оттока крови из правого желудочка. Для наступающих изменений гемодинамики при таких пороках важен не столько характер, столько степень сужения. Лишь изолированный стеноз легочной артерии протекает без цианоза. Обычно этот порок сочетается с другими аномалиями, определяющими заброс крови из правого желудочка сердца в левый отдел , то есть смещение венозной и артериальной крови и тем самым уменьшение артериализации крови ,поступающей в ткани.
Основными жалобами являются одышка и прогрессирующий цианоз. В раннем возрасте наблюдают гипоксемические приступы, сопровождающиеся усилением одышки,цианозом ,иногда потерей сознания. Приступы возникают при некомпенсированной кислородной недостаточности ЦНС. Обычно усиление приступов отмечают при развитии у ребёнка гипохромной железодефицитной анемии. Часто развиваются нарушения мозгового кровообращения.
Терминальная фаза порка характеризуется прогрессирующей кислородной недостаточностью с развитием кровоточивости слизистых оболочек и внутриполостных кровотечении в результате нарушений в системе гемомикроциркуляции. Хроническая недостаточность с присоединением коллаптоидных состояний развивается реже.
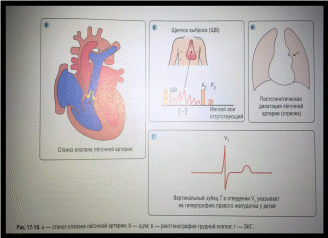
Изолированный стеноз легочной артерии (ИСЛА ). Неразделённые створки клапана приводят к сужению клапанного отверстия , клапанное кольцо гиперплазировано. Возможно дисплазия створок клапана легочной артерии,последниерегидны , утолщены , имеются отложения кальцияю Ствол легочной артерии в начальной части имеет постстенотическоерасширение.Встречаются также инфундибулярная и надклапанная формы стеноза. Миокард правого желудочка гипертрофирован,рано развивается кардиосклероз из-за дилатации правого желудочка и недостаточности коронарного кровотока.
Гемодинамику характеризует уменьшение поступления крови в малый круг кровообращения. При значительном градиенте давления между правым желудочком и легочной артерией компенсация происходит за счёт удлинения фазы изгнания правого желудочка. При развитии трикуспидальной недостаточности значительно увеличивается полость правого предсердия.
Клиническая картина зависит от степени стеноза. При умеренном стенозе ребёнок хорошо развивается,беспокоит лишь одышка при физической нагрузке. Границы сердца расширены в поперечном размере.Во втором межреберье слева от грудины выслушивают грубый систолический шум.На легочной артерии ослаблен. Тон на верхушке усилен.Притрикуспидальной недостаточности появляются систолический шум в пятом межреберье слева от грудины и эпигастральная пульсация. Артериальное давление не изменено. Цианоз появляется только в третьей фазе болезни при развитии хронической сердечной недостаточности, Возникают боли в области сердца.
Рентгенологически определяют увеличение правых отделов сердца и , обычно , легочной артерии (постстенотическое расширение ) с обеднением легочного сосудистого рисунка.
На ЭКГ отмечают смещение электрической оси сердца вправо , гипертрофию правого желудочка и предсердия ,блокаду правой ножки пучка Гиса.
Эхокардиография в проекции короткой оси на уровне магистральных сосудов выявляет нарушенное открытие створок клапана легочной артерии. Во время систолы створки дугообразно выбухают в её просвет. Импульснаядоплер-эхокардиография определяет высокоскоростное турбулентное течение крови в области клапана. Имеется гиперторфия правого желудочка и межжелудочковой перегородки.
Дифференциальный диагноз проводят м ДМПП, триадой Фалло, болезнью Эбштейна.
Прогноз порка неблагоприятный при прогрессирующей дыхательной и серлечной недостаточности.
Болезнь Фалло ( триада,тетрада,пентада ).Это один из самых частых пороков , протекающих с цианозом . Наиболее распространённой является тетрадаФалло ( стеноз легочной артерии , высокий ДМЖП, транспозиция аорты вправо, гипертрофия правого желудочка ). Стеноз легочной артерии может быть инфундибулярным , клапанным, стволовым , чаще сочетанным.
Гемодинамические нарушения. При этом порке в малый круг поступает недостаточное количество крови ( стеноз легочной артерии) ,а в большой круг через ДМЖП и смещённую вправо аорту сбрасывается венозная кровь. Кроме того ,наблюдается сочетание этих пороков с ДМПП.Такой вариант порка получил название пентадыФалло.Если при сужении путей оттока из правого желудочка ДМЖП нет , а имеется овальное окно или ДМПП ,порок называется триадой Фалло. При атрезии легочной артерииширокая аорта, расположенная гад ДМЖП,образует ложный общий артериальный ствол. Кровоснабжение лёгких осуществляется через бронхиальные артерии , отходящие от нисходящей аорты.
Клиническая картина проявляется в первые дни жизни при наиболее тяжёлых формах болезни Фалло – выраженном стенозе легочной артерии и крайней степени транспозиции аорты вправо. В этих случаях определяют одышку , цианоз и систолический шум во втором- четвёртом межреберье слева от грудины. Эпицентр систолического шума зависит от локализации стеноза легочной артерии и ДМЖП. Чаще цианоз появляется позже ,на первом году жизни. Дети отстают в физическом развитии, у них отмечают одышку при кормлении или движении. При осмотре ребёнка выявляют деформацию пальцев рук и ног в виде барабанных палочек. Чрезвычайно часто наблюдается тяжёлое плоскостопие. Деформации грудной клетки не отмечают. Границы сердца остаются нормальными или незначительно расширены влево. Вдоль левого края грудины выслушиваютгрубый систолический шум. Второй тон на легочной артерии ослаблен или отсутствует. Снижено максимальное и регистрируют малое пульсовое артериальное давление.
Оссобенно тревожит родителей появление гипоксемических приступов, которые развиваются внезапно. У ребёнка возникает возбуждение , учащается дыхание , возникает цианоз ,нередко наступает обморочное состояние ( потеря сознания ). Приступы длятся от нескольких минут до 10-12 ч. Высказывают предположение , что в генезе гипоксемических приступов имеет значение спазм инфундибулярного отдела правого желудочка , в результате чего большая часть венозной крови поступает в аорту и усиливает гипоксию ЦНС. Частота и тяжесть приступов ,по нашим наблюдениям ,увеличивается при развитии железодефицитной анемии. После двух лет частота приступов становится меньше,или они прекращаются с одновременным усилением цианоза. При утомлении и в момент приступа ребёнок принимает типичное положение – присаживается на корточки.
Транспозиция магистральных сосудов со стенозом легочной артерии по клиническим проявлениям сходна с болезнью Фалло.
Рентгенологически сосудистый рисунок лёгких обеднён , сердце небольщих размеров , часто в форме сапожка с выраженной талией и приподнятой верхушкой. ЭКГ выявляет смещение электрической оси вправо, гипертрофию правого предсердия и правого желудочка.
Эхокардиография. В проекции длинной оси сердца из парастернального доступа определяют дилатированную аорту, располагающуюся « верхом» над большим ДМЖП, и митрально-аортальное продолжение. В проекции короткой оси из левого парстернального доступа на уровне магистральных сосудов выявляют гипоплазированный выводной тракт правого желудочка , уменьшенный клапан легочной артерии с нормальными или суженными её ветвями и бифуркацией. Стеноз легочной артерии подтверждают допплер – ээхокардиографией.
Дифференциальный диагноз при болезниФалло следует проводить между четырьмя анатомическими вариантами порока ,транспозицией магистральных сосудов со стенозом легочной артерии, общим артериальным стволом , атрезией трёхстворчатого клапана.

Врождённые пороки сердца с обеднением большого круга кровообращения.
Для пороков данной группы характерно неблагоприятное течение первой фазы с ранней сердечной недостаточностью. Терминальная фаза протекает с развитием хронической левожелудочковой недостаточности , часто с нарушением мозгового кровообращения ( кровоизлияния в мозг при коарктации аорты ) либо с коронарной недостаточностью.
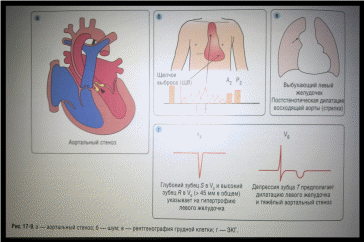
Стеноз аорты (СА) .Это врождённый порок сердца , при котором чаще всего ( 80%) имеется сужение клапанного отверстия ( с деформацией створок ) либо надклапанный или подклапанный стеноз. Иногда пороку сопутствует фиброэластоз левого желудочка.
Гемодинамические нарушения возникают рано , в аорту поступает мало крови. Развивается гипертрофия левого желудочка , повышается давление в левом предсердии , легочных венах , легочной артерии. Возможно постстенотическое расширение восходящей аорты.
Клиническая картина определяется степенью стеноза. При диаметре отверстия менее 0,5 см критическое состояние развивается в первые шесть месяцев жизни. Наблюдается бледность кожных покровов , одышка , приступы беспокойства ребёнка , необратимая застойная недостаточность сердца. Чаще дети развиваются удовлетворительно. Границы сердца нормальные. При аускультации определяют грубый систолический шум во втором межреберье справа, здесь же определяют систолическое дрожание ( при клапанном и надклапанном стенозе). При надклапанном стенозе шум выслушивают в третьем – четвёртом межреберье слева от грудины. Первый тон сердца всегда усилен. Артериальное давление на нижней границе нормы или снижено систолическое. В старшем возрасте появляются жалобы на боли в области сердца , одышку при физической нагрузке и приступы кратковременной потери сознания ( приступы синкопе, которые возникают в результате сниженного объёма крови , поступающего в большой круг кровообращения ).
При рентгенологическом исследовании легочной рисунок чаще нормальный , неблагоприятно его усиление по венозному типу. Размеры сердца несколько увеличены влево ,талия резко выражена , верхушка приподнята и закруглена. Восходящая аорта расширена.
ЭКГ. Электрическая ось сердца расположена нормально или отклонена влево , имеются признаки гипертрофии левого желудочка и левого предсердия , нарушения ритма , а при тяжёлом стенозе и признаки нарушения коронарного кровотока в зоне левой коронарной артерии.
Эхокардиография определяет деформированные створки аортального клапана ,выбухшие в просвет аорты. Допплер – эхокардиография регистрирует высокоскоростной турбулентный поток крови на уровне клапана.
Дифференциальный диагноз проводят между врождённым и приобретённым СА, ДМЖП ,коарктация аорты , ИСЛА.
Прогноз при критическом течении неблагоприятный , необходима экстренная хирургическая помощь. Средняя продолжительность жизни 35 -40 лет.