
Диагноз
Основной признак разрыва мениска – боль в коленном суставе, возникающая или усиливающаяся при определенном движении. Выраженность боли зависит от места, в котором произошел разрыв мениска (тело, задний рог, передний рог мениска), размера разрыва, времени, прошедшего с момента травмы.
Еще раз отметим, что разрыв мениска может произойти и внезапно, без какой-либо травмы. Например, дегенеративный разрыв может произойти ночью, кода человек спит, и проявиться болью утром, при вставании с постели. Часто дегенеративные разрывы происходят и при вставании с низкого кресла.
На интенсивность боли влияет и индивидуальная чувствительность, и наличие сопутствующих заболеваний и травм коленного сустава (артроз коленного сустава, разрывы передней крестообразной связки, разрывы боковых связок коленного сустава, переломы мыщелков и другие состояния, которые сами по себе могут служить причиной болей в коленном суставе).
Итак, боль при разрыве мениска может быть разной: от слабой, появляющейся только изредка, до сильной, делающей движения в коленном суставе невозможными. Иногда от боли даже невозможно наступить на ногу.
Если боль появляется при спуске с лестницы, то скорее всего имеется разрыв заднего рога мениска. Если есть разрыв тела мениска, то боль усиливается при разгибании в коленном суставе.
Если коленный сустав «заклинило», т.е. возникла так называемая блокада сустава, то скорее всего есть разрыв мениска, а блокада обусловлена тем, что оторванная часть мениска как раз и заблокировала движения в суставе. Впрочем, блокада бывает не только при разрыве мениска. Например, сустав может «заклинить» и при разрывах передней крестообразной связки, ущемлении синовиальных складок (синдром «плики»), обострении артроза коленного сустава.
Диагноз разрыва мениска невозможно поставить самостоятельно – нужно обратиться к травматологу-ортопеду. Желательно, чтобы вы обратились к специалисту, непосредственно занимающемуся лечением пациентов с травмами и заболеваниями коленного сустава.
Сначала врач расспросит вас о том, как появилась боль, о возможных причинах ее появления. Затем приступает к осмотру. Врач тщательно осматривает не только коленный сустав, но и всю ногу. Сначала оцениваются амплитуда и болезненность движений в тазобедренном и коленном суставах, так как часть боль в тазобедренном суставе отдает в коленный сустав. Затем врач осматривает бедро на предмет атрофии мышц. Затем осматривают сам коленный сустав: в первую очередь оценивают есть ли выпот в коленном суставе, который может быть синовитом или гемартрозом.
Как правило, выпот, т.е. скопление жидкости в коленном суставе, проявляется видимым отеком над коленной чашечкой (надколенником). Жидкость в коленном суставе может быть кровью, в таком случае говорят о гемартрозе коленного сустава, что в дословном переводе с латыни означает «кровь в суставе». Гемартроз бывает при свежих разрывах менисков.
Если разрыв произошел давно, то в суставе тоже возможен выпот, но это уже не гемартроз, а синовит, т.е. избыточное скопление синовиальной жидкости, которая смазывает сустав и питает хрящ.
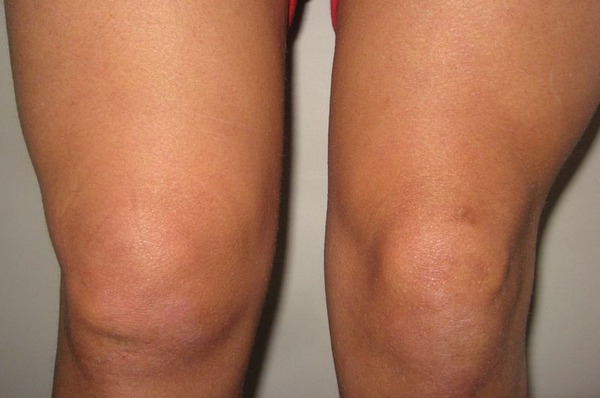
Отек правого коленного сустава. Обратите внимание на то, что отек расположен выше надколенника (коленной чашечки), т.е. жидкость скапливается в наднадколенниковой сумке (верхнем завороте коленного сустава). Для сравнения показано левое, нормальное колено
Разрыв мениска часто проявляется невозможностью полностью разогнуть или согнуть ногу в коленном суставе.
Как мы уже отмечали, основной признак разрыва мениска – боль в коленном суставе, возникающая или усиливающаяся при определенном движении. Если врач подозревает разрыв мениска, то он старается как раз спровоцировать эту боль в определенном положении и при определенном движении. Как правило, врач нажимает пальцем в проекции суставной щели коленного сустава, т.е. чуть ниже и сбоку (снаружи и кнутри) от надколенника и сгибает и разгибает ногу в колене. Если при этом возникает боль, то скорее всего есть разрыв мениска. Существуют и другие специальные тесты, позволяющие диагностировать разрыв мениска.
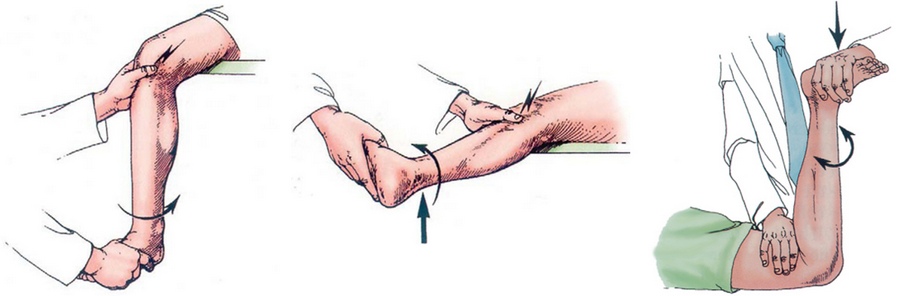
Основные тесты, которые выполняет врач для диагностики разрыва менисков коленного сустава.
Врач должен выполнить не только эти тесты, но и другие, позволяющие заподозрить и диагностировать проблемы с крестообразными связками, надколенником и ряд других ситуаций.
В целом, если врач оценивает коленный сустав по совокупности тестов, а не по какому-либо одному из признаков, то разрыв внутреннего мениска можно диагностировать в 95% случаев, а наружного – в 88% случаев. Эти показатели очень высоки, и на самом деле часто грамотный травматолог может достаточно точно поставить диагноз разрыва мениска без каких-либо дополнительных методов обследования (рентгенография, магнитно-резонансная томография, УЗИ). Однако будет очень неприятно, если пациент попадет в те 5-12% случаев, когда разрыв мениска не диагностируется при том, что он есть, или диагностируется ошибочно, поэтому в нашей практике мы достаточно часто стараемся прибегать к дополнительным методам исследования, которые подтверждают или опровергают предположение врача.
Рентгенография. Рентгенографию коленного сустава можно считать обязательной при любой боли в коленном суставе. Иногда возникает желание выполнить сразу магнитно-резонансную томографию (МРТ), которая «больше покажет, чем рентген». Но это неправильно: в некоторых случаях рентген позволяет проще, быстрее и дешевле установить правильный диагноз. Поэтому не стоит самостоятельно назначать себе исследования, которые могут оказаться пустой тратой времени и денег.
Рентгенографию выполняют в следующих проекциях: 1) в прямой проекции в положении стоя, в том числе при сгибании ног в коленях на 45°(по Розенбергу), 2) в боковой проекции и 3) в осевой проекции. Задние поверхности мыщелков бедренных костей при артрозе коленного сустава обычно изнашиваются раньше, и при сгибании ног на 45° в положении стоя можно увидеть соответствующее сужение суставной щели. В любых других положениях эти изменения будут, скорее всего, незаметны, поэтому другие рентгенографические положения не имеют значения для обследования по поводу боли в коленном суставе. Если у больного с жалобами на боль в коленном суставе рентгенологически выявлено значительное сужение суставной щели, весьма вероятно обширное повреждение мениска и хряща, при котором бесполезна артроскопическая резекция мениска (неполная или парциальная менискэктомия), о которой мы поговорим ниже. Чтобы исключить такую причину боли, как хондромаляция надколенника, необходима рентгенография в специальной осевой проекции (для надколенника). Обзорная рентгенография, никак не облегчающая диагностику разрыва мениска, позволяет тем не менее исключить такие сопутствующие нарушения, как рассекающий остеохондрит (болезнь Кёнига), перелом, наклон или подвывих надколенника и суставные мыши (свободные внутрисуставные тела).
МРТ (магнитно-резонансная томография) существенно повысила точность диагностики разрывов менисков. Ее преимущества — возможность получить изображение мениска в нескольких плоскостях и отсутствие ионизирующего излучения. Кроме того, МРТ позволяет оценить состояние других суставных и околосуставных образований, что особенно важно, когда у врача есть серьезные сомнения в диагнозе, а также если имеются сопутствующие повреждения, затрудняющие выполнение диагностических тестов. К недостаткам МРТ относятся дороговизна и возможность неверной трактовки изменений с вытекающими дополнительными исследованиями. Нормальный мениск при всех импульсных последовательностях дает слабый однородный сигнал. У детей сигнал может быть усилен вследствие более обильного кровоснабжения мениска. Усиление сигнала у пожилых людей может быть признаком дегенерации.
По МРТ выделяют четыре степени изменений мениска (классификация по Stoller). Степень 0 — это нормальный мениск. Степень I — это появление в толще мениска очагового сигнала повышенной интенсивности (не достигающего поверхности мениска). Степень II — появление в толще мениска линейного сигнала повышенной интенсивности (не достигающего поверхности мениска). Степень III — сигнал повышенной интенсивности, достигающий поверхности мениска. Истинным разрывом мениска считаются только изменения III степени.
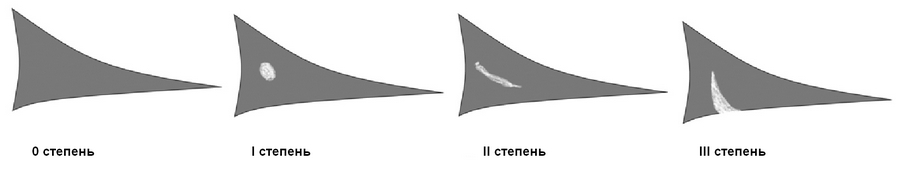
0 степень (норма), мениск без изменений.
I степень - шаровидное повышение интенсивности сигнала, не связанное с поверхностью мениска.
II степень – линейное повышение интенсивности сигнала, не связанное с поверхностью мениска.
III степень (разрыв) – повышение интенсивности сигнала, соприкасающееся с поверхностью мениска.
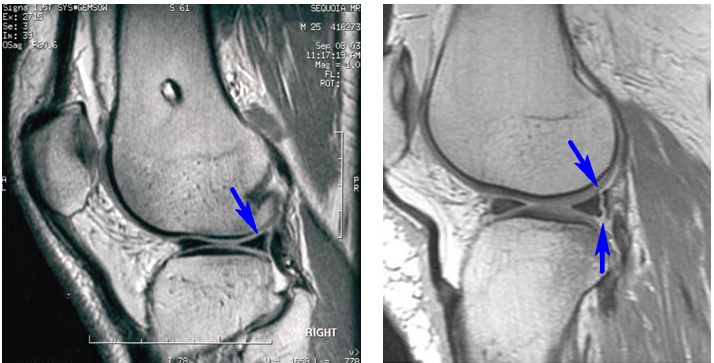
Магнитно-резонансная томография. Слева – нормальный неповрежденный мениск (синяя стрелка). Справа – разрыв заднего рога мениска (две синие стрелки)
Точность МРТ в диагностике разрыва мениска составляет примерно 90—95%, особенно если дважды подряд (т.е. на двух соседних срезах) фиксируется сигнал повышенной интенсивности, захватывающий поверхность мениска. Для диагностики разрыва можно ориентироваться и на форму мениска. Обычно на снимках в сагиттальной плоскости мениск имеет форму бабочки. Любая другая форма может быть признаком разрыва. Признаком разрыва служит и симптом «двойная задняя крестообразная связка» (или «третья крестообразная связка»), когда в результате смещения мениск оказывается в межмыщелковой ямке бедренной кости и прилежит к задней крестообразной связке.
Разрыв мениска может обнаружиться при МРТ и в отсутствие у больного жалоб, причем частота таких случаев увеличивается с возрастом. Это говорит о том, как важно при обследовании учитывать все клинические и рентгенологические данные. В ходе недавно проведенного исследования разрывы менисков, не дававшие ни жалоб, ни физикальных признаков (т.е. положительных результатов тестов при обследовании руками врача), были обнаружены при МРТ у 5,6% больных в возрасте от 18 до 39 лет. По данным другого исследования, 13% больных моложе 45 лет и 36% больных старше 45 лет имели признаки разрывов менисков при МРТ в отсутствие жалоб и физикальных признаков.
