
- •Затверджую затверджую
- •2. Алгоритм проведення біологічної проби при переливанні крові донора.
- •2. Резус – сумісність крові донора та реципієнта:
- •2. Хрестоподібна пов’язка на променево-зап’ястний суглоб.
- •Класифікація хірургічної інфекції
- •2. Транспортна іммобілізація при переломі кісток передпліччя.
- •2. Обробка рук за методом Спасокукоцького-Кочергіна.
- •Передмова
- •Методичні рекомендації «Хірургічна та гігієнічна обробка рук медичного персоналу»
- •1. Загальні положення
- •2. Загальні вимоги
- •3. Хірургічна обробка рук
- •3.1. Звичайне миття рук перед хірургічною обробкою рук
- •3.2. Хірургічна антисептика рук
- •3.3. Хірургічне миття рук
- •4. Гігієнічна обробка рук
- •4.1. Показання
- •4.2. Звичайне миття
- •4.3. Гігієнічна антисептика
- •5. Використання медичних рукавичок
- •6. Переваги та недоліки методів обробки рук
- •7. Можливі негативні наслідки обробки рук та їх профілактика
- •8. Догляд за шкірою рук
- •Обладнання для гігієни рук
- •Хірургічна антисептика рук методом втирання засобу
- •Стандартна методика обробки кистей рук антисептиком згідно з en 1500
- •Вимоги до антимікробних засобів та спиртових антисептиків
- •Властивості антисептиків на основі спирту*
- •Література
- •2. Колосовидна пов’язка на плечовий суглоб.
- •2. Накладіть артеріальний джгут Есмарха при артеріальній кровотечі в нижній третині плеча.
- •2. “Накладання пов’язки „Чепець”
- •2. Одягання стерильного халата на хірурга.
- •2. Накладіть артеріальний джгут Есмарха при артеріальній кровотечі у верхній третині плеча.
- •2. Визначити групу крові за допомогою стандартних сироваток.
- •2.Скласти набір інструментів для трепанації черепа:
- •2. Підготувати до роботи стіл перев’язувальної сестри.
- •2. Обробити руки стериліумом та іншими сучасними препаратами.
- •2. Підготувати набір для венесекції.
- •2. Підберіть все необхідне для катетеризації сечового міхура та проведіть його на фантомі.
- •2. Проведіть екстренну профілактику правця.
- •3. Кишкова непрохідність.
2.Скласти набір інструментів для трепанації черепа:
Послідовність. |
Зміст. |
Примітка. |
Місце виконання.
Приготувати необхідне.
Алгоритм виконання.
|
Операційний блок.
В лоток з шафи, де зберігається інструменти операційного блоку, відібрати: Загальний інструментарій.
Інструменти для розсічення тканин. 1.Скальпель черевцевий – 1 2. Ножиці: Купера – 1 3. Прямі гострокінцеві хірургічні – 1
Інструменти для спинення кровотечі. 1. Кровоспинні затискачі Кохера – 8 – 10, 2. Більрота – 8 - 10, 3. Затискач по типу “москіт” – 4 - 6шт.
Інструменти для розширення тканин. 1. Гачки Фарабефа – 2
Інструменти для зшивання тканин. 1. Голки ріжучі – 2, 2. Голки колючі – 2, 3. Голкотримач Гегара - 2,
Спеціальний інструментарій.
|
Провести передстерилізаційну обробку та стерилізацію відібраного інструментарію.
|
3. Переломи кісток черепа. Розрізняють переломи склепіння та основи черепа.
Переломи склепіння черепа виникають унаслідок сильних ударів, які супроводжуються стисненням і розривом кісток черепа.
Діагностика закритого перелому часто важка. Діагноз встановлюють за наявності деформації черепа, втиснень чи виступів, рухливості і крепітації кісткових відламків.
При відкритому переломі діагноз уточнюють під час первинної хірургічної обробки рани (зондувати рану не можна). При закритих переломах хворого транспортують у травматологічне відділення, наклавши на місце перелому міхур з льодом та виконавши транспортну іммобілізацію. При відкритому переломі фельдшер повинен провести туалет рани, накласти асептичну пов'язку і транспортувати хворого в травматологічний стаціонар. Якщо в рану випадає речовина мозку, потрібно накласти пов'язку, змочену теплим розчином антисептика (фурациліну).
При переломі передньої мозкової ямки основи черепа виникають тріщини, які поширюються на орбіту і кістки носа. При переломі середньої мозкової ямки ці тріщини поширюються на піраміду скроневої кістки і ділянку слухового ходу, а при переломі задньої мозкової ямки — на великий потиличний отвір. Такі переломи супроводжуються забоєм головного мозку, тому їх клініка залежить від важкості черепно-мозкової травми. Характерні лікворея з носа і вуха, крововиливи в параорбітальну клітковину (симптом окулярів) і кон'юнктиву очного яблука, екзофтальм. Унаслідок розриву і стиснення черепних нервів з'являються симптоми, характерні для ушкодження лицевого, слухового та інших нервів.
Перша медична допомога полягає в туалеті рани, накладанні асептичної пов'язки, тампонаді зовнішнього слухового ходу і носового ходу стерильною турундою (не закапуючи при цьому розчини антисептиків). Після виконання транспортної іммобілізації хворого направляють в нейрохірургічне відділення.
У нейрохірургічному відділенні проводять первинну хірургічну обробку рани, декомпресійну трепанацію черепа, дегідрата-ційну терапію, антибіотикотерапію. Хворі потребують зондового харчування. Потрібно слідкувати за функцією кишечнику і сечового міхура.
При ушкодженні склепінная черепа (без ушкодження речовини головного мозку) призначають дегідратаційну терапію, виконують спинномозкову пункціко.
Черепно-мозкова травма може супроводжуватися гіпер- чи гіпотензивним лікворним синдромом.
Гіпертензивний лікворний синдром розвивається при підвищенні лікворного тиску вище за 200 мм вод. ст. Характеризується дифузним головним болем розпирального характеру, який посилюється вранці, іррадіює в очні яблука і скроні.
Гіпотензивний лікворний синдром виникає при зниженні лікворного тиску до 100 мм вод. ст. і нижче. Характеризується посиленням головного болю і погіршенням самопочуття під час зміни положення тіла хворого (з горизонтального на вертикальне). Головний біль зменшується, якщо голова опущена.
№ 27
Ви медична сестра приймального відділення. До Вас доставлений чоловік у стані алкогольного сп’яніння, який тривалий час пролежав на вулиці у снігу. Об’єктивно: шкіра стоп холодна на дотик, багряно-ціанотичного кольору, множинні пухирі, наповнені кров’янистим вмістом.
1. Проблеми пацієнта.
2. Накласти пов’язку на стопу «калоша».
3. Види холодової травми. Класифікація відморожень за ступенем ушкодження. Клінічна картина. Тактика медичної сестри в наданні першої медичної допомоги. Лікування та догляд за хворими з відмороженнями. Профілактика холодової травми.
Відповідь.
1. Проблеми пацієнта: шкіра стоп холодна на дотик, багряно-ціанотичного кольору, множинні пухирі, наповнені кров’янистим вмістом. У хворого відмороження ІІІ ступеня, площею біля 10%.
2. Накласти пов’язку на стопу «калоша».
Послідовність |
Зміст |
Місце виконання. |
Перев’язувальна.
|
Підготувати необхідне. |
|
Алгоритм виконання. |
1. Роблять два циркулярні тури у нижній третині гомілки. 2. Бинт ведуть по бокових поверхнях стопи три чотири рази. 3. Перегинають бинт, притримуючи його з обох боків стопи переходять на кінчики пальців, обмотуючи їх та стопу спіральними турами в напрямі до гомілково-ступневого суглобу. 4. Закінчується пов’язка двома турами в нижній третині гомілки. 5. Фіксація. Ножицями відрізають надлишок бинта, кінець розрізають надвоє на відстань 8-10см. Утворені кінці обводять навколо гомілки з двох боків, зав'язують між собою, краї відрізають. |
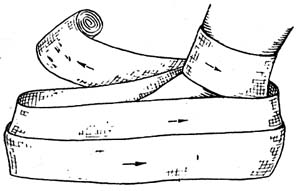
3. Відмороження (congelatio) – ураження тканин, спричинене дією низьких температур. Загальні прояви холодової травми називаються замерзанням або охолодженням. Прийнято розрізняти два періоди відморожень – дореактивний і реактивний, що наступає після припинення дії холодового чинника. За аналогією з опіками під глибиною відмороження розуміють глибину ураження морфологічних шарів шкіри і нижче розташованих тканин: І – гіперемія і набряк шкіри; ІІ – поверхневий некроз шкіри без ураження мальпігієвого шару, утворення піхурів; ІІІ – некроз усіх шарів шкіри і частково підшкірної клітковини; ІV – повний некроз шкіри і глибших тканин (фасціально-апоневротичних, м’язових, кісткових). Відмороження І-ІІ ступеню трактуються як поверхневі, можливе спонтанне загоєння, ІІІ-ІV ступеню – як глибокі, спонтанне загоєння неможливе, необхідне пластичне закриття ран. З метою виявлення характеру судинних змін у хворих з холодовою травмою застосовують капіляроскопію нігтевого ложа.
Ступінь патологічних змін, спричинених холодовою травмою, визначається температурою, специфічними погодними умовами, станом теплоізоляційного захисту тіла, загальними і місцевими порушеннями в організмі.
Перша допомога при відмороженнях полягає в припиненні дії холодового агента, серцево-легеневій реанімації, знятті одягу з уражених ділянок і їх зігріванні, накладанні термоізолюючої пов’язки, обкутуванні, гарячому питті, транспортуванні потерпілого в найближчий медичний заклад. Не можна розтирати уражену ділянку снігом, прикладати лід, пошкоджувати міхурі, проводити швидке зігрівання грілками чи гарячою водою. Обов’язковою є профілактика правця.
До потерпілих, що потребують стаціонарного лікування відносять осіб з загальним охолодженням, пацієнтів з різким набряком, похолоданням і гіпестезією кінцівок на фоні відморожень ІІІ-ІV ст., з гангреною кінцівок.
Лікування передбачає місцеве застосування антисептиків, підсікання піхурів, етапні некректомії та ампутації, пластичне закриття ран, системне поліпшення загального кровообігу, детоксикацію, антибіотикотерапію, десенсибілізацію, загальноукріплююче лікування.
За умови дії на тканини частих, повторних (хронічних) помірно низьких температур розвивається обмороженн, озноблення (pernio) – дистрофічні зміни у поверхневому шарі епідермісу і нервових закінченнях – біль, свербіння, ціаноз і набряк шкіри.
Загальне замерзання – патологічна гіпотермія організму (в тому числі смертельна) внаслідок тривалої дії низької температури і неможливості підвищити теплотворення в організмі.
№ 28
В приймальний покій звернувся хворий зі скаргами на болі в верхній половині живота, нудоту, блювоту, що появились після вживання жирної їжі. При об’єктивному обстеженні: шкіра жовтушного кольору, язик обкладений білим налетом. При пальпації в правому підребер’ї пальпується утвір розміром 6х8х8см, різко болючий. Симптоми Кера; Ортнера; Георгієвського-Мюссі позитивні.
1. Визначте проблеми пацієнта.
2. Підготувати до роботи стіл перев’язувальної сестри.
3. Гострий холецистит. Гострий панкреатит. Клініка, діагностика, особливості лікування. Тактика медичної сестри в разі гострого холециститу та панкреатиту.
Відповідь.
1. Проблеми пацієнта: болі в верхній половині живота, нудота, блювота, що появились після вживання жирної їжі, шкіра жовтушного кольору. У хворого гострий холецистит. Підготовка до операції: загальний аналіз крові, сечі, група, резус, біохімія, коагулограма, очисна клізма, назогастральний зонд, премедикація.
