
- •1. Тема: Одонтогенные воспалительные заболевания челюстно-лицевой области и шеи. Классификация.
- •1. Тема: Апикальные периодонтиты. Клиника, диагностика. Хирургические методы лечения апикальных периодонтитов.
- •Виды гранулём.
- •1. Тема: Острый одонтогенный остеомиелит челюстей. Клиника, диагностика, лечение.
- •Тема: Хронический одонтогенный остеомиелит челюстей. Клиника, диагностика, лечение.
- •1.Тема: Одонтогенные лимфадениты челюстно-лицевой области и шеи. Клиника, диагностика, дифференциальная диагностика и лечение. Экспертиза временной утраты трудоспособности.
- •1. Тема: Дифференциальная диагностика одонтогенных периодонтитов, периоститов, остеомиелитов.
- •Изменения в анализах крови при остром одонтогенном остеомиелите
- •1. Тема: Фурункулы и карбункулы лица. Клиника, диагностика, лечение. Экспертиза утраты временной трудоспособности.
- •1. Тема: Тяжелые осложнения гнойно-воспалительных процессов челюстно-лицевой области и шеи (сепсис). Прогнозирование течения. Лфк, рефлексотерапия. Фокальная инфекция.
- •3. Прогнозирование течения одонтогенных воспалительных процессов у взрослого контингента населения
- •I. Индексы интоксикации:
- •II. Индексы неспецифической реактивности:
- •III. Индексы активности воспаления:
- •1. Тема: Экспертиза временной утраты трудоспособности и диспансеризация пациентов с гнойно-восполительными заболеваниями челюстно-лицевой области и шеи.
- •Тема: Актиномикоз челюстно-лицевой области. Клиника, диагностика, лечение.
1. Тема: Одонтогенные воспалительные заболевания челюстно-лицевой области и шеи. Классификация.
Классификация острых одонтогенных гнойно-воспалительных процессов
в мягких тканях
I. С поражением костных структур челюсти:
1. острый, обострившийся хронический периодонтит;
2. острый одонтогенный остеомиелит.
II. С поражением околочелюстных мягких тканей (зона распространения инфекционного воспалительного процесса в челюсти ограничена пределами парадонта одного зуба):
острый одонтогенный периостит;
острый перикоронарит;
одонтогенный абсцесс;
одонтогенная флегмона;
одонтогенный воспалительный инфильтрат.
III.С поражением регионарного лимфатического аппарата:
острый одонтогенный лимфаденит (серозный, гнойный);
одонтогенная аденофлегмона.
IV. Поражение отдельно расположенных органов, анатомических образований, генерализацией инфекции:
медиастенит;
тромбофлебит лицевых вен, синусов твердой мозговой оболочки;
менингит, менингоэнцефалит, абсцесс головного мозга.
сепсис.
Схема динамики одонтогенной инфекции по Н.А.Груздеву
Острый периодонтит, обострение хронического периодонтита |
|
Острый остит (транзиторная форма воспаления) |
|
Острый остеомиелит |
|
Гнойно-воспалительные процессы в мягких тканях |
Хронический остит а) рарифицирующий б) гиперпластический |
|
Хронический остеомиелит |
В развитии воспалительных процессов играет качественный и количественный состав микрофлоры, аутоинфекция смешанной флоры. Большое значение в патогенезе одонтогегных воспалительных заболеваний имеет общее состояние организма.. Возникновение острого одонтогенного воспалительного процесса зависит от вирулентности инфекционного начала (патогенных свойств микроорганизмов и их количества), а также от уровня иммунологической реактивности макроорганизма, т.е. способности ответить на инфекционный агент защитно-приспособительными реакциями макроорганизма. Таким образом, для развития инфекционно-воспалительного процесса необходима «критическая концентрация» возбудителя заболевания, которое тем ниже, чем выше его патогенные свойства, сенсебилизация организма. Выделяют 3 разновидности реакции организма больного на воспалительный процесс: нормергическую, гиперергическую и гипоергическую.
1. Тема: Апикальные периодонтиты. Клиника, диагностика. Хирургические методы лечения апикальных периодонтитов.
Периодонтит – воспалительный процесс, поражающий ткани периодонта и распространяющийся на прилежащие к нему костные структуры.
Периодонтиты обычно представляют собой местный процесс, однако вследствие обилия болевых рецепторов в периодонте боли в остром периоде становятся настолько интенсивными, что отражаются на общем состоянии больного, в частности обусловливают повышенную нервную раздражимость, бессонницу и пр. При некоторых формах хронического периодонтита очаги воспаления становятся источником общей интоксикации организма.
Острый и хронический апикальный периодонтит |
|
Травматический периодонтит возникает в результате как значительного, однократного воздействия (удар при падении или попадании в лицо твердых тяжелых предметов), так и вследствие незначительной, но хронической травмы (завышенная пломба, откусывание проволоки или нитки при отсутствии рядом стоящих зубов). При травме процесс обычно протекает остро.
Медикаментозный периодонтит развивается чаще всего при неправильном лечении пульпита, когда сильнодействующие препараты попадают в периодонт (например паста, содержащая мышьяк, формалин, фенол) или раздражающие материалы (фосфат-цемент, штифты). Также к медикаментозным относят периодонтиты, возникающие вследствие аллергических реакций, которые могут вызвать местную иммунологическую реакцию.
Причины развития периодонтитов:
1)острое или хроническое воспаление пульпы;
2) передозировка или удлинение экспозиции действия девитализирующих средств при лечении пульпита;
3) травма периодонта при экстирпации пульпы или обработке корневого канала;
4) при выведении пломбировочного материала за верхушку корня при лечении пульпита;
5) применение сильнодействующих антисептиков;
6) проталкивание инфицированного содержимого корневого канала за верхушку корня;
7) аллергическая реакция периодонта на продукты бактериального происхождения и медикаменты;
8) механическая перегрузка зуба (ортодонтическое вмешательство, завышение прикуса на пломбе или коронке).
Пути распространения инфекции в ткани периодонта:
Распространение микробного агента из полости зуба при осложнениях кариеса в околоверхушечной периодонт.
При наличии патологического зубодесневого кармана при маргинальных периодонтитах.
При остром остеомиелите или обострении хронического остеомиелита ретроградным путем.
Гематогенным путем при наличии острых инфекционных заболеваний (ангина, скарлатина, грипп).
Классификация по Г. И. Лукомскому:
I. Острые (экссудативные) периодонтиты.
Серозный периодонтит.
Гнойный периодонтит.
II. Хронические (пролиферативные) периодонтиты.
Фиброзный периодонтит.
Гранулирующий периодонтит.
Гранулематозный периодонтит.
III. Обострение хронического периодонтита.
Классификацию болезней периодонта ВОЗ:
1.Острый апикальный периодонтит пульпарного происхождения.
2.Хронический апикальный периодонтит
апикальная или периапикальная гранулема.
3.Периапикальный абсцесс с полостью.
зубной (дентальный) абсцесс с полостью.
дентаальвеолярный абсцесс с полостью.
4.Периапикальный абсцесс без полости.
зубной (дентальный)
дентаальвеолярный
периапикальный.
5. Корневая киста: апикальная, периапикальная остаточная корневая.
Хронический периодонтит подразделяют на фиброзный, гранулирующий и гранулематозный (рис. 1).
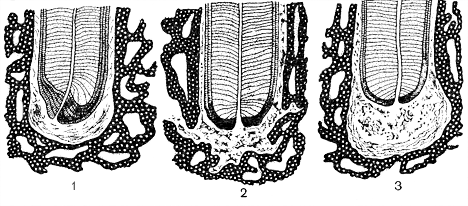
Рис. 1. Три формы хронического периодонтита: 1 — фиброзная; 2 — гранулирующая; 3 — гранулематозная (схема)
Фиброзный хронический периодонтит: клинически протекает при слабо выраженных объективных и субъективных данных. При этом отмечается небольшая болезненность при надкусывании на зуб, перкуссия зуба слабо положительная. Диагностика этой формы сложна, так как больные не предъявляют жалоб и еще потому, что сходную клиническую картину может давать, например, хронический гангренозный пульпит. Воспаление поддерживается главным образом за счет наличия гнилостного распада в канале зуба, а также постоянной травмой периодонта.
Объективно при хроническом фиброзном периодонтите отмечаются изменения цвета зуба, коронка зуба может быть интактной, глубокая кариозная полость, зондирование безболезненно. Перкуссия зуба чаще безболезненна, реакции на холод и тепло отсутствуют. В полости зуба нередко обнаруживается некротически измененная пульпа с гангренозным запахом.
В клинике диагноз хронического фиброзного периодонтита ставится на основании рентгеновского снимка, на котором видна деформация периодонтальной щели в виде расширения ее у верхушки корня, что обычно не сопровождается резорбцией костной стенки альвеолы, а также цемента корня зуба. На рентгенограмме зубов с фиброзным периодонтитом отмечается расширение периодонтальной щели, что связано с утолщением периодонта за счет развития в нем фиброзных волокон.
Фиброзный периодонтит может возникать как исход острого воспаления периодонта и как результат излечения других форм хронического периодонтита, пульпита или возникает в результате перегрузки при утрате большого числа зубов или травматической артикуляции.
Гранулематозный периодонтит: эта форма периодонтита часто развивается из гранулирующего и протекает менее активно. Разрастание грануляционной ткани в окружности верхушки корня постепенно покрываются фиброзной капсулой, тесно спаянной с цементом корня, образуется гранулёма. Фиброзная капсула возникает вследствие созревания периферических слоёв грануляционной ткани. Клиническое течение гранулематозного периодонтита часто бессимптомное. Больные жалоб на боли не предъявляют, только при случайном рентгенологическом исследовании обнаруживается гранулёма. Со временем гранулёма, увеличиваясь в размерах, проявляется безболезненным выбуханием без чётких границ с вестибулярной стороны на поверхности альвеолярного отростка. В период обострения воспалительного процесса, нарушается целостность капсулы гранулёмы, это проявляется гиперемией слизистой оболочки десны, сглаженности переходной складки, резко болезненной перкуссией зуба.
На рентгенограмме в околоверхушечной области определяется округлый очаг деструкции костной ткани с чёткими ровными контурами от 0.3см. до 1.0см.
Гранулематозный периодонтит характеризуется образованием соединительнотканной капсулы, заполненной грануляциями. Именно эта структура получила называние гранулемы. Ее клиническое течение менее активно, чем при гранулирующем периодонтите, но более активно, чем при фиброзном. Рост грануляций и разрастание гранулемы приводят к увеличению давления на костную ткань альвеолы и постепенному ее разрушению, расплавлению, оттеснению. Дефект хорошо выявляется с помощью рентгеновского снимка. Костный дефект постепенно превращается в кистогранулему, а затем в кисту, растущую от верхушки зуба в сторону костной ткани, которая обычно требует хирургического лечения. Течение процесса достаточно медленное, поэтому часто остается бессимптомным. Однако дальнейший рост кисты часто становится причиной патологических переломов костей и других осложнений. Крайне скудная симптоматика затрудняет диагностику без применения рентгенологических методов. При гранулематозном периодонтите воспалительный процесс в периодонте в основном стабилизируется, но на верхушке корня зуба формируется окруженная фиброзной капсулой зубная гранулема. Диагноз всех трех форм хронического периодонтита ставится главным образом на основании рентгенологических данных.
Хронический гранулирующий периодонтит. Эта форма периодонтита обычно возникает из острого или является одной из стадий развития хронического воспаления. Гранулирующий периодонтит проявляется в виде неприятных иногда слабых, болевых ощущений (чувство тяжести, распирания, неловкости); может быть незначительная болезненность при накусывании на больной зуб. Иногда он может протекать бессимптомно. Из анамнеза нередко выявляется, что эти болевые ощущения периодически повторяются и сопровождаются появлением свища, который через некоторое время исчезает. Иногда больной замечает выделение из свища гноя. При обследовании полости рта больного видна гиперемия десны у причинного зуба. При надавливании на этот участок десны тупым концом инструмента возникает углубление, которое исчезает не сразу после удаления инструмента (симптом вазопареза). При пальпации десны больной испытывает неприятные или болевые ощущения. При наличии узуры кости в области больного зуба врач может заподозрить дефект кортикальной пластинки. Перкуссия нелеченого зуба с хроническим гранулирующим периодонтитом, как правило, вызывает повышенную чувствительность, а иногда и болевую реакцию. Нередко наблюдаются увеличение и болезненность регионарных лимфатических узлов - подбородочных и подчелюстных.лимфатических узлов.
Рентгенографически при хроническом гранулирующем периодонтите обнаруживают очаг разрежения кости в области верхушки корня с нечеткими контурами или неровной ломаной линией, ограничивающей грануляционную ткань. Гранулирующий периодонтит значительно чаще, чем другие формы, сопровождается обострением воспалительного процесса, но при свище его течение оказывается относительно благоприятным.
Обострение хронического периодонтита.
Чаще дает обострение гранулирующий и гранулематозный периодонтит, реже — фиброзный. Так как обострение протекает при наличии деструктивных изменений в периодонте, то болезненность при накусывании на зуб не бывает такой резкой, как при остром гнойном периодонтите. Что касается остальных симптомов (постоянная боль, коллатеральный отек мягких тканей, реакция лимфоузлов), то они могут нарастать в такой же последовательности, как и при остром гнойном периодонтите. Объективно, отмечаются наличие глубокой кариозной полости (зуб может быть нелеченым или пломбированным), отсутствие болезненности при зондировании, резкая боль при перкуссии, как вертикальной, так и горизонтальной, в меньшей степени. Зуб может быть изменен в цвете, подвижен. При осмотре определяется отёк, гиперемия слизистой оболочки и нередко кожи, над областью причинного зуба сглаженность переходной складки, пальпация этой области болезненна. Реакция тканей зуба на температурные раздражители отсутствует.
Обострение хронического фиброзного периодонтита рентгенологически сопровождается уменьшением четкости границ разрежения костной ткани, появлением новых очагов разрежения и остеопороза соответственно воспалительному фокусу. Рентгенологическая картина гранулематозного периодонтита в стадии обострения характеризуется потерей четкости границ разрежения костной ткани в апикальной части зуба, нечеткостью линии периодонта в боковых отделах периодонта и просветлением костномозговых пространств по периферии от гранулемы. Обострившийся хронический гранулирующий периодонтит рентгенологически характеризуется более выраженным очаговым разрежением на фоне общей смазанности рисунка.
Электрометрическая реакция со стороны периодонта при всех формах периодонтита — свыше 100 мкА или вовсе отсутствует. Лечебные мероприятия при периодонтитах выходят за рамки лечения только причинного зуба и состоят в активном высвобождении организма от инфекционного очага, чем достигаются предупреждение сенсибилизации организма, предотвращение развития воспалительных процессов челюстно-лицевой области и заболеваний внутренних органов.

