
- •Тема 5. Лучевые методы исследования мочеполовой системы и молочной железы.
- •Ультразвуковая анатомия мочевыделительной системы
- •Рентгеноанатомия почек, мочеточников и мочевого пузыря
- •Кт анатомия почек
- •Мрт анатомия почек
- •Лучевая диагностика заболеваний половых органов.
- •Ультразвуковая анатомия предстательной железы
- •Анатомия предстательной железы в мрт-изображении
- •Лучевая анатомия малого таза у женщин Ультразвуковая анатомия матки и придатков
- •Рентгеноанатомия матки
- •Мрт анатомия матки и придатков
- •Рентгеноанатомия молочной железы
- •Возрастная рентгеноанатомия молочной железы
- •Ультразвуковая анатомия молочной железы
- •Ультразвуковая характеристика молочной железы в возрастном аспекте
- •Мрт анатомия молочных желез
- •Анализ изменений на маммограмме:
- •Объёмные образования.
- •Тяжистые (звёздчатые) изменения структуры ткани и асимметрия плотности ткани молочной железы.
- •Кальцинаты.
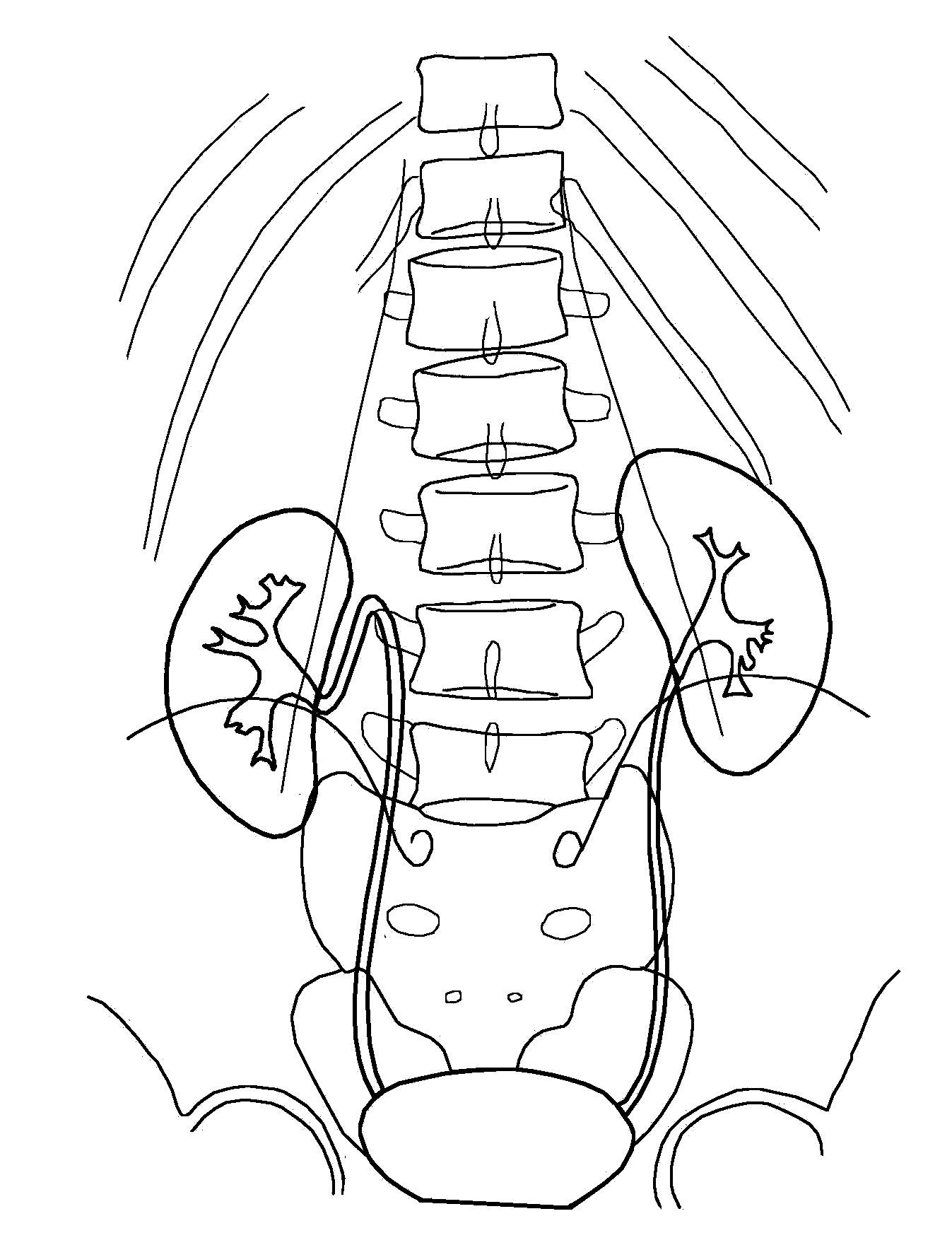
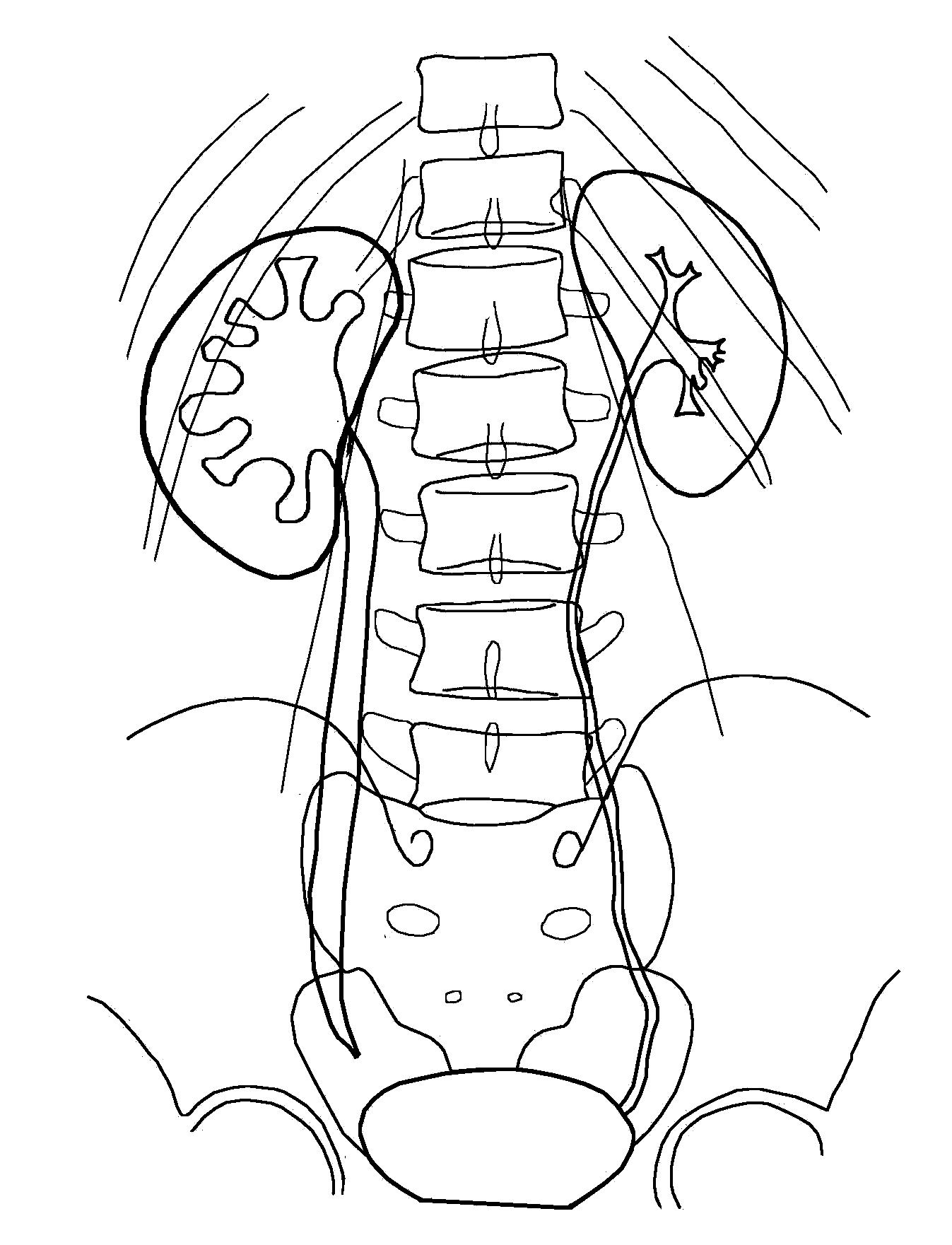
Мрт анатомия почек
На Т1-ВИ почечная паренхима делится на две зоны: корковый слой, расположенный вдоль наружной поверхности почки, дающий сигнал высокой интенсивности, и центрально расположенный мозговой слой, дающий сигнал низкой интенсивности. Отроги коркового вещества (столбы Бертена) и почечные пирамиды (медуллярное вещество) хорошо дифференцируются при исследовании во всех плоскостях. На Т2-ВИ интенсивность сигнала от коры и мозгового вещества снижается и становится одинаковой. Выделительная система почки (малые и большие чашки) прослеживается лишь при незначительном их расширении, напоминая трубчатые структуры. Лоханка внепочечного типа видна как мешковидная структура. Интенсивность сигнала от чашек и лоханки зависит от количества мочи в них и варьирует при разных значениях TR и ТЕ, отражающих характеристики Т1- и Т2-ВИ. Почечные артерии, вены, аорта и нижняя полая вена выявляются как трубчатые структуры, сигнал от которых отсутствует. Контуры почек хорошо определяются, так как они окружены параренальным жиром, который характеризуется высокой интенсивностью сигнала на Т1- и Т2-ВИ. При применении техники, подавляющей сигнал от жировой ткани (fat-saturation techniques), почки становятся гиперинтенсивными по отношению как к окружающему жиру, так и к расположенным рядом печени, поджелудочной железе и скелетным мышцам. При применении методики контрастного усиления изображение почек может быть различным в зависимости от времени, прошедшего с момента введения контрастного
вещества.
Рентгенологические синдромы при заболеваниях почек.
Выделяют следующие синдромы при заболеваниях мочевых органов:
а) синдром минеральных включений,
б) синдром изменения положения почки,
в) синдром изменения объёма почки,
г) синдром деформации ЧЛС,
д) синдром поражения мочеточников и мочевого пузыря.
Синдром минеральных включений.
К этому синдрому относятся заболевания, сопровождающиеся отложением солей альция и паренхиме почки или мочекаменная болезнь. Конкременты мочевых путей чаще являются рентгенопозитивными, поэтому они выявляются на обзорной урограмме в виде округлых или овоидных плотных очаговых образований, размерами 1-15 мм. Изредка они достигают гигантских размеров, принимая форму чашечек и лоханки, и в этом случае их называют коралловидными (рис).
Отложение известковых включений носит название нефролитиаза, что, при ограниченном характере локализации, характерно для посттуберкулёзных изменений паренхимы, а, в случае диффузного диссеминированного поражениия, необходима дифференциация между гиперпаратиреозом и губчатой почкой (вариант врожденной кистозной дисплазии).
Синдром изменения положения почки.
Основные причины, вызывающие этот синдром, это дистопии почки, нефроптоз и забрюшинные новообразования.
Дистопии имеют врожденный генез, почки, в основном, смещаются в дистальном направлении, в связи с чем выделяют поясничную, подвздошную и тазовую дистопию. При поясничной почка расположена ниже обычного на 1,5 позвонка, или при нормальной положении повернута вокруг оси на 90о и более градусов. При подвздошной дистопии нижний отдел почки спускается ниже гребешковой линии, при тазовой – почка расположении в полости малого таза (при этом она всегда уменьшена в объёме). При всех видах дистопий мочеточник укорочен, а при ангиографии выявляется и более низкое отхождение почечной артерии.
Нефроптоз чаще является приобретенным состоянием, и в трохопозиции может быть даже не выявлен. Поэтому, при подозрении на нефроптоз при экскреторной урографии должен быть выполнен снимок и в ортопозиции. При этом, помимо выявления опущенной почки, обнаруживается всегда и искривление мочеточника, нередко с острым углом в лоханочно-мочеточниковом сегменте.
Из забрюшинных новообразований почку чаще смещают опухоли надпочечников и увеличенная селезенка.

А Б
Рис. А – коралловидный конкремент правой почки (схема). Б – Двухсторонний нефроптоз (схема).
Синдром изменения объёма почки.
Почка может быть уменьшена в объёме, что наблюдантся реже и характерно для аномалий развития – карликовая почка, гипоплазированная почка, мулькистоз почки, и для нефросклероза (рис.), являющегося исходом воспалительных процессов – туберкулёз, хронический пиелонефрит, или гипертонической нефропатии.
Гораздо чаще встречается увелчение почки в объёме. Из врожденных состояний к этому приводят кисты почек (солитарная, поликистоз почки), удвоение почки, сращенные почки (напр. подковообразная почка), мега- поликаликоз. Из приобретенных состояний это, прежде всего, различные новообразования (приобретенные кисты, опухоли), гидронефроз, острый воспалительный процесс.
Синдром деформации ЧЛС.
К деформации ЧЛС приводит большая группа врожденных аномалий – маге- и поликаликоз, неполное удвоение почки, дивертикулы чашечек и лоханок, кисты почек, внутрипочечная ангиодистопия (синдром Фрели). Из приобретенных заболеваний это, прежде всего, хронический пиелонефрит, при котором степень и объём деформации ЧЛС определяет стадию заболевания.

А Б
Рис. А - левосторонний нефросклероз (схема). Б – правосторонний гидронефроз (схема).
Синдром поражения мочеточника и мочевого пузыря.
Сюда можно отнести патологические изгибы, обусловленные аномальными сосудами (нижнеполярная добавочная почечная артетрия, аномальное положение почечных вен), стенозы мочеточников, врожденный мегауретерер, дивертикулы мочевого пузыря, опухоли мочевого пузыря и предстательной железы.
УЗИ-синдромы при патологии мочевой системы.
Синдром аномалии почек и верхних мочевых путей (ВМП).
К нему относят невизуализируемую почку и атипичную синтопию почки.
Невизуализируемая почка всегда процесс односторонний и проявляется в невозможности визуализации почки на фоне клетчатки и сосудистых структур как в типичном месте, так и в других отделах забрюшинной клетчатки. Может указывать как на врожденное отсутствие почки (аплазия, агенезия), глубокую дисплазию почки, когда ее ткань, представленная патологическими соединительнотканными и эпителиальными элементами, неразличима на фоне паранефральной клетчатки (рудиментарная почка, мультикистоз), так и на результат ранее выполненной нефрэктомии. В большинстве случаев почка контрлатеральной стороны с признаками компенсаторной гипертрофии.
Атипичная синтопиия (дистопия) может проявляться как аномалия положения почки, так и в аномалиия взаимоотношения почек. В первом случае почка отсутствует в типичном месте и визуализируется в других анатомических областях. Может быть как врожденной патологией, т.е. собственно врожденной аномалией положения, (поясничная, подвздошная, тазовая дистопия), так и быть связано с появлением избыточной подвижности почки (нефроптоз). Атипичная синтопия наблюдается и при сращенных почках - подковообразная, L-, S- и I-образные почки Почки визуализируются в необычном месте, при этом визуализируются общие для обеих почек элементы паренхимы (зона сращения) при наличии разделенных элементов синуса и ЧЛС.
Синдром аномалии структуры паренхимы почки.
К этому синдрому относят диффузное кистозное поражение почек, отёчную почку и склеротические изменения почки (нефросклероз).
Диффузное кистозное поражение почек проявляется в четырех вариантах.
Поликистоз почек «взрослых». Почки деформированы, как правило, увеличены в размерах. Хорошо разщличимые отдельные кистозные образования крупные, разнокалиберные, разделены прослойками функционирующей паренхимы, Могут быть и округлые мелкие кисты разнообразного размера, поражающие диффузно всю паренхиму почки.
Ювенильный поликистоз. Почки равномерно и значительно увеличены, сохраняется их эмбриональная дольчатость. Кисты небольшого или «милиарного» размера, диффузно поражают всю паренхиму почки. Паренхима выглядит высокоэхогенной.
Мультикистоз почек. Одностороннее поражение (двухстороннее несовместимо с жизнью). Почка тотально замещена разнокалиберными мелкими кистами, поражена как паренхима, так и элементы синуса. Почка, как правило, небольшого размера, неправильной формы, с неровным контуром, в виде конгломерата гиперэхогенной гетерогенной ткани.
Губчатая почка. Имеет место формированием мелких кист в концевых отделах канальцев, из-за чего пирамиды приобретают губчатое строение, корковое же вещество интактно. В дальнейшем кистозная тубулопатия приводит к развитию кальцинации вещества пирамид, то есть к формированию нефролитиаза. При УЗИ почки обычного или несколько уменьшенного размера. Паренхима почки кажется истонченной из-за того, что пирамиды имеют повышенную эхогенность и практически сливаются с гиперэхогенным синусом.
Отёк почечной паренхимы почки проявляется увеличением почки в размерах с сохранением контура. Паренхима утолщена, что проявляется относительным уменьшением площади синуса. В результате нарушений микроциркуляции и отека повышается эхогенность коркового вещества и уменьшается эхогенность пирамид (симптом «выделяющихся» пирамид).
При углублении воспалительного процесса, прогрессировании экссудации, развитию гнойно-деструктивных процессов (апостематозный пиелонефрит, острый обструктивный пиелонефрит, начальные фазы развития карбункула почки) кортико-медуллярная дифференциация утрачивается, эхогенность паренхимы возрастает, синус из-за инфильтрации клетчатки становится практически неразличим на фоне утолщенной неоднородной высокоэхогенной паренхимы. Подвижность почки ограничивается из-за развития воспалительной инфильтрации в паранефральной клетчатке. Отёчная почка свойственна большинству острых заболеваний почек, как с поражением коркового вещества (гломерулонефриты, ГЛПС и т.п.), так и тубуло-интерстициальных структур (острый пиелонефрит).
Склеротические изменения паренхимы являются проявлением исхода разнообразных острых и хронических заболеваний почек. При УЗИ почки уменьшенного размера, контур неровный, паренхима неравномерно истончена, синус также деформирован. Эхогеннность коркового и мозгового вещества повышена, кортико-медулярная дифференциация нередко стерта. В паренхиме лоцируются отдельные гиперэхогенные очаги, соотвествующие зонам развития соединительной ткани, нередко с очагами кальцинации.
Синдром изолированного жидкостного образования почки.
Характерен для простой (монолокулярной) кисты, паразитарной кисты, абсцесса и туберкулёзной каверны. При УЗИ лоцируются округлые, с четким контуром анэхогенные образования с эффектом дорсального псевдоусиления разного диаметра. В зависимости от локализации анэхогенные образования могут быть интрапаренхиматозными, синусными, парапельвикальными. При абсцессе почки ультразвуковая картина характеризуется наличием четко очерченного, практически анэхогенного образования с неоднородными аморфными массами в просвете образования (гной, детрит), с эффектом дорсального усиления и признаками отёка паренхимы. Туберкулезные каверны. отличаются от банальных абсцессов неправильной формой, с неравномерно толстой капсулой, большим количеством высокоэхогенных масс в просвете образования (детрит). Нередко по периферии образования – зоны и участки кальцинации.
Синдром объемного образования почки.
Характеризуется наличием объемных солидных образований различной эхогенности.
Объемное образование с признаками доброкачественности. Относительно небольшое, четко очерченное округлое практически гомогенное средней или высокой эхогенности объёмное образование, нередко с эффектом дорсального усиления. Наиболее частая локализация – граница синуса и паренхимы. В редких случаях – крупное образование, исходящее из синуса с тенденцией к экстраренальному расположению. Чаще всего является проявлением ангиомиолипомы.
Объемное образование с признаками злокачественности. Достаточно крупное, как правило, четко очерченное объемное гетерогенное объемное образование средней или пониженной эхогенности, как правило с тенденцией к экстраренальному распростарнению, деформирующее контур почки. Нередко в образовании имеются кистоподобные элементы, зоны кальциноза. Эффект дорсального усиления нехарактерен. Картина, как правило, соответствует гипернефроме.
Очаговое поражение почки. Эхографически проявляет себя формированием гетерогенной, «пестрой» нечетко очерченной зоны паренхимы с пониженной эхогенностью. При этом отмечается достаточно быстрая динамика изменения формы, структуры и эхогенности паренхимы при наличии других признаков воспалительно-деструктивных изменений почки в целом. В большинстве случаев соответствует карбункулу почки, исходом которого является формирование абсцесса почки.
Синдром мочекаменной болезни (МКБ).Конкремент эхографически характеризуется наличием в просвете ВМП или мочевого пузыря четко очерченного гиперэхогенного образования с «ярким» передним контуром и зоной акустической тени позади конкремента. Как правило, конкременты имеют овоидную или близкую к ним форму, размер более 0.4 см. Могут быть одиночными или множественными, образовывать специфическую форму – коралловидные камни, выполняющие целые сегменты ЧЛС. При развитии обструкции мочевых путей синдром МКБ сочетается с признаками дилатации ВМП.
Синдром дилатации ВМП. Эхографически проявляется в визуализации расширенных чашечек (каликоэктазия), лоханки (пиелоэктазия), мочеточника (уретероэктазия), в обычных условиях невизуализируемых. При этом обычно ЧЛС визуализируется в виде анэхогенной четко оконтуренной древовидной структуры, соответствующей изображению ЧЛС на экскреторной урограмме. В большинстве случаев указывает на развитие обструкции ВМП (обтурация конкрементом, сдавление опухолью и т.п.). В ряде случаев является функционально обусловленным процессом (наличие инфравезикальной обструкции, например, острая задержка мочи, дилатация ВМП при беременности и т.п.).
Гидронефротический синдром. Эхографически характеризуется наличием увеличением почек с неровным бугристым контуром, наличием дилатированной ЧЛС, занимающей большую часть объема почки, в ряде случаев представляющей собой конгломерат жидкостных образований с истонченными стенками, окруженных истонченной паренхимой. В большинстве случаев указывает на наличие длительной обструкции ВМП или является исходом хронических воспалительных заболеваний почек.
Синдром патологического содержимого мочевого пузыря. При этом в мочевом пузыре визуализируются аморфные эхогенные структуры, либо отдельные аморфные гиперэхогенные структуры, указывающие на наличие в просвете пузыря крови, солевой взвеси или детрита. Визуализация в мочевом пузыре четко очерченных, как правило, перемещающихся гиперэхоструктур с эффектом акустической тени указывает на наличие конкрементов. Наличие фиксированной гиперэхоструктуры в проекции устья мочеточника указывает на вклиниване конкремента в его устье.. В редких случаях за конкременты принимаются введенные в просвет мочевого пузыря инструменты или инородные тела. Синдром поражения стенки мочевого пузыря. Проявляется появлением неровности внутреннего контура стенки мочевого пузыря, сочетающегося с ограниченным участком утолщения стенки, в котором слои стенки либо прерываются, либо не дифференцируются. Нередко сопровождается наличием в просвете мочевого пузыря посторонних эхогенных включений (кровь, детрит). Синдром указывает на наличие опухолевого поражения стенки мочевого пузыря. Следует дифференцировать с явлением трабекулярности стенки пузыря, являющейся проявлением гипертрофии его мышечного слоя.
