
- •Глава 02. Электрокардиография
- •Электрокардиографические отведения
- •Анатомическая позиция сердца
- •Нормальные зубец p и сегмент pq
- •Нормальный комплекс qrs
- •Электрическая позиция сердца: оси p, qrs и t
- •Декстрокардия
- •Реполяризация
- •Увеличение/гипертрофия камер сердца
- •Увеличение правого предсердия
- •Увеличение левого предсердия
- •Увеличение правого желудочка
- •Увеличение левого желудочка
- •Увеличение обоих желудочков
- •Ишемия и инфаркт
- •Изменения сегмента st при ишемии (см. Также главы 16 и 17)
- •Ишемический зубец t
- •Изменения комплекса qrs: зубец q
- •Аритмии и нарушения проводимости
- •Тахиаритмии
- •Блокада ножек пучка гиса и атриовентрикулярная блокада (также см. Главу 27)
- •Нарушения атриовентрикулярного проведения
- •Атриовентрикулярная узловая блокада (также см. Главу 27)
- •Внутрипучковая атриовентрикулярная блокада
- •Блокада ножек пучка гиса, см. Также главу 27
- •Блокада правой ножки пучка гиса
- •Блокада левой ножки пучка гиса
- •Блокада разветвлений ножек пучка гиса
- •Блокада передневерхнего разветвления левой ножки пучка гиса
- •Двухпучковые блокады
- •Блокада правой ножки пучка гиса с блокадой передневерхнего разветвления левой ножки
- •Блокада правой ножки пучка гиса с блокадой задненижнего разветвления левой ножки
- •Блокада обеих ножек пучка гиса и трехпучковая блокада
- •Предвозбуждение (см. Также главу 28)
- •Волна дельта и локализация дополнительных путей проведения с помощью электрокардиографии
- •Ортодромная тахикардия
- •Антидромная тахикардия
- •Фибрилляция и трепетание предсердий с предвозбуждением
- •Дополнительные пути проведения без предвозбуждения
- •Первичные нарушения деполяризации интервал q-t
- •Врожденный синдром удлиненного интервала q-t (см. Также главу 9)
- •Врожденное укорочение интервала q-t (см. Также главу 9)
- •Антиаритмические и другие лекарственные препараты (см. Также главу 28)
- •Электролитные нарушения
- •Гипотермия
- •Синдром бругада (см. Также главу 9)
- •"Память" зубца t
- •Перикардиты и выпот в полость перикарда
- •Острый перикардит (см. Также главу 19)
- •Выпот в полость перикарда (см. Также главу 19)
- •Подход к расшифровке электрокардиограммы
- •Подход к диагностике аритмий
- •Брадикардии
- •Тахикардии
- •Тахикардии с узкими комплексами qrs
- •Предсердная тахикардия, трепетание и фибрилляция предсердий
- •Узловая и ортодромная тахикардии
- •Тахикардии с широким комплексом qrs
- •Желудочковая тахикардия
- •МСтрессовая электрокардиография
- •Проба с физической нагрузкой при ишемической болезни сердца
- •Стрессовая электрокардиография при других заболеваниях сердца
- •Амбулаторное электрокардиографическое мониторирование
- •Компьютерный анализ данных электрокардиографии
- •Сигнал-усредненная электрокардиография
- •Вариабельность сердечного ритма
- •Микроальтернация зубца t
Стрессовая электрокардиография при других заболеваниях сердца
Как было освещено выше, изменения тонуса автономной нервной системы, вызываемые физической нагрузкой, могут оказывать значительное влияние на сердечный ритм. Узловая АВ-блокада может уменьшаться или исчезать во время нагрузки, в то время как АВ-блокада на уровне пучка Гиса или трехпучковая БНПГ может провоцироваться физической нагрузкой, обусловливая такие симптомы, как одышка или обмороки, возникающие во время нагрузки (см. рис. 2.34). Предсердные и желудочковые тахикардии, обусловленные очаговой активностью, или некоторые re-entry тахикардии, связанные с добавочными путями (например, описанная P. Coumel непрерывная тахикардия Комела, см. рис. 2.50), могут быть также спровоцированы физической нагрузкой, что позволяет установить диагноз и назначить эффективное лечение. У больных с персистирующей ФП проба с физической нагрузкой помогает в оценке контроля частоты желудочковых сокращений. У пациентов с WPW пробу с физической нагрузкой раньше использовали для оценки рефрактерного периода добавочного пути в качестве попытки взвесить риск ускоренного АВ-проведения в случае ФП, но ее предсказательная ценность была невелика, в связи с чем этот способ практически не используют в эру катетерной абляции.
Амбулаторное электрокардиографическое мониторирование
Развитие компактных записывающих устройств в 1970-е и 1980-е годы дало возможность регистрации данных ЭКГ в течение длительного периода времени в условиях повседневной активности. Как и при пробе с физической нагрузкой, при мониторировании данных ЭКГ необходимы специальное расположение электродов и фильтрация сигнала. Небольшое количество электродов облегчает восприятие пациентом исследования и выполнение привычных занятий. Запись анализируют после завершения мониторирования с использованием алгоритмов автоматической расшифровки, которые облегчают просмотр большого количества данных. Несмотря на некоторые ограничения, связанные с появлением артефактов при движении, отсоединением электродов, периодическими сложностями в идентификации зубца P, холтеровское мониторирование (названное в честь его изобретателя доктора Норманна Д. Холтера) стало необходимым инструментом в кардиологии для изучения изменений данных ЭКГ, происходящих при обычных условиях. Главное показание для его выполнения - обследование при обмороках и сердцебиении. При этом исследовании вполне возможно выявить ишемию по форме смещения сегмента ST, как при наличии, так и при отсутствии соответствующих симптомов [186].
Холтеровское мониторирование существенно улучшило наше представление о нормальных границах сердечного ритма и частоты. Благодаря этому методу исследования мы знаем о том, что в покое частота синусового ритма может снижаться до 30-35 в минуту у некоторых здоровых людей (во время отдыха или сна), особенно у лиц молодого возраста, у спортсменов или в связи с высоким тонусом блуждающего нерва. Повышенный тонус парасимпатической нервной системы может даже приводить к появлению АВ-блокады II степени во время сна не только у спортсменов, но и у пожилых людей без патологии сердца или других функциональных ограничений.
Рис. 2.54. Синдром врожденного удлиненного интервала Q-T (тип 2). Электрокардиограмма бессимптомного 9-летнего мальчика, сына женщины, которая страдала от остановки сердца. Обратите внимание на очень длинный интервал Q-T, а также на зубец T с двумя вершинами; этот вариант характерен для данного синдрома.
ВРОЖДЕННОЕ УКОРОЧЕНИЕ ИНТЕРВАЛА Q-T (СМ. ТАКЖЕ ГЛАВУ 9)
Недавние исследования показали связь между необъяснимой внезапной смертью и укороченным интервалом Q-T на ЭКГ [150, 151]. Из-за отсутствия на данный момент четких значений интервала Q-T, которые могли бы послужить критериями, рекомендовано использовать следующие: Q-T ‹360 мс и обычно ≤320 мс. Сегмент ST практически отсутствует в прекардиальных отведениях, а зубцы T симметричны и заострены. Укороченный интервал Q-T связан с обмороками, внезапной смертью и (в большинстве случаев) с ФП. Иногда может быть обнаружена генетическая предрасположенность [152].
АНТИАРИТМИЧЕСКИЕ И ДРУГИЕ ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ (СМ. ТАКЖЕ ГЛАВУ 28)
Некоторые антиаритмические препараты, в основе механизма действия которых лежит удлинение реполяризации путем блокирования мембранных калиевых каналов (такие, как соталол, ибутилид¤, дофетилидΡ и азимилидΡ), в терапевтических дозах способны удлинять интервал Q-T, при этом появляется риск двунаправленной ЖТ. Периодические измерения интервала Q-T используют для предупреждения аритмогенеза, при этом пограничное значение интервала Q-T составляет ‹500 мс. Хинидин и прокаинамид блокируют калиевые каналы, удлиняя Q-T, что также может привести к двунаправленной ЖТ. Амиодарон тоже блокирует калиевые каналы и удлиняет интервал Q-T, но при его использовании двунаправленная ЖТ встречается достаточно редко даже при применении высоких доз, поэтому для контроля дозы амиодарона измерение Q-T не используют. Кроме того, подавляющее большинство препаратов, не применяемых для лечения заболеваний сердечно-сосудистой системы (антибиотики, антигистаминные, психотропные препараты) могут приводить к удлинению интервала Q-T и соответственно к желудочковым нарушениям ритма у некоторых пациентов [153, 154]. Эта проблема настолько распространена, что существуют постоянно обновляемые базы данных, к которым можно получить доступ через Интернет (в качестве примера см. раздел "On-line источники информации", с. 75). Когда используют препараты с таким побочным действием, необходимо выполнение ЭКГ в динамике.
Препараты наперстянки укорачивают интервал Q-T и вызывают характерные изменения в реполяризации: депрессию сегмента ST и уменьшение вольтажа зубца T или даже его инверсию. Данные изменения могут стать поводом для дифференциальной диагностики с ишемическими изменениями (рис. 2.55).
Рис. 2.55. Типичная сводчатая депрессия сегмента ST после лечения препаратом наперстянки в терапевтических дозах. Регулярных зубцов P нет, имеются нерегулярные колебания изолинии и нерегулярный желудочковый ритм, что типично для ФП. Отклонение оси вправо (≈+130°) и преобладающие зубцы R в отведениях V1-V3 вследствие увеличения ПЖ. Больной с митральным стенозом и умеренной легочной гипертензией.
ЭЛЕКТРОЛИТНЫЕ НАРУШЕНИЯ
Изменения в концентрации сывороточного калия отчетливо влияют на данные ЭКГ [149]. Гипокалиемия приводит к удлинению интервала Q-T, выравниванию зубцов T, при этом зубцы U становятся более выпуклыми. Легкая гиперкалиемия может приводить к заостренным зубцам T, тяжелая гиперкалиемия с содержанием калия более 7 ммоль/л - к остановке синусового узла, АВ-блокаде, значительному расширению комплекса QRS и ЖТ (рис. 2.56). Очень важно вовремя распознать проявления гиперкалиемии, потому что экстренная терапия способна спасти жизнь больному. Сопровождать, а также имитировать гиперкалиемию может ацидоз, в то время как алкалоз вызывает изменения, характерные для гипокалиемии. Гипомагниемия достаточно часто связана с гипокалиемией у больных, принимающих диуретики, или при особых состояниях, таких как кишечная фистула. В этой ситуации могут появляться тяжелые предсердные и желудочковые нарушения ритма, связанные с триггерной активностью.
Рис. 2.56. Изменения электрокардиограммы при тяжелой гиперкалиемии (8 ммоль/л). А - полная АВ-блокада с идиовентрикулярным ритмом 27 в минуту. Б - пробежки ЖТ с перемежающимся идиовентрикулярным ритмом. В - после внутривенного введения кальция глюконата ритм стал синусовым с нормальным интервалом P-R. Нарушение внутрижелудочкового проведения (QRS = 120 мс) связано с рубцом на переднебоковой стенке (обратите внимание на комплекс QR в отведении aVL, QS - в V3, Q - в aVL).
ГИПОТЕРМИЯ
Гипотермия, возникшая в результате случайного воздействия низкой температуры или терапевтического вмешательства, способна привести к заметному удлинению интервалов P-R и Q-T. Расширение комплекса QRS может происходить вместе с появлением медленного терминального отклонения QRS, известного так же как волна Осборна (J.J. Osborn), или волна J (рис. 2.57).
Рис. 2.57. Изменения электрокардиограммы при гипотермии, причиной которой у пациента, злоупотребляющего алкоголем, стала холодная погода. Обратите внимание на удлинение интервала P-R до 260 мс, расширение комплекса QRS до 150 мс с выступающей волной J (Осборна) [красные стрелки] и значительное удлинение интервала Q-T до 750 мс.
СИНДРОМ БРУГАДА (СМ. ТАКЖЕ ГЛАВУ 9)
Братья Бругада (Brugada P., Brugada J.) [156] описали взаимосвязь внезапной смерти при отсутствии длинного интервала Q-T или структурных заболеваний сердца у пациентов с необычной ЭКГ с признаками БПНПГ и персистирующей элевацией сегмента ST в отведениях V1-V2 (рис. 2.58). Около четверти таких эпизодов связывают с нарушениями строения натриевых каналов, но большинство случаев до сих пор необъяснимы [157]. Ведение бессимптомных пациентов с характерными изменениями данных ЭКГ - особая тема для обсуждения. Несмотря на низкую частоту аритмий в этой группе пациентов, выявление синдрома Бругада необходимо для того, чтобы избежать применения антиаритмических препаратов, способных вызвать желудочковые нарушения ритма, и для наблюдения с целью выявления эпизодов нарушения сознания или желудочковых нарушений ритма как признаков потенциально плохого прогноза [158].
Рис. 2.58. Типичный синдром Бругада (тип 1). Обратите внимание на нисходящую элевацию сегмента ST в отведениях V1-V3 и пограничное удлинение интервала P-R (220 мс).
Типичная ЭКГ при синдроме Бругада имеет характерные изменения: выпуклая кверху элевация сегмента ST, ведущая к отрицательному зубцу T в отведениях V1 и V2 (I тип данных ЭКГ; см. рис. 2.58). Эти изменения могут стать более явными при записи данных ЭКГ в этих же отведениях, но с расположением электрода не стандартно в четвертом межреберном промежутке, а в третьем или втором. В других случаях, когда сегмент ST выгнут кверху, бывает трудно дифференцировать данные с нормальным вариантом ЭКГ. При внутривенном использовании антиаритмических препаратов I класса (аймалин, флекаинид) ЭКГ-картина может меняться со II типа на тип I, выявляя у пациентов с клиническими проявлениями синдром, при котором могут появиться нарушения АВ-проведения (удлинение интервалов P-R и H-V) или ФП.
"ПАМЯТЬ" ЗУБЦА T
При перемежающейся БЛНПГ "возвращение" в норму комплекса QRS может сопровождаться персистирующими в течение часов или дней отрицательными зубцами T, что вызывает подозрение на ишемию (рис. 2.59) [159]. Эти изменения возникают в результате сохраняющихся вторичных по отношению к нарушенной деполяризации изменений реполяризации. Они могут возникать после желудочковой стимуляции [160] или катетерной абляции при WPW [161]. Этот электрофизиологический феномен известен также как "память" зубца T.
Рис. 2.59. Инверсия зубца T вследствие "памяти" зубца T у больного с интермиттирующей БЛНПГ. В отведениях от конечностей - типичные признаки блокады левой ножки, спонтанно переходящие в нормальный комплекс QRS, но с сохраняющейся при этом инверсией зубца T в некоторых отведениях от верхних конечностей и прекардиальных отведениях.
ПЕРИКАРДИТЫ И ВЫПОТ В ПОЛОСТЬ ПЕРИКАРДА
Заболевания перикарда могут влиять на данные ЭКГ в результате воспалительных изменений в субэпикардиальных слоях миокарда или накопления жидкости в полости перикарда. Если нет явного миокардита, нарушения ритма встречаются редко [162].
ОСТРЫЙ ПЕРИКАРДИТ (СМ. ТАКЖЕ ГЛАВУ 19)
Острый "доброкачественный" перикардит, начинающийся в большинстве случаев с болей в грудной клетке, вызывает подъем сегмента ST и инверсию зубца T, что становится поводом для дифференциальной диагностики с острым коронарным синдромом. Наиболее типично начало острого перикардита с элевации сегмента ST. В отличие от острого коронарного синдрома, при котором возникает локальная элевация, а в других отведениях возможна депрессия ST, при перикардите элевация сегмента ST прослеживается в большинстве отведений, кроме aVR, в котором зеркально наблюдается депрессия сегмента ST [163] (рис. 2.60). Другим интересным и довольно типичным дополнительным признаком перикардита бывает депрессия интервала P-R по отношению к интервалу Т-Р [164, 165]. Динамика элевации ST также имеет свои особенности и, в отличие от острого коронарного синдрома, при перикардите она чаще сохраняется на протяжении нескольких дней, чем часов. Диффузная элевация сегмента ST может имитировать синдром ранней реполяризации у здоровых людей, что становится дополнительным поводом для сопоставления ЭКГ-находок с клинической картиной [166]. В спорных случаях длительность элевации сегмента ST помогает в диагностике, так как при синдроме ранней реполяризации элевация сегмента ST стабильна, а при перикардите она изменяется в течение нескольких дней. За приподнятым сегментом ST следует инвертированный зубец T, подобный ишемическому. Как и в случае с элевацией, изменения зубца T наблюдаются на протяжении нескольких дней, и при этом нет каких-либо изменений комплекса QRS. Иногда инверсия зубца T может сохраняться на протяжении недель или даже месяцев [167].
Рис. 2.60. Изменения сегмента ST и зубца T (А) при остром перикардите. На представленной (Б) электрокардиограмме, записанной через несколько часов после появления симптомов, видна распространенная элевация сегмента ST. Через 2 дня на контрольной электрокардиограмме сохраняется элевация ST, но присоединяется инверсия зубца T во многих отведениях. Изменений комплекса QRS нет.
ВЫПОТ В ПОЛОСТЬ ПЕРИКАРДА (СМ. ТАКЖЕ ГЛАВУ 19)
Выпот в полость перикарда сопровождается снижением вольтажа комплекса QRS во всех отведениях, а при довольно большом выпоте возможно появление качающих движений сердца, являющихся причиной изменений вольтажа QRS от сокращения к сокращению [168] (рис. 2.61). Этот феномен называют электрической альтернацией, он не связан с парадоксальным пульсом. Низкий вольтаж и электрическая альтернация без диффузной элевации возникают при значительном перикардиальном выпоте при отсутствии острого перикардита.
Рис. 2.61. Электрическая альтернация при выраженном выпоте в полость перикарда. А - представлена электрокардиограмма в 12 отведениях с выраженным снижением амплитуды и альтернацией комплекса QRS. Б - показана ЭхоКГ в М-режиме и электрокардиограмма (II отведение). Обратите внимание на отсутствие эхо-сигнала спереди и сзади от желудочков (красные стрелки). Зеленая линия указывает на дыхательный цикл. Отмечается амплитудная альтернация комплекса QRS, не относящаяся к дыханию, зависящая от позиционных изменений (качания) сердца в перикардиальном пространстве, а также отсутствие элевации сегмента ST и распространенная инверсия зубца T.
ПОДХОД К РАСШИФРОВКЕ ЭЛЕКТРОКАРДИОГРАММЫ
Неподготовленный врач или студент может испытывать растерянность от той легкости, с которой опытный кардиолог, подобно магу, получает информацию на основании данных ЭКГ. На самом деле анализ ЭКГ - системный процесс, доступный каждому врачу. Просто опыт позволяет использовать этот метод быстрее.
Расшифровка ЭКГ начинается с определения ритма по нормальной последовательности зубцов P, за которыми идут комплексы QRS с величиной P-R >110 мс, но ‹220 мс. Если выявлено больше зубцов P, чем комплексов QRS, или частота QRS >100 в минуту либо ‹40 в минуту, следует измерить продолжительность P и QRS для того, чтобы убедиться в отсутствии значимых нарушений предсердной или желудочковой проводимости. При условии, что длительность QRS >110 мс, необходимо еще раз вернуться к измерению интервала P-R для исключения предвозбуждения. При наличии АВ-блокады или тахикардии анализ данных ЭКГ следует выполнять с учетом механизмов аритмии. Если частота ритма очень мала, зубец P и комплекс QRS широкие, а интервалы P-R и Q-T увеличены, следует выполнить ЭКГ при скорости бумаги 25 мм/с, так как при записи на скорости бумаги 50 мм/с может быть имитирована ЭКГ-картина здорового человека.
Когда синусовый ритм и нормальные значения интервалов подтверждены, следует детальный анализ, начинающийся с определения âP, с последующим определением амплитуды зубца P в нижних отведениях, а также продолжительности и глубины отрицательного конечного отклонения в отведении V1. Если продолжительность зубца P >100 мс, необходимо проверить наличие выемки или отрицательного конечного отклонения во отведениях II, III или aVF, как признака нарушения предсердной проводимости или увеличения ЛП. Если зубец P отрицательный в отведении I и при этом âQRS отклонен вправо (более +90°), это может быть следствием декстрокардии, но чаще такое изменение наблюдается из-за неправильного расположения электродов на верхних конечностях (aVR на левой руке, aVL на правой руке). На самом деле декстрокардия может быть исключена, если в прекардиальных отведениях зарегистрированы нормальные значения QRS от rS до qR от V1 к V6 отведению, так как при декстрокардии в прекардиальных отведениях будет низкоамплитудный комплекс rS.
Следующий шаг - построение электрической позиции желудочков как во фронтальной, так и в горизонтальной плоскостях. âQRS дает информацию о нормальной или отклоненной оси сердца, что может указывать на гипертрофию камер сердца, нарушения проводимости (блокады разветвлений), рубец и даже аномалии грудной клетки, такие как деформация, пневмоторакс или плевральный выпот. Клиническая картина в этом случае чрезвычайно важна, например расхождение между âQRS и телосложением может послужить тревожным сигналом. В прекардиальных отведениях нормальная позиция сердца проявляется переходом от доминирующего отрицательного к доминирующему положительному комплексу QRS в отведении V3 или V4. Повороты сердца определяются с позиции взгляда на сердце со стороны диафрагмы, поэтому доминирующий положительный комплекс QRS в отведении V1 или V2 называют поворотом против часовой стрелки, а доминирующий отрицательный комплекс в отведении V5 или V6 - поворотом по часовой стрелке. Поворот хотя и не настолько важен, как изменение позиции, но на него необходимо обращать внимание как на возможную проблему, о которой было упомянуто выше.
Детальный анализ комплекса QRS начинается с подтверждения присутствия нормального зубца q в отведениях I, aVL и V6, указывающего на неизмененную активацию перегородки. Отсутствие "перегородочного" зубца q - патологическая находка, которая может быть следствием нарушения проведения по ЛНПГ, гипертрофии ЛЖ, перегородочного ИМ или предвозбуждения. При глубоких и широких зубцах Q следует думать об ИМ, предвозбуждении (интервал P-R необходимо дважды проверить) или кардиомиопатии. Для выявления признаков увеличения ЛЖ определяют амплитуду комплекса QRS в отведениях I, aVL, V1-V2 и V5-V6, при этом необходимо учитывать, что широкие и высокие комплексы QRS могут возникать при БЛНПГ или предвозбуждении. Высокий зубец R в отведениях V1-V2 подразумевает гипертрофию ПЖ или задний ИМ. Однако, если длительность QRS ≥120 мс, то более вероятны БПНПГ или предвозбуждение.
На конечном этапе необходимо исследовать реполяризацию. Ось зубца T должна находиться между 0-90°, отрицательный зубец T в отведении I и aVF увеличивает вероятность ишемии, желудочковой гипертрофии с перегрузкой, БНПГ, предвозбуждения, электролитного дисбаланса или медикаментозного воздействия. Полезным инструментом диагностики служит определение угла между осями зубца T и QRS, который в норме должен быть ≤60°. В прекардиальных отведениях зубец T, как правило, положительный в отведениях V2-V6. Тем не менее отрицательные зубцы T в V1-V3 могут присутствовать в норме в зависимости от возраста, пола, расы и клинической картины, которая служит важной составляющей при интерпретации данных ЭКГ. Одна из редких причин появления отрицательных зубцов T в отведениях V1 и V2 - неправильное расположение электродов во втором, а не в четвертом межреберном промежутке. Эта ошибка при изучении серий ЭКГ на предмет диагностики ишемии довольно серьезна. В сегменте ST оценивают его отклонение от изолинии; важно, носит это отклонение диффузный или локальный характер. При этом любые изменения необходимо анализировать вместе с другими данными.
Следует записывать все обнаруженные особенности на каждом этапе, так как неожиданные находки иногда становятся ключом к диагностике. Такой системный взгляд на ЭКГ особенно важен в тех случаях, когда очень значимые признаки бывают наглядными, например выраженная элевация сегмента ST, указывающая на острый коронарный синдром. Элевация может возникать при идиовентрикулярном ритме, ТЭЛА, перикардите; при этом отклонение электрической оси, низкий вольтаж или отсутствие зубцов P могут указать путь к правильному диагнозу.
ПОДХОД К ДИАГНОСТИКЕ АРИТМИЙ
ЭКГ остается главным инструментом в клинической диагностике аритмий. ЭКГ, записанная во время эпизода аритмии, становится решающим шагом к определению диагноза и дает возможность назначить эффективное лечение. Если позволяет ситуация, во время приступа следует зарегистрировать данные ЭКГ в двенадцати отведениях. Данную запись необходимо сохранить и предпринять все меры для того, чтобы ее не потерять. Экстренная расшифровка записи может не дать всей информации, которую получат эксперты при более подробном анализе данных ЭКГ.
БРАДИКАРДИИ
Синдром слабости синусового узла (СССУ) часто манифестирует эпизодически. Данные повторных регистраций суточной ЭКГ во время симптоматических эпизодов могут стать ключом к диагностике. Важно, чтобы запись данных ЭКГ была с хорошим качеством регистрации зубцов P, для дифференцирования синусовых пауз или синус-ареста от АВ-блокад, так как показания к постановке кардиостимулятора значительно различаются в этих ситуациях. Массаж каротидного синуса, с одной стороны, и физическая нагрузка, с другой, помогают в определении механизма брадикардии.
Важно знать пределы нормального ритма. Мы упоминали ранее, что нижнюю границу ЧСС, в основном принимаемую за 50 в минуту в зависимости от клинического контекста, приходится изменять в сторону меньших значений, например при колебаниях синусового ритма, связанных с дыханием (дыхательная синусовая аритмия) [рис. 2.62, А], или изменении âP, обусловленном вариабельностью точки выхода импульса из синусового узла, когда зубец P становится отрицательным в нижних отведениях или даже изменяет свою полярность в течение записи от положительного до отрицательного (рис. 2.62, Б).
Рис. 2.62. Синусовые и наджелудочковые ритмы с узкими комплексами QRS. А - нормальная синусовая дыхательная аритмия. Форма зубца P не изменяется, но частота увеличивается во время вдоха. Б - миграция предсердного водителя ритма. Зубец P становится из отрицательного положительным, с промежуточной конфигурацией (пятый зубец P слева). ЧСС несколько выше при положительном зубце P. В - предсердная тахикардия с частотой 140 в минуту с меняющейся степенью АВ-проведения, которая обусловливает нерегулярный желудочковый ритм. Обратите внимание на изоэлектрические интервалы между зубцами P. Продолжение тахикардии, несмотря на формирование АВ-блокады, подтверждает локализацию очага тахикардии в предсердии. Г - ФП; предсердные волны совершенно нерегулярны, отсутствует стабильная изолиния. Временные отметки сверху на записи Г - 0,1 с и 1 с.
ТАХИКАРДИИ
Пограничной для тахикардии обычно считают ЧСС 100 в минуту, но пациенты с повышенным симпатическим тонусом, обусловленным СН, анемией, лихорадкой и даже неврозами, могут иметь нормальный синусовый ритм с ЧСС, превышающей указанный уровень. При синусовой тахикардии может возникнуть необходимость дифференциальной диагностики с очаговой предсердной тахикардией, которая иногда протекает с небольшой ЧСС, близкой к 100 в минуту. Изменения конфигурации зубца P по сравнению с предыдущими или последующими записями синусового ритма позволяют подтвердить эктопическую предсердную тахикардию (см. рис. 2.33).
Очень простое деление на тахикардию с узкими (‹120 мс) и широкими (>120 мс) комплексами QRS позволяет избежать многих важных ошибок в интерпретации. Большинство тахикардий с узкими комплексами QRS имеет наджелудочковое происхождение (рис. 2.63, см. рис. 2.33, 2.47, 2.50, 2.62). С другой стороны, практически все ЖТ попадают в группу тахикардий с широкими комплексами QRS, за исключением некоторых необычных ЖТ перегородочного происхождения. Но и в этих случаях форма QRS будет отличаться от таковой комплексов QRS при синусовом ритме. Группа тахикардий с широкими комплексами включает некоторые тахикардии суправентрикулярного происхождения, при которых возбуждение желудочков замедлено из-за предвозбуждения или возникшей на фоне высокой ЧСС БНПГ. Однако эта группа включает и все наиболее опасные виды тахикардий, то есть ЖТ, предсердную тахикардию при синдроме предвозбуждения, трепетание и фибрилляцию, антидромную тахикардию при WPW (см. рис. 2.48, 2.49 и 2.51).
Рис. 2.63. Последовательность активации предсердий и пример электрокардиограммы при типичном ТП. Сверху представлены два закодированных в цвете изображения последовательности активации на виртуальной анатомической модели ПП, реконструированной с использованием компьютерных технологий. Желтые стрелки, обозначающие направление активации вокруг ТК, опускаются по передней стенке и затем поднимаются по перегородочной. Белый цвет - самая ранняя активация, затем следует красный, желтый, зеленый, синий, вновь встречаясь с белым на верхней стенке ПП. Такая последовательность активации "вверх-вниз" на электрокардиограмме проявляется глубокими волнами в нижних отведениях (II и III) - характерный вид для типичного ТП. Обратите внимание на нерегулярный желудочковый ритм на фоне абсолютно регулярных предсердных сокращений. ВПВ - верхняя полая вена; НПВ - нижняя полая вена; L Lat - левый боковой сегмент; LAO - левая передняя косая проекция.
ТАХИКАРДИИ С УЗКИМИ КОМПЛЕКСАМИ QRS
Существует три основных источника тахикардии с узкими комплексами QRS - предсердия, АВ-узел и ДПП.
ПРЕДСЕРДНАЯ ТАХИКАРДИЯ, ТРЕПЕТАНИЕ И ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ
Предсердная тахикардия может быть четко верифицирована, если формируется АВ-блокада без прекращения тахикардии (см. рис. 2.33, 2.62, В, 2.63). Классическим критерием отличия тахикардии и ТП служит ЧСС (граница - 240-250 в минуту), но эта простая классификация не определяет истинного механизма тахикардии (макро-re-entry или очаговый) у пациентов с органическими заболеваниями сердца, особенно перенесших кардиохирургические вмешательства. Характерная пилообразная форма предсердной волны позволяет поставить диагноз при типичном трепетании с петлей возбуждения в ПП (см. рис. 2.63). Очень важно разграничить регулярность или нерегулярность предсердного и желудочкового ритма, так как при предсердной тахикардии и ТП из-за нарушения АВ-проведения сокращения желудочков могут быть нерегулярными (см. рис. 2.33, 2.62, В, 2.63). При ФП желудочковый ритм также нерегулярный из-за нерегулярности предсердных волн при этом нарушении ритма (см. рис. 2.62, Г). Вмешательства, направленные на временное угнетение функционирования АВ-узла, часто помогают установить диагноз. При предсердной тахикардии массаж каротидного синуса или введение аденозина фосфата может вызвать АВ-блокаду и выявить механизм, лежащий в основе предсердной тахикардии.
УЗЛОВАЯ И ОРТОДРОМНАЯ ТАХИКАРДИИ
Внутриузловая тахикардия re-entry и АВ-ортодромная тахикардия с проведением по ДПП имеют вид регулярной тахикардии с нормальными комплексами QRS на ЭКГ, если не развиваются функциональные частотозависимые БНПГ (рис. 2.64, см. рис. 2.47, 2.50). Зубцы P, как правило, во время тахикардии выявить сложно. При узловой тахикардии эти зубцы формируются одновременно с комплексом QRS и иногда могут быть распознаны на месте кажущегося зубца r' в отведении V1 [126, 127] (см. рис. 2.64). При обычной форме ортодромной тахикардии зубец P наслаивается на сегмент ST, и его бывает трудно отличить от начала зубца T (см. рис. 2.47). Зубец P может быть хорошо различим при атипичных формах любого из механизмов с длинным интервалом между комплексом QRS и последующим зубцом P (R-P >P-R) [169, 170] (см. рис. 2.50). Массаж каротидного синуса или назначение аденозина фосфата могут прекратить АВ-узловую и ортодромную тахикардии из-за влияния на АВ-узловое проведение.
Рис. 2.64. Внутриузловая re-entry тахикардия. Контур re-entry локализуется в непосредственной близости от АВ-узла (желтая круглая стрелка). Активация желудочков нормальная, формируются узкие комплексы QRS. Активация предсердий происходит в противоположном направлении. Зубцы P видны как кажущиеся зубцы r′ в отведении V1 (красные стрелки). Обозначения времени (сверху) - 0,1 с и 1 с.
ТАХИКАРДИИ С ШИРОКИМ КОМПЛЕКСОМ QRS
Расшифровка ЭКГ при тахикардиях с широкими комплексами QRS представляет сложную диагностическую проблему из-за возможности угрозы остановки сердца, когда ритмом является ЖТ, переходящая в ФЖ. Клиническая картина в данной ситуации иногда вводит в заблуждение, потому что ЖТ может довольно хорошо переноситься даже при наличии органических заболеваний сердца. Многие ЖТ были диагностированы как НЖТ, так как больные находились в сознании, и систолическое АД находилось в диапазоне 90-110 мм рт.ст. При НЖТ возможны широкие комплексы QRS при частотозависимой БНПГ, а также при АВ-проведении через ДПП. У больных с сочетанием предвозбуждения и ТП или ФП либо с ЖТ внутривенное введение препаратов наперстянки или верапамила (и даже амиодарона) может оказаться пагубным.
Тахикардии, связанные с предвозбуждением у больных с WPW, описаны выше (см. "Предвозбуждение", стр. ХХХ). Исходное знание основ ЭКГ, включая синдромы предвозбуждения, оказывает большую помощь в диагностике тахикардий. Вид ЭКГ с типичной БНПГ может наводить на мысль о НЖТ с аберрантным проведением. Однако подобный вид возможен и при ЖТ в связи с формированием re-entry в системе ножек пучка Гиса, и при тахикардиях, обусловленных предвозбуждением из-за медленного проведения по ДПП. Наличие в анамнезе ИМ или кардиомиопатии увеличивает вероятность ЖТ.
Вмешательства, направленные на замедление или блокирование проведения через АВ-узел, например вагусные пробы, помогают, если частота желудочковых сокращений замедляется или тахикардия прерывается, но они могут оказаться неэффективными в острых ситуациях. Внутривенное введение аденозина фосфата или трифосаденина (аденозинтрифосфорной кислоты♠) - более действенная мера, а отсутствие эффекта от их введения подтверждает желудочковое происхождение тахикардии или предсердную тахикардию либо ТП на фоне синдрома предвозбуждения. Для решения клинической проблемы может потребоваться кардиоверсия, но в таком случае тахикардия должна быть зарегистрирована на ЭКГ в 12 отведениях, чтобы впоследствии сравнить ее с основным ритмом и ретроспективно установить диагноз.
ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ
Механизм развития устойчивой мономорфной ЖТ может быть очаговым или макро-re-entry, но в обоих случаях активация начинается в какой-то точке миокарда желудочков. Комплекс QRS становится широким и измененным вследствие того, что возбуждение распространяется медленно, минуя нормальные пути проведения. ЖТ полностью независима от предсердий, в результате чего наблюдается АВ-диссоциация. Таким образом, данные ЭКГ при ЖТ характеризуются широкими аберрантными комплексами QRS и диссоциацией предсердного и желудочкового ритма (рис. 2.65). В некоторых случаях ВА-проведение может быть 1:1, и диагноз будет зависеть от морфологии комплекса QRS, особенно в сравнении с морфологией QRS при синусовом ритме. Желудочковый ритм обычно абсолютно регулярный, однако при АВ-диссоциации возможно случайное проведение синусовых импульсов через АВ-узел и систему Гиса-Пуркинье, что приводит к образованию узкого "сливного" комплекса (см. рис. 2.65).
Рис. 2.65. Различные электрокардиографические проявления ЖТ. А - постинфарктная ЖТ с вентрикулоатриальным проведением 3:1. Волны, указанные красными стрелками, обозначают зубцы P, имеющие частоту 1/3 желудочкового ритма. Б - идиопатическая "пучковая" ЖТ с АВ-диссоциацией и синусовыми захватами, образующими сливные сокращения. Красные стрелки отмечают зубцы P, не зависящие от частоты ЖТ. Третий комплекс QRS возникает раньше, потому что предсердная волна проводится через АВ-узел и систему Гиса-Пуркинье, захватывая часть желудочков (сливное сокращение). Временные отметки (сверху) - 100 мс и 500 мс.
Из множества существующих критериев обратите внимание на следующие:
• ширина комплекса QRS ≥140 мс;
• морфология БПНПГ с âQRS между -30° и -180°;
• комплекс Rr в отведении V1 (зубец R состоит из двух вершин, первая больше);
• морфология БЛНПГ с зубцом Q в отведении V6;
• комплекс RS в отведении V1 с интервалом между вершинами R и S ≥100 мс;
• наличие "конкордантных" комплексов QRS (все положительные или все отрицательные) в отведениях V1-V6;
• отсутствие сегментов RS в отведениях V1-V6.
Но, к сожалению, их специфичность и чувствительность низки, особенно если исходные данные ЭКГ не представлены [171, 172]. При ЖТ, если активация начинается в межпредсердной перегородке, комплекс QRS может быть сравнительно узким, потому что проводящая система активируется рано, укорачивая время активации желудочков.
Короткие пароксизмы ЖТ продолжительностью от трех циклов до нескольких секунд отражают тяжелое поражение миокарда при заболеваниях сердца, но в некоторых случаях это проявление очаговой активности при здоровом сердце. Неустойчивая ЖТ часто нерегулярна, особенно в начале и конце ее пароксизма. Некоторые ЖТ провоцируются физической нагрузкой, но для их верификации необходима проба с физической нагрузкой. Полиморфные тахикардии, возникающие на фоне удлиненного интервала Q-T или ишемии, описаны в соответствующих разделах этой главы.
СТРЕССОВАЯ ЭЛЕКТРОКАРДИОГРАФИЯ
Стрессовая ЭКГ (стресс-ЭКГ) была предложена в 60-х годах XX века, чтобы улучшить диагностическую чувствительность ЭКГ покоя у больных с поражением венечных артерий благодаря воспроизведению условий, при которых наиболее часто возникает стенокардия (см. главу 25). Физическая нагрузка увеличивает симпатический тонус и уменьшает парасимпатический, повышая ЧСС и АД - главные факторы, определяющие потребление кислорода миокардом. Физическая нагрузка может также провоцировать аритмии и АВ-блокады, поэтому пробы с физической нагрузкой стали очень полезным инструментом в оценке пациентов с болями в грудной клетке, одышкой или обмороками, вызываемыми нагрузками. У пациентов с тяжелыми заболеваниями сердца, такими как аортальный стеноз или нестабильная стенокардия, пробы с физической нагрузкой следует избегать или, если решено, что она необходима для постановки диагноза, тестирование необходимо проводить с особыми мерами предосторожности.
Физическую нагрузку применяют в соответствии с "возрастающими" протоколами, которые включают этап адаптации с последующей прогрессивно возрастающей физической нагрузкой с 2-3-минутным периодом стабилизации до следующего увеличения нагрузки. Для сильных, молодых, тренированных людей (быстрое увеличение нагрузки) и пожилых, ослабленных пациентов (медленное увеличение нагрузки) используют разные протоколы [173]. Обычно тестирование выполняют на бегущей дорожке, где угол наклона и скорость изменяются каждые 2-3 мин, но также можно использовать велоэргометры, в которых нагрузка изменяется увеличением сопротивления педалей. Необходима хорошая адаптация пациента к оборудованию для тестирования, чтобы провести корректную оценку функциональных возможностей.
Для пробы с физической нагрузкой необходимо специальное оборудование для записи данных ЭКГ, чтобы избежать проблем, обусловленных движением и мышечными артефактами. Для стабилизации изолинии используют специальные фильтры, а расположение электродов не идентично стандартной ЭКГ покоя. Электроды рук обычно располагают в верхней части грудной клетки, а электроды ног - в верхней части брюшной стенки, чтобы уменьшить двигательные влияния. Таким образом, ЭКГ-векторы могут изменяться в такой степени, что их приходится анализировать вместе с исходной ЭКГ, снятой в положении стоя при конфигурации наложения электродов для пробы с физической нагрузкой.
ПРОБА С ФИЗИЧЕСКОЙ НАГРУЗКОЙ ПРИ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Простое "двойное произведение" [ЧСС (в минуту) × систолическое АД] линейно соотносится с потреблением кислорода миокардом, что позволяет оценить резерв кровотока в венечных артериях [174, 175]. Кроме увеличения потребности в кислороде, физическая нагрузка приводит к периферической вазодилатации в областях, кровоснабжаемых как нормальными, так и стенозированными артериями, вызывая феномен обкрадывания, при котором коллатеральный кровоток в условиях физической нагрузки перераспределяется в хорошо кровоснабжаемые регионы. Таким образом, проба с физической нагрузкой позволяет воспроизвести механизмы ишемии миокарда и оценивать резерв коронарного кровотока под контролем.
Самый надежный признак ишемии - депрессия сегмента ST горизонтальной (ровной) формы от конца комплекса QRS (точка J) до начала зубца T (рис. 2.66). Зубец T также может становиться инвертированным, но изолированная инверсия зубца T не может служить надежным признаком ишемии. Для повышения специфичности теста обязательно использование пограничного значения уровня депрессии 1,5 мм (-0,15 мВ). Даже депрессия сегмента ST может иметь низкую предсказательную ценность у женщин или больных с исходной депрессией сегмента ST, связанной с приемом лекарственных средств (препаратов наперстянки) или перегрузкой ЛЖ (артериальная гипертензия). Регистрация большого количества ЭКГ-отведений не позволяет локализовать истинную зону ишемии по депрессии сегмента ST [176].
Рис. 2.66. А - ишемический ответ на нагрузку. Обратите внимание на горизонтальную депрессию сегмента ST в отведениях II, III и aVF, а также легкую косо восходящую депрессию ST в отведениях V5-V6, которая сохраняется на протяжении 80 мс от точки J. Б - нормальная депрессия сегмента ST в V5-V6, связанная с волной Ta. Заметьте, что сегмент ST становится изоэлектиричным через 80 мс после точки J.
Ишемическую депрессию сегмента ST необходимо дифференцировать от быстрой косовосходящей депрессии, развивающейся у здоровых людей при высокой ЧСС, которая исчезает менее чем через 80 мс [177] (см. рис. 2.66). Эту "нормальную" депрессию точки J относят к волне реполяризации предсердий (Та). Вторичные изменения сегмента ST и зубца T, связанные с гипертрофией, БНПГ, предвозбуждением, во время нагрузки не интерпретируют. Гипервентиляция может приводить к депрессии сегмента ST при отсутствии поражения венечных артерий [59], и некоторые протоколы включают пробу с произвольной гипервентиляцией перед началом нагрузки для того, чтобы оценить это влияние. Предсказательная ценность депрессии сегмента ST у женщин гораздо ниже, чем у мужчин [178, 179].
Подъем сегмента ST во время физической нагрузки - признак тяжелой ишемии, связанной с критическим проксимальным стенозом венечных артерий [180, 181]. Однако подъем сегмента ST может быть связан со спазмом венечных артерий без значимого фиксированного стеноза [182]. Участки дискинезии или аневризмы во время нагрузки могут также стать причиной подъема сегмента ST при отсутствии тяжелой ишемии [183].
Тест с физической нагрузкой - важный инструмент в определении прогноза, увеличивающий предсказательную ценность ангиографической картины [184, 185]. Он может быть полезен в подборе фармакологической терапии, выявляя больных, у которых стенокардия высоких градаций имеет двоякую причину и которым наибольшую пользу может принести снижение АД или контроль ЧСС с использованием адреноблокаторов или других препаратов. Это относится к тем пациентам со стенокардией, у которых при небольшой ЧСС и низком АД необходимость реваскуляризации становится очевидной.
СТРЕССОВАЯ ЭЛЕКТРОКАРДИОГРАФИЯ ПРИ ДРУГИХ ЗАБОЛЕВАНИЯХ СЕРДЦА
Как было освещено выше, изменения тонуса автономной нервной системы, вызываемые физической нагрузкой, могут оказывать значительное влияние на сердечный ритм. Узловая АВ-блокада может уменьшаться или исчезать во время нагрузки, в то время как АВ-блокада на уровне пучка Гиса или трехпучковая БНПГ может провоцироваться физической нагрузкой, обусловливая такие симптомы, как одышка или обмороки, возникающие во время нагрузки (см. рис. 2.34). Предсердные и желудочковые тахикардии, обусловленные очаговой активностью, или некоторые re-entry тахикардии, связанные с добавочными путями (например, описанная P. Coumel непрерывная тахикардия Комела, см. рис. 2.50), могут быть также спровоцированы физической нагрузкой, что позволяет установить диагноз и назначить эффективное лечение. У больных с персистирующей ФП проба с физической нагрузкой помогает в оценке контроля частоты желудочковых сокращений. У пациентов с WPW пробу с физической нагрузкой раньше использовали для оценки рефрактерного периода добавочного пути в качестве попытки взвесить риск ускоренного АВ-проведения в случае ФП, но ее предсказательная ценность была невелика, в связи с чем этот способ практически не используют в эру катетерной абляции.
АМБУЛАТОРНОЕ ЭЛЕКТРОКАРДИОГРАФИЧЕСКОЕ МОНИТОРИРОВАНИЕ
Развитие компактных записывающих устройств в 1970-е и 1980-е годы дало возможность регистрации данных ЭКГ в течение длительного периода времени в условиях повседневной активности. Как и при пробе с физической нагрузкой, при мониторировании данных ЭКГ необходимы специальное расположение электродов и фильтрация сигнала. Небольшое количество электродов облегчает восприятие пациентом исследования и выполнение привычных занятий. Запись анализируют после завершения мониторирования с использованием алгоритмов автоматической расшифровки, которые облегчают просмотр большого количества данных. Несмотря на некоторые ограничения, связанные с появлением артефактов при движении, отсоединением электродов, периодическими сложностями в идентификации зубца P, холтеровское мониторирование (названное в честь его изобретателя доктора Норманна Д. Холтера) стало необходимым инструментом в кардиологии для изучения изменений данных ЭКГ, происходящих при обычных условиях. Главное показание для его выполнения - обследование при обмороках и сердцебиении. При этом исследовании вполне возможно выявить ишемию по форме смещения сегмента ST, как при наличии, так и при отсутствии соответствующих симптомов [186].
Холтеровское мониторирование существенно улучшило наше представление о нормальных границах сердечного ритма и частоты. Благодаря этому методу исследования мы знаем о том, что в покое частота синусового ритма может снижаться до 30-35 в минуту у некоторых здоровых людей (во время отдыха или сна), особенно у лиц молодого возраста, у спортсменов или в связи с высоким тонусом блуждающего нерва. Повышенный тонус парасимпатической нервной системы может даже приводить к появлению АВ-блокады II степени во время сна не только у спортсменов, но и у пожилых людей без патологии сердца или других функциональных ограничений.
У больных с документированной устойчивой пароксизмальной тахикардией, которым необходима антиаритмическая терапия, 24-часовое холтеровское мониторирование данных ЭКГ оценивает основной синусовый ритм, выявляя брадикардию или нарушения АВ-проведения. У пациентов с эпизодами ФП или ТП холтеровское мониторирование данных ЭКГ может выявить частую предсердную ЭС как возможный механизм появления данной аритмии. При отсутствии симптоматики холтеровское мониторирование может оказаться полезным в выявлении неустойчивых желудочковых аритмий как прогностического фактора у лиц с поражением венечных артерий и кардиомиопатиями. У пациентов с врожденным синдромом удлиненного интервала Q-T изменения автономного тонуса и ЧСС на всем протяжении дня и ночи помогают оценить степень и обстоятельства удлинения интервала Q-T. Вариабельность сердечного ритма (ВСР) как прогностический фактор также можно выявить при холтеровском мониторировании. Когда пароксизм нарушения ритма случается во время записи, симпатический и парасимпатический тонус можно оценить как до его возникновения, так и во время аритмии.
При холтеровском мониторировании существуют некоторые ограничения при регистрации морфологии комплекса QRS во время аритмий. Некоторые новые устройства способны записывать множество отведений и воссоздавать "12-канальную ЭКГ", которая имитирует стандартную ЭКГ; однако количество электродов, фиксируемых на пациенте, велико (что неудобно), а также (как и при нагрузочном тестировании) сохраняется некоторая разница в отведениях. Другое ограничение - продолжительность регистрации, которая усложняет документацию большинства пароксизмальных аритмий, встречающихся реже 1 раза в день. Было показано, что при оценке бессимптомной ФП непрерывная 7-дневная регистрация данных ЭКГ улучшает результат по сравнению с 1-дневной регистрацией, но все еще не обеспечивает полной диагностики. ИМПЛАНТИРУЕМЫЕ ПЕТЛЕВЫЕ РЕГИСТРАТОРЫ
Имплантируемый ЭКГ-регистратор с петлевым типом памяти способен записывать и сохранять данные ЭКГ в одном отведении в течение нескольких минут до и после события, выявляемого либо клинически, либо с использованием автоматических алгоритмов детекции. В последних устройствах срок службы батареи составляет 3 года, что значительно увеличивает продолжительность наблюдения. Устройство толщиной несколько миллиметров и около 5 см длиной может быть имплантировано подкожно в прекардиальную область, в которой регистрируется наибольшая амплитуда зубца P и комплекса QRS без интракардиального электрода. Причины обморока, связанные с брадикардиями и тахикардиями, в большинстве случаев можно выявить после нескольких недель или месяцев мониторирования [187] (рис. 2.67). Регистрация одного отведения вносит определенные ограничения, включающие следующие факторы: преходящую потерю вольтажа, плохое распознавание зубцов P и отсутствие четкой информации о морфологии комплекса QRS. Однако продолжительность QRS в большинстве случаев можно оценить, что позволяет отграничить тахикардию с узкими комплексами от тахикардии с широкими комплексами. Проблемы с идентификацией зубца P представляют сложность в диагностике ФП. В этих случаях ее диагностируют по изменению частоты и регулярности комплексов QRS. Несмотря на эти ограничения, имплантируемый петлевой регистратор данных ЭКГ служит "золотым стандартом" в диагностике обмороков у пациентов как с органическими заболеваниями сердца, так и без них.
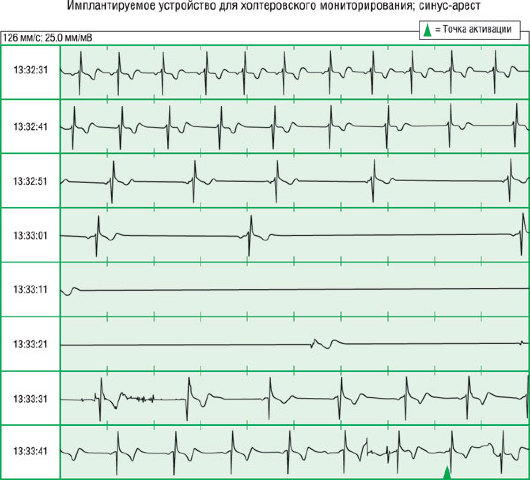
Рис. 2.67. Регистрация обморочного эпизода методом телеметрии с петлевого электрокардиографического регистратора. Представлена длительная запись единственного отведения. Время записано в левой колонке. Комплексы QRS и зубцы P четко идентифицируются. На 20-й с записи начинают появляться синусовые паузы, максимальная пауза достигает 15 с и прерывается выскальзывающим сокращением. Синусовый ритм восстанавливается через 30 с. Временная отметка - 1 с.
