
- •Глава 02. Электрокардиография
- •Электрокардиографические отведения
- •Анатомическая позиция сердца
- •Нормальные зубец p и сегмент pq
- •Нормальный комплекс qrs
- •Электрическая позиция сердца: оси p, qrs и t
- •Декстрокардия
- •Реполяризация
- •Увеличение/гипертрофия камер сердца
- •Увеличение правого предсердия
- •Увеличение левого предсердия
- •Увеличение правого желудочка
- •Увеличение левого желудочка
- •Увеличение обоих желудочков
- •Ишемия и инфаркт
- •Изменения сегмента st при ишемии (см. Также главы 16 и 17)
- •Ишемический зубец t
- •Изменения комплекса qrs: зубец q
- •Аритмии и нарушения проводимости
- •Тахиаритмии
- •Блокада ножек пучка гиса и атриовентрикулярная блокада (также см. Главу 27)
- •Нарушения атриовентрикулярного проведения
- •Атриовентрикулярная узловая блокада (также см. Главу 27)
- •Внутрипучковая атриовентрикулярная блокада
- •Блокада ножек пучка гиса, см. Также главу 27
- •Блокада правой ножки пучка гиса
- •Блокада левой ножки пучка гиса
- •Блокада разветвлений ножек пучка гиса
- •Блокада передневерхнего разветвления левой ножки пучка гиса
- •Двухпучковые блокады
- •Блокада правой ножки пучка гиса с блокадой передневерхнего разветвления левой ножки
- •Блокада правой ножки пучка гиса с блокадой задненижнего разветвления левой ножки
- •Блокада обеих ножек пучка гиса и трехпучковая блокада
- •Предвозбуждение (см. Также главу 28)
- •Волна дельта и локализация дополнительных путей проведения с помощью электрокардиографии
- •Ортодромная тахикардия
- •Антидромная тахикардия
- •Фибрилляция и трепетание предсердий с предвозбуждением
- •Дополнительные пути проведения без предвозбуждения
- •Первичные нарушения деполяризации интервал q-t
- •Врожденный синдром удлиненного интервала q-t (см. Также главу 9)
- •Врожденное укорочение интервала q-t (см. Также главу 9)
- •Антиаритмические и другие лекарственные препараты (см. Также главу 28)
- •Электролитные нарушения
- •Гипотермия
- •Синдром бругада (см. Также главу 9)
- •"Память" зубца t
- •Перикардиты и выпот в полость перикарда
- •Острый перикардит (см. Также главу 19)
- •Выпот в полость перикарда (см. Также главу 19)
- •Подход к расшифровке электрокардиограммы
- •Подход к диагностике аритмий
- •Брадикардии
- •Тахикардии
- •Тахикардии с узкими комплексами qrs
- •Предсердная тахикардия, трепетание и фибрилляция предсердий
- •Узловая и ортодромная тахикардии
- •Тахикардии с широким комплексом qrs
- •Желудочковая тахикардия
- •МСтрессовая электрокардиография
- •Проба с физической нагрузкой при ишемической болезни сердца
- •Стрессовая электрокардиография при других заболеваниях сердца
- •Амбулаторное электрокардиографическое мониторирование
- •Компьютерный анализ данных электрокардиографии
- •Сигнал-усредненная электрокардиография
- •Вариабельность сердечного ритма
- •Микроальтернация зубца t
Блокада разветвлений ножек пучка гиса
Формирование представлений о блокаде разветвлений ЛНПГ (полублок) было важным шагом в исследовании механизмов прогрессирования АВ-блокады, так как это позволило выявить вовлечение ЛНПГ в присутствии БПНПГ (бифасцикулярная, или двухпучковая, блокада) [3, 107]. Сначала таким больным (с двухпучковой блокадой) профилактически имплантировали электрокардиостимуляторы, что в настоящее время считают неоправданным в отсутствие явной трехпучковой блокады [108-110]. Блокады разветвлений ЛНПГ (полублок) первоначально были описаны в экспериментах на собаках, у которых ЛНПГ делится на два достаточно отчетливо определяемых пучка. У людей ЛНПГ чаще делится веерообразно по левожелудочковой поверхности МЖП, образуя два отчетливых пучка [93]. По этой причине типичные изменения данных ЭКГ схожи, хотя и необязательно вызваны дискретным поражением одного, четко дифференцированного пучка.
Основные изменения, к которым приводит двухпучковая блокада, состоят в задержке начала возбуждения миокарда, активируемого поврежденным пучком, который, как и при БНПГ, при активации формирует более высокоамплитудный вектор [3, 106]. Задержка начала возбуждения миокарда не очень велика (≤20 мс), так как по сети Пуркинье возбуждение быстро распространяется из неповрежденного пучка в блокированный дистальнее места блокады участок. Двухпучковые блокады приводят к небольшому расширению комплекса QRS (≤110 мс), однако ось QRS значительно смещается в сторону блока. Полублоки также изменяют направление начальных векторов. Понимание анатомии позволяет объяснить отклонение электрической оси.
Блокада передневерхнего разветвления левой ножки пучка гиса
Блокада передневерхнего разветвления ЛНПГ смещает начальные векторы (в первые 0-20 мс) вниз и вправо в связи с отсутствием ранней активации передневерхней папиллярной мышцы ЛЖ [3]. В результате в отведениях I и aVL регистрируются зубцы q, а в отведениях II, III и aVF - зубцы r. Смещение электрической оси вниз может быть достаточным для объяснения небольших зубцов q в правых грудных отведениях, которые записываются достаточно высоко в четвертом межреберном промежутке (рис. 2.37). Кардинальный признак блокады передней ветви ЛНПГ - смещение электрической оси QRS до -45-60° вследствие изменения направления вектора 2 влево и вверх [111]. Комплекс QRS имеет форму qR в отведениях I, aVL и rS - в отведениях II, III и aVF. В грудных отведениях наиболее часто регистрируется значительный поворот по часовой стрелке с зубцами S в отведениях V5 и V6, точно так же как и в случаях смещения конечных векторов QRS вправо, но без формирования зубца S в отведениях I и aVL. Зубцы S в отведениях V5-V6 формируются вследствие значительного смещения направления вектора 2 вверх, который может быть даже направлен противоположно отведениям V5 и V6, несмотря на сдвиг влево (см. рис. 2.37). Запись отведений V5 и V6 в четвертом межреберном промежутке (вместо обычного положения в пятом) снижает амплитуду или приводит к исчезновению зубца S. Продолжительность комплекса QRS незначительно увеличена до ≤110 мс, иногда с небольшим расщеплением конечной части. Блокада передней ветви ЛНПГ не сопровождается вторичными изменениями ST или T.
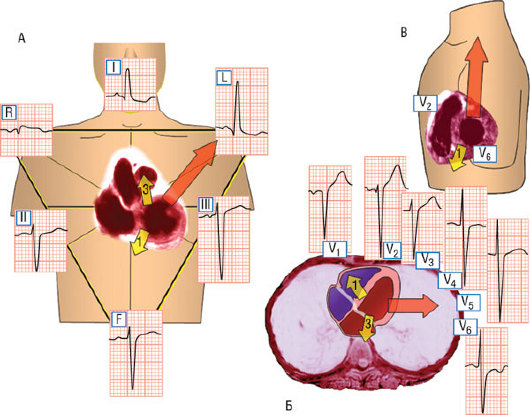
Рис. 2.37. Схематичное и электрокардиографическое отражение изменений, вызываемых блокадой передней ветви левой ножки пучка Гиса. Грудная клетка представлена во фронтальной (A), горизонтальной (Б) и левой боковой (В) плоскостях. Срезы сердца, полученные при МРТ, введены в рисунки для указания анатомического положения (Б). Смещенный вектор 2, определяющий ось комплекса QRS, изображен красным цветом. Важно отметить, что в левой боковой проекции относительно высокое расположение электродов V1 и V2 может быть причиной начального зубца q даже в случае направленного вперед вектора 1 (желтого цвета). Заслуживает внимания также тот факт, что направленный вверх вектор 2 может формировать отрицательную фазу комплекса QRS в отведении V6 в результате его относительно низкого расположения. Более подробное объяснение содержится в тексте.
мПри синдроме "ранней реполяризации" или в случаях перикардита сегмент ST может быть постоянно приподнят или опущен даже при отсутствии острой ишемии (см. рис. 2.12). В поиске диагностических признаков помогает исключительно ЭКГ в динамике. Постоянная элевация ST характерна для больных с аневризмой желудочка; при этом, как правило, патологический зубец Q (см. изменения QRS: зубец Q) будет регистрироваться в отведениях, где обнаруживается элевация сегмента ST. При перикардитах или миокардитах существует тенденция к распространенности элевации ST; так, она возникает в отведениях от верхних и нижних конечностей, а также в прекардиальных отведениях и сохраняется на протяжении многих дней. В норме иногда встречается постоянная депрессия ST ‹0,1 мВ в левых прекардиальных отведениях, особенно у женщин. Депрессия сегмента ST может быть вызвана гипервентиляцией, особенно при ПМК [59, 60], электролитных нарушениях и при использовании в терапевтических дозах препаратов наперстянки. В свете этого, формируя ЭКГ-заключение при таких находках, необходимо принимать во внимание всю клиническую информацию. У пациентов со здоровым сердцем и проходимыми венечными артериями при пароксизмах НЖТ, узких комплексах QRS и тахикардии возможна значительная депрессия сегмента ST [61].
ИШЕМИЧЕСКИЙ ЗУБЕЦ T
Причиной появления отрицательных зубцов T может стать менее тяжелая ишемия, чем вызывающая изменения сегмента ST вследствие нарушения последовательности реполяризации. Ишемические зубцы T имеют тенденцию быть симметричными, за исключением случаев элевации или депрессии сегмента ST (см. рис. 2.22 и 2.24). При ОКС выраженная инверсия зубцов T в прекардиальных отведениях - признак проксимального стеноза левой нисходящей ветви [62] (см. рис. 2.22). Как правило, зубец T указывает на подострую ишемию, присутствующую на протяжении нескольких часов после элевации или депрессии сегмента ST при остром коронарном синдроме; тем не менее изменения зубца T могут быть единственными признаками нарушения кровоснабжения. Ишемические изменения зубца T могут регистрироваться месяцами и даже годами при отсутствии клинической симптоматики. В первые моменты трансмуральной ишемии до появления элевации сегмента ST возникает широкий высокий положительный зубец T, и это кратковременное изменение может быть не зарегистрировано (см. рис. 2.27). Подострая ишемия также способна проявляться остроконечными высокими симметричными зубцами T.
Глубокие отрицательные зубцы T регистрируют при гипертрофии ЛЖ (признак перегрузки), особенно при верхушечной форме гипертрофической кардиомиопатии. Отрицательные зубцы T могут появляться и сохраняться на протяжении нескольких дней после эпизода НЖТ у пациентов без поражения венечных артерий. Острый живот или субарахноидальное кровоизлияние также могут сопровождаться изменениями зубцов T по типу "ишемических" (см. также "память" зубца T, с. 63).
ИЗМЕНЕНИЯ КОМПЛЕКСА QRS: ЗУБЕЦ Q
Появление глубокого широкого зубца Q - классический признак некроза миокарда. Зубец Q может быть охарактеризован, как зубец - отображающий отсутствие зубца R, то есть локальное исчезновение эндокардиальной или эпикардиальной активации допускает, что отведение, изучающее ту или иную область, регистрирует отрицательную часть вектора активации. Зубец Q - признак необратимого некроза, он становится постоянным элементом ЭКГ после острого эпизода [63] (табл. 2.4). Тем не менее вполне вероятно, что механизм возникновения зубца Q более сложный, так как этот зубец может быть транзиторным во время ишемии и способен самопроизвольно исчезать через месяцы или годы после острого коронарного синдрома или хирургической реваскуляризации миокарда. Спонтанное исчезновение зубца Q чаще встречается при нижних, чем при передних инфарктах.
Таблица 2.4. Диагностика перенесенного инфаркта миокарда
Любой зубец Q ≥20 мс в отведениях V2-V3
Комплекс QS в отведениях V2-V3
Зубец Q ≥30 мс и ≥0,1 мВ или комплекс QS в любых двух сгруппированных отведениях:
• I, aVL, V6;
• V4-V6;
• II, III, aVF
Зубец R ≥40 мс в отведениях V1-V2 и R/S ≥1 с конкордантным положительным зубцом T при отсутствии нарушений проводимости
Источник (с изменениями с разрешения): Thygesen K., Alpert J.S., White H.D., Joint ESC/ACCF/AHA/WHF Task Force for the redefinition of myocardial infarction. Universal definition of myocardial infarction // Eu
Отведения, в которых присутствует зубец Q, указывают на зону инфаркта, а элевация сегмента ST - на зону острой ишемии [64]. По такому принципу ИМ может быть классифицирован на следующие виды: перегородочный, передний, нижний, боковой, нижнебоковой и заднебоковой.
• Инфаркт нижней стенки наиболее часто сопровождается появлением зубца Q в отведениях III и aVF (рис. 2.28), реже - во II отведении. Изолированное присутствие зубца Q в отведении III наименее специфично, однако наличие широкого и глубокого зубца Q в отведении aVF (≥40 мс и ≥25% амплитуды зубца R) - более существенный признак нижнего ИМ. В некоторых случаях будет регистрироваться направленный вниз вектор активации перегородки в виде небольшого зубца r в отведениях III и aVF, в то время как во II отведении будет виден полностью отрицательный зубец, подтверждающий диагноз. Нередко при нижнем ИМ можно обнаружить патологические зубцы Q в отведениях V5-V6 - в таких случаях можно использовать термин "нижнебоковой ИМ" (см. рис. 2.28). Иногда в отведениях V5 и V6, расположенных относительно низко, можно зарегистрировать изменения над нижней стенкой.
Рис. 2.28. Нижнезадний ИМ у больного с ЖТ. Увеличенное изображение анатомии ЛЖ и аорты, сконструированное компьютерной навигационной системой (NavX™), наложено на изображение торса в том же ракурсе для понимания анатомических корреляций. Цветовой код отражает время активации (стимулируется ПЖ): красным - рано, синим и фиолетовым - позже. Серая зона, окруженная желтым овалом, указывает на эндокардиальный рубец. Обратите внимание на глубокий зубец Q в отведениях II, III, aVF, V6 и доминирующий зубец R в отведениях V1-V2. Сегмент ST незначительно приподнят в отведениях II, aVF и V5-V6 (указывает на перенесенный ИМ), присутствует инверсия зубца T в тех же отведениях (признак ишемии).
• Инфаркт задней стенки диагностируют при наличии высоких зубцов R в отведениях V1-V2, как отражение утраты вектора активации в основной массе задней стенки ЛЖ (см. рис. 2.28) [65]. Задний ИМ, как правило, сочетается с инфарктом нижней стенки, а при его отсутствии необходимо проводить дифференциальную диагностику с другими причинами высоких зубцов R в отведениях V1-V2, такими как гипертрофия ПЖ, позиционные изменения (поворот против часовой стрелки), предвозбуждение или БПНПГ.
• Перегородочный или переднеперегородочный инфаркт регистрируется в правых прекардиальных отведениях V1-V3, так как МЖП, по сути, является передней стенкой ЛЖ. Глубокие зубцы Q в этих отведениях считают диагностическими, но и присутствие очень маленьких зубцов r (‹20 мс) в отведении V2 может быть в этом отношении достаточно важным признаком (см. рис. 2.25-2.27). Гипертрофия ЛЖ (см. рис. 2.19), блокада ЛНПГ (рис. 2.29) и увеличение ПЖ с ротацией по часовой стрелке (см. рис. 2.17 и 2.18) также могут сопровождаться появлением зубца Q или комплекса rS в отведениях V1-V3, затрудняя в таких случаях диагностику ИМ.
Рис. 2.29. Элевация сегмента ST при трансмуральной ишемии при наличии БЛНПГ. Исходная запись до ишемии. Элевация сегмента ST в отведениях II, III, aVF и акцентуация депрессии сегмента ST в отведениях I и aVL (зеркальное отображение) при остром ИМ нижней стенки.
• Боковой и переднебоковой инфаркт определяется в отведениях I и aVL, которые регистрируют потенциал верхней и боковой стенок ЛЖ (см. рис. 2.26). Патологические зубцы Q в этих отведениях служат диагностическими признаками. Исчезновение направленного влево и вверх вектора активации может вызывать отклонение электрической оси вправо.
• Инфаркт ПЖ не сопровождается появлением патологического зубца Q на ЭКГ, но он часто появляется при инфарктах нижней стенки. Диагностика основана на присутствии в острой фазе элевации сегмента ST в правых прекардиальных отведениях (V4R) [см. рис. 2.23], клинического синдрома низкого выброса и увеличения давления в ПЖ. Дифференциальную диагностику следует проводить с острым легочным сердцем вследствие ТЭЛА.
Патологические зубцы Q могут появляться при гипертрофической кардиомиопатии (см. главу 18), предвозбуждении или БЛНПГ. Данные состояния необходимо исключить, а не трактовать, как "старый" (или текущий) ИМ. С другой стороны, корреляционные данные биохимических маркеров и патологических изменений данных ЭКГ показали, что значительный некроз может не сопровождаться присутствием зубца Q, что стало поводом для появления определений "субэндокардиального", "нетрансмурального" или (чаще всего) "не Q" ИМ.
Сочетание ИМ с БНПГ - довольно частое явление в случаях, когда БНПГ присутствовала до инфаркта, или при нарушениях проводимости ишемического генеза. (см. рис. 2.26) [66-69].
При БПНПГ диагностические критерии ИМ сохраняются, так как при такой блокаде вектор активации существенно не меняется. Реакция зубца Q и сегмента ST такая же, как и у пациентов с нормальным комплексом QRS (см. рис. 2.26). При БЛНПГ зубец Q не поддается интерпретации [70], но изменение сегмента ST может служить маркером острой трансмуральной ишемии, особенно в нижних отведениях (см. рис. 2.29) [71]. Для подтверждения ишемической природы изменений сегмента ST необходима регистрация данных ЭКГ в динамике. У пациентов с постоянной электрической стимуляцией ПЖ транзиторные изменения ST также значимы для диагностики острого ИМ [72].
АРИТМИИ И НАРУШЕНИЯ ПРОВОДИМОСТИ
Острая ишемия миокарда изменяет его автоматизм и проводимость, приводя к тахиаритмиям вследствие как патологического автоматизма, так и re-entry. Известно, что наиболее частой причиной появления аритмий бывает трансмуральная ишемия в начале острого ИМ (острый коронарный синдром с элевацией сегмента ST). При стенокардии Принцметала, возникающей из-за спазма венечных артерий, также возможны серьезные нарушения ритма.
ТАХИАРИТМИИ
ФП (см. главу 29) может возникать при остром ИМ, особенно при окклюзии правой венечной артерии и недостаточности ЛЖ [73-75]. ЖЭС или устойчивая ЖТ могут возникать вследствие повышения автоматизма, наличия re-entry при патологическом распространении импульса на границе зон ишемии и нормального миокарда [76-78]. ЖТ и фибрилляция желудочков (ФЖ) при ИМ могут очень быстро привести к остановке сердца еще на догоспитальном этапе [79]. Увеличение автоматизма бывает причиной ускоренного идиовентрикулярного ритма, как разновидность "медленной" ЖТ с частотой желудочкового ответа менее 130 в минуту, который, как правило, хорошо переносится, но при этом является общепризнанным маркером распространенной ишемии или реперфузии [80] (рис. 2.30).
Рис. 2.30. Ускоренный идиовентрикулярный ритм. Обратите внимание на признаки БПНПГ во время синусового ритма (первые два цикла). В третьем и четвертом циклах наблюдается укорочение интервала P-R и изменение комплекса QRS, среднее между предыдущим и последующим (сливной комплекс). Пять следующих идиовентрикулярных комплексов имеют морфологию БЛНПГ, и перед ними нет зубцов P. В конце синусовый ритм немного ускоряется, P-R и QRS возвращаются к исходному состоянию.
БЛОКАДА НОЖЕК ПУЧКА ГИСА И АТРИОВЕНТРИКУЛЯРНАЯ БЛОКАДА (ТАКЖЕ СМ. ГЛАВУ 27)
Ишемия может стать причиной нарушений проведения в зонах кровоснабжения артерией, в которой произошла обструкция. В случае острого нижнего ИМ часто возникает блокада АВ-узла [81], проявляющаяся увеличением интервала P-R, периодами Венкебаха, фиксированной блокадой 2:1 или 3:1 либо полной АВ-блокадой (рис. 2.31). При этом комплекс QRS всегда остается узким даже в случае полной блокады, когда замещающий ритм исходит из пучка Гиса выше его бифуркации. Тогда замещающий ритм бывает относительно быстрым, а его клиническая и гемодинамическая переносимость - хорошей. Ишемическая блокада АВ-узла зачастую поддается коррекции введением атропина, проходит при реперфузии с помощью тромболизиса или ангиопластики. С другой стороны, спонтанное восстановление бывает замедленным; как правило, естественное течение нередко может длиться несколько дней, иногда до 2 нед [82]. Сохраняющаяся полная АВ-блокада возникает крайне редко и может свидетельствовать о некрозе пучка Гиса.
Рис. 2.31. Периоды Венкебаха при АВ-блокаде и блокада 2:1 при остром нижнем ИМ. А - прогрессирующее увеличение интервала P-R перед блокадой зубца P. Б - обратите внимание на элевацию сегмента ST в отведениях II и III при трансмуральной ишемии нижней стенки.
БПНПГ развивается при переднем остром ИМ, при распространенной ишемии, вовлекающей основные перегородочные ветви левой передней нисходящей артерии (см. рис. 2.26). Она сочетается с большим ишемическим некрозом и подразумевает серьезный прогноз. БЛНПГ также может возникать остро, определяя тяжелый прогноз [66-68]. АВ-блокада II или III степени в этом отношении - довольно редко встречающееся нарушение проводимости, но имеет тяжелые гемодинамические последствия из-за медленного замещающего ритма и лежащего в его основе распространенного повреждения миокарда. В этой ситуации необходима срочная временная стимуляция, которую также следует применять, но уже с профилактической целью, при сочетании БПНПГ с блокадой передневерхнего разветвления или увеличением интервала P-R. Выраженную (трехпучковую) блокаду в этом отношении рассматривают как показание для имплантации постоянного электрического стимулятора с целью профилактики рецидивов [66, 67].
НАРУШЕНИЯ ПРОВОДИМОСТИ
ПРЕДСЕРДНЫЕ НАРУШЕНИЯ ПРОВОДИМОСТИ
Увеличение предсердий приводит к изменениям зубца P, вероятно, вследствие нарушений проведения, вызванных дилатацией или фиброзом. Наличие широких, с зазубринами зубцов P всегда отмечают при дилатации ЛП, что отражает нарушение проведения. При этом особое клиническое значение принадлежит этому признаку в "нижних" отведениях II, III и aVF (рис. 2.32), где он вызван нарушением проведения по пучку Бахмана, по которому импульс проводится в ЛП из нижних перегородочных отделов, прилегающих к устью коронарного синуса [14, 83]. От этой нижней точки поздние векторы возбуждения распространяются вверх, приводя к возникновению отрицательной фазы зубца P в "нижних" отведениях. Больные с блокадой проведения по пучку Бахмана предрасположены к возникновению ФП и ТП [84].
Рис. 2.32. Блокада проведения по пучку Бахмана. На рисунке изображены кольцо ТК и ЛП в левой боковой проекции. Зеленым цветом изображен синусовый узел. Заштрихованная желтым область показывает область блока пучка Бахмана. Желтыми стрелками представлена нормальная активация ПП. Активация ЛП не может идти нормальным путем через свод ЛП. Она начинается в его нижних отделах у межпредсердной перегородки и распространяется вверх и влево (синяя стрелка). Обращает внимание широкий двухфазный зубец P с поздней отрицательной фазой в отведениях II, III, aVF и V1-V3, что указывает на верхнее и заднее направление позднего вектора активации предсердий.
НАРУШЕНИЯ АТРИОВЕНТРИКУЛЯРНОГО ПРОВЕДЕНИЯ
Проведение по АВ-соединению (в том числе и по пучку Гиса) может быть нарушено вследствие заболевания сердца, лекарственных влияний или нарушений регуляции тонуса автономной нервной системы, что приводит к чрезмерной задержке АВ-проведения (удлинение интервала P-R) или блокаде распространения импульса на этом уровне. Удлинение интервала P-R называют АВ-блокадой I степени, неспособность проведения некоторых зубцов P - АВ-блокадой II степени, полную невозможность проведения возбуждения предсердий на желудочки - АВ-блокадой III степени (полной АВ-блокадой). АВ-блокада может формироваться в АВ-соединении, в пучке Гиса до его бифуркации либо на уровне ветвей пучка Гиса. Данные ЭКГ и клинические проявления различаются в зависимости от уровня блокады [85].
АТРИОВЕНТРИКУЛЯРНАЯ УЗЛОВАЯ БЛОКАДА (ТАКЖЕ СМ. ГЛАВУ 27)
Потенциал действия клеток АВ-узла зависит от состояния кальциевых ионных каналов и обладает свойством декрементности, то есть рефрактерный период увеличивается и скорость проведения снижается после преждевременного импульса или при частой стимуляции [86]. Рефрактерность АВ-узла в значительной степени зависит от тонуса симпатической и парасимпатической частей автономной нервной системы и подвержена лекарственному влиянию. Повышение тонуса блуждающего нерва способно приводить к возникновению АВ-блокады II степени у здоровых людей, особенно у спортсменов [87, 88]. С другой стороны, симпатическая стимуляция ускоряет АВ-проведение, облегчая проведение частых импульсов, например во время физической нагрузки. АВ-узел может быть непосредственно вовлечен в патологический процесс при кальцинозе кольца МК, в случае формирования абсцессов как осложнений инфекционного эндокардита либо ятрогенно после кардиохирургических вмешательств. На АВ-проведение оказывают влияние адреноблокаторы, блокаторы медленных кальциевых каналов, препараты наперстянки и антиаритмические средства [89, 90].
АВ-блокада I степени проявляется увеличением времени проведения через АВ-узел и вызывает удлинение интервала P-R, не влияя при этом на комплекс QRS. Продолжительность QRS остается нормальной или не изменяется в случае ранее существовавшей БНПГ. В норме продолжительность интервала P-R в покое колеблется от 110-120 мс у детей до 220 мс у пожилых людей, но может удлиняться во сне из-за повышения тонуса блуждающего нерва и укорачиваться при физической нагрузке на фоне снижения тонуса блуждающего нерва и увеличения симпатической активности. Важно удостовериться в том, что ритм синусовый, так как интервал P-R может удлиняться предсердными ЭС или при предсердной тахикардии, даже если частота ритма относительно невелика (менее 120 в минуту) вследствие декрементного проведения (рис. 2.33). Однако на фоне физической нагрузки интервал P-R укорачивается, несмотря на увеличение предсердной импульсации по причине положительного дромотропного эффекта адренергической стимуляции.
Рис. 2.33. Увеличение интервала P-R и АВ-блокада II степени при эктопической предсердной тахикардии. Интервал P-R при синусовом ритме нормальный. Обратите внимание на изменение конфигурации зубцов P при тахикардии.
II степень АВ-блокады в случае ее формирования на уровне АВ-соединения обычно проявляется в виде характерной периодики Венкебаха, состоящей в прогрессирующем удлинении интервала P-R до полной блокады проведения очередного зубца P. Этот тип называют АВ-блокадой II степени с периодикой Венкебаха, или (реже) блокадой типа Мобитц I. При прогрессировании АВ-блокады до соотношения 2:1 не представляется возможным выявить периодику Венкебаха, если запись данных ЭКГ не проводили во время возникновения блокады (см. рис. 2.31). Некоторые простые приемы способствуют топической диагностике АВ-блокады на уровне АВ-узла, например массаж каротидного синуса (степень блокады нарастает) или физические упражнения (степень блокады уменьшается), тогда как в случае блокады проведения в системе Гиса-Пуркинье реакция на подобные приемы отсутствует или носит противоположный характер.
АВ-блокада III степени приводит к полной диссоциации ритма предсердий и желудочков. В случае ФП это способствует появлению правильного желудочкового ритма без изменения морфологии комплекса QRS. На фоне физической нагрузки, введения катехоламинов или атропина полная АВ-блокада может перейти в АВ-блокаду II степени [86].
ВНУТРИПУЧКОВАЯ АТРИОВЕНТРИКУЛЯРНАЯ БЛОКАДА
Блокада проведения импульса в пучке Гиса до его бифуркации не является частым вариантом и создает особые проблемы для дифференциальной диагностики узлового типа блокады, так как выскальзывающий ритм может быть более медленным, а симптомы более тяжелыми. Периодика Венкебаха встречается редко, блокада зубцов P происходит внезапно, без предшествующего удлинения интервала P-R. Такой тип блокады называют блокадой Мобитц II типа, или коротко - блокадой Мобитц. В отличие от блокады узла, блокада проведения в пучке Гиса может быть спровоцирована нагрузкой, что объясняет сниженную устойчивость к физической нагрузке у пациентов без видимых причин при неизмененных данных ЭКГ [91, 92] (рис. 2.34).
Рис. 2.34. Блокада проведения в пучке Гиса типа Мобитц II, вызванная физической нагрузкой. Неизмененная электрокардиограмма в покое, нормальная продолжительность интервала P-R. Во время физической нагрузки появляется АВ-блокада 3:2 без предшествующего удлинения интервала P-R. Продолжительность комплекса QRS остается нормальной. Стрелки указывают на зубцы P.
БЛОКАДА НОЖЕК ПУЧКА ГИСА, СМ. ТАКЖЕ ГЛАВУ 27
Пучок Гиса следует от верхнебазальных отделов МЖП, далее делится на правую и левую ножки, которые следуют по обеим сторонам МЖП, проводя импульс раздельно к каждому желудочку [93] (см. рис. 2.2 и 2.3). ПНПГ имеет прямой ход, не делится до верхушечных отделов МЖП, затем разветвляется под эндокардом, образуя сеть Пуркинье. От ЛНПГ в начальном отделе отходит небольшая септальная ветвь, затем основной ствол ЛНПГ делится на две ветви - переднюю и заднюю, которые следуют к основаниям соответствующих папиллярных мышц. У животных данные разветвления и ветви ЛНПГ обычно выражены отчетливо [3], тогда как у человека ЛНПГ часто имеет диффузный тип строения. Несмотря на это, термины "переднее разветвление ЛНПГ" и "заднее разветвление ЛНПГ", а также "разветвления ЛНПГ" все же продолжают использовать [93]. Другое важное терминологическое замечание касается истинных анатомических взаимоотношений папиллярных мышц и пучков ЛНПГ, которые следовало бы называть скорее "верхний" и "нижний", а не "передний" и "задний" (см. рис. 2.23 и 2.25). Мы будем использовать термины передневерхнее и задненижнее разветвление ЛНПГ, принимая во внимание тот факт, что правильное анатомическое наименование облегчает понимание изменений данных ЭКГ, вызываемых блокадами разветвлений ЛНПГ.
БНПГ приводит к значительной задержке возбуждения соответствующего желудочка сердца, так как проведение импульса через МЖП является значительно более медленным, чем по сети Пуркинье; поэтому комплекс QRS расширяется до 120 мс и более [2, 3]. После прохождения через МЖП импульс попадает в систему блокированной ножки пучка Гиса дистальнее места блока, откуда возбуждение распространяется в нормальном направлении при отсутствии более диффузного поражения - дистального блока. Вектор миокарда, активируемого системой блокированной ножки пучка Гиса, не испытывает угнетающего влияния вектора, возникающего в здоровом участке сердца, таким образом, вектор возбуждения, задержанный вследствие блокады БНПГ, приводит к аномально высокому вольтажу желудочкового комплекса даже при отсутствии увеличения камер сердца. Направление отсроченного вектора возбуждения определяется анатомическим положением желудочков: в случае ПЖ - кпереди вправо, в случае ЛЖ - кзади и влево (см. рис. 2.6).
Несмотря на то что в данном разделе мы рассматриваем пучок Гиса, следует отметить, что волокна Пуркинье каждой из ножек могут отходить непосредственно от пучка Гиса, таким образом, паттерн БНПГ может формироваться также и при поражении пучка Гиса. В таком случае стимуляция дистальной части пучка нормализует продолжительность комплекса QRS, приводя к исчезновению блокады [94].
БЛОКАДА ПРАВОЙ НОЖКИ ПУЧКА ГИСА
БПНПГ приводит к небольшим изменениям начальных векторов QRS, которые по-прежнему формируются при нормальном проведении возбуждения по ЛНПГ. Вектор 1 в норме, изменения направления второго вектора - минимальны.
Отсроченное возбуждение ПЖ приписывают аномально увеличенному, замедленному вектору 3, направленному вперед и вправо [1-7, 15]. Так формируются широкие расщепленные зубцы S в отведениях I, aVL и V5-V6, а также широкие зубцы R′ в V1-V2 (рис. 2.35, см. рис. 2.26). В некоторых случаях комплекс QRS имеет только положительную фазу в отведении V1 с зазубриной на восходящем колене зубца R. При неосложненных случаях БПНПГ фронтальная ось QRS неопределенная, то есть не может быть четко вычислена в связи с наличием положительной и отрицательной фаз во всех отведениях (см. рис. 2.35). Значение оси QRS, хотя и может быть рассчитано во всех случаях, не отражает преобладающего направления распространения возбуждения, так как ось формируется двумя главными векторами, направленность которых противоположна. В присутствии типичного паттерна БПНПГ, но при продолжительности комплекса QRS менее 120 мс, БПНПГ называют неполной [95].
Рис. 2.35. Изменения комплекса QRS при БПНПГ с точки зрения изменений векторов. Векторы 1 и 2 (желтые) сохраняют нормальное направление, но задержка возбуждения ПЖ формирует большой отсроченный вектор 3 (красный), направленный кпереди и вправо.
Изменения активации ПЖ вызывают изменения реполяризации (вторичные изменения). Зубцы T становятся отрицательными в отведениях, где отсроченные векторы деполяризации положительны, особенно в V1-V2. Зубцы T асимметричные, присутствует косо нисходящее смещение сегмента ST от точки J (см. рис. 2.35). Преобладающие зубцы R в отведениях V1 и V2 могли бы свидетельствовать об увеличении ПЖ, но в присутствии БПНПГ диагноз не может быть основан на данных критериях, так как блокада сама по себе может быть причиной измененного вольтажа, а также изменений ST и T.
БПНПГ необязательно вызвана структурной патологией сердца и в случае изолированной находки не ухудшает прогноз, хотя при длительном наблюдении отмечают высокую частоту АВ-блокад в данной группе [95-99].
БЛОКАДА ЛЕВОЙ НОЖКИ ПУЧКА ГИСА
Комплекс QRS при БЛНПГ изменяется полностью, в отличие от БПНПГ. Возбуждение начинается в МЖП со стороны ПЖ, далее распространяется по МЖП, проникает в систему ЛНПГ и систему Пуркинье ЛЖ [100-103]. Начальный зубец q, отражающий возбуждение МЖП, исчезает [104]; преобладающий вектор направлен влево и назад, что приводит к появлению широких расщепленных зубцов R в отведениях I, aVL и V5-V6 (рис. 2.36, см. рис. 2.29). В правых грудных отведениях желудочковый комплекс имеет форму rS или QS, начальный зубец r отсутствует или имеет очень небольшую амплитуду. Конфигурация комплекса QRS в других отведениях зависит он направления оси QRS, которая варьирует. Продолжительность комплекса QRS может превышать 120 мс или быть значительно больше в присутствии дополнительных нарушений внутрижелудочкового проведения (кардиосклероз, повреждение сети Пуркинье). В некоторых случаях, когда происходит задержка проведения, а не полная блокада проведения по ЛНПГ, продолжительность комплекса QRS может быть менее 120 мс при той же морфологии. При существующей БЛНПГ судить о наличии увеличения ЛЖ или перенесенного инфаркта миокарда практически невозможно [70, 105, 106].
В отведениях с преобладанием зубца R (I, aVL, V5-V6), где присутствуют отрицательные асимметричные зубцы T, отмечаются вторичные изменения ST и T, уже описанные в разделе о БПНПГ (см. рис. 2.29 и 2.36).
Рис. 2.36. БЛНПГ, создающая ложное представление о наличии переднеперегородочного ИМ. Как и на рис. 2.52, начальные векторы отсутствуют, и в отведениях I, aVL и V6 нет "септальных" зубцов q. В данном случае зубцы r полностью отсутствуют в отведениях V1-V3, желудочковый комплекс имеет форму QS. Электрическая ось QRS во фронтальной плоскости смещена влево (-45°).
БЛНПГ в большей степени ассоциирована с наличием ССЗ, чем БПНПГ, и также является фактором, предрасполагающим к возникновению АВ-блокады (при долгосрочном наблюдении) [96-99].
БЛОКАДА РАЗВЕТВЛЕНИЙ НОЖЕК ПУЧКА ГИСА
Формирование представлений о блокаде разветвлений ЛНПГ (полублок) было важным шагом в исследовании механизмов прогрессирования АВ-блокады, так как это позволило выявить вовлечение ЛНПГ в присутствии БПНПГ (бифасцикулярная, или двухпучковая, блокада) [3, 107]. Сначала таким больным (с двухпучковой блокадой) профилактически имплантировали электрокардиостимуляторы, что в настоящее время считают неоправданным в отсутствие явной трехпучковой блокады [108-110]. Блокады разветвлений ЛНПГ (полублок) первоначально были описаны в экспериментах на собаках, у которых ЛНПГ делится на два достаточно отчетливо определяемых пучка. У людей ЛНПГ чаще делится веерообразно по левожелудочковой поверхности МЖП, образуя два отчетливых пучка [93]. По этой причине типичные изменения данных ЭКГ схожи, хотя и необязательно вызваны дискретным поражением одного, четко дифференцированного пучка.
Основные изменения, к которым приводит двухпучковая блокада, состоят в задержке начала возбуждения миокарда, активируемого поврежденным пучком, который, как и при БНПГ, при активации формирует более высокоамплитудный вектор [3, 106]. Задержка начала возбуждения миокарда не очень велика (≤20 мс), так как по сети Пуркинье возбуждение быстро распространяется из неповрежденного пучка в блокированный дистальнее места блокады участок. Двухпучковые блокады приводят к небольшому расширению комплекса QRS (≤110 мс), однако ось QRS значительно смещается в сторону блока. Полублоки также изменяют направление начальных векторов. Понимание анатомии позволяет объяснить отклонение электрической оси.
БЛОКАДА ПЕРЕДНЕВЕРХНЕГО РАЗВЕТВЛЕНИЯ ЛЕВОЙ НОЖКИ ПУЧКА ГИСА
Блокада передневерхнего разветвления ЛНПГ смещает начальные векторы (в первые 0-20 мс) вниз и вправо в связи с отсутствием ранней активации передневерхней папиллярной мышцы ЛЖ [3]. В результате в отведениях I и aVL регистрируются зубцы q, а в отведениях II, III и aVF - зубцы r. Смещение электрической оси вниз может быть достаточным для объяснения небольших зубцов q в правых грудных отведениях, которые записываются достаточно высоко в четвертом межреберном промежутке (рис. 2.37). Кардинальный признак блокады передней ветви ЛНПГ - смещение электрической оси QRS до -45-60° вследствие изменения направления вектора 2 влево и вверх [111]. Комплекс QRS имеет форму qR в отведениях I, aVL и rS - в отведениях II, III и aVF. В грудных отведениях наиболее часто регистрируется значительный поворот по часовой стрелке с зубцами S в отведениях V5 и V6, точно так же как и в случаях смещения конечных векторов QRS вправо, но без формирования зубца S в отведениях I и aVL. Зубцы S в отведениях V5-V6 формируются вследствие значительного смещения направления вектора 2 вверх, который может быть даже направлен противоположно отведениям V5 и V6, несмотря на сдвиг влево (см. рис. 2.37). Запись отведений V5 и V6 в четвертом межреберном промежутке (вместо обычного положения в пятом) снижает амплитуду или приводит к исчезновению зубца S. Продолжительность комплекса QRS незначительно увеличена до ≤110 мс, иногда с небольшим расщеплением конечной части. Блокада передней ветви ЛНПГ не сопровождается вторичными изменениями ST или T.
Рис. 2.37. Схематичное и электрокардиографическое отражение изменений, вызываемых блокадой передней ветви левой ножки пучка Гиса. Грудная клетка представлена во фронтальной (A), горизонтальной (Б) и левой боковой (В) плоскостях. Срезы сердца, полученные при МРТ, введены в рисунки для указания анатомического положения (Б). Смещенный вектор 2, определяющий ось комплекса QRS, изображен красным цветом. Важно отметить, что в левой боковой проекции относительно высокое расположение электродов V1 и V2 может быть причиной начального зубца q даже в случае направленного вперед вектора 1 (желтого цвета). Заслуживает внимания также тот факт, что направленный вверх вектор 2 может формировать отрицательную фазу комплекса QRS в отведении V6 в результате его относительно низкого расположения. Более подробное объяснение содержится в тексте.
Дифференциальную диагностику блокады передней ветви ЛНПГ проводят между поворотом сердца по часовой стрелке вследствие различных состояний: увеличения ПЖ, позиционных изменений или деформаций грудной клетки. Наличие выраженных зубцов S в отведениях I и aVL характерно для поворота сердца по часовой стрелке и позволяет различить эти два состояния. Клиническое значение изолированной блокады передней ветви ЛНПГ очень невелико, даже при наличии удлинения интервала H-V (пучок Гиса - волокна Пуркинье) [112].
БЛОКАДА ЗАДНЕНИЖНЕГО РАЗВЕТВЛЕНИЯ ЛЕВОЙ НОЖКИ ПУЧКА ГИСА
Изолированная блокада задненижнего разветвления ЛНПГ - редкое состояние, чаще диагностируемое в сочетании с БПНПГ. ЭКГ-диагностика данной блокады затруднительна и больше основана на клинических данных [3, 106]. Основной признак блокады задненижнего разветвления ЛНПГ - смещение электрической оси QRS вправо до +100-120°, что может наблюдаться и у здоровых людей, особенно в молодом возрасте, а также в случае увеличения ПЖ или деформации грудной клетки. Все эти состояния необходимо исключить перед установлением диагноза блокады задненижнего разветвления ЛНПГ.
Изменения
комплекса QRS, вызываемые блокадой
задненижнего разветвления ЛНПГ, -
практически зеркальное отражение
признаков, наблюдаемых при блокаде
передневерхнего разветвления ЛНПГ
(рис. 2.38). Начальный вектор (вектор 1)
смещен вверх, так как "нижняя
составляющая", в норме образующаяся
при возбуждении задненижней папиллярной
мышцы, отсутствует. На ЭКГ это отражают
появляющиеся в нижних отведениях (II,
III и aVF) зубцы q. Задержка возбуждения
задненижней стенки ЛЖ смещает вектор
2 вниз и вправо, что приводит к смещению
угла электрической оси QRS вправо и
изменению формы комплекса в отведениях
II, III и aVF на qR. В грудных отведениях
каких-либо характерных изменений нет.
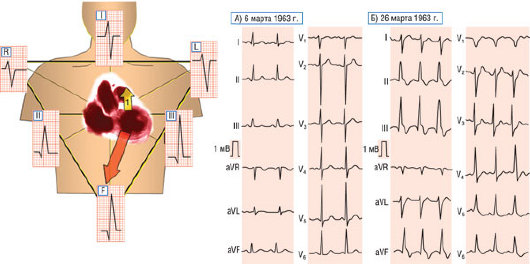
Рис. 2.38. Блокада задней ветви левой ножки пучка Гиса вследствие острого нижнего ИМ. Представлена неизмененная электрокардиограмма, зарегистрированная за несколько дней до острого эпизода; элевация сегмента ST в отведениях II, III и aVF с начинающейся инверсией зубца T и смещением оси QRS вправо до +100°, которое полностью разрешилось после острого эпизода. На рисунке изображены смещения векторов 1 и 2, вызванные блокадой задней ветви левой ножки пучка Гиса.
