
- •ПатологияМИНИСТЕРСТВО ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ
- •ЗАБОЛЕВАНИЯ ВЕК
- ••Веки защищают переднюю поверхность глазного яблока от высыхания и неблагоприятного воздействия окружающей среды.
- •В норме кожа век бледно-розовая, тонкая, нежная. Отек век может быть воспалительного и
- •АЛЛЕРГИЧЕСКИЕ
- ••Реакции немедленного типа возникают сразу после контакта с аллергеном или в течение первых
- ••• Экзема кожи век развивается после перенесенного дерматита век, при последующих контактах с
- •ЗАБОЛЕВАНИЯ КРАЕВ И
- ••Блефарит
- ••Клиническая картина
- ••Лечение проводят в амбулаторных условиях. Необходимо устранение этиологических факторов. Назначают системную витаминотерапию и
- ••Халазион
- ••При небольших размерах халазиона в его толщу 2 раза с интервалом 7-10 дней
- •БАКТЕРИАЛЬНЫЕ ЗАБОЛЕВАНИЯ КОЖИ ВЕК
- ••Абсцесс и флегмона век
- ••При осмотре выявляют гиперемию, повышение местной температуры и выраженный отек кожи века, вследствие
- ••Лечение проводят в условиях стационара. При наличии флюктуации выполняют дренирование абсцесса (разрез производят
- •НАРУШЕНИЕ ПОЛОЖЕНИЯ
- ••Заворот век приводит к постоянному раздражению переднего отдела глаза ресницами и повреждению роговицы.
- ••При осмотре выявляют обращенный к глазному яблоку ресничный край века. После зажмуривания степень
- ••Выворот века
- ••Больные предъявляют жалобы на слезотечение и слезостояние, а также покраснение глаза. При осмотре
- •• Птоз
- ••При осмотре пациентов с птозом выявляют, что край верхнего века прикрывает роговицу более
- ••Лагофтальм
- ••При повреждении лицевого нерва лечение проводят совместно с невропатологом. При рубцовых изменениях век
- •НОВООБРАЗОВАНИЯ
- ••Злокачественные опухоли век: базально-клеточный рак (рис. 6.15), чешуйчато-клеточный рак, аденокарцинома мейбомиевых желез и
- •ВРОЖДЕННЫЕ АНОМАЛИИ
- •ЗАБОЛЕВАНИЯ СЛЕЗНЫХ ОРГАНОВ
- •ЗАБОЛЕВАНИЯ СЛЕЗНОЙ
- ••Острый дакриоаденит
- ••Лечение проводят в условиях стационара. В конъюнктивальную полость в течение 2-3 нед закапывают
- ••Хронический дакриоаденит
- •ЗАБОЛЕВАНИЯ СЛЕЗООТВОДЯЩЕГО АППАРАТА
- ••Выворот слезной точки
- ••Дакриоцистит
- ••Острый дакриоцистит
- ••Хронический дакриоцистит
- ••Дакриоцистит новорожденных
- •СИНДРОМ «СУХОГО ГЛАЗА»
- •ЗАБОЛЕВАНИЯ
- •ВОСПАЛИТЕЛЬНЫЕ
- ••Клиническая картина. Больные предъявляют жалобы на зуд и жжение в глазу, слезотечение, светобоязнь,
- •БАКТЕРИАЛЬНЫЕ КОНЪЮНКТИВИТЫ
- ••Хронический неспецифический конъюнктивит
- ••Пневмококковый конъюнктивит
- ••Дифтерийный конъюнктивит
- ••Гонококковый конъюнктивит (гонобленнорея)
- ••Для механического удаления отделяемого из конъюнктивальной полости ее промывают растворами антисептиков. В конъюнктиваль-
- ••Острый эпидемический конъюнктивит
- •ХЛАМИДИЙНЫЕ КОНЪЮНКТИВИТЫ
- •Рис. 8.4. Трахома (I стадия)
- •Рис. 8.7. Трахома (III стадия)
- •Рис. 8.6. Трахоматозный паннус
- ••Для местного лечения 4-5 раз в сутки применяют различные антибактериальные мази: 1% эритромициновую
- •ВИРУСНЫЕ
- ••Аденовирусный конъюнктивит
- ••Эпидемический кератоконъюнктивит
- •АЛЛЕРГИЧЕСКИЕ И АУТОИММУННЫЕ КОНЪЮНКТИВИТЫ
- ••• Лимбальная форма проявляется разрастанием прелимбальной ткани, которая образует валик вокруг лимба с
- ••Лекарственный конъюнктивит
- •Методы исследования органа зрения и его придатков
- ••Осмотр всегда начинают со здорового глаза, а при отсутствии жалоб (например, во время
- ••Наружный осмотр и пальпация
- ••Конъюнктива
- •Виды инъекций глазного яблока и типы васкуляризации роговицы: 1 - поверхностная (конъюнктивальная) инъекция;
- ••При осмотре слезных точек обращают внимание на их размеры, положение, соприкосновение их при
- ••Функциональную проходимость слезоотводящих путей оценивают несколькими методами.
- ••Метод бокового (фокального) освещения
- ••• Склера хорошо видна через прозрачную конъюнктиву и в норме имеет белый цвет.
- ••Исследование проходящим светом
- ••Офтальмоскопия
- ••Офтальмоскопия в обратном виде
- ••Осмотр глазного дна проводят в определенной последовательности: начинают с диска зрительного нерва, затем
- ••Офтальмоскопию в прямом виде применяют для детального осмотра глазного дна с помощью ручного
- ••Офтальмохромоскопия позволяет исследовать глазное дно с помощью специального электроофтальмоскопа в пурпурном, синем, желтом,

•Дакриоцистит новорожденных
•Дакриоцистит у новорожденных возникает вследствие наличия мембраны у выходного отверстия носослезного протока. К моменту рождения ребенка эта мембрана подвергается обратному развитию, и в момент первого вдоха она должна разорваться. Однако у 1-7% новорожденных эта мембрана сохранена.
•В первые дни жизни ребенка появляется слизисто-гнойное отделяемое из одного или обоих глаз. При надавливании на область слезного мешка из слезных точек выделяется слизь и гной. Канальцевая проба положительная, носовая - отрицательна. При промывании слезных путей жидкость в полость носа не проходит. Возможно осложнение по типу острого флегмонозного дакриоцистита.
•Лечение начинают с толчкообразного массажа сверху вниз области слезного мешка, который проводят 3-4 раза в сутки в течение 10-15 дней. Массаж сочетают с последующим закапыванием в конъюнктивальную полость растворов антисептиков (0,02% раствора нитрофурала). При отсутствии положительного эффекта проводят пассивное промывание слезных путей 0,02% раствором нитрофурала в течение 1-2 нед. Если массаж и промывание оказались неэффективными, проводят зондирование с помощью боуменовского зонда.

СИНДРОМ «СУХОГО ГЛАЗА»
•Синдром «сухого глаза» — комплекс признаков, обусловленных длительным нарушением стабильности слезной пленки. Синдром «сухого глаза» встречается у 45% пациентов, обращающихся с различными жалобами к офтальмологу. С возрастом частота встречаемости синдрома увеличивается.
•Синдром «сухого глаза» развивается вследствие воспалительных заболеваний и ожогов конъюнктивы, неполного смыкания глазной щели, дакриоаденита, экстирпации слезной железы, а также встречается при системных заболеваниях (синдроме Микулича, синдроме Шегрена, ревматоидном артрите, патологическом климаксе, гиповитаминозе A и др.). Кроме того, многие физические и химические экзогенные факторы оказывают неблагоприятное воздействие на секрецию слезы.
•Перикорнеальная слезная пленка состоит из трех слоев: муцинового, слезной жидкости и поверхностного слоя липидов. Синдром «сухого глаза» развивается в тех случаях, когда нарушается секреция одного или нескольких компонентов слезной пленки либо происходит ее дестабилизация под влиянием внешних факторов.
•Пациенты предъявляют жалобы на ощущение «инородного тела», сухость глаза (в начале заболевания больные жалуются на слезотечение, усиливающее при воздействии внешних факторов), жжение и зуд. У больных наблюдается колебания остроты зрения и зрительной работоспособности в течение дня. При закапывании индифферентных капель у больных появляется болевая реакция. При осмотре выявляют покраснение и отек конъюнктивы, в тяжелых случаях возможно исчезновение блеска конъюнктивы и роговицы (следствие диффузной эпителиопатии или эрозии роговицы). При биомикроскопии выявляют появление муциновых нитей и дополнительных включений, «загрязняющих» слезную пленку; уменьшение времени разрыва слезной пленки. При проведении пробы Ширмера определяют снижение секреции слезы.
•Лечение начинают с устранения этиологического фактора. При невозможности этого проводят симптоматическую терапию, которая базируется на замене отсутствующей слезной жидкости. Препараты «искусственной слезы» закапывают в конъюнктивальный мешок с индивидуальной для каждого больного частотой. На ночь за нижнее веко закладывают гели. При отсутствии эффекта прибегают к хирургическому вмешательству (обтурации слезных точек).
ЗАБОЛЕВАНИЯ
КОНЪЮНКТИВЫ

ВОСПАЛИТЕЛЬНЫЕ
ЗАБОЛЕВАНИЯ
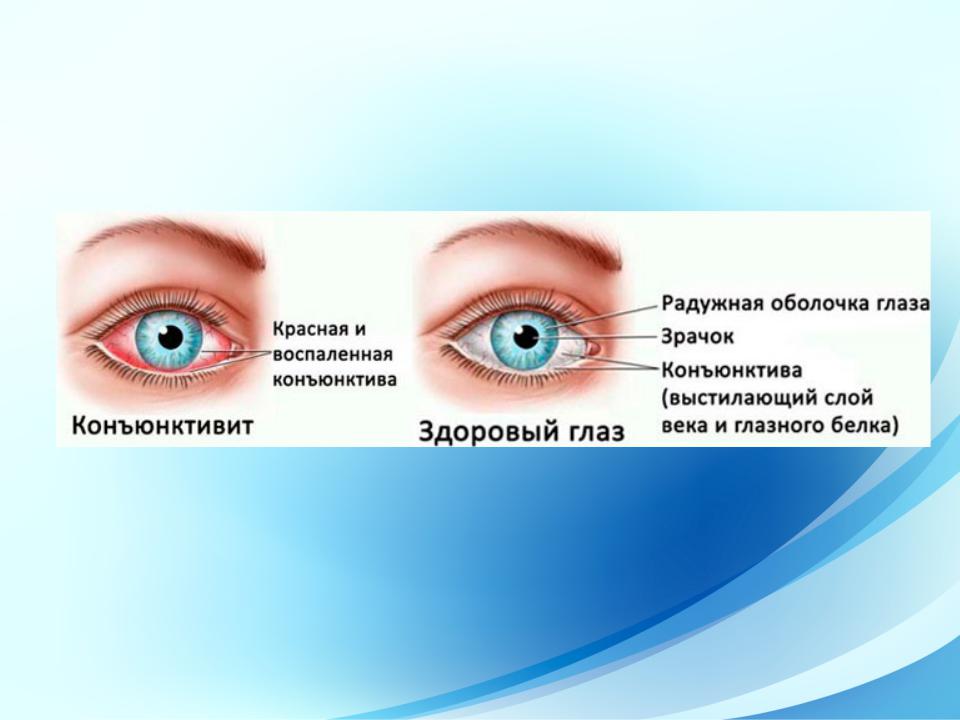
•Конъюнктивит - воспаление конъюнктивы. На долю конъюнктивитов приходится примерно 1/3 всех случаев заболеваний глаз.
•Классификация
•По течению конъюнктивиты подразделяют на острые и хронические. По этиологии выделяют следующие виды конъюнктивитов:
•• бактериальные (неспецифический, дифтерийный, гонококковый и др.);
•• хламидийные (трахому и паратрахому);
•• вирусные (герпетический, аденовирусный и т.д.);
• • грибковые;
•• аллергические и аутоиммунные (весенний катар, поллиноз, лекарственный конъюнктивит, пузырчатка конъюнктивы и пр.).

•Клиническая картина. Больные предъявляют жалобы на зуд и жжение в глазу, слезотечение, светобоязнь, ощущение инородного тела и выделения из конъюнктивальной полости. При осмотре отмечают отек (рис. 8.1) и нарушение прозрачности конъюнктивы, конъюнктивальную инъекцию глазного яблока, а также наличие отделяемого из конъюнктивальной полости.
•Принципы лечения. Обычно лечение проводят в амбулаторных условиях. Для предотвращения распространения инфекции необходимо соблюдать правила личной гигиены. Накладывать повязку запрещено, так как под повязкой увеличивается возможность развития кератита. Для механического удаления отделяемого из конъюнктивальной полости 2-3 раза в сутки ее промывают растворами антисептиков (например, 0,02% раствором нитрофурала). В основе лечения лежит этиологический принцип: при бактериальных конъюнктивитах в конъюнктивальную полость закапывают антибактериальные глазные капли 3-6 раз в сутки, при аллергических - растворы глюкокортикоидов и т.д. Мазевые формы лучше использовать в ночное время суток.
•Исходы и осложнения. При рациональной терапии наступает полное выздоровление. Возможно поражение век, слезных органов и роговицы, а также образование рубцов конъюнктивы и развитие синдрома «сухого глаза».

БАКТЕРИАЛЬНЫЕ КОНЪЮНКТИВИТЫ
•Острый неспецифический конъюнктивит
•Заболевание наиболее часто вызывают различные виды стафилококков или стрептококков. Возникает остро с поражения обоих глаз: появляются выраженная конъюнктивальная инъекция, отек переходной складки и обильное слизисто-гнойное отделяемое из конъюнктивальной полости. При всех бактериальных конъюнктивитах процесс может переходить на роговицу с развитием поверхностного краевого кератита. Лечение местное: применяют антибактериальные капли сульфацетамида) и мази (1% эритромициновую .

•Хронический неспецифический конъюнктивит
•Заболевание связано с активацией сапрофитов в конъюнктивальной полости при патологии слезных органов и век, неправильном лечении острого конъюнктивита. Больные жалуются наощущение зуда, жжения и инородного тела, повышенное зрительное утомление, которые усиливаются к вечеру, а также небольшое количество слизистого отделяемого по утрам. При осмотре обнаруживают легкую конъюнктивальную инъекцию и небольшой отек конъюнктивы в области переходных складок. Лечение основано на устранении местных и общих этиологических факторов.

•Пневмококковый конъюнктивит
•Возбудитель - пневмококк, заражение происходит контактно-бытовым путем. Инкубационный период составляет 2-3 сут. Заболевание возникает остро с поражения обоих глаз: развиваются инъекция и отек переходных складок, появляются нежные белесовато-серые пленки на конъюнктиве век и переходных складок. Пленки легко удаляются с обнажением рыхлой ткани конъюнктивы. Лечение сходно с терапией острых неспецифических конъюнктивитов. Всем лицам, находившимся в контакте с заболевшим, в течение 2-3 дней закапывают 20% раствор сульфацетамида.

•Дифтерийный конъюнктивит
•Возбудитель - палочка дифтерии Клебса-Леффлера. Для дифтерийного конъюнктивита характерны выраженный отек, гиперемия и уплотнение век. Вывернуть веки невозможно, удается только слегка открыть глазную щель, из которой выделяется мутная с хлопьями жидкость. Конъюнктива век, переходных складок и глазного яблока покрыта грязно-серыми, плотно спаянными с подлежащей тканью пленками (рис. 8.2). При попытке их удаления конъюнктива кровоточит. Через 7-10 дней пленки начинают отпадать, обнажая некротизированные участки конъюнктивы. После этого процесс посте- пенно затихает с образованием рубцов конъюнктивы. Системная терапия включает применение противодифтерийной сыворотки и пенициллинов (парентерально или внутрь). При выраженных симптомах интоксикации применяют дезинтоксикационную терапию. Местная терапия включает промывание конъюнктивальной полости растворами антисептиков и закапывание в нее каждые 2-3 ч раствора пенициллина 10000-20000 ЕД в 1 мл.
Рис. 8.2. Дифтерийный конъюнктивит

•Гонококковый конъюнктивит (гонобленнорея)
•Возбудитель - гонококк. Выделяют гонобленнорею новорожденных (заражение происходит при прохождении через родовые пути матери, воспалительный процесс развивается на 2- 3 сут после рожде- ния), детей (контактно-бытовой путь заражения от больных взрослых) и взрослых (занос инфекции из половых органов). У новорожденных в процесс вовлекаются оба глаза. В развитии заболевания различают 3 периода:
•1. Период инфильтрации продолжается 2-4 дня. Развиваются выраженный отек, гиперемия и уплотнение век. Конъюнктива отечная, рыхлая, легко кровоточит; из конъюнктивальной полости выделяется кровянистая жидкость цвета мясных помоев.
•2. Период пиореи: отек век уменьшается, веки становятся на ощупь мягкие, тестоватой консистенции. Из конъюнктивальной полости выделяется большое количество пенистого сливко- образного гнойного отделяемого (рис. 8.3). Постепенно явления воспаления исчезают.
•3. Период гиперпапиллярной инфильтрации характеризуется гиперемией и сосочковой гипертрофией конъюнктивы.
