
Т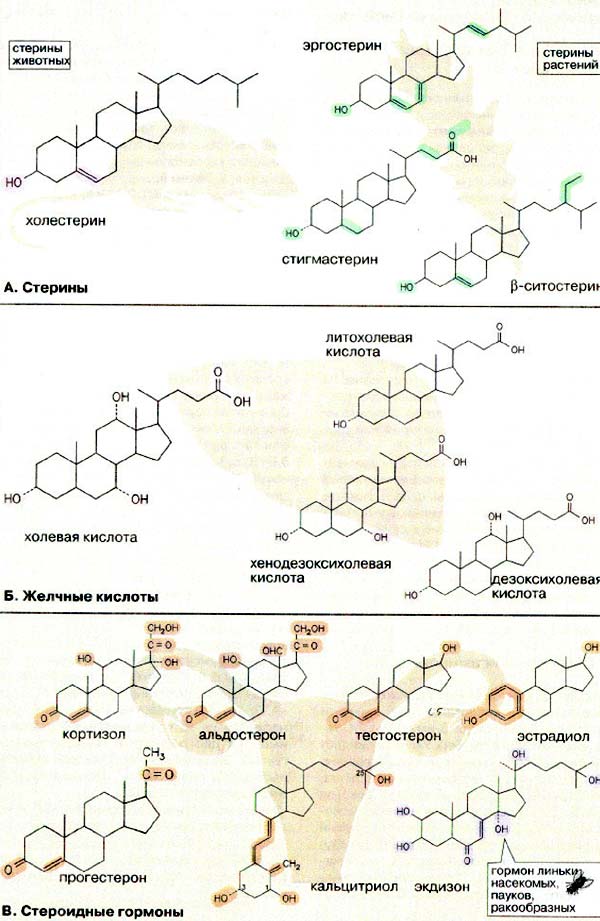 ри
наиболее важные группы стероидов
составляют cтерины, желчные кислоты и
cтероидные гормоны. Кроме того, к стероидам
относят соединения растительного
происхождения, обладающие ценными
фармакологическими свойствами: стероидные
алкалоиды, гликозиды дигиталиса
(сердечные гликозиды) и стероидные
сапонины.
ри
наиболее важные группы стероидов
составляют cтерины, желчные кислоты и
cтероидные гормоны. Кроме того, к стероидам
относят соединения растительного
происхождения, обладающие ценными
фармакологическими свойствами: стероидные
алкалоиды, гликозиды дигиталиса
(сердечные гликозиды) и стероидные
сапонины.
А. Стерины
Стеринами называются cтероидные спирты. Все стерины содержат β-гидроксильную группу при С-3 и одну или несколько двойных связей в кольце В и боковой цепи. В молекулах стеринов отсутствуют карбоксильные и карбонильные группы.
В организме животных наиболее важным стерином является холестерин. В растениях и микроорганизмах содержится множество родственных соединений, например эргостерин, β-ситостерин, стигмастерин.
Холестерин присутствует во всех животных тканях, особенно в нервных тканях. Он является важнейшей составной частью клеточных мембран, где регулирует их текучесть (см. с. 219). Запасной и транспортной формами холестерина служат его эфиры с жирными кислотами. Наряду с другими липидами холестерин и его эфиры присутствуют в составе липопротеидных комплексов плазмы крови (см. с. 273). Холестерин входит в состав желчи и многих желчных камней. Вопросы биосинтеза, метаболизма и транспорта холестерина обсуждаются в других разделах (см. сс. 175, 305).
Нарушение обмена холестерина играет важную роль в развитии атеросклероза, заболевания связанного с отложением холестерина (бляшек) на стенках кровеносных сосудов (кальцинирование) из-за повышенного уровня холестерина в крови. Для предупреждения атеросклероза важно, чтобы в пищевом рационе прeoблaдaли продукты растительного происхождения, для которых характерно низкое содержание холестерина. Напротив, пищевые продукты животного происхождения содержат много холестерина, особенно яичный желток, мясо, печень, мозги.
Б. Желчные кислоты
Из холестерина в печени образуются желчные кислоты (см. с. 307). По химическому строению эти соединения близки к холестерину. Для желчных кислот характерно наличие укороченной разветвленной боковой цепи с карбоксильной группой на конце. Двойная связь в кольце В отсутствует, а кольца А и В сочленены в цис-положении (см. с. 61). Стероидный кор содержит в положениях 3, 7 и 12 от одной до трех β-гидроксильных групп.
Желчные кислоты обеспечивают растворимость холестерина в желчи и способствуют перевариванию липидов (см. с. 265). В печени вначале образуются первичные желчные кислоты — холевая и хенодезоксихолевая (антроподезоксихолевая). Дегидроксилирование этих соединений по С-7 микрофлорой кишечника приводит к образованию вторичных желчных кислот — литохолевой и дезоксихолевой.
В. Стероидные гормоны
Биосинтез стероидных гормонов — процесс не столь заметный в количественном отношении — имеет вместе с тем большое физиологическое значение (см. с. 365). Стероиды образуют группу липофильных сигнальных веществ, регулирующих обмен веществ, рост и репродуктивные функции организма (см. с. 363).
В организме человека присутствуют шесть стероидных гормонов: прогестерон, кортизол, альдостерон, тестостерон, эстрадиол и кальцитриол (устаревшее название кальциферол). За исключением кальцитриола эти соединения имеют очень короткую боковую цепь из двух углеродных атомов или не имеют ее вовсе. Для большинства соединений этой группы характерно наличие оксогруппы при С-3 и сопряженной двойной связи С-4/С-5 в кольце А. Различия наблюдаются в строении колец С и D. В эстрадиоле кольцо А ароматическое и, следовательно, гидроксильная группа oблaдаeт свойствами фенольной ОН-группы. Кальцитриол отличается от гормонов позвоночных, однако также построен на основе холестерина. За счет светозависимой реакции раскрытия кольца В кальцитриол образует так называемый «секостероид» (стероид с раскрытым кольцом).
Экдизон — стероидный гормон насекомых — представляет собой более раннюю в эволюционном отношении форму стероидов. Стероидные гормоны, выполняющие сигнальную функцию, встречаются также в растениях.
2,
3. Гипоталамо-гипофизарная система — объединение структур гипофиза и гипоталамуса, выполняющее функции как нервной системы, так и эндокринной. Этот нейроэндокринный комплекс является примером того, насколько тесно связаны в организме млекопитающих нервный и гуморальный способы регуляции
Гипоталамо-гипофизарная система состоит из ножки гипофиза, начинающейся в вентромедиальной области гипоталамуса, и трёх долей гипофиза: аденогипофиз (передняя доля), нейрогипофиз (задняя доля) и вставочная доля гипофиза. Работа всех трёх долей управляется гипоталамусом с помощью особых нейросекреторных клеток. Эти клетки выделяют специальные гормоны — рилизинг-гормоны. Рилизинг-факторы попадают в гипофиз, а точнее в аденогипофиз через воротную вену гипофиза[источник не указан 1015 дней].
Существует два типа рилизинг-факторов.
освобождающие (под их действием клетки аденогипофиза выделяют гормоны)
останавливающие (под их действием экскреция гормонов аденогипофиза прекращается)
На нейрогипофиз и вставочную долю гипоталамус влияет с помощью специальных нервных волокон, а не нейросекреторных клеток.
Гормоны гипоталамо-гипофизарной системы[править | править исходный текст]
Под влиянием того или иного типа воздействия гипоталамуса, доли гипофиза выделяют различные гормоны, управляющие работой почти всей эндокринной системы человека. Исключение составляет поджелудочная железа и мозговая часть надпочечников. У них есть своя собственная система регуляции.
Гормоны передней доли гипофиза[править | править исходный текст]
Соматотропин[править | править исходный текст]
Основная статья: Гормон роста
Обладает анаболическим воздействием, следовательно, как любой анаболик, СТ усиливает процессы синтеза (в особенности — белкового). Поэтому соматотропин называют часто «гормоном роста».
При нарушении секреции соматотропина возникает три типа патологий.
При снижении концентрации соматотропина человек развивается нормально, однако его рост не превышает 120 см - «гипофизарный нанизм». Такие люди (гормональные карлики) способны к деторождению и ихгормональный фон не сильно нарушен.
При повышении концентрации соматотропина человек так же развивается нормально, однако его рост превышает 195 см. Такая патология называется «гигантизм» В период пубертата (период активирования половой системы, начинающийся примерно в 11-13 лет. У юношей пубертат наступает на два года позже чем у девушек, чей гормональный скачок в отличие от юношей плавный и спад его довольно быстрый.) сильно увеличивается мышечная масса, следовательно увеличивается число капилляров. Сердце же не способно к такому быстрому росту. Из-за такого несоответствия возникают патологии. Например вегето-сосудистая дистония (ВСД), часто встречающаяся у подростков.
После 20 лет выработка соматотропина снижается, следовательно и формирование хрящевой ткани (как один из аспектов роста) замедляется и уменьшается. Поэтому костная ткань потихоньку «съедает» хрящевую ткань, следовательно кости некуда расти, кроме как в диаметре. Если выработка соматотропина не прекращается после 20, то кости начинают расти в диаметре. За счёт такого утолщения кости утолщаются напримерпальцы, и из-за этого утолщения они почти теряют подвижность. При этом соматотропин так же стимулирует выработку соединительной ткани, вследствие чего увеличиваются губы, нос, ушные раковины, язык и т. д. Эта патология называется «акромегалия».
Тиреотропин[править | править исходный текст]
Мишенью тиреотропина является щитовидная железа. Он регулирует рост щитовидной железы и выработку её основного гормона — тироксина. Пример действия рилизинг-фактора: Тироксин необходим для повышения эффективности кислородного дыхания, для тироксина нужен тиреотропин, а для тиреотропина нужен тиреолиберин, который является рилизинг-фактором тиреотропина.
Гонадотропины[править | править исходный текст]
Название гонадотропины (ГТ) обозначает два разным гормона — фолликулостимулирующий гормон и лютеинизирующий гормон. Они регулируют деятельность половых желез — гонад. Как и другие тропные гормоны, гонадотропины в первую очередь влияют на эндокринные клетки гонад, регулируя выработку половых гормонов. Кроме того, они оказывают влияние на созревание гамет, менструальный цикл и связанные с ним физиологические процессы.
Кортикотропные гормоны[
Мишень КТ — кора надпочечников.Следует отметить, что паращитовидная железа регулирует минеральный обмен (с помощью парат-гормона), как и кора надпочечников, так что можно поставить регуляцию только на кору надпочечников, а паращитовидная железа автоматически будет работать в соответствии с корой надпочечников.
Гормоны задней доли гипофиза[
Антидиуретический гормон[
Основная его задача — уменьшение выделения мочи при следующих условиях:
Нехватка воды
Обильное потоотделение
Высокая температура
Потребление большого количества соли
Большая кровопотеря
Окситоцин[
Этот гормон регулирует размер и функционирование молочных желез, а также сокращение мускулатуры матки при родах.
4, Гормоны, спасающие жизнь
Гормоны коры надпочечников играют важную роль в организме человека. Кортизол, альдостерон и андрогены — основные гормоны коры надпочечников. Доброго всем времени суток! Я Диляра Лебедева. Я являюсь автором статей и этого блога. Познакомиться со мной получше вы можете на странице «Об авторе».
В этой статье я расскажу вам о самых важных гормонах коры надпочечников, которые оказывают многостороннее действие на организм человека, поддерживая гомеостаз (равновесие).
Анатомически кору надпочечников можно разделить на 3 зоны:
Клубочковая (синтезирует минералокортикоиды).
Пучковая (синтезирует глюкокортикоиды).
Сетчатая (синтезирует половые гормоны, в основном андрогены).
Каждый гормон коры надпочечников выполняет свою определенную функцию, хотя синтезируются эти гормоны из одного и того же субстрата — холестерина. Да-да, именно этот ненавистный холестерин является прародителем гормонов надпочечников. Поэтому, прежде чем полностью отказываться от потребления жиров, подумайте, из чего будут синтезироваться эти и другие не менее важные вещества в организме.
Далее из этого холестерина с помощью цепочки превращений с помощью ферментов синтезируются конечные продукты в виде кортизола, альдостерона и андрогенов, проходя стадии промежуточных веществ.
Гормоны коры надпочечников в действии Глюкокортикоиды
Основным гормоном коры надпочечников среди глюкокортикоидов является кортизол. 90-96 % кортизола в крови находится в связанном с белком состоянии. Белок этот образуется в печени и называется транскортин. Кортизол связывается с транскортином очень крепко. Поэтому в свободном состоянии кортизола в организме довольно мало. Период полувыведения кортизола — 70-120 минут.
Выводится кортизол в основном с мочой. Только 1 % выделяемого гормона составляет неизмененная форма. Остальные 99 % — это метаболиты кортизола. Синтез кортизола контролируется АКТГ (гормоном гипофиза) по принципу отрицательной обратной связи, т. е. в зависимости от уровня гормона кортизола будет изменяться и уровень АКТГ. Если кортизола вырабатывается много, то АКТГ уменьшается, а если кортизола стало мало, то АКТГ стимулирует надпочечники для повышения его уровня.
Глюкокортикоиды — это жизненно важные гормоны, потому что они обеспечивают адаптацию и адекватную реакцию организма на стресс, инфекции, травмы и прочие катаклизмы. Недаром кортизол называют «гормоном стресса». Именно он вырабатывается при разных видах стресса и обеспечивает мобилизацию всего организма для его преодоления. Но кортизол также называют и «гормоном смерти». А называют его потому, что в чрезмерных количествах он проявляет разрушительное (катаболическое) действие на ткани организма. Например, доказано, что когда человек испытывает гнев или злость, у него выделяется очень много этого гормона, поэтому, злясь и гневаясь, вы укорачиваете себе жизнь.
Воздействие на углеводный обмен
В норме глюкокортикоиды отвечают за образование гликогена в мышцах и печени. Гликоген — это «склад», «неприкосновенный запас», энергетический ресурс для организма. Также глюкокортикоиды снижают чувствительность тканей к глюкозе, т. е. снижают ее усвоение тканями.
Поэтому при заболеваниях, связанных с гиперкортицизмом (повышенным уровнем кортизола в крови), происходит увеличение сахара крови, а возможно даже развитие стероидного сахарного диабета, который по клинике не отличается от «обычного» сахарного диабета.
И, наоборот, если кортизола мало, что бывает при надпочечниковой недостаточности или некоторых формах ВДКН, то накопление энергии в виде гликогена не происходит и организм испытывает дефицит этой энергии. Это проявляется в виде слабости мышц, низкого содержания глюкозы в крови и т.д.
Воздействие на белковый обмен
Имеется воздействие этого гормона коры надпочечников и на белковый обмен. Кортизол тормозит синтез белков, а также ускоряет распад белков в мышцах. Поэтому при избытке кортизола имеется потеря мышечной массы за счет потери белков. Потеря мышечной массы проявляется мышечной слабостью пациента, а также похудением конечностей.
Воздействие на жировой обмен
На жировой обмен глюкокортикоиды имеют двойное действие: распад жиров в одном месте и накопление в другом.
При повышении уровня кортизола происходит избыточное накопление жировой ткани в области лица, шеи, верхнего плечевого пояса. А на конечностях происходит исчезновение жировой клетчатки.
В результате внешний вид пациента приобретает «буйволообразную» фигуру: полное лицо, туловище и тонкие конечности.
Воздействие на минеральный обмен
Влияние глюкокортикоидов на минеральный обмен имеется, но все же оно не такое сильное, как у минералокортикоидов. Кортизол способствует задержке натрия и воды, поэтому при повышении кортизола появляется артериальная гипертензия.
При нехватке кортизола, наоборот, происходит потеря воды и натрия, что клинически выражается в обезвоживании.
Помимо влияния на обмен натрия, гормоны коры надпочечников влияют на обмен калия. При повышенном уровне кортизола происходит усиленное выведение калия и развивается гипокалиемия.
Проявляется это слабостью мышц, в том числе и сердца, т. к. этот элемент участвует в процессе сокращения и расслабления мышц.
Влияние на иммунитет
Имеются доказанные данные о влиянии глюкокортикоидов на иммунную систему. Вспомните, когда вы чем-то расстроены, рассержены, переживаете тяжелый стресс или страх, то часто после этого заболеваете простудой.
Это касается как острого, так и длительно воздействующего стресса на организм. Это происходит потому, что при плохом настроении выделяется гормон кортизол, который снижает защитные силы организма.
Чаще улыбайтесь! Излучайте больше позитива! Не расстраивайтесь по пустякам! Радуйтесь жизни! И иммунная система вам ответит взаимностью.
Когда вы в хорошем состоянии, радуетесь, улыбаетесь, у вас вырабатываются уже другие гормоны: гормоны эндорфины. Гормоны эндорфины называют еще гормонами счастья, они имеют абсолютно противоположный эффект на иммунную систему, стимулируют ее.
Влияние на кожу и волосы
Нельзя не отметить влияние кортизола на кожу и волосы. При повышении уровня кортизола в крови появляется склонность к угревой сыпи, себорее и жирности волос. Очень часто можно наблюдать, как после какого-либо переезда или путешествия появляются прыщи на лице. Все потому, что любое перемещение из дома — это стресс, а при стрессе сами знаете что…
Так как глюкокортикоиды оказывают разрушающее действие на белки, то под их воздействием коллаген кожи не только разрушается, но и не синтезируется вновь.
Коллаген для кожи — это основной строительный материал для кожи, как арматура при строительстве. В результате его разрушения и снижения синтеза кожа теряет эластичность, упругость и обезвоживается.
Клинически это выражается в появлении растяжек или стрий, которые имеют свои характеристики именно при этом заболевании.
Также повышенное содержание кортизола тормозит заживление различных ран.
Воздействие на кости
Очень сильное влияние глюкокортикоиды оказывают на кости. При заболеваниях, сопровождающихся повышением кортизола, почти всегда развивается остеопороз (потеря костной массы).
Остеопороз может быть вызван несколькими причинами:
Снижением всасывания кальция из пищеварительного тракта.
Повышенной потерей кальция с мочой.
Подавлением образования новой костной ткани.
Влияние на пищеварительный тракт
Нельзя игнорировать тот факт, что глюкокортикоиды обладают выраженным ульцерогенным действием, т. е. они способны вызывать образование язв в желудке и двенадцатиперстной кишке.
Это свойство связано со способностью кортизола повышать кислотность желудка. Поэтому назначение препаратов глюкокортикоидов пациентам с язвенной болезнью (даже в прошлом) строго противопоказано.
