
- •Глава 1. Краткая история развития лучевой терапии
- •Глава 2. Физические основы лучевой терапии
- •2.1. Фотонное и корпускулярное излучение
- •2.2. Клиническая дозиметрия
- •Глава 3. Радиобиологические основы лучевой терапии злокачественных опухолей и неопухолевых заболеваний
- •Глава 4. Методы лучевой терапии
- •Глава 5. Техническое обеспечение лучевой терапии
- •5.1. Аппараты для дистанционной лучевой терапии
- •5.1.1. Рентгенотерапевтические аппараты
- •5.1.2. Гамма-терапевтические аппараты
- •5.1.3. Ускорители частиц
- •5.2. Аппараты для контактной лучевой терапии
- •Глава 6. Планирование лучевой терапии
- •Глава 7. Лучевая терапия злокачественных опухолей
- •7.1. Лучевая терапия рака легкого
- •7.2. Злокачественные опухоли орофарингеальной зоны
- •7.3. Рак гортани
- •7.4. Рак пищевода
- •7.5. Рак молочной железы
- •7.6. Рак грудной железы у мужчин
- •7.7. Рак щитовидной железы
- •7.8. Злокачественные опухоли кожи
- •7.9. Злокачественные опухоли мягких тканей
- •7.10. Рак прямой кишки
- •7.11. Рак предстательной железы
- •7.12. Рак мочевого пузыря
- •7.13. Лучевая терапия семином
- •7.14. Рак шейки матки
- •7.15. Рак эндометрия (рак тела матки)
- •7.16. Злокачественные опухоли вульвы
- •7.17. Рак влагалища
- •7.18. Злокачественные опухоли костей
- •7.19. Лучевая терапия метастазов в кости
- •7.20. Лимфома ходжкина (лимфогранулематоз)
- •7.21. Неходжкинские лимфомы
- •7.22. Лучевая терапия опухолей головного мозга
- •7.23. Лучевая терапия опухолей спинного мозга
- •Глава 8. Лучевые повреждения
- •Глава 9. Лучевая терапия неопухолевых заболеваний
- •Приложение
- •Список рекомендуемой литературы
- •Дополнительные иллюстрации
7.13. Лучевая терапия семином
Опухоли яичек составляют 1-3 % всех злокачественных новообразований у мужчин. Чаще всего эти опухоли встречаются в возрасте от 20 до 50 лет, обычно являются односторонними.
К предрасполагающим факторам относятся крипторхизм, при котором частота злокачественных превращений повышается в десятки раз, травма яичка (у 20-60 % больных раком яичка в анамнезе), пороки развития, врожденные деформации. Имеются указания на роль гормональных нарушений в возникновении опухолей этой локализации (снижение уровня половых гормонов, увеличение концентрации гонадотропинов).
Основным клиническим симптомом опухоли яичка является его увеличение. Уплотнение консистенции яичка, бугристость его поверхности, появление чувства тяжести в мошонке и болей встречаются более чем у половины впервые выявленных больных. Повышение температуры тела наблюдается при далеко зашедшем процессе. В случаях, когда опухоль возникает в неопустившемся в мошонку яичке, наиболее частыми симптомами являются боли в животе и пояснице, расстройство стула, явления частичной кишечной непроходимости и наличие опухолевого образования в брюшной полости.
Принято различать герминогенные опухоли яичка (из семенного эпителия) и негерминогенные (из элементов стромы). Семиномы составляют 60- 70 % всех герминогенных опухолей. Лучевую терапию чаще всего используют при лечении больных семиномой.
|
От 30 до 50 % больных при первом обращении уже имеют метастазы. Метастазирование происходит преимущественно в забрюшинные лимфатические узлы. Ретроградное метастазирование происходит в пахово-подвздошные лимфатические узлы. Гематогенные метастазы чаще обнаруживаются в легких и печени.
Для герминогенных опухолей яичка характерно повышение уровней специфических маркеров: бетахорионического гонадотропина и α-фетопротеина. С помощью этого метода устанавливают диагноз в ранних стадиях, обнаруживают наличие метастазов до их клинического проявления и контролируют эффективность лечения. Повышение уровня α-фетопротеина практически никогда не обнаруживают у больных с семиномой и негерминогенными опухолями.
TNM Клиническая классификация Правила классификации
Классификация применима только для герминативных опухолей яичка. Должно быть гистологическое подтверждение диагноза и выделены морфологические подвиды опухоли. Гистопатологическая дифференцировка не применяется.
При данном заболевании часто встречается повышение в сыворотке уровня опухолевых маркеров: α-фетопротеина (АФП), бета-хорионического гонадотропина (β-XГТ), лактатдегидрогеназы (ЛДГ). Стадирование основывается на анатомическом распространении и оценке уровня опухолевых маркеров в сыворотке.
Для оценки N-, M- и S-категории применяют следующие методы:
- N-категории - физикальный осмотр, методы визуализации;
- M-категории - физикальный осмотр, методы визуализации, биохимические тесты;
- S-категории - опухолевые маркеры сыворотки.
Стадии подразделяются с учетом наличия и степени повышения опухолевых маркеров. Сывороточные опухолевые маркеры определяют сразу после удаления яичка. При повышении их уровня выполняют серийное исследование согласно нормальной скорости снижения (распада) АФП (полураспад - 7 дней) и XГТ (полураспад - 3 дня) для оценки степени повышения уровня маркера. Классификация основана на самой низкой оценке и АФП после удаления яичка. Уровень ЛДГ в сыворотке (но не уровень полураспада) имеет прогностическое значение у больных с метастазами и применяется для стадирования.
|
Т - Первичная опухоль
Степень распространения первичной опухоли оценивают после радикальной орхидэктомии, см. рТ. Если орхидэктомия не производилась, употребляют символ TX.
N - Регионарные лимфатические узлы
Регионарными лимфатическими узлами являются абдоминальные парааортальные, паракавальные, внутритазовые и паховые. Узлы, расположенные вдоль v. spermatic, считаются регионарными. Внутритазовые и паховые узлы относятся к регионарным после операций на мошонке и в паху. Категория N не зависит от локализации регионарных метастазов.
NX - Недостаточно данных для оценки состояния регионарных лимфатических узлов
N0 - Нет признаков поражения метастазами регионарных лимфатических узлов
N1 - Имеются метастазы в одном или нескольких лимфатических узлах до 2 см в наибольшем измерении
N2 - Имеются метастазы в одном или нескольких лимфатических узлах до 5 см в наибольшем измерении
N3 - Имеются метастазы в лимфатических узлах более 5 см в наибольшем измерении
М - Отдаленные метастазы
MX - Недостаточно данных для определения отдаленных метастазов
М0 - Нет признаков отдаленных метастазов Ml - Имеются отдаленные метастазы
М1А - Поражены метастазами нерегионарные лимфатические узлы или легкие
М1В - Другие отдаленные метастазы
pTNM Патологическая классификация
рТ - Первичная опухоль
рTX - Недостаточно данных для оценки первичной опухоли (без радикальной орхидэктомии применяется категория рTX)
рТ0 - Первичная опухоль не определяется (то есть гистологический рубец в яичке)
pTis - Внутриканальчатая герминогенная неоплазия (преинвазивный рак)
рТ1 - Опухоль ограничена яичком и придатком без сосудистой лимфатической инвазии, опухоль может врастать в белочную оболочку яичка, но не во влагалищную оболочку
рТ2 - Опухоль ограничена яичком и придатком, имеется сосудистая/ лимфатическая инвазия или опухоль прорастает через белочную оболочку яичка и врастает во влагалищную оболочку
|
рТ3 - Опухоль распространяется на семенной канатик с/без сосудистой/ лимфатической инвазии
рТ4 - Опухоль распространяется на мошонку с/без сосудистой/лимфа- тической инвазии
pN - Регионарные лимфатические узлы
pNX - Недостаточно данных для оценки регионарных лимфатических узлов
- Метастазы в регионарных лимфатических узлах отсутствуют pN1 - Имеются метастазы до 2 см в наибольшем измерении с поражением до 5 узлов
рN2 - Имеются метастазы до 5 см в наибольшем измерении с поражением до 5 узлов, или распространение опухоли за пределы узла
pN3 - Метастазы в лимфатических узлах более 5 см в наибольшем измерении
рМ - Отдаленные метастазы
рМ-категории соответствуют М-категориям
S - Опухолевые маркеры сыворотки
SX - Невозможна оценка маркеров сыворотки
S0 - Уровни маркеров соответствуют норме
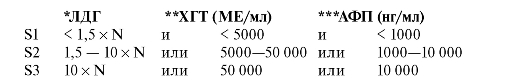
N указывает высшую границу нормы для оценки ЛДГ. *лактатдегидрогеназа. **β-хорионический гонадотропин. ***α-фетопротеин.
Группировка по стадиям

При лечении опухолей яичка применяют хирургический метод, химиотерапию, а также лучевую терапию. Лечение больных начинают с операции - орхофуникулэктомии. Исключение составляют лишь очень большие опухоли, особенно опухоли яичка, задержавшегося в брюшной полости. Здесь возможны предварительное лучевое лечение или химиотерапия.
Вариант органосохраняющей операции в качестве альтернативы орхофуникулэктомии обсуждается при наличии синхронных билатеральных опухолей, метахронных контралатеральных опухолей или опухоли единственного яичка при нормальном уровне тестостерона. Если в резецированном яичке обнаружена внутрипротоковая карцинома, то рекомендуется проведение адъювантной лучевой терапии на оставшуюся часть яичка, как это делается при внутрипротоковой карциноме единственного яичка.
|
Дальнейший план лечения больных определяется гистологическим строением опухоли.
Опухолевые маркеры необходимо определять перед орхофуникулэктомией и после нее (обычно через 7 дней) для оценки времени их полужизни (норма для АФП < 7 дней,β-ХГ< 3 дней).
Больным семиномами одного гистологического типа при I стадии заболевания и отсутствии метастазов после орхофуникулэктомии с целью профилактики метастазов проводят облучение зон регионарного метастазирования либо курсы химиотерапии. При облучении больных семиномой
I стадии в зону лучевого воздействия включают парааортальные и паракавальные лимфатические узлы и подвздошные лимфатические узлы на стороне расположения опухоли. Обычно используют фигурные поля сложной конфигурации. Верхняя граница зоны облучения находится на уровне ТХI, нижняя - по нижнему краю запирательного отверстия. В объем облучения включают лимфатические узлы в области почечной ножки на одноименной стороне. Латеральные границы парааортального поля должны находиться на 1 см латеральнее поперечных отростков позвонков. Облучение проводят разовыми очаговыми дозами 1,8-2 Гр до суммарной очаговой дозы 20-25 Гр. Блоками защищают головку бедра, контралатеральное яичко. Контралатеральное яичко должно быть защищено от рассеянного излучения свинцовой пластинкой толщиной не менее 1 см.
Облучение зон паховых лимфатических узлов с одного переднего поля проводят при наличии опухолевых клеток в зоне операции по ходу семенного канатика, опухолевой инфильтрации общей влагалищной оболочки яичка и тканей мошонки, а также при выполнении орхифуникулэктомии чрезмошоночным доступом, если в анамнезе у пациента было низведение яичка по поводу крипторхизма.
При IIА и IIВ стадиях семиномы проводят лучевую терапию на те же области, что и при I стадии. При местно распространенной опухоли с вовлечением мошонки или при использовании мошоночного разреза дополнительно облучают мошонку. Рекомендуется облучение электронами 6-12 МэВ. Суммарная очаговая доза составляет 30 Гр, на зоны поражения дозу доводят до 36-40 Гр.
|
При лечение семином IIC-IIIC стадий сочетают полихимиотерапию с лучевой терапией с индивидуальным планированием объема облучения в зависимости от эффективности химиотерапии, локализации и размеров метастазов.
Лучевая терапия при несеминомных опухолях малоэффективна. Необходимо отметить, что если после гистологического исследования выставлен диагноз семиномы, но имеется повышенный уровень α-фетопротеина, подход к дальнейшему лечению такой же, как при лечении несеминомных опухолей. Это же относится и к опухолям яичка смешанного типа, содержащим элементы семиномы.
Прогноз при опухолях яичка зависит от стадии заболевания, а также от гистологического строения опухолей и является наиболее благоприятным при семиномах. Показатели 5-летней выживаемости при I стадии - более 95 %, при II стадии - около 95 %, при III стадии - до 75 %, при IV стадии - меньше 10 %.
