
- •Тема 1. Кровотечения из пищеварительной системы. Портальная гипертензия.
- •1.2 Язвенная болезнь желудка и двенадцатиперстной кишки
- •Неязвенные кровотечения: Портальная гипертензия.
- •Тема 2. Острые хирургические заболевания органов брюшной полости.
- •1. Актуальность проблемы.
- •Морфофункциональные особенности органов брюшной полости
- •4. Этапы неотложных мероприятий при остром аппендиците:
- •Тема 23.3. Набута кишкова непрохідність.
- •4. Показання до оперативного лікування:
- •Тема 23.4. Закрытая травма органов грудной клетки, брюшной полости и забрюшинного пространства.
Неязвенные кровотечения: Портальная гипертензия.
Наиболее тяжелым и труднопрогнозируемым осложнением портальной гипертензии является кровотечение из варикозно расширенных вен (ВРВ) пищевода и желудка, которое у детей является первым проявлением портальной гипертензии. Частота рецидивов геморрагии составляет 50-90%. (Nolte W. Hartman H. 1994).
Наиболее целесообразно разделять (классификация Whipple и Linton) виды портальной гипертензии на:
Надпечёночную;
Внутрипечёночную;
Подпечёночную.
Смешанную.
При внепечёночной форме портальной гипертензии (ВПГ) препятствие току крови определяется в области ствола воротной вены, высокий уровень давления ниже блокады и нормальные показатели в сосудах печени. Что может быть обусловлено пороком развития ствола и ветвей воротной вены, тромбозом воротной вены при поражении ее воспалительным процессом, сдавления сосуда извне рубцами, опухолями соседних органов и проч.
При внепечёночной форме ПГ у детей кровотечения возникают исключительно из варикозно расширенных вен кардиального отдела желудка
( 85% ).
Клинические проявления внепеченочной формы портальной гипертензии многообразны. Этим объясняется поздняя диагностика внепеченочной формы портальной гипертензии у детей. Только в 25-27% случаев портальная гипертензия диагностируется до 3 лет (Пугачев А.Г. Леонтьев А.В.). В периоде новорожденности у 45-60% больных отмечалось нагноение пупочной ранки, после отпадения пуповины, или постановка пупочного катетера.
В течении первого года дети беспокойны, у них отмечается увеличение живота и снижение аппетита. ВПГ характеризуется увеличением селезёнки с гиперспленизмом или без него, варикозным расширением вен пищевода и кардиального отдела желудка. До кровотечения общее состояние ребёнка не страдает. Нередко у детей можно обнаружить увеличение живота, метеоризм, усиление рисунка вен передней брюшной и грудной стенок. Дети жалуются на чувство тяжести в левом подреберье, снижение аппетита, неустойчивый
19
стул, носовые кровотечения, появление «синяков» на туловище и конечностях.

Рис.1.3. Эхограмма больного циррозом печени и портальной гипертензии, видна расширенная пупочная вена.)
Печень может быть увеличена у маленьких детей, как следствие гепатита, развивающегося при флебите. Селезёнка увеличена значительно, малоподвижная, болезненная. Асцит выявляют после перенесенных кровотечений, с ликвидацией гипопротеинемии асцит быстро исчезает.
Нередко первым признаком заболевания является внезапно развившиеся желудочное кровотечение - у 60% больных. До начала кровотечения дети часто жалуются на боль в области левого плеча, за 1-2 суток или за несколько часов до начала кровотечения может быть подъем температуры, иногда до фибрильных цифр. При обильных кровотечениях дети становятся вялыми, появляются слабость, бледность носогубного треугольника, холодный пот и другие симптомы острой кровопотери. Вскоре возникает рвота кровью со сгустками, обычно обильная. В течении нескольких часов рвота может повторяться вплоть до наступления коллаптоидного состояния. Летальных исходов после первого кровотечения у детей не наблюдается.
20

Рис.1.4. Эндоскопическая картина при портальной гипертензии Рис. 1.5. Спленопортография при портальной гипертензии
Диагностика ВПГ основывается на УЗИ, признаками которой является:
1) Нормальная структура печени.
2) Отсутствие правильно сформированного ствола v. porte и ее внутрипеченочных ветвей. Вместо ствола определяется клубок извитых вен и фиброзной ткани («портальная кавернома»).
3)Утолщение малого сальника до размера брюшной аорты. 4)Замедление кровотока (при допплерографии) в венах брыжейки и
селезенки, обратный кровоток в сосудах сальника.
Указанный метод позволяет не только установить диагноз ПГ, но и варианты анатомии висцеральных вен, с которыми можно наложить декомпрессивный анастомоз.
Следующим диагностическим исследованием при ВПГ является эзофагогастроскопия, при которой выявляют варикозно расширенные вены в пищеводе и желудке. Вероятность кровотечения из этих сосудов можно прогнозировать по наличию гиперемии, «вишневых пятен», фибринозных наложений, расширению и извитости сосудов слизистой пищевода.
Наиболее полное представление об анатомии сосудов брюшной полости дает висцеральная ангиография.
Лечение начинается с попытки консервативной остановки кровотечения с параллельным обследованием ребенка в течении нескольких часов (до 1-2 суток).
В желудок вводят зонд с целью опорожнения, промывания и стабилизации состояния. Иногда применяют зонд Блекмора с целью механического давления на кровоточащие сосуды.
Больному показана инфузия системного вазопрессина, который вызывает сужение сосудов артериального русла внутренних органов и таким
21
образом снижает портальное венозное давление. Начальные дозы составляют 0,2-0,4/1,73м2 /мин, препарат вводят путем постоянной инфузии .
Объем инфузионной терапии сокращают до 50% суточной потребности, исключают препараты, улучшающие реологические свойства крови. При массивных кровопотерях назначают переливание эритроцитарной массы, свежезамороженной плазмы.
В настоящее время для установления диагноза используют двойную допплерографию, которая позволяет не только установить размеры и конституцию печени и селезенки, но и калибр, проходимость сосудов, направление кровотока в портальной системе и печеночных венах. Преимущества этого метода в его неинвазивности, возможности применение на фоне инфузионной терапии и реанимации.
Пищеводное эндосклерозирование широко распространено из-за простота выполнения.
При неостром кровотечении эндосклерозирование осуществляют с интервалом 1,5- 3 мес до тех пор, пока все варикозы не облитерируются. Осложнения:
Поверхностные изъязвления пищевода;
Плевральный выпот;
Ателектазы;
Лихорадка;
Нарушение перистальтики пищевода;
Развитие стриктур пищевода; Тяжёлые осложнения редки:
Перфорация пищевода;
Спиномозговые параличи;
Тромбоз брыжеечных вен с инфарктом кишки;
Солитарные абсцессы мозга;
Образование трахео-пищеводного свища.
целью исключения подобных осложнений, в настоящее время применяются специальные кольца либо эндоскопически производится
перевязка варикозов тонкими лигатурами.
Шунтирующие операции, как указывает Ашкрафт, Холдер (1997), могут эффективно уменьшить кровотечение, но почти не показаны у детей. Недостатки этого метода авторы усматривают:

в печёночной энцефалопатии, как результат отведение портальной крови в системную циркуляцию;
в ускорении поражения печени в связи с уменьшением либо полным прекращением портального кровотока в печень.
Частота развития энцефалопатии в отдалённые сроки составляет от 27 до
63%, особенно серьёзным является потеря: 1) визуальной памяти; 2) пространственно- временной ориентации, которые могут проявиться лишь через 15-20 лет. Даже дистальный спленоренальный анастомоз утрачивает своё теоретическое преимущество, поскольку высокое давление в
22
«печёночном отсеке» переходит в низкое давление в «селезёночном отсеке» трансформируясь ,таким образом в порто-системный шунт.

Рис. 1.6. Дистальный спленоренальный анастомоз в лечении портальной гипертензии
Осложнение портальной гипертензии.
Длительно существующая спленомегалия может сопровождаться клинически выраженным гиперспленизмом. Лечение этого осложнения решается путем проведения эмболизации селезеночной артерии хирургическим гелем, который достигается инфаркт 60-80% селезеночной ткани. Однако и после такой операции часто отмечаются осложнения: лихорадка, боли, иногда кишечная непроходимость, ателектазы, плеврит. Что же касается тромбоцитопении и лейкопении, то они исчезают, сохраняя иммунные функции.
Синдром Маллори-Вейса (10% кровотечения из верхних отделов пищеварительного тракта) - появление острых линейных разрывов слизистой оболочки желудка в области кардии, которые часто сопровождаются профузным кровотечением.


Рис.1.7. Эндоскопическая картина при синдроме Маллори-Вейса
23
Причиной этого синдрома часто служит пароксизмальный кашель, многократная рвота, панкреатит, острый холецистит, большие физические нагрузки, травма живота. При этом неожиданно повышается давление в полости желудка вследствие несогласованности закрытия кардиального и пилорического сфинктеров. Возможно выпадение слизистой оболочки желудка в пищевод, и ущемление ее в кардиальном сфинктере. Выделяют три стадии синдрома:
повреждение только слизистой желудка;
разрыв слизистой и подслизистой основы;
разрыв всех слоев желудка и пищевода, развитие перитонита, медиастинита, пневмоторакса.
Чаще всего разрывы локализуются по малой кривизне желудка, при этом отмечаются одиночные или множественные диапедезные кровотечения - кровоточит вся поверхность слизистой оболочки желудка, или большая ее часть.
Рис.1.8.Оперативное вмешательство при синдроме Маллори-Вейса Обнаружив синдром Маллори — Вейсс при эндоскопии, В. Д. Братусь и соавт. (1986) с успехом

произвели диатермокоагуляцию у 189 больных и у части из них добились окончательного гемостаза без операции. У части больных возникла необходимость производить повторную диатермо-коагуляцию. Эффективность
этого метода подтверждена и другими авторами. Для лечения синдрома Маллори —Вейсс применяют также лазерную фотокоагуляцию [Скобелкин О. К. и др., 1985; Marshall J., Vogelc К., 1985, и др.] и сочетание криовоздействия с электрокоагуляцией [Писаный О. Е., 1984]. С целью остановки кровотечения могут быть использованы также селективное введение вазопрессина и эмболизация артерий [Classen М. et al., 1985J.
Кровотечения из нижних отделов ЖКТ.
Д ивертикул
Меккеля.
ивертикул
Меккеля.
Впервые описан Иоганном Фридрихом Меккелем (1781 - 1833 гг.). Дивертикул Меккеля (дивертикул подвздошной кишки) является врождённой аномалией тонкой кишки, связанной с нарушением обратного развития проксимального отдела желточного протока
24
(протока между пупком и кишечником), когда остается необлитерированной (незакрытой) его проксимальная часть.
В первые недели внутриутробного развития человека функционируют эмбриональные протоки – желточный (ductus omphaloentericus) и мочевой (urachus), которые входят в состав пупочного канатика. Первый служит для питания плода, соединяя кишечник с желточным мешком, по второму осуществляется отток мочи в околоплодные воды. На 3-5 месяце внутриутробной жизни наблюдается обратное развитие протоков: желточный полностью атрофируется, превращаясь в среднюю связку, располагаясь с внутренней поверхности передней брюшной стенки.
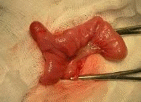
В зависимости от степени и уровня нарушения облитерации желточного протока, различают
Рис.1.9. Дивертикул Мекеля
следующие варианты порока:
свищи пупка полные и неполные;
Меккелев дивертикул;
энтерокистома.
Дивертикул Меккеля встречается наиболее часто (70% случаев), в 50% случаев – у детей до 10 лет, остальные манифестируют в возрасте до 30 лет. Частота сочетания с другими врожденными пороками развития - до 12%. Длина дивертикула составляет в среднем 2 - 3 см (от 1 до 26 см), он может быть толщиной в палец или узким, как аппендикс, имеет коническую или цилиндрическую форму. Обычно дивертикул располагается на стороне подвздошной кишки, противоположной брыжейке (по свободному краю кишки, антимезентериально), в среднем на расстоянии 40 - 50 см (от 3 до 150 см) от баугиниевой заслонки. Он может быть припаян соединительнотканным тяжем (остаток желточного протока ) к брыжейке, передней брюшной стенке или кишечным петлям.
Дивертикул Меккеля считают истинным дивертикулом, т.к. при гистологическом исследовании в его стенке находят все слои кишки, там могут встречаться гетеротопно расположенная слизистая желудка (1882 г., Тимманс) (способна вырабатывать соляную кислоту), а также ткань поджелудочной железы (1861 г., Зенкер). Это является причиной эрозии его стенки и кишечного кровотечения.
КЛИНИКА
Неосложненный дивертикул (95% случаев) протекает бессимптомно. Дивертикул подвздошной кишки чаще всего обнаруживают случайно при лапаротомии (операции на органах брюшной полости), предпринятой по другому поводу или в связи с развитием осложнений. К осложнениям дивертикула Меккеля относятся:
пептическая язва с возможным кровотечением и перфорацией - 43%;
кишечная обструкция из-за тяжа, обтурации, заворота кишок и инвагинации - 25,3%;
дивертикулит - 14%;
25
грыжеобразование (часто грыжа Литтле - 11%);
пупочная фистула - 3,4%;
опухоли - 3%.
У детей возникает пептическое изъязвление островков эктопированной слизистой оболочки желудка, что нередко является причиной массивного кишечного кровотечения. Кровотечение может возникать остро и быть обильным, но наблюдается и хроническое кровотечение малыми порциями. Эти кровотечения возникают среди полного здоровья, повторяются с интервалом 3-4 мес, что приводит к анемии, бледности, тахикардии, коллапсу.
Первые испражнения обычно темного цвета, в последующих появляется темная (алая) кровь без сгустков и слизи. В отличие от желудочно-кишечного кровотечения другого происхождения при дивертикуле Меккеля не бывает кровавой рвоты. Одним из важнейших клинических проявлений дивертикула Меккеля является рецидивирующая абдоминальная боль, которая характерна и для других органических, функциональных и психогенных расстройств.
4. ЛЕЧЕНИЕ Бессимптомные дивертикулы удалять не следует. Дивертикул Меккеля
подлежит удалению при дивертикулитах, язвах дивертикула, кишечной непроходимости, вызванной дивертикулом, свищах пупка, а также при случайном обнаружении его во время операции. Производится резекция дивертикула с ушиванием стенки кишки (resectio diverticuli Meckelii), или клиновидная резекция кишечника.

Рис.1.10. Варианты операций при дивертикуле Мекеля
В настоящее время наиболее распространена лапароскопическая диагностика и лапароскопическое удаление дивертикула Меккеля.
Важным диагностическим признаком дивертикула является наличие хорошо выраженного питающего сосудистого пучка или небольшой
26
брыжейки. Сосуд обнаруживается на одной из сторон дивертикула и расположен в его центральной части. При наличии небольшой брыжеечки дивертикул может располагаться вдоль тонкой кишки, тесно прилегая к ней. Рядом с дивертикулом иногда обнаруживается тонкий плотный фиброзный тяж, отходящий от брыжейки тонкой кишки к париетальной брюшине в области пупочного кольца.
Кровоточащий дивертикул представляется достаточно плотным выпячиванием, иногда беловатого цвета. Часто дивертикул располагается у брыжеечного края. Тонкая кишка может быть деформирована и подтянута к дивертикулу. Степень патологических изменений связана с длительностью кровоточащей язвы дивертикула и её обширностью. Глубокое поражение кишечной стенки язвенным процессом приводит к выраженной перифокальной реакции. К дивертикулу подпаивается сальник и окружающие кишечные петли. Все это приводит к образованию конгломерата с грубыми сращениями, внутри которого располагается сильно деформированный дивертикул с истонченными стенками.
Полипоз кишечника.
Полип толстой кишки - это опухолевидное образование, возвышающееся над уровнем слизистой оболочки в виде шаровидного, грибовидного или вет-вистого разрастания, сидящего на ножке или широком основании. Основу полипа составляют разрастания железистого эпителия в виде многочисленных железистых трубок или в виде разветвленных ворсинок, покрытых высоким цилиндрическим эпителием. Опорную ткань представляет соединительнотканная основа, содержащая мышечные волокна. (С. А. Холдин).

Рис.1.11. Полипы на ножке.
27

Рис.1.12. Полип на широком основании
По распространенности полипов В.Д.Федоров различает одиночные полипы, множественные (групповые, рассеянные) и диффузный (семейный) полипоз толстой кишки.
Существуют различные теории этиологии и патогенеза полипов и полипоза желудочно-кишечного тракта (воспалительная, эмбриональная, дисрегенераторная, вирусная и др.). Согласно теории эмбриональной дистопии, так называемые истинные полипы являются результатом непра-вильного эмбрионального развития слизистой оболочки желудка. Сюда относятся гетеротропия тканей поджелудочной железы, желез типа бруннеровых, которые обладают высокой потенциальной энергией роста и сохраняются в слизистой оболочке желудка с эмбрионального периода.
В клинической картине полипов толстой кишки нет ни одного признака, характерного только для полипоза. Отдельные симптомы могут появляться в зависимости от количества и величины полипов, их локализации, гистологического строения и наличия или отсутствия малигнизации. Клиническая картина зависит также от предшествовавших или присоединившихся к полипозу явлений воспаления слизистой оболочки кишки, или другого патологического процесса, на фоне которого возникли полипы.
Патологические выделения (крови, слизи) при дефекации— наиболее частые клинические проявления полипов толстой кишки у детей. Они наблюдаются у 55—89% больных. В начале заболевания кровотечения бывают редкими и не обильными, но по мере развития процесса становятся постоянными и довольно значительными, а иногда кровь выделяется струёй. При низком расположении полипов капли крови имеют алый цвет. При высокой локализации—цвет крови изменяется, так как она перемешивается с каловыми массами. Во время продвижения твердых каловых масс по сигмовидной кишке при запорах может повреждаться поверхность полипа, что вызывает или усиливает кровотечение. Постоянные длительные кровотечения и присоединяющиеся поносы вызывают общую слабость, головокружение, головные боли, приводят к анемии и истощению больного. Запоры и поносы наблюдаются у 55,2% больных. Постоянные поносы
28
обезвоживают и истощают организм и еще больше ухудшают общее состояние больного.
При множественном и диффузном полипозе степень выраженности клинических проявлений значительно возрастает за счет присоединения сопутствующего колита. Поносы сопровождаются очень болезненными тенезмами с выделениями слизи и крови. Поэтому картина заболевания иногда очень напоминает дизентерию и больных нередко ошибочно госпитализируют в инфекционные отделения. В некоторых случаях течение заболевания осложняется явлениями кишечной непроходимости, инвагинацией, выпадением отдельных полипов.
Боли в животе, боли в прямой кишке, зуд и жжение в анальном проходе отмечаются у 41,6—64,7% больных. Боли в животе и в прямой кишке обычно бывают тупые, тянущие, иррадиируют в крестец и в поясницу. Они чаще локализуются в левой половине живота и в нижних отделах.
Диспепсические расстройства — тошнота, отрыжка, изжога, иногда рвота и понижение аппетита — наблюдаются у 8—10% больных. Общая слабость, уменьшение массы тела, анемия встречаются у 5—7% больных. Бессимптомное течение болезни наблюдается у 24% больных с одиночными полипами толстой кишки. При малигнизации полипов и множественном распространенном полипозе проявления местных и общих клинических признаков более выраженные. Установить характер патологических изменений в толстой кишке помогает также копрологическое исследование. Признаками воспаления толстой кишки являются наличие в испражнениях слизи и положительные пробы на содержание растворимых белков.
Наследственные полипозы желудочно-кишечного тракта (ЖКТ), особенно у детей, встречаются редко. Существует ряд внешних признаков (гипермобильность суставов, гамартомы, остеомы, пигментные пятна), которые по закону сцепленных генов с высокой долей вероятности позволяют высказаться в пользу системной наследственной патологии. Наиболее часто встречается синдром Пейтц-Егерса— интестинальный полипоз с пятнистой пигментацией кожи лица, слизистых губ и щек. Нельзя исключить, что он является вариантом ювенильного полипоза кишечника.
Впервые описал Peutz в 1921 г. на основании наблюдений 5 детей одной семьи, страдавших полипозом всего желудочно-кишечного тракта в сочетании с пигментными пятнами на лице (губы, щеки, вокруг рта) и на ладонях, а в 1949 г. Jeghers сообщил о 12 подобных больных, большинство которых были членами одной семьи, с характерной триадой: полипоз желудочно-кишечного тракта, наличие пигментных пятен и наследственный характер заболевания. Передается с полной пенетрантностью, но различной экспрессивностью. При этом на коже лица, особенно вокруг рта, на слизистой рта, реже — над локтями, на подногтевых ложах появляются мелкие пигментные пятна цвета “кофе с молоком”, напоминающие веснушки. Пятна появляются в раннем детстве или имеются уже с рождения. В тонкой кишке, реже — в желудке и толстой кишке обнаруживаются множественные гамартомные полипы со сравнительно низкой вероятностью малигнизации. В 50% всех случаев полипы находят и у ближайших родственников. Озлокачествление полипов наблюдается прежде всего при их манифестации уже в раннем детском возрасте. Вероятность малигнизации возрастает после 35 лет.
29

Рис. 1.13.Гиперпигментация красной каймы губ при синдроме Пейтц-Егерса
Клиническая картина синдрома Пейтц-Егерса сводится к неспецифическим болям в животе, оккультным кровотечениям, железодефицитной анемии, хотя возможны илеус, синдром мальабсорбции с нарушением питания. В 5% случаев данный тип полипоза кишечника сочетается с гормонально активными опухолями яичников. Наблюдается сочетание синдрома Пейтц-Егерса с миксомным синдромом (опухолью сердца) у ребенка.
Диагностика полипов кишечника осуществляется эндоскопически. Во время колоноскопии при обнаружении полипов обязательно производится их биопсия с помощью биопсийных щипцов.

Рис.1.14. Вид кишечника при синдроме Пейц-Егерса
Рентгенодиагностика. Рентгенологически при колите обнаруживается цир-кулярное равномерное сужение просвета кишки. В суженном месте контрастная масса не задерживается, а при раздувании воздухом спазмированный отдел кишки не расправляется. Если полипы сопровождаются явлениями колита, то в этом случае достаточно отчетливо видны округлые тени.
Клиника полипов прямой кишки
Клиническая картина полипов прямой кишки зависит от локализации, количества полипов и их гистологического строения.
Исходя из этих особенностей, выделены 4 группы клинических симптомов:
30
Боли и неприятные ощущения (анальный зуд, тяжесть, жжение в области заднего прохода и прямой кишки и боли в различных отделах живота).
Патологические выделения из прямой кишки (слизистые, кровянистые, смешанные).
Нарушение функции кишечника (запоры, поносы, смена запоров и поносов, учащенные позывы на низ и затруднения дефекации):
Наличие опухолевидного образования в области заднего прохода. Кровянистые выделения из прямой кишки — наиболее частый симптом при полипах, отмечается у 55% детей.
Диагноз полипа прямой кишки ставят на основании анамнеза и объективного обследования больного, которое включает наружный осмотр анальной области, пальцевое исследование прямой кишки, исследование ректальными зеркалами, ректороманоскопию, ирригоскопию, колоноскопию, скопию с биопсией, лабораторные методы исследования и, в частности, копрологические исследования. По показаниям иногда производят сочетанную колоно-лапароскопию.
Осмотр области ануса. Необходимо обратить внимание на состояние и окраску кожи. состояние слизистой оболочки анального кольца. Выявить наличие трещин, геморроидальных узлов, варикозных расширений вен в стадии тромбоза и рубцевания. В тех случаях, когда происходит выпадение полипа и ущемление его в анусе, можно определить характер этого образования.
Пальцевое исследование прямой кишки - широко распространенный и обязательный метод исследования, который позволяет определить состояние слизистой оболочки прямой кишки на расстоянии 10—11 см; а при бимануальном приеме осмотра даже 12—13 см от ануса.
Пальцевое исследование можно проводить в положении больного на коленях со слегка наклоненным вперед туловищем, в положении на левом боку, на корточках и бимануально в положении больного лежа на спине.
При пальцевом исследовании можно выявить наличие полипа или другого патологического процесса в прямой кишке, его величину, форму, консистенцию, подвижность, распространенность процесса, отношение к подлежащему отделу кишки, наличие патологических выделений в виде крови или гноя, оставляющих след на кончике пальца перчатки.
Лечение: Предложены как консервативные, так и различные хирургические способы лечения. Полипы из прямой кишки удаляют через ректоскоп.
ГЕМОРРОЙ - это заболевание, проявляющееся расширением вен нижнего отдела прямой кишки и заднего прохода. Являясь наиболее частым проктологическим заболеванием у взрослых, геморрой как болезнь у детей встречается редко и в основном в старшем возрасте. В норме у всех людей под слизистой оболочкой анального канала имеются геморроидальные
31
венозные сплетения, по своей структуре сходные с кавернозной тканью половых органов. Считается, что они играют значительную роль в удержании кишечного содержимого, обеспечивая полное смыкание анального канала при заполнении их кровью. Среди основных механизмов образования геморроя выделяют: варикозное расширение вен прямой кишки, сосудистая гиперплазия и

"сдвигание" слизистой оболочки прямой кишки со своего основания. В основном эти нарушения происходят в группах высокого риска, к которым относятся дети и подростки с наследственной предрасположенностью, страдающие запорами, выполняющие тяжелые физические нагрузки.
Для геморроя традиционно характерны два основных симптома - кровотечение и выпадение узлов из анального канала. При этом заболевании также отмечаются такие симптомы, как анальный зуд, чувство дискомфорта в анальном канале, выделения слизи. Выделяют острый (или тромбоз геморроидальных узлов, который проявляется увеличением и уплотнением геморроидальных узлов, болями в области заднего прохода, воспалением слизистой оболочки прямой кишки) и хронический геморрой (основными проявлениями являются эпизодические кровотечения и выпадение геморроидальных узлов). Кроме того, выделяют внутренний, наружный и комбинированный геморрой. Случаи типичной клиники геморроя для детского возраста являются редкими. В большинстве случаев родители обращаются к хирургу с жалобами на то, что у ребенка во время дефекации, а также при натуживании появляются узловатые выбухания вблизи заднего прохода. Весьма характерно отсутствие субъективных жалоб на боли или зуд, а также симптомов кровотечения или воспаления. У детей старшего возраста вначале возникает чувство инородного тела в анальном канале, затем зуд и жжение. Вскоре присоединяется боль, усиливающаяся во время дефекации. Один или несколько наружных геморроидальных узлов набухают, увеличиваются и воспаляются. Пальпация этой области резко
болезненна. Температура тела может повыситься до 38-38,5°С. Кровотечение обычно отсутствует. Диагностика геморроя относительно проста. Достаточно тщательно собранного анамнеза, наружного осмотра, пальцевого исследования и в некоторых случаях аноскопии (ректороманоскопии), чтобы поставить диагноз геморроя. Дифференциальный диагноз геморроя следует проводить с полипом прямой кишки, анальной трещиной, гемангиомой, парапроктитом.

32
Лечение геморроя. При начальных проявлениях геморроя назначают консервативное лечение(без операции). В комплекс консервативной терапии входят мероприятия по нормализации стула, предпочтительно с помощью продуктов, содержащих в больших количествах растительную клетчатку (пшеничные отруби, ламинария, микрокристаллическая целлюлоза) или слабительных препаратов типа Форлакс, Дюфалак. Назначают комбинированные ректальные свечи: Анузол, Ультрапрокт, Доксипрокт, Проктоседил и др. В случаях острого геморроя комплекс лечебных мероприятий состоит из назначения больному постельного режима, щадящей диеты, препаратов, нормализующих стул, холодные примочки в первые несколько дней. В редких случаях, когда консервативное лечение безуспешно прибегают к склерозирующей терапии, инфракрасной коагуляции, лигированию узлов латексными кольцами или оперативному их удалению (геморроидэктомии).
Перечень теоретических вопросов для итогового контроля модуля
1. Какие показатели клинических и лабораторных исследований (АД, пульса, общий анализ и биохимические исследования крови) свидетельствуют о геморрагическом синдроме и кровотечении в брюшной полости.
2.Назвите основные клинические проявления кровотечений из верхних и нижних отделов пищеварительной системы
Какие основные причины возникновения кровотечений из пищеварительной системы.
Дайте оценку желудочного содержимого и испражнений в зависимости от высоты источника кровотечения.
Назовите общие принципы лечения и остановки кровотечения.
Какие особенности контроля за клиническим теченим кровотечения из пищеварительного тракта, определите показания к хирургическому лечению.
Сформулируйте показания к консервативному и оперативному вмешательству.
Практические навыки.
Введение назогастрального зонда.
Временная остановка венозного кровотечения в/3 правого предплечья.
Временная остановка артериального кровотечения из с/3 бедра, капиллярного кровотечения внутренней поверхности левого предплечья.
Постановка клизмы ребенку 7 лет, с признаками кишечного кровотечения.
Определение шокового индекса.
Определение степени кровотечения по объективным данным.
Проведение поверхностной и глубокой пальпации живота.
33
