
Бета-волны (β-ритм)
 Частота
бета-ритма составляет от 12 до 30 Гц.
Обычно сигнал имеет симметричное
распределение, но наиболее очевиден
в лобной области. Низкоамплитудный
бета-ритм с варьирующей частотой
часто связан с беспокойными и суетливыми
размышлениями и активной концентрацией
внимания. Ритмичные бета-волны
с доминирующим набором частот связаны
с различными патологиями и действием
лекарственных препаратов, особенно
бензодиазепинового ряда. Ритм с частотой
более 25 Гц, наблюдаемый при снятии
поверхностной ЭЭГ, чаще всего представляет
собой артефакт. Он может отсутствовать
или быть слабо выраженным в областях
повреждения коры. Бета-ритм доминирует
в ЭЭГ пациентов, находящихся в состоянии
тревоги или беспокойства или у пациентов,
у которых открыты глаза.
Частота
бета-ритма составляет от 12 до 30 Гц.
Обычно сигнал имеет симметричное
распределение, но наиболее очевиден
в лобной области. Низкоамплитудный
бета-ритм с варьирующей частотой
часто связан с беспокойными и суетливыми
размышлениями и активной концентрацией
внимания. Ритмичные бета-волны
с доминирующим набором частот связаны
с различными патологиями и действием
лекарственных препаратов, особенно
бензодиазепинового ряда. Ритм с частотой
более 25 Гц, наблюдаемый при снятии
поверхностной ЭЭГ, чаще всего представляет
собой артефакт. Он может отсутствовать
или быть слабо выраженным в областях
повреждения коры. Бета-ритм доминирует
в ЭЭГ пациентов, находящихся в состоянии
тревоги или беспокойства или у пациентов,
у которых открыты глаза.
Гамма-волны (γ-ритм)
 Частота
гамма-волн составляет 26-100 Гц. Из-за
того, что кожа головы и кости черепа
обладают свойствами фильтра, гамма-ритмы
регистрируются только при проведении
электрокортиграфии или, возможно,
магнитоэнцефалографии (МЭГ). Считается,
что гамма-ритмы представляют собой
результат активности различных популяций
нейронов, объединенных в сеть для
выполнения определенной двигательной
функции или умственной работы.
Частота
гамма-волн составляет 26-100 Гц. Из-за
того, что кожа головы и кости черепа
обладают свойствами фильтра, гамма-ритмы
регистрируются только при проведении
электрокортиграфии или, возможно,
магнитоэнцефалографии (МЭГ). Считается,
что гамма-ритмы представляют собой
результат активности различных популяций
нейронов, объединенных в сеть для
выполнения определенной двигательной
функции или умственной работы.
Некоторые виды активности на ЭЭГ могут быть кратковременными и не повторяются. Пики и острые волны могут быть следствием приступа или интериктальной активности у пациентов, страдающих эпилепсией или предрасположенных к этому заболеванию. Другие временные явления (вертекс-потенциалы и сонные веретена) считаются вариантами нормы и наблюдается во время обычного сна.
Стоит отметить, что существуют некоторые типы активности, которые статистически очень редки, однако их проявление не связано с каким-либо заболеванием или нарушением. Это так называемые «нормальные варианты» ЭЭГ. Примером такого варианта служит мю-ритм.
Параметры ЭЭГ зависят от возраста. ЭЭГ новорожденного очень сильно отличается от ЭЭГ взрослого человека. ЭЭГ ребенка обычно включает более низкочастотные колебания по сравнению с ЭЭГ взрослого.
Также параметры ЭЭГ варьируют в зависимости от состояния. ЭЭГ регистрируется вместе с другими измерениями (электроокулограммой, ЭОГ и электромиограммой, ЭМГ) для определения стадий сна в ходе полисомнографического исследования. Первая стадия сна (дремота) на ЭЭГ характеризуется исчезновением затылочного основного ритма. При этом может наблюдаться увеличение количества тета-волн. Существует целый каталог различных вариантов ЭЭГ во время дремоты (Joan Santamaria, Keith H. Chiappa). Во второй стадии сна появляются сонные веретена — кратковременные серии ритмичной активности в диапазоне частот 12-14 Гц (иногда называемые «сигма-полоса»), которые легче всего регистрируются в лобной области. Частота большинства волн на второй стадии сна составляет 3-6 Гц. Третья и четвертая стадии сна характеризуются наличием дельта-волн и обычно обозначаются термином «медленный сон». Стадии с первой по четвертую составляют так называемый сон с медленным движением глазных яблок (NonRapid Eye Movements, non-REM, NREM). ЭЭГ во время сна с быстрым движением глазных яблок (Rapid Eye Movement, REM) по своим параметрам похожа на ЭЭГ в состоянии бодрствования.
Результаты ЭЭГ, проведенной под общим наркозом, зависят от типа использованного анестетика. При введении галогенсодержащих анестетиков, например, галотана, или веществ для внутривенного введения, например, пропофола, практически во всех отведениях, особенно в лобной области, наблюдается особый «быстрый» паттерн ЭЭГ (альфа и слабый бета-ритмы). Согласно прежней терминологии, такой вариант ЭЭГ назывался лобный, распространенный быстрый (Widespread Anterior Rapid, WAR) в противоположность распространенному медленному паттерну (Widespread Slow, WAIS), возникающему при введении больших доз опиатов. Только недавно ученые пришли к пониманию механизмов воздействия анестезирующих веществ на сигналы ЭЭГ (на уровне взаимодействия вещества с различными типами синапсов и понимания схем, благодаря которым осуществляется синхронизированная активность нейронов).
Функциональные пробы при ЭЭГ
1. Фотостимуляция, то есть стимуляция мельканием света с частотой 5-30 Гц различными сериями является информативной при фотосенситивной активности. Максимальный результат обеспечивает использование самые быстрые световые мелькания. Это касается эпилепсии с фотосенсивностью, так и истинной фотосенсивной эпилепсии. Выявление такой формы активности крайне важно при назначении лечения лекарственными препаратами.
2. Проба на открывание и закрывание глаз обычно проводится при снижении функций мозга в результате медикаментозного воздействия, перенесенного заболевания.
3. Стимуляция звуковыми сигналами как правило применяется в виде кратковрменного звукового сигнала. Но не смотря на то, что информативность такой пробы невысока, иногда активность мозга провоцируется именно такими пробами (около 0,3%).
4. Гипервентиляция представляет собой глубокое и частое дыхание на протяжении нескольких минут. Такая техника дыхания приводит к обменным измененияи в головном мозге из-за выведения углекислоты в больших объемах, что способствует усилению эпилептической активности у людей с приступами. Такая функциональная проба позволяет установить скрытые изменения при наличии эпилепсии, уточнить характер приступов. Использование данного метода при проведении электроэнцефалографии уже в первые минуты исследования позволяет выявить у больных усиление эпилептической активности.
Патологические изменения при ЭЭГ
Эпилептиформная активность - феномены, типично наблюдаемые на ЭЭГ больных эпилепсией. Они возникают в результате высокосинхронизованных пароксизмальных деполяризационных сдвигов в больших популяциях нейронов, сопровождающихся генерацией потенциалов действия. В результате этого возникают высокоамплитудные острой формы потенциалы, имеющие соответствующие названия.
• Спайк (англ. spike - остриё, пик) - негативный потенциал острой формы, длительностью менее 70 мс, амплитудой ≥50 мкВ (иногда до сотен или даже тысяч мкВ).
• Острая волна отличается от спайка растянутостью во времени: её длительность 70- 200 мс.
• Острые волны и спайки могут комбинироваться с медленными волнами, образуя стереотипные комплексы. Спайк-медленная волна - комплекс из спайка и медленной волны. Частота комплексов спайк-медленная волна составляет 2,5-6 Гц, а период, соответственно, - 1 60-250 мс. Острая-медленная волна комплекс из острой волны и следующей за ней медленной волны, период комплекса 500-1300 мс.
Важная характеристика спайков и острых волн - их внезапное появление и исчезновение и чёткое отличие от фоновой активности, которую они превышают по амплитуде. Острые феномены с соответствующими параметрами, нечётко отличающиеся от фоновой активности, не обозначаются как острые волны или спайки.

Основные типы эпилептиформной активности: 1- спайки, 2 – острые волны, 3- острые волны в Р-диапазоне, 4- спайк-медленная волна, 5-полиспайк-медленная волна, 6-острая-медленная волна
• Вспышка - термин, обозначающий группу волн с внезапным возникновением и исчезновением, чётко отличающихся от фоновой активности частотой, формой и/или амплитудой
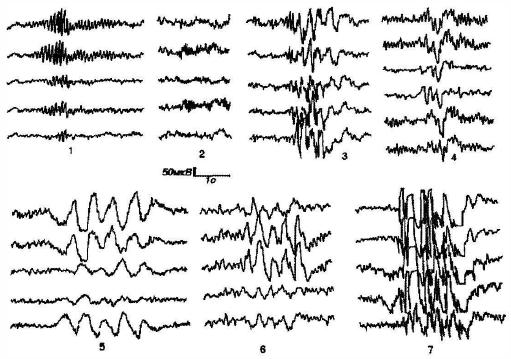
Вспышки и разряды: 1 - вспышки α-волн высокой амплитуды; 2 - вспышки β-волн высокой амплитуды; 3 - вспышки (разряды) острых волн; 4 - вспышки полифазных колебаний; 5 - вспышки δ-волн; 6 - вспышки θ-волн; 7 - вспышки (разряды) комплексов спайк-медленная волна

Паперн типичного абсанса. Разряд генерализованных билатерально-синхронных комплексов спайк-медленная волна частотой 3 , 5 Гц
• Разряд - вспышка эпилептиформной активности .
• Паттерн эпилептического припадка - разряд эпилептиформной активности, типично совпадающей с клиническим эпилептическим приступом.
Обнаружение таких феноменов, даже если не удаётся чётко оценить клинически состояние сознания пациента, также характеризуется как "паттерн эпилептического припадка"
Частная патология
Задачи ЭЭГ в неврологической практике следующие: (1) констатация поражения мозга, (2) определение характера и локализации патологических изменений, (3) оценка динамики состояния. Явная патологическая активность на ЭЭГ является достоверным свидетельством патологического функционирования мозга. Патологические колебания связаны с текущим патологическим процессом. При резидуальных расстройствах изменения в ЭЭГ могут отсутствовать, несмотря на значительный клинический дефицит. Одним из основных аспектов диагностического использования ЭЭГ является определение локализации патологического процесса .
• Диффузное поражение мозга, вызываемое воспалительным заболеванием, дисциркуляторными, метаболическими, токсическими нарушениями, приводит соответственно к диффузным изменениям ЭЭГ. Они проявляются полиритмией, дезорганизацией и диффузной патологической активностью.
Полиритмия - отсутствие регулярного доминирующего ритма и преобладание полиморфной активности. Дезорганизация ЭЭГ - исчезновение характерного градиента амплитуд нормальных ритмов, нарушение симметричности
Диффузная патологическая активность представлена θ-, δ-, эпилептиформной активностью. Картина полиритмии обусловлена случайной комбинацией разных видов нормальной и патологической активности. Основным признаком диффузных изменений, в отличие от фокальных, является отсутствие постоянной локальности и стабильной асимметрии активности в ЭЭГ .
• Поражение или дисфункция срединных структур большого мозга, вовлекающие неспецифические восходящие проекции, проявляются билатеральносинхронными вспышками медленных волн или эпилептиформной активности, при этом вероятность появления и выраженность медленной патологической билатерально-синхронной активности тем больше, чем выше по невральной оси располагается поражение. Так, даже при грубом поражении бульбопонтинных структур ЭЭГ в большинстве случаев остаётся в пределах нормы.
В части случаев из-за поражения на этом уровне неспецифической синхронизующей ретикулярной формации возникает десинхронизация и, соответственно, низкоамплитудная ЭЭГ. Поскольку такие ЭЭГ наблюдаются у 5-15% здоровых взрослых, их следует рассматривать как условно патологические.
Только у небольшого количества больных с поражениями на нижнестволовом уровне наблюдают вспышки билатерально-синхронных высокоамплитудных (Х- или медленных волн. При поражении на мезенцефальном и диэнцефальном уровне, а также более высоко лежащих срединных структур большого мозга: поясной извилины, мозолистого тела, орбитальной коры - на ЭЭГ наблюдают билатерально-синхронные высокоамплитудные θ- и δ-волны
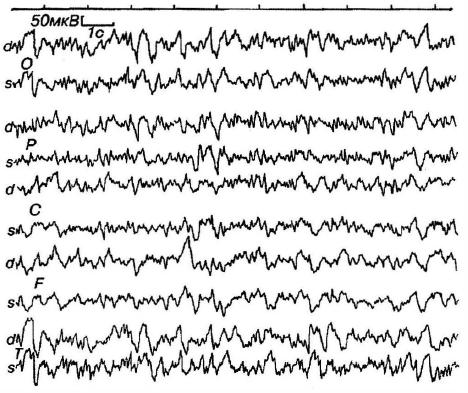
ЭЭГ больного 43 лет с последствиями менингоэнцефалита. Диффузные изменения на ЭЭГ: диффузные θ-, δ-волны и острые колебания
• При латерализованных поражениях в глубине полушария за счёт широкой проекции глубинных структур на обширные области мозга наблюдается соответственно широко распространённая по полушарию патологическая θ- иδ-активность. Из-за непосредственного влияния медиального патологического процесса на срединные структуры и вовлечение симметричных структур здорового полушария появляются и билатерально-синхронные медленные колебания, преобладающие по амплитуде на стороне поражения.

ЭЭГ больного 38 лет с менингиомой серповидного отростка в прецентральных, заднелобных отделах. Билатерально-синхронные вспышки о-волн, преобладающие в центральнолобных отведениях, на фоне нормальной электрической активности
