
Педиатрия. Майданник В.Г
..pdf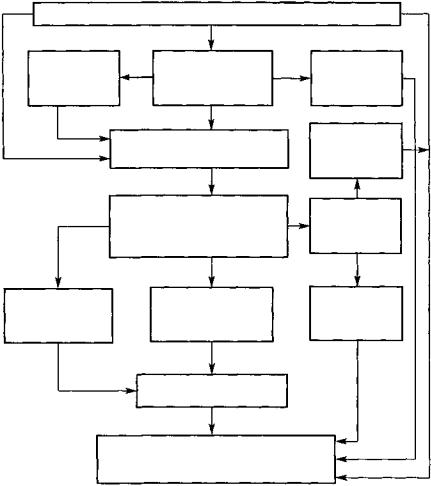
Внедрение бактерий в мочевыделительную систему
Антитело — |
Активация системы |
Образование |
|
независимый |
комплемента |
||
бактериолиз |
по альтернативному |
МАК С5678 |
|
С56789 |
пути |
|
|
|
Выделение хемотоксических |
Образование |
|
|
антиген- |
||
|
факторов СЗа, С5а |
реактивного |
|
|
|
комплекса |
|
|
Миграция ПМЯ лейкоцитов |
Фагоцитоз |
|
|
и макрофагов в почки, |
||
|
образование клеточных |
бактерий |
|
|
инфильтратов |
|
|
Выделение |
Выделение |
Образование |
|
ферментов |
цитотоксического |
||
активных |
|||
лизосом |
фактора |
||
радикалов |
|||
ПМЯ лейкоцитов |
ПМЯ лейкоцитов |
||
|
|||
|
Антитело — независимый |
|
|
|
лизис почечных клеток |
|
Деструкция клеток дистальных канальцев и собирательных трубок,
очаговое гнойное воспаление
Рис. 69. Схема стадии неспецифического воспаления пиелонефрита
Кроме того, в этой стадии формируется выраженный вторичный иммунодефицит по Т-клеточному типу. В его основе лежит:
1) угнетение активности дегидрогеназ и нарушение биоэнергетики иммунокомпетентных клеток;
2)нарушение физико-химических свойств мембран лимфоцитов, связанных с изменением жирнокислотного, липидного и фосфолипидного спектра мембран в результате накопления свободных радикалов и интенсификации процессов свободнорадикального окисления;
3)нарушение процессов дифференцировки Т-лимфоцитов с увеличением количества незрелых предшественников Т-клеток в периферической крови;
571

|
РАННЯЯ ФАЗА |
|
ПОЗДНЯЯ ФАЗА |
||
|
|
|
Антиген-реактивный |
|
|
|
|
|
комплекс AΓ + 1а-антиген |
|
|
Индукция |
|
|
|
|
|
Т-хелперов |
|
Индукция |
Индукция |
||
|
|
|
|||
|
Усиление |
|
специфических |
Т-хелперов |
|
|
|
Т-супрессоров |
|
|
|
|
образования |
|
|
|
|
|
|
|
|
|
|
|
лимфоцитарных |
|
|
|
|
|
инфильтратов |
|
|
|
|
|
почек |
|
Генерация |
Генерация |
|
|
|
|
|||
|
|
|
Т-лимфоцитов |
специфических |
|
|
|
|
эффекторов |
Т-киллеров |
|
|
|
|
ГЗТ |
|
|
|
Плазматизация |
Л И М Ф О К И Н Ы |
|||
|
В-лимфоцитов и |
||||
|
формирование ДОК |
|
|
|
|
|
Усиленный местный |
Макрофаги |
|
|
|
|
и системный синтез |
|
Стимуляция |
||
|
|
|
|||
|
антител |
|
|
|
пролиферации |
|
|
|
|
|
фибропоастов |
|
|
|
|
|
Лимфо- |
|
|
|
Активация |
|
токсин |
|
Образование |
|
системы |
|
|
|
комплексов |
|
комплемента, |
|
|
антиген — антитело |
|
кининовой, |
|
Увеличение |
|
|
|
|
свертывающей |
|
|
|
|
|
|
синтеза |
|
|
|
|
систем |
|
|
|
|
|
|
коллагена |
|
|
|
|
|
|
|
Макрофаги РЭС |
|
|
|
|
|
|
Цитолиз |
Деструкция |
|
|
|
|
канальцев, |
|
|
||
|
антитело- |
|
|
||
|
формирование |
|
Образование |
||
|
зависимый |
|
|||
|
очагов гистолиза, |
|
рубцов |
||
К-клетки |
Удаление |
|
|||
диффузное |
|
в почках |
|||
ИК из |
|
||||
|
|
||||
|
гнойное |
|
|
||
|
кровотока |
|
|
||
|
воспаление |
|
|
||
|
|
|
|
|
|
|
|
|
|
|
Интерстициальный |
|
|
|
Сморщенная почка |
|
склероз, |
|
|
|
|
|
рубцевание |
|
Рис. 70. |
Схема стадии специфического |
воспаления |
||
|
|
иммунопатогенеза пиелонефрита: |
|
||
AΓ — антиген; |
ГЗТ |
— гиперчувствительность |
замедленного типа; |
||
РЭС — ретикулоэндотелиальная система; АОК — антителообразующие клетки; МАК — мембраноатакующий комплекс; ИК — имунный комплекс
572
4) связывание поверхностных рецепторов мембран иммунокомпетентных клеток с антилимфоцитарными антителами или циркулирую-1 щими иммунными комплексами, появляющимися и длительно циркулирующими в сыворотке крови.
Следовательно, вторичный иммунодефицит у больных пиелонефритом так или иначе связан с нарушением биоэнергетики лимфоцитов и изменением структурно-функциональных свойств их мембран. Благодаря такому подходу к патогенезу пиелонефрита появились принципиально новые возможности в лечении заболевания и проведении иммунокоррекции с помощью препаратов, стабилизирующих мембраны и повышающих биоэнегергетический потенциал иммунокомпетентных клеток.
Микроскопические изменения в почках при остром пиелонефрите характеризуются очаговой или диффузной воспалительной инфильтрацией полиморфноядерными лейкоцитами, лимфоцитами, макрофагами и плазматическими клетками. При восходящем остром пиелонефрите зоны нейтрофильной инфильтрации располагаются преимущественно в перитубулярных пространствах, особенно вокруг собирательных трубок, при гематогенном — в корковом слое, чаще — вокруг сосудов. При хронизации пиелонефритического процесса помимо лимфогистиоцитарнои инфильтрации наблюдается интерстициальный фиброз, расширение канальцев, возможна их генерализованная атрофия, уплощение и дистрофия эпителия, утолщение базальных мембран канальцев. По мере прогрессирования заболевания происходит инфильтрация клубочков со стороны окружающей интерстициальной ткани с разрывом капсулы клубочка, истончение гломерулярной базальной мембраны и нарастание числа клеток в петлях, а также перигломерулярный фиброз, состоящий из концентрических пластов коллагена, формирующихся снаружи капсулы клубочка. Наблюдаются изменения стенок кровеносных сосудов.>
КЛАССИФИКАЦИЯ. Наиболее удачной с клинической точки зрения является классификация, предложенная академиком М.Я. Студеникиным и соавторами на Всесоюзном симпозиуме «Хронический пиелонефрит у детей» (Москва, декабрь 1980 г.). Согласно этой классификации (табл. 84), в первую очередь дают характеристику течения пиелонефрита в зависимости от наличия факторов, способствующих развитию заболевания, и от механизмов его возникновения. Различают первичный и вторичный пиелонефриты.
Первичный пиелонефрит развивается при отсутствии признаков внутри- и внепочечных аномалий мочевой системы и обменных нефропатий, способствующих нарушению уродинамики, почечной лимфо- и гемодинамики (т.е. болезнь развивается в исходно здоровом органе).
Вторичный пиелонефрит возникает на фоне органических или функциональных изменений гемо- и/или уродинамики (пузырно-мочеточ- никовый рефлюкс и др.) или обменных нефропатий (оксалурия, уратурия, тубулопатии и др.).
Выделение первичного и вторичного пиелонефрита представляется целесообразным в связи с необходимостью выработки адекватной так-
573
|
|
|
|
Таблица 84 |
Классификация пиелонефрита у детей |
||||
|
(М. Я. Студеникин и соавторы, 1980) |
|
||
|
|
|
|
|
Формы пиелонефрита |
Активность болезни |
|
Функции почек |
|
|
|
|
|
|
Первичный |
Острый |
Активная стадия |
Сохранные функ- |
|
|
|
Частичная кли- |
ции почек |
|
Вторичный |
Хронический: |
|
||
(при обменных и |
а) рецидиви- |
нико-лаборатор- |
Нарушение |
|
обструктивных |
рующий |
ная ремиссия |
функции почек |
|
нарушениях) |
б) латентный |
|
|
|
|
|
Полная клинико- |
Хроническая по- |
|
|
|
лабораторная |
чечная недоста- |
|
|
|
ремиссия |
точность |
|
|
|
|
|
|
тики лечения, особенно для выделения групп больных, требующих хирургической коррекции нарушений уро- и гемодинамики.
Взависимости от давности патологического процесса и особенностей клинических проявлений выделяют острый и хронический пиелонефриты.
Острый пиелонефрит характеризуется активной стадией болезни и обратным развитием симптомов с полной клинико-лабораторной ремиссией в течение 6 месяцев от начала болезни.
Хронический пиелонефрит диагностируется при сохранении признаков активности заболевания дольше 6 месяцев от его начала или при наличии не менее 2 рецидивов за этот период.
Хронический пиелонефрит может иметь рецидивирующее и латентное течение. Для рецидивирующего течения пиелонефрита характерны периоды обострения, которые проявляются мочевым синдромом (лейкоцитурия, бактериурия и др.) и клиническими симптомами заболевания (повышение температуры, болевой синдром и др.). Латентное течение пиелонефрита характеризуется только мочевым синдромом различной степени выраженности.
Взависимости от активности заболевания различают активную стадию, стадию частичной или полной клинико-лабораторной ремиссии. Под частичной ремиссией понимают такой период болезни, в котором отсутствуют клинические проявления, но сохраняется мочевой синдром.
Встадии полной клинико-лабораторной ремиссии отсутствуют как клинические, так и лабораторные признаки пиелонефрита.
Взависимости от функционального состояния почек выделяют пиелонефрит с сохранными функциями почек, с нарушением функций почек и с хронической почечной недостаточностью (ХПН). Исход пиелонефрита в ХПН возможен при любой его форме, но чаще наблюдается при вторичном пиелонефрите.
КЛИНИКА И ДИАГНОСТИКА. Клиническая картина пиелонефрита достаточно полиморфна и неспецифична, поэтому диагноз заболе-
574
вания устанавливают только после комплексного клинико-лаборатор- ного, рентген-радиологического и инструментального обследования. При клиническом обследовании обращают внимание на наличие симптомов интоксикации, болевого и дизурического синдромов, выраженность лихорадки.
У больных пиелонефритом наблюдается ряд симптомов неспецифического характера. В частности, отмечается ухудшение общего состояния, появляется вялость, слабость, утомляемость, нарушается сон, снижается аппетит, бывает головная боль, а также ряд других неспецифических симптомов общего характера.
При объективном обследовании выявляются основные симптомы, характерные для пиелонефрита. Среди них симптомы интоксикации (бледность кожных покровов, периорбитальный цианоз, пастозность век и др.) и повышение температуры тела выше 38° С, особенно если гипертермия имеет, на первый взгляд, беспричинный характер. Больные часто жалуются на боли в поясничной области. Но нередко дети предъявляют жалобы на боль в животе, что для многих врачей-педиатров является основанием для госпитализации ребенка в хирургическое отделение с диагнозом аппендицита.
Пальпаторно у больных пиелонефритом очень часто выявляется болезненность в косто-вертебральном углу и положительный симптом Пастернацкого.
В мочевом осадке выявляется лейкоцитурия нейтрофильного типа (более 50% нейтрофилов) с наличием лейкоцитарных цилиндров, бактериурия (более 100 тыс. микробных тел в 1 мл мочи), протеинурия (менее 1 г/л). Нередко у детей с пиелонефритом отмечается эритроцитурия. Обычно выявляются единичные эритроциты, малоизмененные.
При исследовании крови определяется умеренный лейкоцитоз (более 9 · 109/л ) со сдвигом лейкоцитарной формулы влево и ускоренная СОЭ (более 15 мм/ч). По мере хронизации заболевания нарастает анемия. Кроме того, выявляется повышение титров антибактериальных антител (1:160 и более), дисиммуноглобулинемия (повышение всех или отдельных классов иммуноглобулинов G, А и М), появляется С-реактивный протеин, отмечается гипергамма- и гипер-альфа-2-глобулинемия.
Для подтверждения диагноза проводится дополнительное лаборатор- но-инструментальное исследование. Общеклиническое лабораторное обследование должно включать общий анализ крови и мочи, анализ мочи по А.З. Нечипоренко, пробу С.С. Зимницкого, определение уровня С-реактивного протеина, мочевины, креатинина, холестерина, белкового спектра крови, уровня иммуноглобулинов и титров антибактериальных антител. Обязательным является бактериологическое исследование мочи с определением характера и степени бактериурии, а также чувствительности микрофлоры к антибактериальным препаратам.
Достаточно информативным является дифференцированное определение клеточного состава мочевого осадка (уролейкоцитограмма) и характера лейкоцитурии, концентрации в сыворотке крови и моче бета-2- микроглобулина, который синтезируется лимфоцитами, мезенхимальными и эпителиальными клетками и легко проникает через клубочковый фильтр,
575
но затем практически полностью (на 99,9%) реабсорбируется клетками проксимальных канальцев почек. При пиелонефрите наблюдается увеличение экскреции бета-2-микроглобулина с мочой и повышение его уровня в крови, что отражает нарушение функции проксимальных канальцев почек в активной стадии заболевания.
Развитие воспалительного процесса в почечной паренхиме неизбежно ведет к повреждению морфофункциональной структуры нефронов и нарушению их функциональной активности. Поскольку при пиелонефрите поражается канальцевый аппарат почек, оценка осморегулирующей функции почек может быть одним из диагностических тестов. Оценку осморегулирующей функции почек у детей, больных пиелонефритом, можно проводить по показателям осмолярности мочи и крови, а также по показателям электропроводности мочи. Для больных пиелонефритом характерно нарушение функционального состояния почек по тубулоинтерстициальному типу: снижение осмолярности плазмы крови (менее 275 мосмоль/л) и мочи (менее 800 мосмоль/л), снижение ее относительной плотности и показателей ацидо- и аммониогенеза. У больных пиелонефритом выявляется значительное снижение электропроводности мочи.
Высокую информативность для диагностики пиелонефрита у детей имеет дистанционная термография. У детей с активной стадией острого или хронического пиелонефрита термографическая картина характеризуется обширными очагами гипертермии (у 80% больных) в поясничнокрестцовой области, которые нередко распространяются на грудную клетку. При этом отмечается термоасимметрия с градиентом температуры более ГС и часто достигающая 2° С. Термоасимметрия регистрируется более чем у 85% больных. Отсутствие термоасимметрии может быть только в случаях латентного течения пиелонефрита или при двусторонней локализации воспаления.
Применение сонографии расширяет возможности диагностики пиелонефрита, поскольку позволяет выявить расширение чашечно-лоха- ночного комплекса, его деформацию, раздробленность. Сонография позволяет выявить грубые анатомические дефекты органов мочевой системы, которые могут способствовать возникновению обструктивного пиелонефрита.
Обзорная и экскреторная урография является незаменимым методом в диагностике пиелонефрита, особенно его вторичных форм. На экскреторных урограммах у большинства больных первичным пиелонефритом обнаруживаются пиелоэктазия, каликсэктазии, сглаженность форниксов, асимметрия контрастирования чашечно-лоханочной системы и дефекты их наполнения, гипотония лоханок и мочеточников. На значительное гипотоничное состояние лоханок указывает псоассимптом. По мере прогрессирования пиелонефритического процесса появляется неравномерное истончение паренхимы (симптом Ходсона — более выраженное уменьшение толщины паренхимы на полюсах по сравнению со средней частью), уменьшаются размеры почек, появляются соединительнотканные рубцы.
Повышение информативности рентгенологического обследования можно достигнуть, используя рентгенопланиметрические показатели.
576
Вычисляют следующие показатели: а) площадь почек; б) ренально-кор- тикальный индекс (РКИ) (отношение площади чашечно-лоханочной системы к площади почки); в) индекс Ходсона (отношение суммы верхней и нижней толщины кортикального слоя почки на ее длину); г) отношение площади почки к площади тела I поясничного позвонка. Об уменьшении размеров почек говорят в тех случаях, когда площадь почки уменьшается более чем на 10% от возрастной нормы. Особенно информативным является изменение соотношения площади почек к площади L1. У детей старше трех лет это отношение в норме составляет более 6.
Для больных пиелонефритом характерно увеличение РКИ. Но величина РКИ в норме зависит от типа чашечно-лоханочной системы. Для внутрипочечного типа лоханки величина РКИ в норме составляет 0,07— 0,09, для смешанного — 0,1—0,12 и для внепочечного — 0,13—0,16. У больных пиелонефритом изменяется также величина индекса Ходсона, который в норме равен 0,5—0,55. Величина индекса Ходсона при пиелонефрите может как увеличиваться (при остром пиелонефрите), так и уменьшаться (при хроническом течении заболевания с возникновением склероза).
Высокоинформативным методом оценки функционального состояния почек у детей, больных пиелонефритом, является динамическая нефросцинтиграфия.При динамической нефросцинтиграфии практически у всех детей, больных пиелонефритом, наблюдается замедление сек- реторно-экскреторных процессов, асимметрия ренографических кривых и снижение показателей эффективного почечного плазмотока.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ. Диагноз пиелонефрита основывается только на совокупности клинико-лабораторных и инструментальных методов обследования. Отсутствие патогномоничных симптомов пиелонефрита, нередко латентное его течение требуют проведения дифференциальной диагностики заболевания. Среди заболеваний, с которыми необходимо дифференцировать пиелонефрит, цистит, инфекция нижних мочевых путей (ИНМП), острый гломерулонефрит с изолированным мочевым синдромом (ОГН с ИМС), хронический гломерулонефрит, тубулоинтерстициальный нефрит и ряд других (табл. 85). Пожалуй, наиболее часто в клинической практике необходимо дифференцировать пиелонефрит с циститом. Причем дифференциальная диагностика этих заболеваний имеет определенные трудности из-за наличия этиопатогенетических взаимосвязей и сходных клинико-лабора- торных проявлений.
Нередко возникают трудности дифференциальной диагностики пиелонефрита и интерстициального нефрита. Наиболее значимые диагностические признаки указанных заболеваний представлены в таблице 86.
ЛЕЧЕНИЕ. Комплекс мероприятий при лечении пиелонефрита у детей предусматривает правильную организацию общего и двигательного режима, рациональное питание, антибактериальную, патогенетическую и симптоматическую терапию.
577
Таблица 85
Дифференциально -диагностические критерии пиелонефрита и сходных с ним заболеваний
Признаки |
ПН |
Цистит |
инмп |
ОГН с ИМС |
|
|
|
|
|
1. Связь с пере- |
Непосредствен- |
После пере- |
На фоне |
Через 2— |
несенными за- |
но после ОРВИ, |
охлаждения, |
ОРВИ, пнев- |
3 нед после |
болеваниями |
бронхитов, |
ОРВИ |
монии и др. |
ангины |
|
пневмонии и др. |
|
|
|
2. Симптомы |
Выражены |
Отсутствуют |
Нет |
Выражены |
интоксикации |
|
или незна- |
|
|
|
|
чительны |
|
|
3. Температура |
Выше 38о С |
Нормальная |
Нормальная |
Нормальная |
|
|
или до 38о С |
|
|
4. Дизурия |
Нет |
Обязательно |
Кратковре- |
Нет |
|
|
|
менно |
|
5. Болевой |
Выражен а по- |
Внизу |
Нет |
Редко |
синдром |
яснице, животе |
живота |
|
в пояснице |
|
или косто- |
|
|
|
|
вертебральном |
|
|
|
|
углу |
|
|
|
6. Лейкоцитоз |
Выражен |
Редко |
Нет |
Чаще |
|
|
|
|
лейкопения |
7. СОЭ |
До 30 мм/ч |
Норма |
Норма |
Более |
|
|
|
|
30 мм/ч |
8. Бактериурия |
Менее |
Более |
Менее |
Нет |
|
100 тыс./мл |
100 тыс./мл |
100 тыс./мл |
|
9. Наличие БПА |
Есть |
Нет |
Нет |
Нет |
10. Осмолярность |
Снижена |
Норма |
Норма |
Норма |
мочи |
|
|
|
|
11. Электропро- |
Снижена |
Норма |
Норма |
Норма |
водность мочи |
|
|
|
|
12. Термоасим- |
Выражена |
Нет |
Нет |
Не |
метрия поясницы |
|
|
|
выражена |
13. Изменения |
Характерны |
Нет |
Нет |
Не харак- |
на урограмме |
|
|
|
терны |
14. Изменения |
Асимметрия, |
Отсутст- |
Отсутст- |
Снижение |
на реносцинти- |
замедление |
вуют |
вуют |
показателей |
грамме |
секреторно- |
|
|
КФ |
|
экскреторных |
|
|
|
|
процессов |
|
|
|
|
|
|
|
|
5 7 8
Таблица 86
Дифференциальная диагностика пиелонефрита и интерстициального нефрита
(Н. А. Коровина и соавторы, 1981)
|
Первичный |
Интерстициальный нефрит при: |
|||
|
|
|
|
|
|
Признаки |
пиело- |
аномалиях |
гилерокса- |
почечной |
вирусной |
|
нефрит |
мочевых |
лурии |
||
|
ткани |
инфекции |
|||
|
|
путей |
дисплазии |
||
|
|
|
|
||
|
|
|
|
|
|
Возраст при |
3 - 6 |
1 - 3 |
1—5 |
2 - 9 |
2—7 |
выявлении |
|
|
|
|
|
заболеваний |
|
|
|
|
|
Наличие нефро- |
— |
± |
+ |
± |
± |
патий в семье |
|
|
|
|
|
Физическое |
Нормаль- |
Нормаль- |
Повы- |
Пони- |
Часто |
развитие |
ное |
ное |
шено |
жено |
пони- |
|
|
|
|
|
жено |
Наличие стигм |
— |
+ |
+ |
+ |
— |
дизэмбриоге- |
|
|
|
|
|
неза |
|
|
|
|
|
Выявление |
Острое |
Случайное |
Чаще |
Случайное |
В связи |
заболевания |
|
|
случайное |
|
с ОРЗ |
Наиболее частый |
Лихорад- |
Боли в |
ДизуриПризнаки Интокси- |
||
клинический |
ка, боли в |
животе, |
ческие и |
интокси- |
кация, |
признак |
пояснице |
дизури- |
аллерги- |
кации |
дизури- |
|
|
ческие |
ческие |
|
ческие |
|
|
симптомы |
симптомы |
|
симптомы |
Абдоминальный |
+ |
+ |
+ |
± |
— |
синдром |
|
|
|
|
|
Бактериурия |
+ |
± |
— |
— |
— |
Гематурия |
— |
|
+ |
+ |
+ |
|
|
|
|
|
|
Прежде всего во всех случаях заболевания, как бы легко оно ни протекало, необходима госпитализация. Но постельный режим назначают больным только с активной стадией заболевания при наличии лихорадочной реакции и болевого синдрома. По мере исчезновения указанных синдромов двигательный режим постепенно расширяют. Обычно постельный режим назначают на 5—7 дней.
Важное место в лечении пиелонефрита занимает соответствующая диета. С целью уменьшения нагрузки на транспортные системы каналь-
579
цев и коррекции обменных нарушений в активной стадии используют стол № 5, по М.И. Певзнеру, без ограничения соли и жидкости. Соль и жидкость ограничивают только при нарушении функции почек. Предпочтение отдается белково-растительной пище. Как известно, активность многих антибактериальных препаратов зависит от реакции мочи, а чередование кислой и щелочной реакций создает неблагоприятные условия для роста микроорганизмов. Поэтому возможно и целесообразно чередование белковой (подкисляющей) и растительной (подщелачивающей) пищи. Исключаются продукты, содержащие экстрактивные вещества и эфирные масла (мясные бульоны, лук, чеснок, кофе и др.). Не разрешаются жареные блюда. Необходимо учитывать также возможность развития пиелонефрита на фоне обменных нарушений (оксалурии, уратурии, цистинурии и др.), что требует применения специальных корригирующих диет.
Медикаментозное лечение детей, больных пиелонефритом, должно быть комплексным, этио- и патогенетически обоснованным, а также максимально индивидуализированным, с учетом особенностей течения заболевания у конкретного больного.
Основу медикаментозного лечения пиелонефрита у детей составляют антибактериальные препараты. При их назначении следует учитывать: 1) отсутствие или наличие нефротоксичности у данного антибиотика; 2) чувствительность штаммов уринокультур к антибактериальным препаратам; 3) механизм действия и преимущественный антимикробный спектр препарата; 4) способность создавать высокие концентрации в очаге воспаления; 5) особенности течения заболевания (наличие обструкции, состояние функции почек, печени и др.); 6) реакцию мочи у больного; 7) синергизм и антагонизм различных препаратов.
Для этиотропного лечения детей, больных пиелонефритом, применяются антибактериальные препараты, не обладающие нефротоксичностью. Антибиотиками, которые практически не оказывают нефротоксического действия, являются пенициллин и его полусинтетические производные и цефалоспорины. Антибиотики других групп обладают нефротоксичностью в различной степени выраженности от умеренной (гентамицин, эритромицин, тетрациклин и др.) до выраженной (канамицин, мономицин, полимиксин и др.).
Применяя аминогликозиды, необходимо помнить, что факторами риска их нефротоксичности являются: продолжительность их применения более 11 дней, максимальные концентрации выше 10 мкг/мл, сочетание с цефалоспоринами, наличие заболеваний печени, высокие показатели креатинина.
В современных условиях большинство штаммов микроорганизмов, выделенных из мочи больных пиелонефритом, малоили нечувствительны к бензилпенициллину и его полусинтетическим производным. Так, к карбенициллина динатриевой соли были резистентными 50% штаммов уринокультур, к ампициллину — 45,5%, к оксациллина натриевой соли — 56,3%. Особенно это относится к штаммам кишечной палочки и протея. Низкая чувствительность микроорганизмов отмечена
580
