
Лекция: Бронхоэктатическая болезнь
Бронхоэктатическая болезнь — это необратимое расширение бронхов в результате гнойно-воспалительного разрушения бронхиальной стенки. Частота встречаемости – 12-33% от всех заболеваний легких. Болеют в основном дети и молодые мужчины до 25 лет.
Этиология:
Различают бронхоэктазы первичные (врожденные или приобретенные в раннем детстве при коклюше, частых ОРВИ, пневмониях) и вторичные (возникающие преимущественно в зрелом возрасте как одно из осложнений хронического заболевания органов дыхания).
Чаще всего вторичные бронхоэктазы возникают на фоне:
Хронического гнойного бронхита (повторные острые вирусные, бактериальные воспаления бронхов приводят к повреждению их стенки, особенно гладкомышечного слоя).
Абсцесса легкого.
Туберкулезного поражения легких.
Центрального рака легкого.
Попадания в бронх инородного тела.
Классификация бронхоэктатической болезни.
По срокам возникновения:
врождённая бронхоэктатическая болезнь,
приобретённая бронхоэктатическая болезнь.
По причине возникновения:
Ателектатическая бронхоэктатическая болезнь — бронхоэктаз, развивающийся в зоне ателектазов лёгких и характеризующийся равномерным расширением многих бронхиальных ветвей; при этом ткань лёгких приобретает вид «пчелиных сот».
Деструктивная бронхоэктатическая болезнь — как правило, мешотчатый бронхоэктаз, возникающий при нагноении бронха и окружающих его тканей.
Постбронхитическая бронхоэктатическая болезнь — бронхоэктаз, возникающий в исходе хронического бронхита вследствие дистрофических изменений стенок бронхов либо в исходе острого бронхита из-за гнойного расплавления стенки бронха или нарушений её тонуса.
Постстенотическая бронхоэктатическая болезнь — бронхоэктаз, возникающий дальше места сужения бронха вследствие застоя слизи и атонии стенок
Ретенционная бронохоэктатическая болезнь — бронхоэктаз, развивающийся вследствие потери тонуса стенки бронха или её растяжения бронхиальным секретом (например, при муковисцидозе)
По форме расширения бронхов:
цилиндрические,
мешотчатые,
веретенообразные,
смешанные.
По клиническому течению:
легкое,
среднетяжелое,
тяжелое,
осложненное.
По фазе обострения:
обострение,
ремиссия.
По распространенности процесса:
односторонние,
двусторонние бронхоэктазы .
Клинические проявления бронхоэктатической болезни.
Клиническая картина заболевания включает в себя симптомы, характерные для хронического бронхита и хронического нагноительного заболевания легких. Кроме этого в клинической картине наблюдаются симптомы осложнений этой болезни: эмфиземы легких и дыхательной недостаточности. Заболевание протекает с периодическими обострениями. Основные жалобы:
- кашель продуктивный с мокротой слизисто-гнойной от 200-300 мл/день в фазу обострения (то усиливается, то ослабевает). Резкий неприятный запах мокроты иногда не позволяет больным находиться в обществе. В фазу ремиссии мокроты 20-30 мл в день. Обычно мокрота отделяется утром, после сна, при подъеме, а в остальные часы многие больные почти не кашляют («утренний туалет») и при определенном положении больного (это зависит от расположения бронхоэктазов). При отстаивании мокрота разделяется на 2 слоя: нижний, состоящий из гнойного осадка, и верхний – вязкая жидкость со слизью.;
- субфебрильная температура, нередко могут быть температурные «пики» в зависимости от фазы процесса;
- у 20-50% больных кровохарканье, которое возникает при «сухих» бронхоэктазах (в расширенных бронхах нет нагноения), иногда массивное кровотечение (до 1 л крови за короткое время);
- одышка – появляется при развитии осложнений, почти у каждого 3-го больного, ее интенсивность зависит от степени выраженности дыхательной недостаточности ;
- иногда визинг (в анамнезе указание на бронхиальную астму);
- могут быть плевральные боли (из-за плеврита);
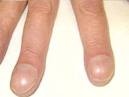
- на далеко зашедших этапах болезни – снижение массы тела, цианоз и пальцы в виде «барабанных палочек» и ногти – «часовые стекла» (у 50% больных, что обусловлено хронической гнойной интоксикацией);
- потливость, слабость, недомогание, лихорадка – симптомы гнойной интоксикации.
При общем осмотре может быть диффузный (легочной) цианоз. Наблюдается сухость кожи, ломкость волос и их выпадение, похудание. Пальцы в виде «барабанных палочек», ногти в виде «часовых стекол».
При осмотре грудной клетки может выявляться эмфизематозная («бочкообразная») грудная клетка. Голосовое дрожание тогда ослаблено, но в области бронхоэктазов может быть усилено. Перкуторно над легкими может быть коробочный перкуторный звук (это признак эмфиземы), но для больших бронхоэктазов характерен тимпанический перкуторный звук. Аускультативно жесткое дыхание, звучные средне- и крупнопузырчатые влажные хрипы, могут быть сухие рассеянные хрипы (признак хронического бронхита).
Осложнения:
- инфекционные: пневмония, синуситы, абсцесс легких, плеврит (чаще сухой);
- метаболические (реже): амилоидоз с поражением почек; кахексия;
- циркуляторные: хроническое легочное сердце (ХЛС).
Диагностика:
ОАК: лейкоцитоз и ↑ СОЭ, гипохромная анемия.
БХАК: ↑ СРБ, сиаловые кислоты.
Общий анализ мокроты: гнойный характер, при микроскопии много лейкоцитов, эритроциты и могут быть эластические волокна.
Спирометрия: ↓ МВЛ, легочные объемы ↓ гипоксемия, гиперкапния – анализ газов крови.
ЭКГ: гипертрофия правого желудочка.
R-графия грудной клетки: может быть норма, признаки фиброза: грубая тяжистость и деформация легочного рисунка в нижних отделах легких,
КТ легких более ценна.
Бронхография.
Бронхография целесообразна вне обострения
инфекционного процесса или кровохарканья,
т.к. бронхиальный секрет блокирует
прохождение контрастного вещества, а
пневмония вызывает временное расширение
бронхов. Противопоказание — непереносимость
йода

Бронхоскопия.
