
- •Передмова
- •Список скорочень
- •Розділ 1. Організація неонатологічної служби України. Санітарно-гігієнічний режим відділення новонароджених
- •Етапи та рівні надання стаціонарної акушерсько-гінекологічної та неонатологічної допомоги населенню
- •Принципи надання медичної допомоги новонародженим на першому етапі Організація медичної допомоги новонародженим в акушерському стаціонарі
- •Медичне спостереження за новонародженим після виписки з пологового стаціонару
- •Організація медичної допомоги новонародженим в перинатальному центрі
- •Принципи організації надання медичної допомоги новонародженим в педіатричних стаціонарах другого етапу
- •Організація санітарно-протиепідемічних заходів
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 2. Здорова новонароджена дитина
- •2.1. Поняття та визначення в неонатології, статистичні показники
- •Поняття та визначення
- •Статистичні показники
- •2.2. Анатомо-фізіологічні особливості доношеної новонародженої дитини
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •2.3. Оцінка стану новонародженого
- •Первинна оцінка стану новонародженого
- •Оцінку стану новонародженого треба здійснити протягом перших 30 секунд після народження дитини!
- •Здорова новонароджена дитина: адекватно дихає або кричить, рухає всіма кінцівками, рожева, доношена, без вроджених вад розвитку.
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •2.4. Огляд новонародженого
- •Повний медичний огляд новонародженого проводиться:
- •Обладнання для виконання огляду новонародженого
- •Показники адаптації, які необхідно визначити під час первинного лікарського огляду
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •2.5. Тепловий ланцюжок
- •Десять кроків «теплового ланцюжка»
- •Тепла пологова кімната (операційна).
- •Негайне обсушування дитини.
- •3. Контакт "шкіра до шкіри".
- •4. Грудне вигодовування.
- •5. Відкласти зважування та купання.
- •6. Правильно одягнути та загорнути дитину.
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •2.6. Догляд за новонародженим
- •2.6.1. Основні принципи догляду за новонародженим в перші 2 години життя
- •1.Підготувати приміщення і необхідне обладнання для кожних пологів
- •2. Обсушити дитину.
- •3. Оцінка стану дитини.
- •4. Передати дитину матері на контакт «шкіра до шкіри».
- •5. Санація верхніх дихальних шляхів при необхідності.
- •6. Перетиснути і перетнути пуповину.
- •7. Перевірка прохідності стравоходу.
- •8. Розпочати грудне вигодовування.
- •9. Провести профілактичні процедури.
- •10. Не залишати дитину з матір’ю одних (спостереження за дитиною на протязі перших двох годин).
- •11. Оглянути, зважити, виміряти дитину (методику антропометрії див. У розділі «Огляд новонародженого)
- •12. Організувати цілодобове спільне перебування матері і дитини (Див. У розділі «Організація неонатологічної служби України. Санітарно-гігієнічний режим відділення новонароджених»)
- •2.6.2. Догляд за дитиною після 2-ох годин
- •2.6.3.Вакцинація
- •2.6.4. Скринінгове обстеження
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •2.7. Перехідні стани
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 3. Годування новонароджених
- •3.1. Грудне вигодовування Терміни, що використовуються при описі різних видів вигодовування
- •Принципи підтримки грудного вигодовування для медичних закладів, рекомендовані вооз та прийняті в Україні
- •3.1.1. Роль грудного вигодовування для матері та дитини
- •3.1.2. Фізіологія лактації
- •4 Фази розвитку молочних залоз і лактації:
- •3.1.3. Склад грудного молока
- •3.1.4. Техніка прикладання дитини до грудей
- •3.1.5. Правила грудного вигодовування
- •3.1.6. Проблеми при грудному вигодовуванні (з боку матері, з боку дитини)
- •3.1.7. Протипоказання до грудного вигодовування
- •3.1.8. Імовірні і достовірні ознаки недостатнього отримання дитиною молока
- •3.2. Штучне вигодовування
- •3.2.1. Класифікація замінників грудного молока
- •Не рекомендується вигодовування дитини неадаптованим коров’ячим молоком та молоком інших тварин.
- •3.2.2. Міжнародне зведення правил маркетингу замінників грудного молока (згм)
- •Звичайні маркетингові практики неприйнятні по відношенню до замінників грудного молока!
- •3.3. Змішане вигодовування
- •Контрольні запитання
- •Протипоказання до грудного вигодовування.
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 4. Недоношений новонароджений
- •Анатомо-фізіологічні особливості недоношених новонароджених
- •Профілактика та лікування гіпотермії
- •Профілактика і корекція гіпоглікемії
- •Відкрита артеріальна протока (вап)
- •Некротизуючий ентероколіт (нек)
- •Ретинопатія недоношених дітей (рн)
- •Анемія недоношених
- •Рання анемія недоношених (ран)
- •Вигодовування недоношених дітей
- •Методи годування. Вибір методу годування залежить від гестаційного віку і стану дитини (табл. 12).
- •Новонароджені, замалі для гестаційного віку
- •Основні розлади адаптації та патологічні стани у новонароджених з затримкою внутрішньоутробного розвитку
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Оцінка гестаційного віку дитини за новою шкалою Баллард
- •Розділ 5. Реанімаційна допомога новонародженій дитині. Асфіксія новонароджених.
- •5.1. Реанімаційна допомога новонародженій дитині
- •Оцінка адаптації новонародженої дитини і показання до надання початкової медичної допомоги
- •Початкова стабілізація стану новонародженої дитини
- •Оцінка стану новонародженої дитини під час надання медичної допомоги
- •Штучна вентиляція легень (швл)
- •Самостійне дихання під постійним позитивним тиском (срар)
- •Киснева терапія
- •Непрямий масаж серця
- •Інтубація трахеї
- •Мал..41. Правильне введення катетера у вену пуповини під час реанімації новонародженого.
- •Дії у разі неефективної реанімації
- •Припинення реанімації
- •Норми предуктального SpO2
- •Передбачити можливість:
- •5.2. Асфіксія новонароджених
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 6. Пологова травма у новонароджених
- •Види пологової травми
- •Пологові травми кісток
- •Пологові травми спинного мозку та плечового сплетіння.
- •Внутрішньочерепні пологові травми
- •Ураження органів черевної порожнини.
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 7. Жовтяниці новонароджених. Гемолітична хвороба новонародженого
- •Основні визначення
- •Патогенетична класифікація неонатальних жовтяниць
- •Причини підвищення рівня загального білірубіну сироватки в неонатальному періоді
- •Гемолітична хвороба новонародженого
- •Фактори ризику розвитку гхн
- •Класифікація гхн
- •Важкість перебігу гхн
- •Критерії діагнозу гхн
- •Диференціальна діагностика неонатальних жовтяниць
- •Клінічна оцінка важкості жовтяниці
- •Догляд за новонародженим з неонатальною жовтяницею
- •Лікування гемолітичної хвороби новонароджених та інших жовтяниць
- •Проведення фототерапії у новонародженого
- •Моніторинг під час фототерапії:
- •Замінне переливання крові
- •Техніка зпк
- •Прогноз та виписка
- •М ал..47. Номограма для визначення ризику розвитку значної гіпербілірубінемії (Bhutani)
- •Профілактика гхн
- •Контрольні запитання
- •Тестові запитання
- •Ситуаційні задачі
- •Розділ 8. Захворювання органів дихання у новонароджених
- •Патофізіологічні передумови розвитку захворювань легень у новонароджених
- •Методика діагностики й оцінки важкості та типу др
- •Діагностичні симптоми др
- •Класифікація др
- •Основні принципи надання медичної допомоги новонародженим з др
- •Формулювання діагнозу
- •Спостереження за новонародженою дитиною з др
- •Створення постійного позитивного тиску у дихальних шляхах (методика срар)
- •Респіраторний дистрес-синдром
- •Пневмонія
- •Транзиторне тахіпное новонародженого (ттн)
- •Синдром аспірації меконію (сам)
- •Бронхолегенева дисплазія
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 9. Геморагічна хвороба новонароджених
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 10. Перинатальні інфекції
- •Бактеріальні інфекції
- •1. Локалізовані інфекції
- •1.1 Омфаліт
- •1.2. Бактеріальна інфекція шкіри та слизових оболонок
- •1.3. Кон’юнктивіт
- •2. Системні інфекції
- •2.1. Неонатальний менінгіт
- •3.Генералізовані інфекції
- •3.1. Неонатальний сепсис
- •Посіви матеріалу зі слизових оболонок, шкіри, шлункового вмісту не дозволяють диференціювати інфекцію від колонізації тому рутинно не проводяться
- •У випадку позитивного результату крові – (в залежності від результатів бак. Посіву), змінити антибіотики згідно з результатами посіву і чутливості;
- •Провести повторно обстеження (зак, срб, бак. Посів та інш.)
- •Призначити антибіотики, ефективні щодо збудників пізнього сепсису з урахуванням результатів бактеріологічного дослідження крові
- •Кандидоз
- •3.2. Стрептококова інфекція групи в у новонароджених
- •Застосування антибіотиків для лікування колонізованих новонароджених без клінічних симптомів, з метою профілактики майбутньої інвазивної інфекції є не раціональним і тому не показано.
- •4. Вроджений сифіліс у новонароджених
- •Перинатальні інфекції
- •1. Герпетична інфекція у новонародежних
- •Лікування:
- •При всіх формах герпетичної інфекції показана специфічна противірусна терапія якомога раніше
- •2. Цитомегаловірусна інфекція у новонароджених
- •3. Вроджена краснуха новонароджених
- •4. Вроджений токсоплазмоз у новонароджених
- •Показання для обстеження на токсоплазмоз новонароджених дітей
- •Контрольні запитання
- •Тестові запитання
- •Ситуаційні задачі
- •Г рафіки фізичного розвитку
- •Рекомендована література
- •Авторський колектив
Вигодовування недоношених дітей
Недоношена дитина має підвищені харчові потреби для росту, але водночас вона має маленький об’єм шлунку, незрілий травний тракт, слабкий смоктальний рефлекс. Подолання цих труднощів полягає в більш частому годуванні дитини маленькими порціями грудного молока. Необхідною передумовою до успішного годування є здатність дитини координувати смоктання, ковтання і дихання.
Головними принципами вигодовування є обережність та поступовість.
Початок ентерального годування залежить від терміну гестації, маси тіла, загального стану. Дітей з гестаційним віком більше 34 тижнів і масою більше 2000 г та без патології можна прикласти до грудей в пологовій залі при виявленні пошукового і смоктального рефлексів. Якщо дитина не виявляє ознак пошукового і смоктального рефлексів, необхідно здійснити прикладання дитини до грудей матері з метою колонізації флорою матері і стимуляції лактації (з урахуванням стану).
Кількість молока на одне годування, добовий об’єм та кількість годувань на добу недоношених новонароджених в залежності від маси тіла дитини при народженні і доби життя наведені в таблиці 11.
Для того, щоб забезпечити недоношену дитину необхідною кількістю нутрієнтів та енергії, потрібно:
розрахований об’єм молока дати дитині, щонайменше, за 8-12 годувань (кожні 3 або 2 години);
годувати дитину і вдень, і вночі;
якщо дитина не проявляє активності щодо годування кожні 2-3 години, мати має розбудити її і нагодувати.
Табл.. 11. Рекомендовані об’єми молока в залежності від віку та маси тіла дитини
Маса тіла при народженні |
День життя |
1 |
2 |
3 |
4 |
5 |
14 |
мл/кг/день |
50 |
60 |
70 |
80 |
100 |
180 |
|
1000 г |
мл на 1 годування |
4 |
5 |
6-7 |
7-8 |
8-9 |
15 |
Кількість годувань на добу |
12 |
12 |
12 |
12 |
12 |
12 |
|
1500 г |
мл на 1 годування |
6 |
7-8 |
8-9 |
10 |
12-13 |
22-23 |
Кількість годувань на добу |
12 |
12 |
12 |
12 |
12 |
12 |
|
2000 г |
мл на 1 годування |
12-13 |
15 |
17-18 |
20 |
25 |
45 |
Кількість годувань на добу |
8 |
8 |
8 |
8 |
8 |
8 |
Методи годування. Вибір методу годування залежить від гестаційного віку і стану дитини (табл. 12).
Табл.. 12. Методи ентерального годування в залежності від терміну гестації
Термін гестації |
Методи ентерального годування |
До 30 тижнів |
Через зонд |
30-33 тижнів |
Через зонд або з чашечки |
34-35 тижнів |
Годування грудьми або з чашечки |
> 36 тижнів |
Годування грудьми |
Якщо дитина не може вигодовуватися грудьми за станом свого здоров’я або станом здоров’я матері, або вона отримує мало молока під час грудного вигодовування, необхідно забезпечити годування дитини зцідженим грудним молоком з чашечки, ложечки або зондом.
Діти, які народились до 32 тижнів вагітності, мають слабкий смоктальний рефлекс та дискоординацію між смоктанням і ковтанням, тому їх годують через шлунковий зонд. Зонд вводять через ніс (рот) на глибину, яка дорівнює відстані від перенісся до мечоподібного відростку (від крила носа до мочки вуха та до мечоподібного відростку). Зонд можна залишати в шлунку до 3 діб. Після появи смоктального та ковтального рефлексів недоношених новонароджених треба пробувати прикладати до груді, годувати з чашечки або ложечки, не застосовуючи годування з пляшечки з соскою. Це допомагає зберегти лактацію.
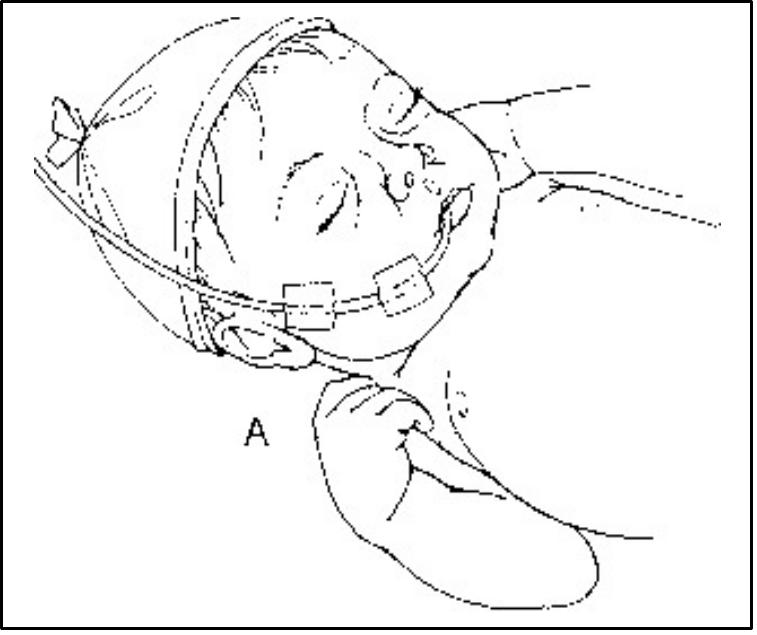

Мал. 33. Введення зонду через рот (А) або через ніс (В).
Мінімальне трофічне годування (до 24 мл/кг/добу) застосовують для найбільш незрілих малюків з дуже малою масою тіла. Початковий об’єм 10 мл/кг/добу поволі вводять за 4-8 разів. За умови доброї толерантності збільшують добовий об’єм щодня. Таке годування має трофічний характер, сприяє дозріванню структур травного тракту, пришвидшує перехід до повного ентерального годування та скорочує термін перебування дитини в стаціонарі.
Вид їжі. Найкращою їжею для недоношених немовлят є грудне молоко матері. Склад молока в перші тижні після пологів у жінок, які передчасно народили, відрізняється більшим вмістом білку, поліненасичених жирних кислот, меншою кількістю лактози. Разом з тим, материнське молоко не може повністю задовольнити високі потреби недоношеної дитини, яка народилася у терміні гестації <32 тижнів та/або з масою тіла <1500 г після 14 днів. Для вигодовування в таких випадках застосовують підсилювачі грудного молока, які містять білок, вуглеводи, мікроелементи, вітаміни. Підсилювач додають до порції грудного молока після досягнення 80 % об’єму ентерального годування.
Табл..13. Порівняльна цінність різних харчових продуктів для недоношених новонароджених
Назва |
Білки, г/100 мл |
Калорії / 100 мл |
Грудне молоко (доношена вагітність) |
0,9 - 1,1 |
60 - 75 |
Грудне молоко (недоношена вагітність) |
1,5 - 1,9 |
70 - 75 |
Молочна суміш для недоношених |
2,0 - 2,5 |
80 - 85 |
Збагачене грудне молоко (+ підсилювач) |
2,0 |
74 - 93 |
Грудне молоко + суміш для недоношених 1:1 |
1,5 - 1,8 |
70 - 80 |
При недостатній кількості грудного молока у матері недоношених новонароджених вигодовують спеціальними сумішами для передчасно народжених дітей, які оптимально збалансовані за складом з урахуванням високих потреб таких дітей в нутрієнтах та енергії (табл. 13).
Потреби недоношених новонароджених у макронутрієнтах і енергії наведені у таблиці 15.
Табл.. 15. Основні харчові потреби недоношених дітей (на кг/добу) за ESPAHAN, 2010
Компонент |
Маса тіла < 1000 г |
Маса тіла 1000-1800 г |
Енергія, ккал |
110 –135 |
110 –135 |
Білки, г |
4,0 – 4,5 |
3,5 – 4,0 |
Жири, г |
4,8 – 6,6 |
4,3 – 6,6 |
вуглеводи, г |
11,6 – 13,2 |
11,6 – 13,2 |
Парентеральне харчування.
Розрізняють: повне парентеральне харчування, коли дитина не отримує їжі через рот та часткове парентеральне харчування, при якому частину їжі дитина отримує ентеральним шляхом. Парентеральне харчування не є фізіологічним, тому необхідно якомога швидше перейти до ентерального харчування, враховуючи стан та можливості дитини.
Об’єм рідини поступово збільшують від 60–80 до 100-200 мл/кг/добу залежно від маси тіла при народженні (табл. 16) протягом перших 3-7 діб життя під контролем динаміки маси тіла, діурезу, біохімічних показників крові.
Таблиця 16. Фізіологічна потреба у рідині протягом першого місяця життя дитини залежно від маси тіла при народженні
Маса при народженні (грами) |
Невідчутні втрати рідини (мл/кг/добу) |
Потреба у рідині |
||
1-2 доба |
3-7 доби |
8-30 доби |
||
< 750 750 - 1000 1001 - 1500 > 1500 |
100 - 200 60 - 70 30 - 65 15 - 30 |
100 - 200+ 80 - 150 60 - 100 60 - 80 |
150 - 200+ 100 - 150 80 - 100 100 - 150 |
120 - 180 120 - 180 120 - 180 120 - 180 |
* - зазначено показники мінімальної і максимальної потреби.
Калорії: при повному парентеральному харчуванні досягають принаймні 80 ккал/кг/добу. У новонароджених у стабільному стані позитивний баланс азоту може бути досягнутий за умови споживання мінімум 1,5 г/кг/добу білку та 50 ккал/кг. Розподіл калорій має відповідати нормальному рівню: для засвоєння 1г білку необхідно приблизно 15 небілкових калорій.
Вуглеводи: є джерелом енергії (3,4 ккал) та їх недостатність призводе до гіпоглікемії. У недоношених новонароджених розпочинають з дози 6 мг/кг/хв та щоденно збільшують на 2 мг/кг/хв. До досягнення 10мг/кг/хв., контролюючи рівень глікемії. Початкова концентрація розчину глюкози, який вводять довенно - 10%, але не повинна перевищувати 12,5% (за умови використання периферичної вени).
Білки: амінокислоти використовуються організмом для імунних функцій та росту. Засвоєння 1 г амінокислот еквівалентно 4,3 калоріям. При повному парентеральному харчуванні препарати амінокислот у новонароджених з дуже малою масою тіла призначають в першу добу життя в дозі 1,5-2 г/кг/добу та поступово збільшують до 4,0 г/кг/добу (відповідно до потреби).
Жири: є джерелом калорій та незамінних жирних кислот. Жири призначають у вигляді 10-20 % жирових емульсій. При засвоєнні 1 г жиру утворюється 9,5 ккал. Обережно призначають жири при гіпербілірубінемії, тромбоцитопенії, гіперхолестеринемії, легеневій гіпертензії, сепсисі. Починають вводити жири з дози 1 г/кг/добу на 2-3 день життя, підвищують дозу до 3 г/кг/добу.
Електроліти: кальцій призначають з першої доби життя в дозі 200-300 мг/кг у вигляді 10% глюконату кальцію. Введення калію, натрію, магнію показане з 2–3 доби життя відповідно до фізіологічної потреби, якщо дитина знаходиться на повному парентеральному харчуванні, та наявного дефіциту.
Контроль за проведенням парентерального харчування полягає у спостереженні за клінічним станом дитини, динамікою маси тіла, діурезом, контролем біохімічних показників крові.
Вітаміни. Вітамін К вводиться всім новонародженим в першу добу життя внутрішньом’язово в дозі 1 мг з метою профілактики геморагічної хвороби. Вітаміни А та Е не призначають рутинно, оскільки вміст їх у грудному молоці та спеціальних сумішах для недоношених дітей задовольняє фізіологічні потреби. Профілактичне призначення вітаміну Д розпочинається з кінця першого тижня життя при встановленому ентеральному вигодовуванні в дозі 400–800 МО.
