
- •Передмова
- •Список скорочень
- •Розділ 1. Організація неонатологічної служби України. Санітарно-гігієнічний режим відділення новонароджених
- •Етапи та рівні надання стаціонарної акушерсько-гінекологічної та неонатологічної допомоги населенню
- •Принципи надання медичної допомоги новонародженим на першому етапі Організація медичної допомоги новонародженим в акушерському стаціонарі
- •Медичне спостереження за новонародженим після виписки з пологового стаціонару
- •Організація медичної допомоги новонародженим в перинатальному центрі
- •Принципи організації надання медичної допомоги новонародженим в педіатричних стаціонарах другого етапу
- •Організація санітарно-протиепідемічних заходів
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 2. Здорова новонароджена дитина
- •2.1. Поняття та визначення в неонатології, статистичні показники
- •Поняття та визначення
- •Статистичні показники
- •2.2. Анатомо-фізіологічні особливості доношеної новонародженої дитини
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •2.3. Оцінка стану новонародженого
- •Первинна оцінка стану новонародженого
- •Оцінку стану новонародженого треба здійснити протягом перших 30 секунд після народження дитини!
- •Здорова новонароджена дитина: адекватно дихає або кричить, рухає всіма кінцівками, рожева, доношена, без вроджених вад розвитку.
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •2.4. Огляд новонародженого
- •Повний медичний огляд новонародженого проводиться:
- •Обладнання для виконання огляду новонародженого
- •Показники адаптації, які необхідно визначити під час первинного лікарського огляду
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •2.5. Тепловий ланцюжок
- •Десять кроків «теплового ланцюжка»
- •Тепла пологова кімната (операційна).
- •Негайне обсушування дитини.
- •3. Контакт "шкіра до шкіри".
- •4. Грудне вигодовування.
- •5. Відкласти зважування та купання.
- •6. Правильно одягнути та загорнути дитину.
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •2.6. Догляд за новонародженим
- •2.6.1. Основні принципи догляду за новонародженим в перші 2 години життя
- •1.Підготувати приміщення і необхідне обладнання для кожних пологів
- •2. Обсушити дитину.
- •3. Оцінка стану дитини.
- •4. Передати дитину матері на контакт «шкіра до шкіри».
- •5. Санація верхніх дихальних шляхів при необхідності.
- •6. Перетиснути і перетнути пуповину.
- •7. Перевірка прохідності стравоходу.
- •8. Розпочати грудне вигодовування.
- •9. Провести профілактичні процедури.
- •10. Не залишати дитину з матір’ю одних (спостереження за дитиною на протязі перших двох годин).
- •11. Оглянути, зважити, виміряти дитину (методику антропометрії див. У розділі «Огляд новонародженого)
- •12. Організувати цілодобове спільне перебування матері і дитини (Див. У розділі «Організація неонатологічної служби України. Санітарно-гігієнічний режим відділення новонароджених»)
- •2.6.2. Догляд за дитиною після 2-ох годин
- •2.6.3.Вакцинація
- •2.6.4. Скринінгове обстеження
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •2.7. Перехідні стани
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 3. Годування новонароджених
- •3.1. Грудне вигодовування Терміни, що використовуються при описі різних видів вигодовування
- •Принципи підтримки грудного вигодовування для медичних закладів, рекомендовані вооз та прийняті в Україні
- •3.1.1. Роль грудного вигодовування для матері та дитини
- •3.1.2. Фізіологія лактації
- •4 Фази розвитку молочних залоз і лактації:
- •3.1.3. Склад грудного молока
- •3.1.4. Техніка прикладання дитини до грудей
- •3.1.5. Правила грудного вигодовування
- •3.1.6. Проблеми при грудному вигодовуванні (з боку матері, з боку дитини)
- •3.1.7. Протипоказання до грудного вигодовування
- •3.1.8. Імовірні і достовірні ознаки недостатнього отримання дитиною молока
- •3.2. Штучне вигодовування
- •3.2.1. Класифікація замінників грудного молока
- •Не рекомендується вигодовування дитини неадаптованим коров’ячим молоком та молоком інших тварин.
- •3.2.2. Міжнародне зведення правил маркетингу замінників грудного молока (згм)
- •Звичайні маркетингові практики неприйнятні по відношенню до замінників грудного молока!
- •3.3. Змішане вигодовування
- •Контрольні запитання
- •Протипоказання до грудного вигодовування.
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 4. Недоношений новонароджений
- •Анатомо-фізіологічні особливості недоношених новонароджених
- •Профілактика та лікування гіпотермії
- •Профілактика і корекція гіпоглікемії
- •Відкрита артеріальна протока (вап)
- •Некротизуючий ентероколіт (нек)
- •Ретинопатія недоношених дітей (рн)
- •Анемія недоношених
- •Рання анемія недоношених (ран)
- •Вигодовування недоношених дітей
- •Методи годування. Вибір методу годування залежить від гестаційного віку і стану дитини (табл. 12).
- •Новонароджені, замалі для гестаційного віку
- •Основні розлади адаптації та патологічні стани у новонароджених з затримкою внутрішньоутробного розвитку
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Оцінка гестаційного віку дитини за новою шкалою Баллард
- •Розділ 5. Реанімаційна допомога новонародженій дитині. Асфіксія новонароджених.
- •5.1. Реанімаційна допомога новонародженій дитині
- •Оцінка адаптації новонародженої дитини і показання до надання початкової медичної допомоги
- •Початкова стабілізація стану новонародженої дитини
- •Оцінка стану новонародженої дитини під час надання медичної допомоги
- •Штучна вентиляція легень (швл)
- •Самостійне дихання під постійним позитивним тиском (срар)
- •Киснева терапія
- •Непрямий масаж серця
- •Інтубація трахеї
- •Мал..41. Правильне введення катетера у вену пуповини під час реанімації новонародженого.
- •Дії у разі неефективної реанімації
- •Припинення реанімації
- •Норми предуктального SpO2
- •Передбачити можливість:
- •5.2. Асфіксія новонароджених
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 6. Пологова травма у новонароджених
- •Види пологової травми
- •Пологові травми кісток
- •Пологові травми спинного мозку та плечового сплетіння.
- •Внутрішньочерепні пологові травми
- •Ураження органів черевної порожнини.
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 7. Жовтяниці новонароджених. Гемолітична хвороба новонародженого
- •Основні визначення
- •Патогенетична класифікація неонатальних жовтяниць
- •Причини підвищення рівня загального білірубіну сироватки в неонатальному періоді
- •Гемолітична хвороба новонародженого
- •Фактори ризику розвитку гхн
- •Класифікація гхн
- •Важкість перебігу гхн
- •Критерії діагнозу гхн
- •Диференціальна діагностика неонатальних жовтяниць
- •Клінічна оцінка важкості жовтяниці
- •Догляд за новонародженим з неонатальною жовтяницею
- •Лікування гемолітичної хвороби новонароджених та інших жовтяниць
- •Проведення фототерапії у новонародженого
- •Моніторинг під час фототерапії:
- •Замінне переливання крові
- •Техніка зпк
- •Прогноз та виписка
- •М ал..47. Номограма для визначення ризику розвитку значної гіпербілірубінемії (Bhutani)
- •Профілактика гхн
- •Контрольні запитання
- •Тестові запитання
- •Ситуаційні задачі
- •Розділ 8. Захворювання органів дихання у новонароджених
- •Патофізіологічні передумови розвитку захворювань легень у новонароджених
- •Методика діагностики й оцінки важкості та типу др
- •Діагностичні симптоми др
- •Класифікація др
- •Основні принципи надання медичної допомоги новонародженим з др
- •Формулювання діагнозу
- •Спостереження за новонародженою дитиною з др
- •Створення постійного позитивного тиску у дихальних шляхах (методика срар)
- •Респіраторний дистрес-синдром
- •Пневмонія
- •Транзиторне тахіпное новонародженого (ттн)
- •Синдром аспірації меконію (сам)
- •Бронхолегенева дисплазія
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 9. Геморагічна хвороба новонароджених
- •Контрольні запитання
- •Тестові завдання
- •Ситуаційні задачі
- •Розділ 10. Перинатальні інфекції
- •Бактеріальні інфекції
- •1. Локалізовані інфекції
- •1.1 Омфаліт
- •1.2. Бактеріальна інфекція шкіри та слизових оболонок
- •1.3. Кон’юнктивіт
- •2. Системні інфекції
- •2.1. Неонатальний менінгіт
- •3.Генералізовані інфекції
- •3.1. Неонатальний сепсис
- •Посіви матеріалу зі слизових оболонок, шкіри, шлункового вмісту не дозволяють диференціювати інфекцію від колонізації тому рутинно не проводяться
- •У випадку позитивного результату крові – (в залежності від результатів бак. Посіву), змінити антибіотики згідно з результатами посіву і чутливості;
- •Провести повторно обстеження (зак, срб, бак. Посів та інш.)
- •Призначити антибіотики, ефективні щодо збудників пізнього сепсису з урахуванням результатів бактеріологічного дослідження крові
- •Кандидоз
- •3.2. Стрептококова інфекція групи в у новонароджених
- •Застосування антибіотиків для лікування колонізованих новонароджених без клінічних симптомів, з метою профілактики майбутньої інвазивної інфекції є не раціональним і тому не показано.
- •4. Вроджений сифіліс у новонароджених
- •Перинатальні інфекції
- •1. Герпетична інфекція у новонародежних
- •Лікування:
- •При всіх формах герпетичної інфекції показана специфічна противірусна терапія якомога раніше
- •2. Цитомегаловірусна інфекція у новонароджених
- •3. Вроджена краснуха новонароджених
- •4. Вроджений токсоплазмоз у новонароджених
- •Показання для обстеження на токсоплазмоз новонароджених дітей
- •Контрольні запитання
- •Тестові запитання
- •Ситуаційні задачі
- •Г рафіки фізичного розвитку
- •Рекомендована література
- •Авторський колектив
3.1.6. Проблеми при грудному вигодовуванні (з боку матері, з боку дитини)
Труднощі при грудному вигодовуванні, що обумовлені особливостями та станом молочних залоз матері
Пласкі або втягнуті соски.
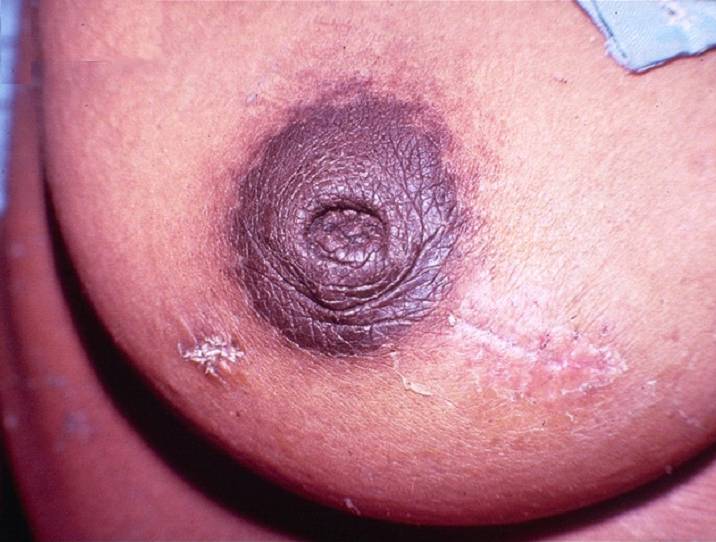
Мал.17. Втягнутий сосок.(ВООЗ)
Досить часто пласкі та втягнуті соски і медичний персонал, і матері помилково вважають значною перешкодою для годування грудьми. Однак, дитина смокче не сосок, а груди. Тому, хоча у матерів з плоскими або втягнутими сосками може бути більше труднощів з прикладанням дитини до грудей, успішне годування грудьми є цілком можливим. Таким матерям просто треба більше підтримки та допомоги у прикладанні дитини до грудей. Дослідження показали, що вправи та носіння спеціальних накладок під час вагітності не покращують показники грудного вигодовування серед жінок, які мають плоскі та втягнуті соски, але форма соска в цей період часто самостійно покращується.
Після народження дитини жінку треба запевнити, що вона зможе годувати грудьми, викласти дитину у контакт шкіра до шкіри зразу з після пологів, щоб скористатися з власних інстинктів дитини. Треба допомогти матері розташувати дитину біля грудей, якщо потрібно, навчити її технікам витягання соска перед годуванням (щоб зробити його більш помітним для дитини). Якщо дитина ще не навчилася брати груди, треба навчити мати навчити матір зціджувати молоко і годувати дитину з чашки; зціджувати молоко прямо в рот дитині.
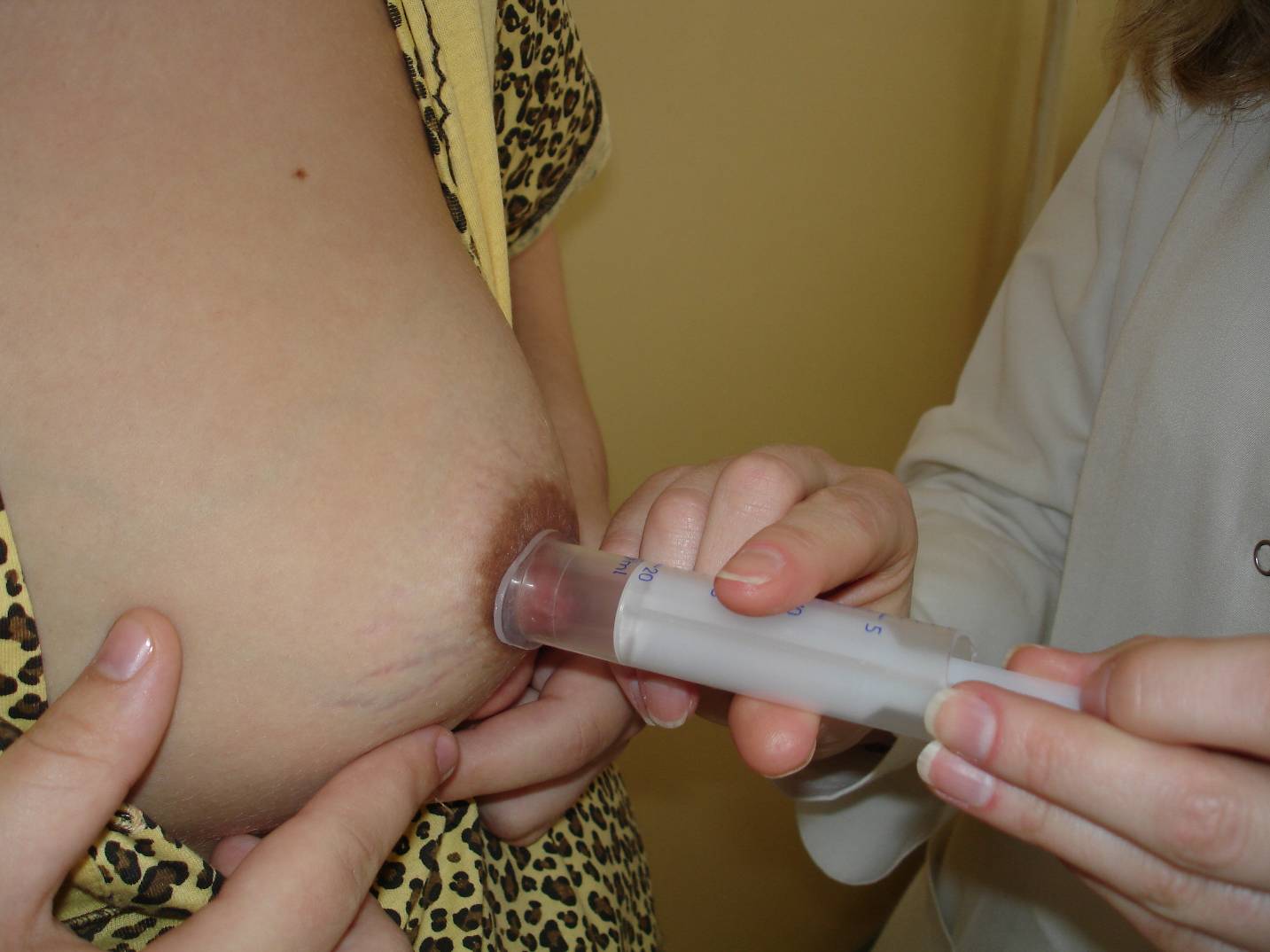
Мал.18. Використання перевернутого шприця перед прикладанням дитини до грудей, при плоскому чи втягнутому соску у матері
Великий сосок
Мал.19. Довгі соски у матері. ( ВООЗ)
Великий сосок також може становити труднощі для годування, оскільки дитині, особливо маленькій чи недоношеній, важко захопити значну порцію ареоли.
Жінок з великим соском треба навчити прикладати дитину так, щоб вона захоплювала якомога більше ареоли знизу, в районі своєї нижньої щелепи. В рідких випадках, коли дитина не може взяти груди, треба запевнити мати, що це тимчасово, навчити її зціджувати молоко та годувати дитину з чашки, продовжуючи пропонувати дитині груди. Через деякий час, коли рот дитини підросте, мати зможе перейти до годування безпосередньо грудьми.
Тріщини сосків
При тріщинах сосків треба виявити їх причину. Найчастіше вони виникають через неправильне прикладання до грудей. Треба допомогти матері прикласти дитину так, щоб сосок опинився якнайглибше у роті дитини. Так він не буде травмуватися. Треба також перевірити, чи немає у жінки нагрубання грудей, бо дитині важко захопити переповнені груди, вона зісковзує на сосок і травмує груди. В такому випадку треба навчити мати зцідити трохи молока перед прикладанням дитини, щоб зробити ареолу більш еластичною.
Тріщини в місці, де сосок прикріплюється до грудей, можуть виникати через те, що жінка неправильно відбирає груди у дитини, просто витягаючи сосок у неї з рота. Треба дочекатися, щоб дитина сама відпустила груди, а якщо все ж таки потрібно забрати груди у дитини, обережно вставити мізинець між щелепами дитини, так, щоб сосок міг висковзнути неушкодженим.
Запалення сосків може бути через бактеріальну або грибкову (кандидоз сосків) інфекцію. При цьому тріщини сосків довго не заживають навіть після виправлення прикладання, вони запалені, дуже болючі. При кандидозі сосків тріщин може не бути, але шкіра сосків може бути червоною, сухою, може блищати або навпаки лускатися. Біль при кандидозі сосків пекучій, посилюється під кінець годування і може тривати і між годуваннями.
Інколи запалення сосків є алергічною реакцією на креми та мазі для сосків або якісь інші косметичні чи пральні засоби.
Необхідно рекомендувати матері адекватне лікування, не перериваючи грудного вигодовування.
Нагрубання грудей
Через 2-3 доби після пологів молозиво змінюється молоком. В цей час груди матері стають важкими, гарячими на дотик. Якщо молоко при цьому нормально витікає, немає набряку, така наповненість є фізіологічною. Якщо ж груди набряклі, «кам’яні», шкіра натягнута і блищить, молоко не може витікати, ареола тверда, а сосок виглядає плоским, дитині важко його захопити – це нагрубання. В цьому випадку мати та дитина потребують допомоги.
Основні чинники, які сприяють нагрубанню молочної залози:
затримка початку грудного годування;
невірне прикладання дитини до грудей;
рідке спорожнення грудей від молока;
обмеження частоти і тривалості грудного вигодовування.
Профілактикою розвитку нагрубання грудей є ранній початок грудного вигодовування, часті годування в правильному положенні вдень і вночі з першого дня після пологів. Якщо дитина з якихось причин не може смоктати груди, мати має регулярно зціджувати молозиво з першої доби. Обмеження пиття не допомагає у профілактиці нагрубання, і тільки погіршує стан матері, мати має пити, орієнтуючись на свою спрагу.
Лікування нагрубання:
Якщо дитина може смоктати груди: Чим більше годувань, тим краще. Треба прикладати дитину до грудей в різних положеннях. Якщо дитині важко захопити переповнені груди, перед прикладанням треба пом’якшити ареолу, зцідивши трохи молока. Допомагає також поставити пальці на ареолу навколо соска та потримати їх так 1-3 хвилини, м’яко тиснучи на ареолу в напрямку до грудної клітини. Така техніка допомагає тимчасово прибрати набряк від ареоли та зробити її зручною для захоплення дитиною. Після використаня цього методу треба зразу ж прикласти дитину до грудей, оскільки набряк швидко повертається.
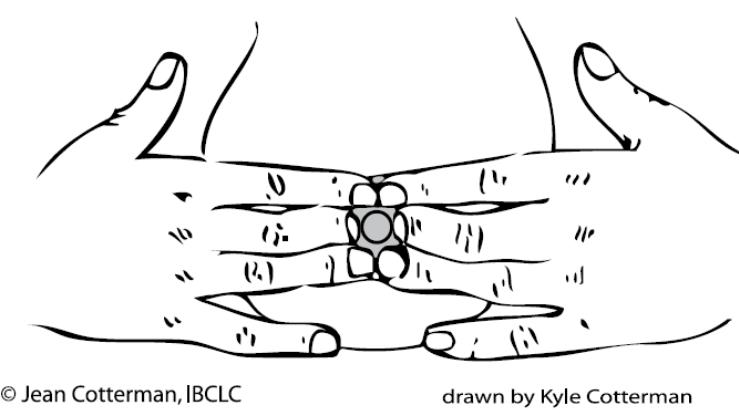
Мал.20. Техніка помякшання ареоли при нагрубанні
Якщо дитина не може смоктати груди, треба регулярно зціджувати молоко руками чи молоковідсмоктувачем.
Перед годуванням чи зціджуванням треба стимулювати рефлекс окситоцину. Для цього можуть бути корисними тепле пиття, теплий душ чи теплий компрес на груди на 2-3 хвилини перед самим прикладанням дитини до грудей, масаж спини та шиї матері, стимуляція шкіри соска, легкий та не болючий масаж грудей. Не можна з силою розминати груди, оскільки це травмує молочну залозу і може призвести до ускладнень.
Після та в проміжках між годуваннями для зменшення набряку може бути корисним прохолодний компрес на груди (на 15-20 хвилин).
Треба запевнити жінку, що дискомфорт від нагрубання скоро минеться, і вона зможе спокійно годувати дитину грудьми.
Закупорювання молочної протоки та мастит
При закупорюванні молочної протоки (наприклад згустком молока) частина молочної залози не спорожнюється, з'являється локальне, помірно болісне, горбкувате, тверде утворення. Зціджування молока утруднене. Порушення загального стану породіллі, підвищення температури немає. Стан, при якому молоко не видаляється з грудей, пов'язаний із закупорюванням молочної протоки або нагрубанням залози, зветься лактостазом.
Якщо своєчасно не видалити молоко із залози, розвивається досить серйозне ускладнення мастит.
Мастит може бути неінфекційним процесом, особливо на початку захворювання. Причиною запалення може бути «прорив» або рефлюкс молока з молочних ходів під великим тиском в оточуючий інтерстиціальний простір з наступним аутолізом тканини як ферментами молока, так і звільненими клітинними ферментами самої залози. Приєднання інфекції спричиняє розвиток інфекційного маститу (в етіології маститу провідне місце займає Staphylococcus aureus. Однак на практиці дуже важко відрізнити наявність чи відсутність інфекційного процесу).
Табл. 5. Причини закупорювання молочної протоки і маститу
Недостатній дренаж частини або усієї молочної залози |
Пов'язаний з :
- тиском одягу або пальців (під час годування)
|
Тріщини сосків |
Шлях для проникнення бактерій |
Травма грудей |
Пошкодження тканини молочної залози (грубий масаж і зціджування, забій). |
Стрес, надмірне навантаження |
|
Симптоми маститу:
підвищення температури до 38,5-39°С;
тремтіння; слабкість, головний біль;
біль у молочній залозі;
збільшення, ущільнення, набряк, гіперемія залози;
пальпація окремих дуже щільних болючих ділянок залози;
молоко важко зцідити;
Лікування запалення молочної залози
Покращити дренаж залози:
забезпечити правильне прикладання дитини до грудей і часте годування. Особливо часто треба прикладати до ураженої залози.
якщо матері боляче прикладати дитину до ураженої залози, вона може почати годування здоровою залозою а через декілька хвилин, коли спрацював окситоциновий рефлекс, перекласти дитину до хворої залози.
усунути тиск одягу, або інших чинників;
стимулювати окситоциновий рефлекс (ті ж заходи, що і при нагрубанні молочних залоз).
під час смоктання дитини мати може м’яко погладжувати закупорену долю залози у напрямку до соска.
мати не повинна обмежувати споживання рідини, навпаки, вона має достатньо пити.
постільний режим, повний спокій (при лікуванні вдома — догляд членів сім'ї). Дитина має бути поруч з матір’ю, щоб забезпечити часті годування грудьми.
Звичайно жінка відчуває покращення стану приблизно через добу після початку цих заходів.
Однак мати потребує додаткового лікування, якщо її стан під час первинного огляду – важкий, або якщо її стан не покращується через 24 години після покращення дренажу молочної залози. Потрібно почати комплексну медикаментозну терапію, яка повинна тривати достатній час (не менше ніж 7 -10 днів) препаратами, сумісними з грудним вигодовуванням:
Необхідно наголосити матері, що під час лікування вона повинна продовжувати часто годувати грудьми.
Відмова дитини від грудей.
Відмова чи неспокійна поведінка дитини біля грудей є великим стресом для матері.
Табл. 6. Причини, з яких дитина може відмовлятися від грудей
Хвороба, біль чи вплив седативних препаратів. |
Інфекція Ураження головного мозку Біль від травми (наприклад, після використання вакууму або щипців в пологах, від переломі ключиці, біль в місці ін’єкції) Закладений ніс, труднощі з диханням Біль у роті (молочниця, прорізування зубів) |
Труднощі з дотримання техніки годування |
Використання сосок та пустушок, догодовування з пляшки Неправильне прикладання до грудей, через що дитина не отримує достатньо молока. Тиск на потилицю дитини під час годування або незручне положення дитини Обмеження тривалості годувань Затискання носика дитини для того, щоб вона відпустила груди Проблеми у дитини з координацією смоктання, дихання та ковтання молока (наприклад, таке може статися через незрілість дитини або через надто сильний потік молока у матері) |
Зміни, неприємні для дитини |
Розлучення з матір’ю (наприклад, коли мати виходить на роботу або їде на декілька днів кудись без дитини) Нова людина, що доглядає дитину, або надто багато доглядачів Зміни в звичному розкладі життя родини Хвороба матері Зміна запаху матері |
Щоб допомогти матері і дитині, що відмовляється від грудей, треба виявити причину відмови. Навчіть мати зціджувати молоко та годувати дитину альтернативними методами, поки дитина не зможе знову брати груди.
Треба призначити дитині лікування, якщо проблема – в її стані. Якщо дитина через свій стан не може смоктати молоко, їй, можливо, потрібне лікування в стаціонарі.
Виправте помилки в техніці годування та вкажіть на можливі речі, які могли засмутити дитину, порекомендуйте, як знову зробити час біля грудей приємним для дитини. Рекомендуйте матері якнайбільше часу проводити з дитиною, багато носити її на руках, у контакті шкіра до шкіри, пропонувати груди в різних положеннях, при покачуванні, ходячи з дитиною по кімнаті. Корисним є сумісний сон з дитиною. Може допомогти годування «навколо снів» – деякі діти краще беруть груди, коли вже майже заснули чи тільки починають прокидатися. Попросить рідних допомагати матері в інших домашніх справах, а не в догляді за дитиною.
Коротка вуздечка язика
Коротка вуздечка язика у дитини може обмежувати рухливість язика і в деяких випадках утруднює грудне вигодовування.
Таблиця 7. Можливі ускладнення з боку матері та дитини у разі короткої вуздечки язика
Проблеми з боку дитини у разі короткої вуздечки |
Проблеми з боку матері у разі короткої вуздечки |
Дитині важко взяти груди, або вона її бере, але зісковзує, губить її. Нервує біля грудей, або швидко засинає Дуже довгі годування Дитина невдоволена Жує або стискає груди яснами під час смоктання Заковтує багато повітря Цокає під час смоктання Погано набирає масу тіла |
Травмовані соски незважаючи на зовні правильне прикладання Сильна, постійна біль під час годування. Соски деформовані після того, як дитина відпустила груди (за формою нагадують ортодонтичну соску) Неповне спорожнення грудей, Часті лактостази та мастити. |
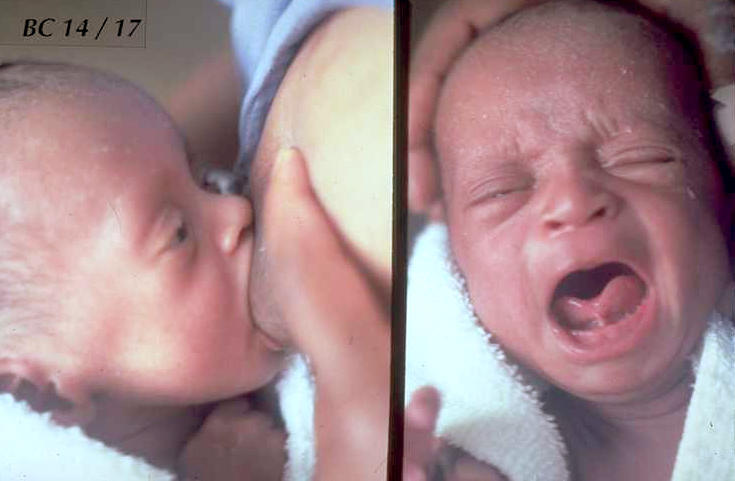
Мал. 21 Дитина з короткою вуздечкою язика. (ВООЗ)
Якщо коротка вуздечка утруднює грудне вигодовування, дитину треба направити до хірурга або дитячого стоматолога для підрізання вуздечки. Ця нескладна операція часто дуже швидко покращує стан дитини та матері.
Годування дітей з вродженими вадами розвитку


Мал. 22. Розщелина піднебіння і розщелина верхньої губи
Навіть при деяких природжених вадах розвитку, таких як розщелина верхньої губи, більшість дітей можуть годуватися грудьми. У дитини з розщелиною піднебіння можуть бути проблеми з прикладанням до грудей і смоктанням. Проте, якщо мати зможе правильно підтримувати груди і правильно розташувати дитину, годування грудьми можливе. Зокрема, необхідно дотримуватись наступних рекомендацій під час годування дітей з вродженими вадами розвитку:
Годувати дитину груддю в вертикальному положенні
Під час годування прикривати розщелину на губі пальцем або, якщо груди у матері еластичні – закрити розщелину складкою грудей
Під час годування використовувати підтримку «рука танцюриста»
Якщо немовля погано смокче, запропонувати матері годувати зцідженим грудним молоком з чашки, шприця без голки або з системи догодовування біля грудей та продовжувати прикладати дитину до грудей.
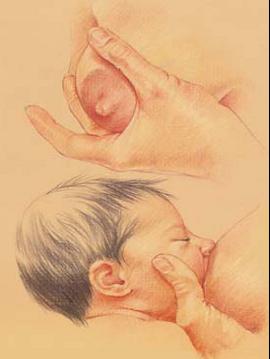
Мал.23 Підтримка «рука танцюриста»
Така підтримка корисна для дітей зі зниженим тонусом, для недоношених та хворих дітей, а також при вроджених пороках розвитку у дитини. Рука матері стабілізує нижню щелепу та щоки дитини.
Альтернативні методи годування
Якщо дитина з певних причин не може брати груди, треба якнайраніше навчити мати самостійно і регулярно зціджувати молоко та запропонувати альтернативний спосіб годування зцідженим молоком.

Мал.24 Ручне зціджування грудного молока.
Для збору молока потрібен чистий посуд: чашка, стакан або банка з широким горлечком;
Під час зціджування молока вручну жінка повинна ретельно вимити руки, зручно сісти (або встати), тримаючи посуд біля груді, покласти великий палець на межу ареоли і білої шкіри над соском, а вказівний – під соском, напроти великого. Треба спочатку натиснути великим і вказівним пальцем в напрямку до грудної клітки, а потім прокотити пальці вперед, до соска. Пальці не мають ковзати по шкірі. Рухи треба ритмічно повторювати, періодично міняючи положення пальців, щоб зцідити молоко зі всіх долей молочної залози. Тривалість зціджування звичайно становить приблизно 15-20 хвилин на одну грудь. Якщо дитина перших місяців життя зовсім не смокче молоко, мати має орієнтуватися на зціджування молока кожні три години, вдень і вночі. Кожного разу вона має зціджувати обидві груді. Зціджування, як руками, так і молоковідсмоктувачем, не повинно бути болючим.
Найбільш ефективний молоковідсмоктувач – електричний, що моделює фізіологічний ритм смоктання дитини. Серед ручних молоковідсмоктувачів треба вибирати такий, що має регулювання рівня вакууму та імітує смоктання дитини. Рівень вакууму треба ставити так, щоб зціджування було комфортним. Не можна зразу починати з максимального рівня.
Материнське молоко можна зберігати при кімнатній температурі до 4-6 годин при кімнатній температурі, до 10 годин при 19˚С, у холодильнику з температурою 4–5˚С – до 7 діб (у випадку здорової доношеної дитини, для госпіталізованої недоношеної дитини цей термін – 48 годин), близько 3-х місяців в морозильної камері звичайного холодильника. Розморожене молоко не можна заморожувати знову.
У деяких випадках мати може зціджувати грудне молоко безпосередньо у рот дитини, щоб стимулювати смоктання.
Дитина, народжена у терміні гестації 30–32 тижня, може пити молоко з чашки або ложки. Дитину з гестаційним віком менше 30–32 тижнів або тяжкохвору дитину потрібно годувати через шлунковий зонд.
Догодовувати дитину потрібно не з пляшечки з соскою, а з чашки або з ложечки, щоб дитина не відмовилась від груді. Крім того, годування з пляшки є більш стресовим для хворої або недоношеної дитини, воно призводить до зниження сатурації, більшої частоти випадків апное, температура дитини під час годування з пляшки нижча.

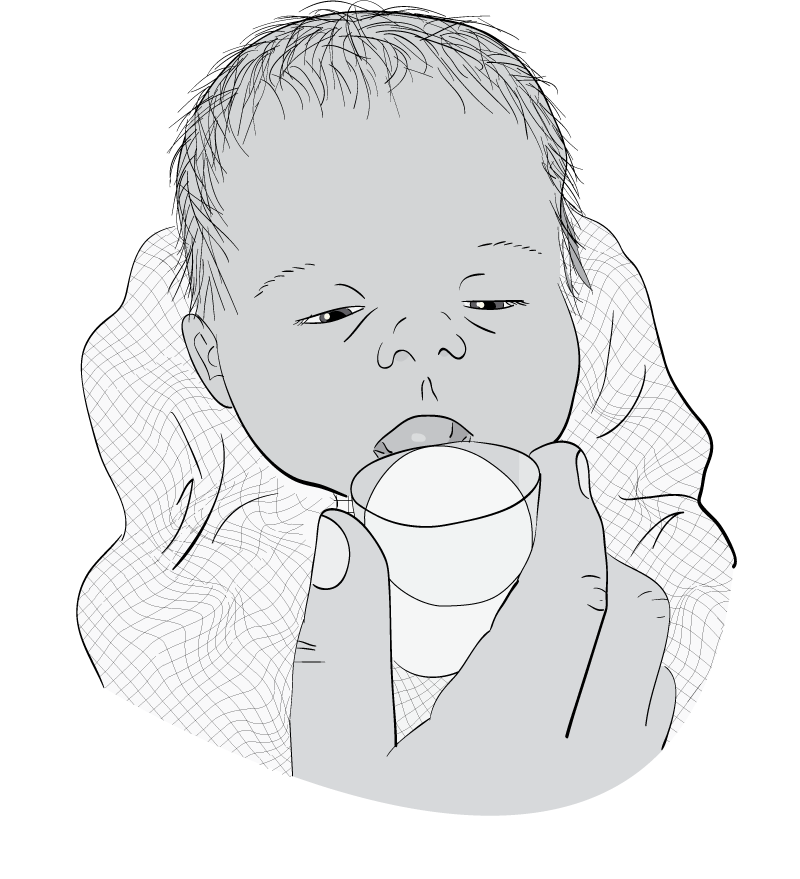
Мал.25. Годування з чашки, вид збоку та зпереду. (ВООЗ).
Треба вчити мати годувати дитину з чашки, а не годувати дитину самим. Навчіть мати:
відміряти необхідну кількість молока в чашку;
взяти дитину на руки так, щоб її тіло розташовувалося вертикально; ручки дитини треба сповити, щоб вона не вибила чашку.
піднести чашку до губ дитини;
торкнутися краєм чашки внутрішньої частини верхньої губи;
нахилити чашку в такий спосіб, щоб молоко лише торкалося рота дитини;
не вливати молоко до рота дитини;
Поясніть, що
дитина буде пити молоко, можливо, проливаючи частину молока;
діти з малою масою тіла будуть «хлебтати» молоко з чашки, як кошенята;
дитина завершує годування, закриваючи рота, чи не проявляє подальшого інтересу до продовження годування.
Якщо дитина не з’їдає потрібну кількість молока, необхідно:
годувати дитину довше чи частіше;
навчити мати підраховувати споживання молока дитиною протягом 24-х годин, а не тільки при кожному годуванні.
Годування дитини з чашки буде вважатися успішним, якщо вона випиває необхідну кількість молока, проливаючи невелику його частину, і набирає вагу.
