
- •Неотложные состояния в клинике внутренних болезней
- •Содержание
- •Список сокращений
- •Предисловие
- •Введение
- •Методические указания
- •1. Острый коронарный синдром
- •Патоморфология окс
- •Маркеры некроза миокарда
- •Маркеры некроза миокарда, рекомендуемые для выявления наличия инфаркта миокарда
- •Клинические группы больных с подозрением на развитие окс без подъемов сегмента st
- •Критерии для постановки диагноза инфаркт миокарда без подъемов сегмента st
- •Критерии для постановки диагноза нестабильная стенокардия
- •Эхокардиография
- •Классификация нестабильной стенокардии
- •Критерии степени риска трансформации нестабильной стенокардии в острый инфаркт миокарда
- •Коронароангиография
- •Тактика врача
- •При первом контакте с больным окс
- •Лечение окс бригадой скорой помощи (на догоспитальном этапе)
- •При отсутствии стойких подъемов st
- •Номограмма введения нфг с использованием изменений ачтв
- •Противопоказания для назначения β-блокаторов при остром инфаркте миокарда
- •Противопоказания к назначению ингибиторов апф
- •Cовременная терапия статинами
- •Лечение окс при стойком подъеме st
- •Показания к тромболизису
- •Абсолютные противопоказания для проведения тромболизиса
- •Фармакотерапия, направленная на профилактику рецидивов окс
- •Показания для проведения коронарной ангиографии после окс
- •2. Острая сердечная недостаточность
- •Основные причины и факторы, способствующие развитию острой сердечной недостаточности.
- •Клинические варианты осн
- •Степени тяжести нк по Forrester j.S. (1977)
- •Диагностика осн
- •Лабораторные исследования при осн
- •Диагностический алгоритм при подозрении на осн
- •Мониторинг состояния больного осн
- •Инвазивный мониторинг больных с осн
- •Лечение осн
- •Общие подходы к лечению острой сердечной недостаточности при инвазивном мониторинге
- •Медикаментозное лечение острой сердечной недостаточности.
- •Первоочередные цели при лечении острой сердечной недостаточности.
- •Дозировка и способ введения диуретиков
- •Инотропная поддержка при лечении острой сердечной недостаточности.
- •Основные препараты с положительным инотропным действием
- •Особенности лечения осн в зависимости от причины декомпенсации
- •3. Гипертонические кризы
- •Лечение неосложненных гипертонических кризов
- •Лекарственные средства для лечения неосложненного гипертонического криза
- •Лечение осложненных гипертонических кризов
- •4. Тромбоэмболия легочной артерии
- •Факторы риска возникновения венозных тромбозов
- •Профилактика тромбоэмболических осложнений в зависимости от степени риска
- •Патогенез тэла
- •Классификация тэла Европейского кардиологического общества
- •Характерные проявления тэла
- •Лабораторная диагностика тэла.
- •Инструментальная диагностика тэла.
- •Лечение тэла
- •Коррекция дозы нфг по ачтв
- •Лечебные дозы низкомолекулярных гепаринов при тэла
- •Сравнительная характеристика непрямых антикоагулянтов
- •Риск рецидива венозных тромбозов и длительность терапии непрямыми антикокулянтами
- •Показания к постановке кава-фильтра
- •5. Расслаивающая аневризма аорты
- •Современные принципы сердечно-легочной реанимации
- •Клинические признаки остановки кровообращения
- •Диагностика всс
- •Не следует терять время на выслушивание тонов сердца фонендоскопом, измерение артериального давления манжеткой тонометра, поиск пульса на периферии! Тактика оказания медицинской помощи при всс
- •Базовая слр - профессиональная обязанность любого (!) медицинского работника. Тактика проведения, содержание и объем реанимационных мероприятий
- •Правила проведения слр
- •Следует помнить, что фармакотерапия при слр направлена на улучшение гемодинамики и скорейшее восстановление собственного ритма. Прерывать массаж сердца для осуществления фармакотерапии нельзя!
- •3. При отсутствии эффекта!
- •4. При отсутствии эффекта!
- •5. При отсутствии эффекта !
- •При работе с дефибриллятором необходимо соблюдать элементарные правила техники безопасности:
- •Критерии прекращения слр
- •Типичные ошибки при проведении слр
- •Профилактика всс
- •Признаки высокого риска развития фж
- •Медикаментозная профилактика всс
- •7. Приступ бронхиальной астмы
- •Критерии тяжелого приступа бронхиальной астмы
- •Лечение приступа ба в амбулаторных условиях
- •Показания для госпитализации больных с приступом ба
- •Лечение приступа ба в стационаре
- •Купирование приступа (обострения) ба
- •Критерии выписки из стационара
- •Неблагоприятные прогностические признаки при тяжелом приступе бронхиальной астмы
- •8. Астматический статус
- •Клинические стадии астматического статуса
- •Клинические признаки астматического статуса
- •Показания к переводу в отделение интенсивной терапии
- •Интенсивная терапия астматического статуса
- •Показания для интубации трахеи и ивл при ас
- •9. Неотложная терапия острых аллергических cостояний
- •1. Прекращение дальнейшего поступления в организм больного предполагаемого аллергена:
- •2. При анафилактическом шоке:
- •3. Симптоматическая терапия:
- •4. Противоаллергическая терапия
- •Клиническая задача
- •Тестовые задания
- •Учебная литература
Современные принципы сердечно-легочной реанимации
Внезапная сердечная смерть (ВСС), согласно классификации ВОЗ, является одной из форм ишемической болезни сердца - остановка сердца, наиболее вероятно обусловленная фибрилляцией желудочков (ФЖ) и не связанная с наличием признаков, позволяющих поставить другой (кроме ИБС) диагноз.
Есть и другое определение ВСС. Внезапная сердечная смерть - неожидаемая смерть от сердечных причин, произошедшая в течение 1 часа от появления симптомов у пациента с известным заболеванием сердца (аортальный стеноз, гипертрофическая или дилатационная кардиомиопатии, WPW-синдром, врожденный или приобретенный синдром удлиненного интервала QT) или без него.
Распространенность ВСС колеблется от 0,36 до 1,28 случая на 1000 населения в год. На аутопсии более чем у 80% умерших внезапно диагностируют ИБС. В 40-85% случаев обнаруживают атеросклеротическое сужение просвета коронарных артерий более 75% и многососудистые поражения коронарного русла. 50% всех умерших от ИМ погибают в первый час заболевания именно от ВСС. ВСС – первое проявление ИБС в 25% случаев.
Для развития ВСС необходимо наличие субстрата и триггерного (пускового) фактора. Субстратом обычно являются анатомические и электрические нарушения. Триггерным фактором чаще всего выступает ишемия миокарда, существенно реже - нарушения иннервации сердца и расстройства метаболизма миокарда.
В 85-96% случаев непосредственным механизмом прекращения кровообращения при ВСС является желудочковая тахикардия без выброса и ФЖ, в остальных наблюдениях - электромеханическая диссоциация и асистолия.
Иногда выделяют стадии развития ФЖ:
- трепетание желудочков (на ЭКГ регистрируются высокие ритмичные волны одинаковой амплитуды);
- судорожная (на ЭКГ - высокие нерегулярные волны разной амплитуды);
- мерцание желудочков (на ЭКГ - низкие хаотичные волны разной амплитуды);
- атоническая (на ЭКГ - очень низкие, затухающие по амплитуде волны, переходящие в асистолию).
Первые две стадии часто называют крупноволновой ФЖ, последние две - мелковолновой.
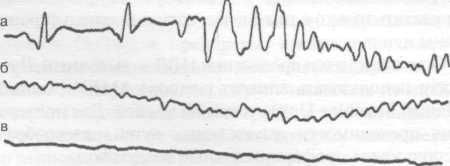
Рисунок 1. Стадии развития ФЖ
а — синусовый ритм, переходящий в стадию трепетания желудочков, а затем в судорожную стадию;
б — стадия мерцания желудочков;
в — атоническая стадия.
Изменения на ЭКГ, при которых возникает необходимость отличить ФЖ от асистолии, необходимо трактовать в пользу атонической стадии ФЖ (рисунок ).
На эффективность сердечно-легочной реанимации (СЛР) существенно влияет первоочередность лечебных мероприятий, которая зависит от временной фазы ВСС.
Клинические признаки остановки кровообращения
внезапная потеря сознания (через 2-6 сек.).
через 40-50 сек - волна тонических сокращение скелетных мышц (судорог).
расширение зрачков начинается в это же время. Достигает максимума через 3-4 мин. Но у 30% расширение зрачка не достигает максимума. Не имеет смысла тратить время на оценку размера зрачка до начала реанимационных действий.
изменение цвета кожных покровов (бледность, землистый цвет, может быть цианоз)
нарушения и прекращение дыхания через 1-2 минуты от момента прекращения кровообращения. Характерно появление храпа вследствие нарастающей обструкции дыхательных путей. У части больных наблюдается гаспинг (дискоординированные неэффективные дыхательные движения).
