
- •Предимплантационная
- •Преимплантационная генетическая диагностика (ПГД) — диагностика генетических заболеваний у эмбриона человека перед имплантацией
- •Обычно для анализа проводится биопсия одного бластомера у эмбриона, находящегося на стадии дробления
- •История
- •Показания для проведения преимплантационной диагностики
- •В случае неопределённого повышенного риска рождения ребёнка с
- •МУЖСКОЙ ФАКТОР БЕСПЛОДИЯ
- •СООТВЕТСТВИЕ ЧЕЛОВЕЧЕСКОМУ ЛЕЙКОЦИТАРНОМУ АНТИГЕНУ (HLA)
- •Генетическая диагностика позволяет выявить и исключить такие опасные патологии:
- •Отмечу, что зафиксированы случаи
- •Проведение
- •Диагностика
- •После оплодотворения яйцеклеток сперматозоидами в условиях эмбриологической лаборатории эмбрион развивается — клетки делятся.
- •Анализ проводится в очень сжатые сроки. Для анализа бластомеров доступно всего 2 суток,
- •Используемые генетические методы
- •Метод флуоресцентной гибридизации in situ (FISH)
- •Полимеразная цепная реакция
- •ПЛЮСЫ И МИНУСЫ ГЕНЕТИЧЕСКОГО АНАЛИЗА У 3-Х ДНЕВНЫХ И 5-ТИ ДНЕВНЫХ ЭМБРИОНОВ
- •Преимущества преимплантационной диагностики
- •Риск при проведении преимплантационной
- •Возможность диагностики ещё до наступления беременности является главным преимуществом ПГД. Такая диагностика минимизирует
- •Стоимость генетической диагностики
- •Спасибо за

Предимплантационная
диагностика
Подготовила
студентка 6 курса Группы ЛД2Б-С13
Черепок Д.
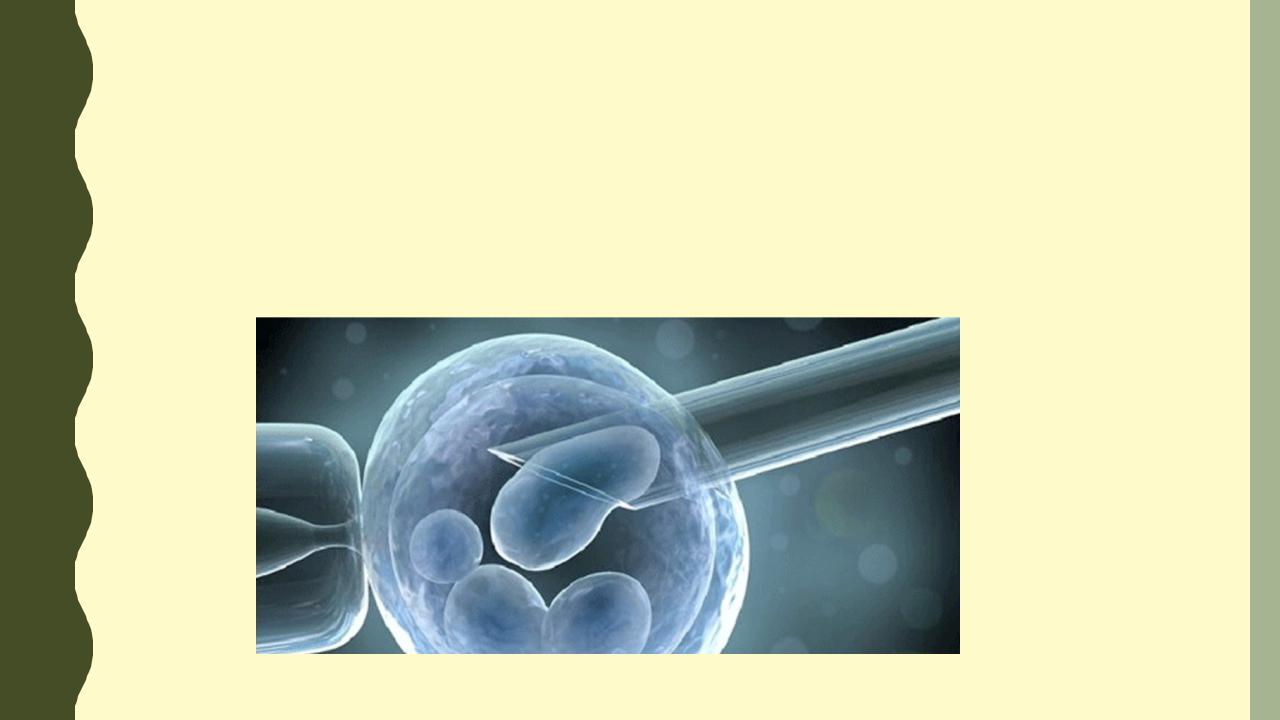
Преимплантационная генетическая диагностика (ПГД) — диагностика генетических заболеваний у эмбриона человека перед имплантацией в слизистую оболочку матки, то есть до начала

Обычно для анализа проводится биопсия одного бластомера у эмбриона, находящегося на стадии дробления (4-10 бластомеров). При материнском носительстве генетической патологии возможна биопсия 1-го и 2-го полярных телец яйцеклетки до оплодотворения. В последние годы наблюдается тенденция к переходу на биопсию трофэктодермы (внешнего слоя клеток) на стадии бластоцисты (пятый день развития эмбриона). Преимплантационная генетическая диагностика
рассматривается в качестве способа альтернативного пренатальной диагностике. Его главное преимущество заключается в том, что при его использовании отсутствует селективное прерывание беременности, а вероятность рождения ребёнка без диагностируемого генетического заболевания достаточно высока. Таким образом, ПГД является дополнительной процедурой к вспомогательным репродуктивным технологиям и требует
экстракорпорального оплодотворения (ЭКО).

История
Идея проведения преимплантационной генетической диагностики появилась ещё до рождения первого ЭКО-ребёнка. В 1967 году была опубликована статья Р.Эдвардса (R. G. Edwards) и Р. Гарднера (R. L. Gardner) о проведении биопсии эм брионов кролика для определения пола до имплантации, в которой авторы пред сказывали появление аналогичных технологий у человека. Однако преимпланта ционная генетическая диагностика у человека стала возможной лишь в начале 90-х годов, когда был достигнут достаточный технологический уровень экстра корпорального оплодотворения, а также разработана полимеразная цепная реакция, позволяющая проведение анализа ДНК в единич ных клетках.
В1989 году проведена первая успешная попытка определения пола при помощи ПЦР-анализа бластомера, взятого у эмбриона на стадии дробления (6-8 бластомеров). Первые успешные роды после подобной процедуры у супружеских пар с риском по рецессивному Х-сцепленному заболеванию состоялись в 1990 году.
В1990 году произведена диагностика моногенного заболевания до оплодотворе ния, методика включала ПЦР-анализ полярных телец яйцеклетки.
Первое рождение ребёнка после преимплантационной ПЦР-диагностики моноген ного заболевания (муковисцидоза) состоялось в 1992 году.
Вдальнейшем для определения пола эмбриона, а также хромосомных аномалий
стали использовать метод флуоресцентной гибридизации in situ (FISH). Начиная с

Показания для проведения преимплантационной диагностики
Преимплантационная генетическая диагностика показана супружеским парам, у которых имеется носительство хромосомной перестройки или мо ногенного заболевания. Примерами моногенных заболеваний могут слу жить муковисцидоз, болезнь Тея — Сакса, серповидноклеточная анемия, гемофилия А, миодистрофия Дюшена и многие другие.
Кроме этого, преимплантационная генетическая диагностика проводится у супружеских пар с повышенным риском врождённых аномалий у детей, который не связан с носительством диагностированных мутаций. К таким случаям относятся пары, где возраст матери превышает 35 лет; где воз
раст отца выше 39 лет; если у отца |
ния |
|
сперматогенеза; у супружеских пар с |
у су |
|
пруже |
щимися неудач |
|


В случае неопределённого повышенного риска рождения ребёнка с
врождёнными аномалиями преимплантационная генетическая диагностика проводится для девяти хромосом, с которыми связаны наиболее часто встречающиеся врождённые заболевания. Это хромосома 13 (синдром Патау), хромосома 15 (синдром Прадера -Вилли), хромосома 16, хромосома 17, хромосома 18 ( синдром Эдвардса), хромосома 21 (синдром Дауна), хромосома 22 ( синдром «кошачьих зрачков»), а также половые хромосомы X и Y (различные численные аномалии, включая синдром Шерешевского — Тернера и синдром Кляйнфельтера). Преимплантационную генетическую диагностику проводят в некоторых случаях, не связанных с возможной генетической патологией плода, целью такой диагностики является рождение ребёнка с определёнными генетическими характеристиками. К таким случаям относится, например, преимплантационная генетическая диагностика, проводимая для предотвращения резус-конфликта.
Существует случаи, когда комбинируются несколько предпосылок к преимплантационной генетической диагностике. Одним из таких
примеров является случай, когда при помощи преимплантационной

МУЖСКОЙ ФАКТОР БЕСПЛОДИЯ
Гипогонадизм у мужчины приводит к образованию эмбрионов с хромосомными аномалиями. В нормальной сперме присутствует около 3-8% патологически измененных сперматозоидов. Их количество значительно возрастает у мужчин с тяжелой формой бесплодия (уменьшение количества, плохая морфология и нарушение двигательной активности) до 27-74%. С помощью интрацитоплазматической инъекции сперматозоида в яйцеклетку плохое качество спермы перестало быть препятствием для зачатия биологически родного ребенка. Было установлено, что различные генетические дефекты связаны с мужским фактором бесплодия. Чаще это анеуплоидии, синдром Клайнфельтера, микроделеции У-хромосомы, повреждения андрогеновых рецепторов и прочие
мутации аутосомных генов (муковисцидоз).
ВЫБОР ПОЛА ПГД
может определить пол эмбриона, но желание родить мальчика или девочку без показаний (генетические болезни, сцепленные с полом) не этично.
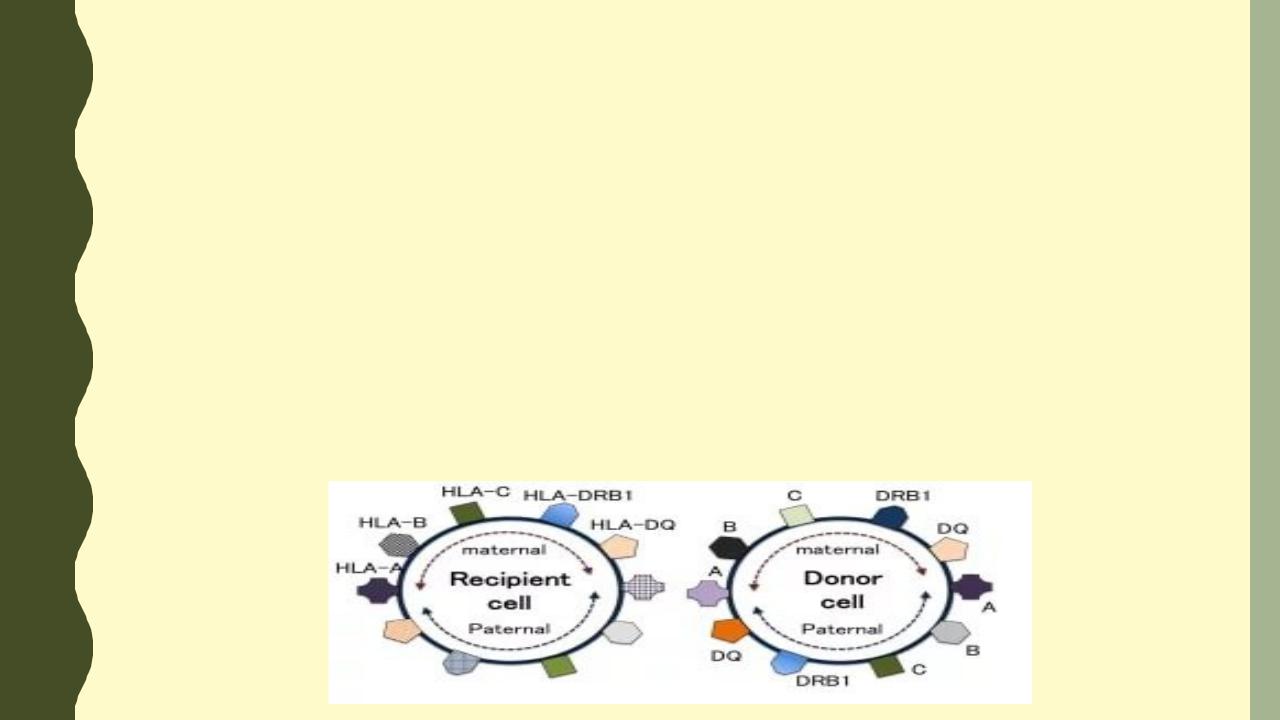
СООТВЕТСТВИЕ ЧЕЛОВЕЧЕСКОМУ ЛЕЙКОЦИТАРНОМУ АНТИГЕНУ (HLA)
Среди новых показаний ПГД – сопоставление HLA. Этот метод может применяться для исключения генетической патологии. В ситуациях, когда в семье уже есть ребенок с рецессивным заболеванием, и нужно лечение с трансплантацией стволовых клеток или костного мозга (талассемия, лейкемия), возможно выбрать «подходящий» эмбрион, который после рождения станет донором для пробанда (брат или сестра). Первый случай описан на примере семьи с ребенком, страдающим анемией Фанкони, а ПГД выполнялась для выбора здорового эмбриона с тем же типом HLA, что и у больного брата. Применение ПГД в подобных ситуациях спорно по морально-этическим причинам.
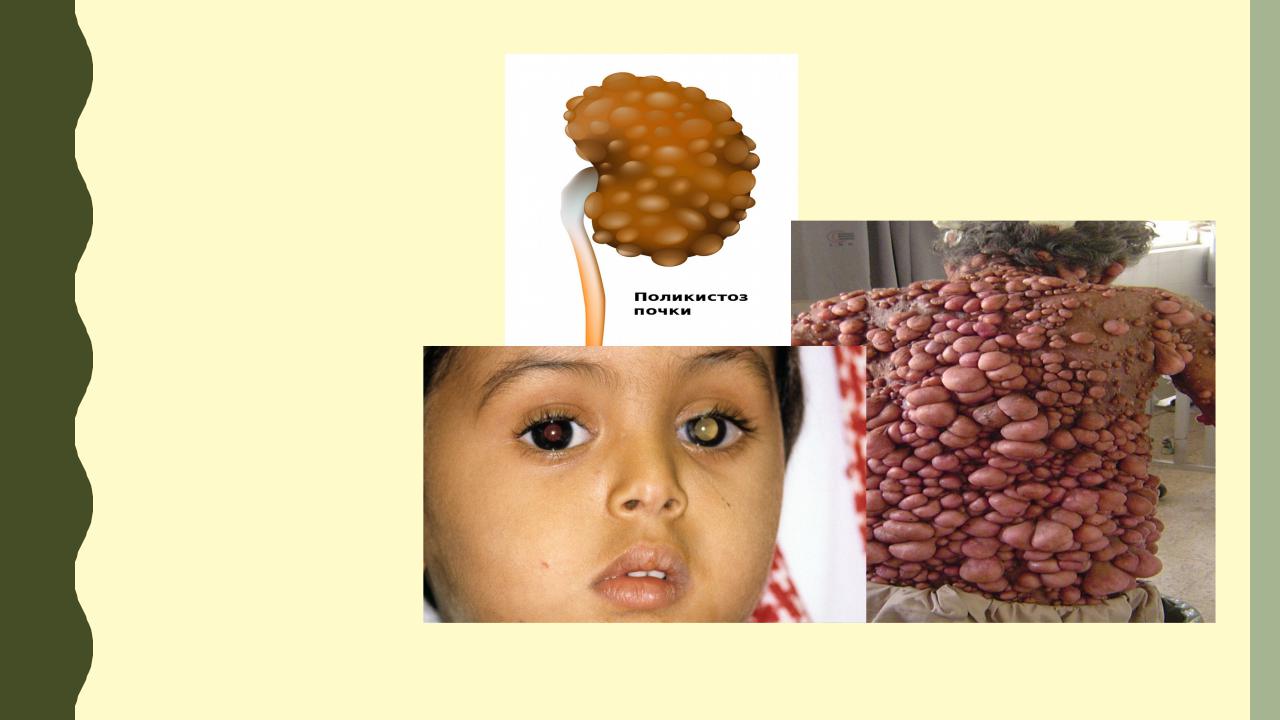
Генетическая диагностика позволяет выявить и исключить такие опасные патологии:
•Болезни Тея-Сакса;
•Болезнь Гоше;
•Болезнь Верднига-Гоффмана;
•Ретинобластому;
•Хорей Хантингтона;
•Синдром Дауна;
•Нейрофиброматоз;
•Гемофилию;
•Миопатию;
•Ахондроплазию;
•Фенилкетонурию;
•Синдром Альперса;
•Поликистоз почек;
•Пигментозный ретинит;
•Болезнь Геттингтона;
•Миодистрофию Дюшена;
•Муковисцидоз;
•Анемию Фанкони;
•Глухонемоту;
•Торсионную дистонию;
•Пузырчатку;
•Синдром Эдвардса.
Этот список не исчерпывается представленными патологиями: их более 150 видов.
