
- •142 905 200 Человек.
- •Глава 2. Основные принципы охраны здоровья
- •48. Психические заболевания как актуальная медико-социальная проблема. Структура и задачи психоневрологического диспансера.
- •49. Организация работы психиатрической больницы. Порядок недобровольной госпитализации
- •51. Медико-социальная значимость заболеваний системы кровообращения. Организация помощи больным с кардиологическими заболеваниями.
- •52. Новообразования как актуальная проблема. Организация помощи больным с онкологическими заболеваниями.
- •Задачи втэ:
- •Глава 4. Права граждан в сфере охраны здоровьяСтатья.
1. Содержание предмета общественное здоровье и здравоохранение. История. Методы. (Зайцева)
Здоровье - состояние полного физического, духовного и социального благополчия, а не только отсутствие болезней и физических дефектов
Общественное здоровье - важнейший экономический и социальный потенциал страны, обусловленный воздействием различных факторов окружающей среды и образа жизни населения, позволяющий обеспечит оптимальный уровень качества жизни и безопасности жизни
ОЗ и З изучает воздействие социальных факторов и условий внешней среды на здоровье населения с целью разработки мер по его оздоровлению и усовершенствованию медицинского обслуживания. Разработка методов управления здравоохранения,новых форм и методов работы мед.учреждений,путей улучшения качества медицинской помощи, обоснование оптимальных решений экономических и управленческих проблем в здравоохранении.
Задачи
1) Изучение закономерностей общественного здоровья и организации медицинской помощи с целью разработки научнообоснованных предложений по улучшению здоровья и повышения качества
2) Общая теория медицины
3) Понятия и критерии общественного здоровья
4) Факторы здоровья
5) Правовые аспекты
6) Экономические аспекты
Методы
1) Статистический - объективно определяет уровень состояния здоровья населения, определяет эффективность и качество работы ЛПУ
2) Исторический - позволяет проследить состояние изучаемой проблемы на разных исторических этапах развития
3) Экономический - позволяет установить влияние экономики на здравоохранение и здравоохранения на экономику, определить наиболее оптимальные пути использования государственных средств для эффективно охраны здоровья населения
4) Экспериментальный - постановка различных экспериментов по изысканию новых, наиболее рациональных форм и методов раоты медицинских учреждений, отдельных служб здравоохранения
5) Хронометражных исследований - хронометрия работы медицинских работников, изучение и нализ затрат временибольными на получние медицинской помощи и тд
6) Экспертных оценок
7) Социологический - анкеты, интервью для получения обобщенного мнения группы людей об объекте
История см. метадос
2.История здравоохранения в дореволюционной России: земская, думская, фабрично-заводская медицина. (Зайцева)
Земская реформа 1864 года привела к появлению в России земской медицины - системы оказания медицинской помощи сельскому населению, получившей распространение в 34 губерниях.
В своем развитии земская медицина прошла 2 периода.
Первый период начался в 1864 г., продолжался приблизительно 25 лет и характеризовался разъездной системой оказания медицинской помощи, малым числом врачей (в основном работали фельдшеры), недостаточным количеством учреждений, огромной территорией участка приходящимся на одного врача, платной медицинской помощью (для многих недоступной).
Второй период земской медицины (90-е годы) характеризовался более совершенной системой оказания медицинской помощи. С этого периода разъездная система сменяется стационарной, врач прикрепляется к определенному медицинскому учреждению. Помощь больному в зависимости от тяжести его состояния оказывалась на одном из этапов: фельдшерские пункт, сельская участковая больница, уездная больница, губернская больни¬ца. Медицинская помощь оказывалась бесплатно. Была организована сеть медико-статистических учреждений. В эти годы сложился тип земского врача - носителя высоких нравственных качеств и общественных принципов. Земские врачи оказали огромное влияние на формирование и развитие лучших традиций отечественной медицины.
Была создана санитарная организация, в состав которой входили уездный и губернский санитарный врач, уездный и губернский санитарный совет.
Система думских врачей представляет первый опыт оказания медицинской помощи городскому населению по районному принципу (истоки современной участковости). Она была создана в Петербурге в конце 19 века и связана с именем выдающегося врача С. П. Боткина и видного санитарного деятеля Г. И. Архангельского. Система думских врачей преследовала своей целью организацию общедоступной врачебной помощи населению города.
К 1885 г. весь Петербург был поделен на 25 участков, на каждом работал один врач. Постепенно стали выделяться специальные помещения и к 1916 г. в Петербурге было организовано 15 амбулаторий думских врачей, распространенных по всем районам города. В часы, незанятые приемом думских врачей, в амбулаториях вели приемы врачи-специалисты по глазным, кожным, хирургическим, зубным болезням, туберкулезу и др.
Фабрично-заводская медицина.
23 июня 1912 г. правительством был принят закон о страховании рабочих в случае болезни и несчастных случаев. Организационную основу страховой медицины составляли больничные кассы, которые могли быть территориальными (общие) м профессиональными (при предприятиях). Средства больничных касс образовывались из взносов рабочих и из выплат промышленников. Максимум вычета с рабочих был равен 3% заработка; при большем числе участников кассы процент уменьшался. Размер взносов владельца предприятия был определен в 2/3 суммы взносов, взимаемой с участников кассы.
Закон устанавливал, что лечение рабочих должно было производиться за счет владельцев предприятий, но содержание собственных больниц, даже при крупных заводах и фабриках, признавалось для предпринимателей необязательным.
Больничные кассы обеспечивали рабочих 3 видами пособий: болезнь и несчастный случай (от 25 до 75% заработка), роды (50-100 %) и погребение в случае смерти застрахованного (100 - 150 % месячного заработка).
3. Понятие о статистике. Этапы статистического исследования. Содержание 1-3 этапов. (Зайцева)
Статистика — наука, изучающая закономерности массовых явлений методом обобщающих показателей.
Статистика — самостоятельная общественная наука, изучающая количественную сторону массовых общественных явлений в неразрывной связи с их качественной стороной, позволяющая методом обобщающих показателей изучить закономерности этих явлений, важнейших процессов в экономической, социальной жизни общества, в его здоровье, в системе организации медицинской помощи населению.
В здравоохранении статистические методы исследования используют для:
1) изучения здоровья населения и факторов его определяющих;
2) анализа, оценки и планирования медицинской помощи;
3) специальных научных исследований.
Разделы медицинской статистики:
1) общетеоретические и методические основы статистики;
2) статистика здоровья населения;
3) статистика здравоохранения.
Этапами статистического исследования:
1. составление плана и программы исследования;
2. сбор материала;
3. обработка и сводка материала;
4. статистический анализ.
1.1. План исследования включает в себя целый ряд элементов. Во-первых, определяется цель исследования (или целевая установка), которая может быть структурирована на ряд подцелей (задач).
Далее следует знакомство с литературой, которое позволяет: получить представление об изучаемой проблеме; выбрать адекватную методику исследования;сформулировать рабочую гипотезу.
Рабочая гипотеза — это обоснованное предположение о результатах исследования. В случае несовпадения полученных результатов с рабочей гипотезой исследователь должен убедиться в: а) отсутствии ошибки в расчетах; б) адекватности выбранной методики исследования поставленным цели и задачам.
Очень важным элементом является выбор единицы наблюдения. Единица наблюдения (счета) — это первичный элемент статистической совокупности, наделенный всеми признаками, подлежащими изучению и регистрации (НАПРИМЕР один житель, слуйчай заболевания, слуйчай смерти). В зависимости от степени охвата единиц наблюдения выделяют два метода исследования: сплошное (изучают все единицы наблюдения) и несплошное (выборочное). [Далее разбирается в вопросе 4]
Следующим вопросом, отражаемым в плане исследования, является характер наблюдения, который может быть единовременным и текущим. При единовременном наблюдении исследователь получает информацию об объекте наблюдения на какой-либо момент времени (данные переписи населения, результаты профилактического осмотра); при текущем (применяемом значительно чаще) — в течение определенного времени (месяца, года и т.д.). [Вопрос 4]
1.2. Программа исследования — это перечень вопросов, подлежащих изучению. Вопросы программы по существу составляют признаки изучаемой совокупности. Выделение признаков единиц наблюдения с последующей их группировкой называется типологизацией. Признаки делятся на количественные (вариационные) и качественные (атрибутивные, типологические). К количественным признакам относятся такие, варианты которых отличаются друг от друга определенной величиной (возраст, рост и т.д.). Качественные признаки позволяют отличать единицу наблюдения по содержанию (социальной принадлежности, характеру труда и пр.). Кроме того, признаки могут делиться на секторные (наличие в анамнезе факторов генетического, социального, профессионального риска) и результативные (наличие или отсутствие заболевания, характер его течения, исход).
Составляя программу исследования, исследователь, во-первых, руководствуется целью исследования (при этом важно как включить в программу все необходимые вопросы, так и не перегрузить ее ненужными, излишними вопросами); во-вторых, он должен четко представлять, откуда (из каких источников) будет получена информация) и насколько реально при этом получение ответов на те или иные вопросы.
2. Вторым этапом исследования является сбор материала, т.е. регистрация всех запланированных признаков для каждой единицы наблюдения. При этом на каждую единицу наблюдения заводится свой регистрационный документ (анкета, первичные учетные медицинские документы, специально разработанная карта исследования и т.д.). Сбор данных может осуществляться разными методами: анкетирование, интервьюирование, выкопировка сведений из первичной медицинской документации и т.д.
3. Третий этап обработки полученной информации начинается с проверки собранного материала, которая бывает количественной (соответствие количества единиц наблюдения и признаков запланированному) и логической (выявление логического несоответствия между признаками).
Далее необходимо провести группировку, т.е. разбить каждый признак на качественно однородные группы. При составлении группировки руководствуются:
а) целью исследования;
б) фактически собранным материалом;
в) объемом исследования (при числе наблюдений до 40 количество групп не должно превышать 5—6; при 40—60 наблюдений — 6—8; при 60-100 - 7-10; при 100-200 - 8-12; более 200 - 10-15 групп).
Когда материал сгруппирован, его шифруют, т.е. придают каждой группе определенный символ (шифр) для облегчения последующей обработки.
Заканчивается третий этап составлением статистических таблиц. При этом необходимо провести сопоставление признаков, т.е. определить взаимосвязь и взаимозависимость между признаками, а затем выбрать те из них, которые представляют интерес для исследования.
Статистические таблицы в зависимости от количества содержащихся в них признаков делятся на простые и сложные (а последние, в свою очередь, на групповые и комбинационные). Простой называется таблица, в которой представлена итоговая сводка данных лишь по одному признаку. В групповой таблице подлежащее характеризуется одним или несколькими сказуемыми (преимущественно двумя), но признаки, характеризующие подлежащее, не связаны между собой. В комбинационной таблице признаки, характеризующие подлежащее, взаимосвязаны (таблица обычно содержит информацию о трех и более признаках).
Табличное подлежащее — это основной признак изучаемого явления, оно обычно располагается слева по горизонтальным строкам таблицы.
Сказуемое — признаки, характеризующие подлежащее, — располагаются обычно сверху (столбцы или вертикальные графы таблицы).
При составлении таблиц должны соблюдаться определенные требования: таблица должна иметь четкое, краткое заглавие, отражающее суть таблицы; таблица должна иметь единую последовательную порядковую нумерацию; оформление таблицы заканчивается итогами по графам и строкам;в таблице не должно быть пустых клеток (если нет признака, ставится прочерк).
Наряду с табличной формой, статистическая информация может быть представлена графически; в виде диаграмм, картограмм, картодиаграмм.
Диаграмма — это графическое изображение статистических величин с помощью различных геометрических фигур и знаков.
Картограммой называется географическая карта или ее схема, на которой различной краской или штриховкой изображена степень распространения какого-либо явления на различных участках территории.
Картодиаграммой называется такое географическое изображение, когда на географическую карту или ее схему статистические данные наносятся в виде столбиковых, секторных, фигурных и других диаграмм.
Диаграммы чаще используются в медико-социальных исследованиях, в то время, как картограмма и картодиаграммы — в медико-географических исследованиях. Диаграммы можно классифицировать различным образом. По назначению принято различать диаграммы сравнения, структурные и динамические диаграммы. Выделяют также линейные, плоскостные и объемные графические изображения. Для графического изображения относительных и средних величин используются различные геометрические фигуры: вертикальные прямоугольники (столбиковые и внутристолбиковые диаграммы), горизонтальные прямоугольники (ленточные диаграммы), квадраты (квадратные диаграммы), треугольники (пирамидальные диаграммы), круги (круговые диаграммы), секторы круга (секторные диаграммы), радиусы круга (радиальные диаграммы или диаграммы полярных координат), кривые, прямые или ломаные линии (линейные диаграммы, или графики), изображения объектов окружающего мира — людей, коек, машин и др. (фигурные диаграммы). Для отображения каждого вида относительных величин рекомендуется использовать тот или иной вид диаграмм. Так, для изображения интенсивных показателей, показателей наглядности и соотношения чаще применяют столбиковые, линейные или фигурные диаграммы. Радиальные диаграммы чаще используются для отражения сезонности интенсивных коэффициентов. Графические изображения экстенсивных величин (показателей структуры) чаще располагают внутри какой-либо геометрической фигуры (внутристолбиковые иди секторные диаграммы).
При построении графических изображений следует соблюдать некоторые правила:
1) Каждая диаграмма должна иметь четкое, ясное, краткое название, отражающее ее содержание и порядковый номер;
2) Все элементы диаграммы (фигуры, знаки, окраска, штриховка) должны быть пояснены на самой диаграмме или в условных обозначениях (легенде);
3) Изображаемые графические величины должны иметь цифровые обозначения на самой диаграмме или в прилагаемой таблице;
4) Данные на диаграмме должны размещаться от большего к меньшему слева направо, снизу вверх и по часовой стрелке (но элемент «прочие» всегда располагается последним).
4. Понятие о выборочном исследовании. Виды выборок. Определение объема наблюдения.(Фатя)
Выборочное исследование (несплошное, изучающее выборочную совокупность), может быть описано в виде случая (редкие заболевания) или серии случаев, но также достаточно редких. При описании распространенных явлений используют различные варианты данного метода. Выборки бывают зависимыми (когда случаю Х соответствует только один случай У), к примеру, показатели величины n до исследования и после его проведения. Также бывают независимые выборки, когда этой связи не наблюдается. В зависимости от целей нашего исследования мы можем определить данные о состоянии совокупности на данный момент времени или за определенный отрезок времени. Выборка должна быть репрезентативной, то бишь представительной, она должна отражать сведения о генеральной совокупности максимально как в количественном, так и в качественном отношении.
Теоретическим обоснованием выборочного метода является закон больших чисел Бернулли:"При неограниченном увеличении числа однородных независимых опытов с практической достоверностью можно утверждать, что наблюдаемая частота случайного события будет очень мало отличаться от вероятности появления события в отдельном опыте." Мзфк!!! (Для понятности можно привести пример с соцопросами перед выборами. Перед тем как его провести выдвигается предположение какой из кандидатов наберет больше голосов. И потом, даже при небольшом объеме опрошенных людей, предположение подтверждается. Поэтому каким бы масштабным ни было исследуемое нами явление, мы все равно сможем ДОСТОВЕРНО его исследовать. )
Исходя из этого закона объем выборки можно определить по формуле:
 ,
где t – достоверный
критерий, обычно равный 2; p
– величина показателя; дельта - предельная
ошибка (обычно не более 5 %).
,
где t – достоверный
критерий, обычно равный 2; p
– величина показателя; дельта - предельная
ошибка (обычно не более 5 %).
Или
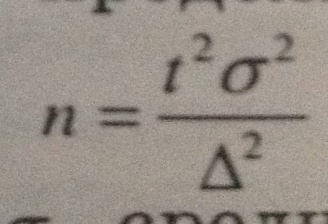 ,
где сигма – это среднее квадратическое
отклонение.
,
где сигма – это среднее квадратическое
отклонение.
Чтобы качественно выборка, как можно полно, отражала свойства генеральной совокупности, используют:
Монографический метод – подробное описание объекта, являющегося среднетипичным (ЖК с показателями работы средними по данному региону) или объекта, напротив, обладающего резко отличающимися от остальных признаками (очень крутое ЛПУ по всем показателям или ЛПУ, у которого забит посетителями один лишь морг).
Метод основного массива – выбирается основная часть генеральной совокупности ( из 20 ЛПУ исследуем 17).
Механический отбор- каждый 5й, каждый 10й и т.п.
Случайный отбор – по жребию, по половой принадлежности или у кого больше печенек.
Серийный (гнездовой искусственный отбор) – отбор не отдельных единиц, а серий (гнезд), которые потом примутся за единицу исследования. Например, исследуем разные возрастные группы населения или разные факультеты или студентов разных курсов на то, у кого бОльшая заболеваемость ночным печенькоистреблением.
Направленный отбор – выбор тех единиц, которые позволят выявить влияние неизвестных факторов при устранении известных. Выбор среди умерших в стационаре только тех, кто не ел печеньки последние 5 дней.
Типологический отбор – выбор единиц из однотипных, сформированных уже групп. Оценка здоровья детей из полноценных и неполноценных семей.
Многоступенчатый отбор – на разных этапах исследования могут использоваться любые из вышеперечисленных методов.
Перечисленные методы используются при проведении поперечных (одномоментных, срезовых) явлений. Кроме них могут использоваться :
Когортный метод – когорта – совокупность людей, переживших одно и то же демографическое явление в течение одного года. Оно может быть ретроспективным, проспективным.
Метод копи-пара – для каждой единицы наблюдения н=подбираем пару по одному или нескольким признакам.
Рандомизация – случайный отбор, когда каждый признак из некоторой совокупности или каждая комбинация признаков заданного размера имеет равные с другими шансы на попадание в выборку. Стратификационная рандомизация используется очень часто и подразумевает под собой – случайный отбор из заранее сформированных страт (групп) на определенную дату (единовременное наблюдение) и на определенный период времени.
5. Виды статистических показателей. Формула расчета. Примеры. Значение метода стандартизации для оценки уровней показателей. (Фатя)
Статистические показатели бывают:
-абсолютными
-относительными
-средними
Абсолютные величины (численные характеристики) не используются в статистике, так как не могут быть использованы для сравнения. Но широко применяются в описательных исследованиях (общая численность страны, общее количество стационаров в Мскв).
Относительные величины(результат сравнения) – приравниваются к какому-либо единому основанию, что позволяет их сравнивать между собой) бывают трех видов:
показатели экстенсивности
показатели интенсивности
показатели соотношения
Показатели экстенсивности - доля, удельный вес, часть, распределение, структура, характеризуют явления или среды на составные части, его внутреннюю структуру или отношение частей к целому, выраженное в процентах.
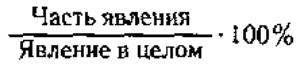
Например, распределение больных по полу, возрасту, диагнозу.
Показатели интенсивности – частота, встречаемость, характеризует частоту явления в свойственной для него среде, за определенный промежуток времени, выраженное в процентах, промиллях, продецимиллях. При их вычислении необходимо знать две статистические совокупности – среду и явление. Среда проецирует явление. Показатели рассчитываются на основание 100, 1000, 10 000 в зависимости от распространенности явления.
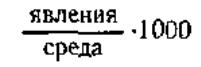
Например, рождаемость, смертность, заболеваемость.
Показатели соотношения характеризуют частоту явления в НЕсвойственной для него среде.
Например, число коек на 1000 населения.
Метод стандартизации используется в случаях, когда необходимо устранить влияние среды на уровень показателя. Искусственное выравнивание позволяет вычленить влияние анализируемого фактора. Выделяют прямой метод, когда известен состав среды и явление, косвенный – когда неизвестен или недостоверны величины, хар-е явление), обратный(Кериджа) – неизвестен состав среды.
Этапы самого распространенного из них Прямого Метода Стандартизации:
расчет показателей
выбор стандарта (чаще всего, одна из сравниваемых сред)
расчет ожидаемых чисел
расчет стандартизированного коэффициента и анализ
Может использоваться при сравнении не только показателей разных ЛПУ, но и одного и того же за разные годы для оценки динамики.
6. Понятие о здоровье населения. Уровни оценки. Группы здоровья. Факторы. (Фатя)
Здоровье (ВОЗ) – состояние полного физического, духовного и социального благополучия, а не только отсутствие физических дефектов.
Региональное здоровье – медико-демографическая и социальная категория, отражающая физическое и психическое, а также социальное благополучие людей, осуществляющих свою жизнедеятельность в рамках определенных социальных общностей.
Общественное здоровье – медико-социальный ресурс и потенциал общества, способствующий обеспечению национальной безопасности.
При оценке здоровья целесообразно выделять четыре уровня:
-первый – здоровье отдельного человека – индивидуальное здоровье;
-второй – здоровье социальных и этнических групп – групповое здоровье;
-третий – здоровье населения административных территорий – региональное здоровье;
-четвертый – здоровье популяции, общества в целом – общественное здоровье.
Критерии здоровья:
- равновесие
- благополучие
- адаптируемость
- вероятность перехода между различными состояниями организма
- гармоничность функций
- способность функционировать
Факторы риска – потенциально опасные для здоровья, факторы поведенческого, биологического, генетического, экологического, социального характера, окружающей и производственной среды, повышающие вероятность развития заболеваний, их прогрессирования и неблагоприятного исхода.
социально-экономические факторы
социально-биологические
экологические и природно-климатические
организацтонные или медицинские факторы
Роль социально-экономических факторов:
1. Отчисление валового национального продукта на здравоохранение.
2. Обеспеченность лекарствами на 1 человека
550$ в Японии на одного человека и средняя продолжительность жизни там 83 года, а в Сьерра-Леоне 3$ на 1го и средняя продолжительность жизни там 39 лет.
Показатели здоровья:
Демографические
Показатели физического развития
Показатели заболеваемости
Демографические показатели ( Статика, Динамика)
Статика – численный состав населения на определенный момент времени. К примеру, переписи населения.
-численность населения
-пол и возраст
-место жительства
-социальное положение
-семейное положение
Прогрессивный тип населения – населения в возрасте 0-14 больше, чем 50 и более.
Регрессивный тип – 50 лет и старше больше, чем детей.
Стационарный тип - дети=люди 50 и старше.
Динамика – движение и изменение количества населения.
Естественное движение населения – рождаемость, смертность, естественный прирост, младенческая смертность, ожидаемая продолжительность предстоящей жизни.
Механическое:
А) внутреннее – сезонное, маятниковое, плановое, вынужденное
Б) внешнее – эмиграция(по полит., личн причинам), иммиграция(по собств желанию)
Показатели физического развития
антропометрические
-соматометрические
-остеометрические
-краниометрические
2) антропоскопические
3) физиометрические
Показатели заболеваемости
Общая заболеваемость
![]()
![]()
Заболеваемость по данным медосмотров
Кто медосматривается? 3 группы:
-работники, имеющие контакт с профвредностями
-работники пищ.пром-ти, детских учр-й, провер-е на бинфекц заб-я и бациллоносительство.
-дети всех возрастов, рабочие-подростки, студенты.
Инфекционная заболеваемость
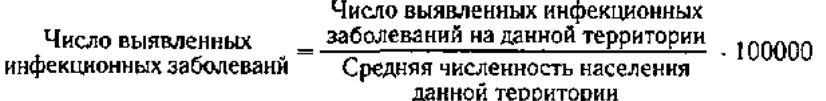
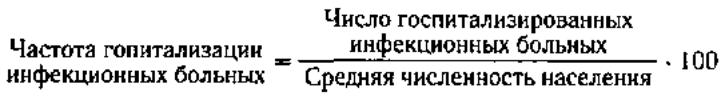
заболеваемость важнейшими неэпидемическими заболеваниями
заболеваемость с временной утратой трудоспособности

![]()
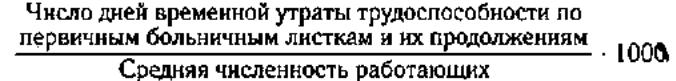
госпитализированная заболеваемость
![]()
инвалидность населения
МКБ – система группировки болезней и патологических состояний, отражающая современный этап развития медицинской науки. 21 класс всего.Анна Алексеевна говорила, что надо знать хотя бы несколько:
Неифекционные и паразитарные болезни
Новообразования
Болезни крови, кроветворных органов, отдельные нарушения с вовлечением иммунного механизма
Болезни эндокринной системы
IX. Болезни системы кровообращения
X. Болезни органов дыхания
XI. Болезни органов пищеварения
7. Демография. Статика населения. Методы изучения. Ситуация в РФ. (Макс К)
Демография — наука о закономерностях воспроизводства населения, о зависимости его характера от социально-экономических, природных условий, миграции, изучающая численность, территориальное размещение и состав населения, их изменения, причины и следствия этих изменений и дающая рекомендации по их улучшению.
Население — совокупность людей, объединенных общностью проживания в пределах той или иной страны или части ее территории (области, края, района, города), группы стран, всего мира.
На стыке общей демографии и социальной — медицинская демография — наука, изучающая многочисленные связи человеческой популяции с соц-ми и природными факторами, которые оказывают влияние на здоровье населения и тенденции его изменения.
Изучение демографии в двух направлениях:
Статистика населения — численный состав населения на определенный (критический момент времени. Состав населения изучается по ряду признаков - пол, возраст, соц группы, профессия и занятие, сем положение, национальность, язык, культ уровень, грамотность, образование, место жительства, географич размещение и плотность населения.
Динамика населения — движение и изменение численности населения. Может происходить из-за механического движения (под влиянием миграционных процессов) и естественного движения (рождаемость и смертность).Показатели естественного движения : рождаемость, смертность, естественный прирост населения.
Статистика населения.
Перепись населения — основной источник инфы для статистики. Первая перепись по научн принципам — Бельгия 1846. Россия — 1897.
При переписи: учет численности населения, проводят соц-демографические обследования (следим за изменениями в составе населения страны, получаем данные для перспективного планирования экономического и соц развития, изучаем состояние здоровья населения и планируем различные службы здравоохранения).
Текущая оценка численности населения производится на основании итогов последней переписи, к которым ежегодно прибавляются числа родившихся и прибывших на данную территорию и вычитаются числа умерших и выбывших с данной территории. При этом учитываются изменения численности населения в результате административно-территориальных преобразований. Текущие оценки численности населения уточняются на основании итогов очередной переписи.
К имеющемуся населению относятся лица, находящиеся на момент переписи на данной территории, включая временно проживающих. К постоянному населению относятся лица постоянно проживающие на данной территории, включая временно отсутствующих. Среднегодовая численность населения рассчитывается как среднее арифметическое из численности на начало и конец соответствующего года по результатам текущих оценок и используется при расчетах показателей воспроизводства населения.
На основании расчета удельного веса лица в возрасте 0-14, 15-49, 50 лет и более определяется возрастной тип населения.
Прогрессивный — в котором доля детей в возрасте 0-14 лет превышает доля населения в возрасте 60 лет и старше.
Регрессивный - в котором доля лиц в возрасте 60 лет и старше, превышает долю детского населения.
Стационарный — в котором доля детей равна доле лиц в возрасте 60 лет и старше. Прогрессивный тип народонаселения обеспечивает дальнейшее увеличение численности населения, регрессивный тип угрожает нации вымиранием ( постарение — когда лиц старше 60 лет более 12%).
Показатели, характеризующие статику населения, имеют важное значение в практической охране здоровья. Они необходимы для:
- Расчета показателей естественного движения населения;
- Планирование всей системы здравоохранения;
- Расчета потребности в амбулаторно-поликлинической и стационарной помощи, как общей, так и специализированной;
- Определение необходимого количества средств, выделяемых бюджетом на здравоохранение;
- Расчета количественных показателей, характеризующих деятельность органов и учреждений здравоохранения;
- Организации противоэпидемической работы.
Методы изучения.
Основными демографическими процессами являются рождаемость, смертность и миграция.
Решение многих демографических задач требует использования системы методов, среди которых основное место занимают статистические и математические методы, также в последнее время всё чаще применяются социологические методы. Исследовать закономерности изменения в населении можно только на примере множества лиц. Сбор информации возможен четырьмя способами:
Переписи населения;
Текущий учет естественного движения населения;
Текущие регистры населения (списки, картотеки);
Выборочные и специальные обследования (например ВЦИОМ)
Для изучения демографических процессов используются статистические исследования динамики, индексный, выборочный, балансовый и графический методы. Также широко используется математическое моделирование, абстрактное математическое моделирование, графические, картографические методы. Основным инструментом демографического анализа является описательная статистика населения по полу, возрасту, занятиям, с помощью которой имеется возможность отслеживать показатели естественного движения населения.
Ситуация в РФ.
Согласно ежегодному Докладу Фонда ООН в области народонаселения за 2011 год, в России имеет место демографический кризис.
Суммарный коэффициент рождаемости составил - 1,539,
Рождаемость (число родившихся на 1000 человек населения) — 12,6 (в 2012 — 13,3)
Ожидаемая продолжительность жизни — 68,9,
Естественный прирост населения (на 1000 человек населения, знак (-) означает естественную убыль населения) - -0,9 (в 2012 — 0,0),
Смертность (число умерших на 1000 человек населения) - 13,5 (в 2012 — 13,3)
По переписи 2010 численность постоянного населения Российской Федерации составила
142 905 200 Человек.
Уровень преждевременной смертности в 2 — 4 раза чем в развитых странах Европы.
8. Виды движения населения. Виды миграции. Показатели. Влияние на здоровье. (Макс К)
Виды движения населения.
Численность населения может изменяться из-за:
Механического движения (миграция)
Естественного движения (рождаемость, смертность, естественный прирост, младенческая смертность, ожидаемая продолжительность жизни.
Виды миграции:
Миграция населения (лат.migratio— переселение)— перемещение людей из одного региона (страны, мира) в другой, в ряде случаев большими группами и на большие расстояния. Люди, совершающие миграцию, называются мигрантами.
а) Внутренняя
Сезонная
Маятниковая (населения из одного населённого пункта (места жительства) в другой — на работу или учёбу и обратно.)
Плановая
Вынужденная
б) Внешняя
Эмиграция
Иммиграция
Показатели.
Число прибывших (выбывших) на 1000 населения (Н) —
Число Лиц Въехавших (Выехавших) На Административную Территорию /// Среднегодовая Численность Населения.
Миграционный прирост = Число прибывших — Число выбывших. (может рассчитывается как в абсолютных, так и относительных величинах).
Коэффициент эффективности -
Миграционный Прирост /// * 100% Сумма Прибывших и Выбывших
Влияние на здоровье:
— процесс урбанизации (процесс повышения роли городов в развитии общества ) изменяет экологическую обстановку, требует пересмотра плановых нормативов медицинской помощи, изменения сети медицинских учреждений, изменяет структуру заболеваемости и смертности населения, влияет на эпидемическую обстановку региона, ведет к изменениям в процессе рождаемости;
— маятниковая миграция увеличивает число контактов, способствующих распространению инфекционных заболеваний, ведет к росту стрессовых ситуаций, травматизма;
— сезонная миграция ведет к неравномерной сезонной нагрузке учреждений здравоохранения, влияет на показатели здоровья населения;
— показатели здоровья мигрантов существенно отличаются от показателей здоровья коренного населения.
9. Показатели физического развития. Их тенденции. (Котов)
Физическое развитие – комплекс морфологических и функциональных свойств организма, определяющих массу, плотность, форму тела, структурно-механические качества и выражающихся запасом его физических сил.
На уровень физического развития влияет комплекс социально-биологических, медико-социальных, организационных, природно-климатических факторов.
Основными признаками физического развития являются:
Антропометрические, т.е. основанные на изменении размеров тела, скелета человека и включающие : соматометрические (размеры тела и его частей); остеометрические (размер скелета и его частей); краниометрические (размеры черепа);
Антропоскопические (описание тела в целом и его частей): развитие жирового слоя, мускулатуры, форма грудной клетки, спины, живота, ног, пигментация и т.д.
Физиометрические признаки, т.е. признаки, которые определяют физиологическое состояние, функциональные возможности организма. Измеряются с помощью спирографа (ЖЕЛ); динамометра (мышечная сила кистей рук) и т.д.
Антропометрические показатели используются для контроля за физическим развитием детей и оценки эффективности проводимых оздоровительных мероприятий. В статистике ряд антропометрических показателей являются важнейшими критериями для определения таких понятий, как “мертворожденность”, “недоношенность”. Нарушения физического развития могут свидетельствовать о неблагоприятных условиях и образе жизни ребенка и должны являться одним из критериев для определения уровня социального риска семьи, выделения социального неблагополучия семей, требующих мер медико-социального воздействия.
Изучение физического развития включает в себя: 1) изучение физического развития и его закономерностей в различных возрастно-половых группах населения и сдвигов за определенные промежутки времени; 2) динамическое наблюдение за физическим развитием и здоровьем в одних и тех же коллективах; 3) разработку мер региональных возрастно-половых стандартов для индивидуальной и групповой оценки физического развития.
Для изучения физического развития применяются генерализирующий и индивидуализирующий методы наблюдения. Генерализирующий – за группой детей, где индивидуальные данные суммируются и при обработке получают средние данные. Индивидуализирующий – длительное наблюдение за отдельным ребенком.
10. Виды и методы изучения заболеваемости населения. Их преимущества и недостатки.(Федя)
Заболеваемость - показ-ль, хар-ий распростр-ть , структуру и динамику зарег-ых болезней среди нас. в целом и отд. его группах (возрастных, пол-ых, территор-х, профес-ых и т.д.) и служащий одним из критериев оценки работы врача мед учр, орг. здрав-я.
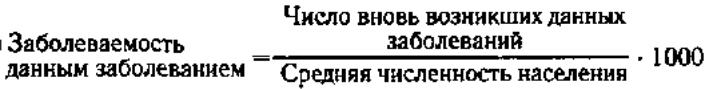
3 осн вида заб.: 1) Первичн. заб. - совокупность новых, нигде ранее не учтён. и впервые в данном году выявлен. среди нас. заб. По терминологии Минздрава - это общая впервые выявлен. заб-ть (по стат талонам уточнённых диагнозов со знаком "+"). формула:(число вновь возникших заб х1000)/средн. числ. нас. 2) Первичная общ. заб. - это первичная заб. + заб, выявлен. в прошлом, по поводу кот. впервые обратились в данном году. Форм-а: (число имеющихся у нас заб за год х1000)/средн. числ. нас-ия. 3)Распростарнённость - общ заб, или болезненность - совокупность всех имеющихся среди нас. заб, впервые выявлен. как в данном, так и в предыдущие годы. По сущ, это накопленная заб, т.е. все случаи зарег. заб за ряд лет.
Методы изучения: сплошной и выборочный(более экономичный) Сплошной-основан на сводке отчетных данных текущего учета по всем леч. учр. Выборочный позволяет получить важнейшие соц-гигиен хар-ки: изучается заб различных соц групп нас по полу, возрасту, в зависимости от различных факторов, условия и образа жизни. Выделяются группы, включающие детей, подростков, студентов, школьников, рабочих, а также больных с определёнными нозологическими формами (серлечно-сосудистые, травмы и др.)
источники инф-ии о заболеваемости: основные: обращаемость, мед. осмотры. Доп: по причинам смерти, по данным комплексных соц-гигиен. и клин-соц исслед-ий, по данным исслед-ий причин инвалидности
Изучение заб по обращ-ти: изучение всех случаев заб, с кот. нас. обратилось за мед помощью. Учёт ведётся на основании "стат.талона амбулат. пац-та". Не отражает истинную картину сост. здоровья нас, так как полностью зависит от обращ-ти населения, квалификации врачей. Имеет в территор-ых учр. огранич. значение, важное для орг. и планирования деят-ти ЛПУ.
По данным мед осмотров - наиб. полная инф-ия. Мед осмотры могут быть предварительными, периодич. и целевыми. Наиболее точн и полн данные о заб.
по данным о причинах смерти - выявл. латентные заб., не диагност-ые при жизни, маскирующиеся заболевания (при несоответствии клинического и посмертного диагнозов).
На полноту выявления заболеваний влияют:1) полнота обращ-ти нас. в леч.учр. - опред-ся удаленностью, наличием транспортных связей, нуждаемости в больничном, налич. самолечения, модой на диагнозы. 2) полнота учета выявления заб. 3) оснащенность леч. учр. диагност-ой аппаратурой и квалифиц-ыми кадрами. 4) возможность обращ. пац-в в негос. учр.5) квалификация и добросовестность врача 6) организация профосмотров
11. Заболеваемость по обращаемости. Виды, порядок изучения, тенденции. (Федя)
не отражает истин. картину сост. здоровья нас., так как полностью зависит от обращ. нас., кот. зависит от доступности мед помощи, мед активности нас., и др. факторов.
Виды: 1)общ. заб. 2) инфекц. заб. 3) заб важнейшими неэпедем болезнями(туберкулёз, венерич заб, злокач опухоли, психич бол.. требуется дисп учёт) 4) заб с временной утратой трудоспособности(ВУТ) 5)госпитализированная заб.
Общая заб. ед. учёта - первое обращ. к врачу по поводу данного заб в данном календарном году. Остр заб регестрируются каждый раз, Хрон - 1 раз в году(без учёта обострений) с 97го года внедряется "методика учёта заб по законченному случаю поликлин обслуж. В основе - талон амбулат пац. Закончен. случай - объём леч-диагност и реабилитац мероприятий в рез которых наступает выздоровление, ремиссия, смерть или больной направляется в больницы, либо в спец. мед. учр. Обработка талона амб пац позволяет осущ-ть: учёт и формирование регистра нас., обслуживаемого амбулат-поликлин учр; сбор и формир-е статист-ой инф-ии по законч. случаю, оказанным мед услугам, временной нетрудоспособности, фарм. средствам и изделиям мед назначения, выписанным льготным кат. граждан; учёт и ведение страх. полиса мед ОМС; систему расчётов за оказанную мед помощь.
осн. показатели общей заболеваемости:
1. первичн. заб-ть: (число вновь возникших заб *1000)/средняя численность нас
2. распространённость (болезненность): (число имевшихся у населения заб за год *1000)/средн. числ. нас.
3. заб отд. возрастн. групп: (число вновь возникших заб у данной гр*1000)/числ данной гр.
4. заб-ть данным заб-ем: (число возникших данных заб*1000)/ср. числ. нас.
5. Структура заб: число всех вновь возникших заб - 100%, число сс заб - х%, число заб ДС - у% и т.д.
6. средняя длит-ть заб: число дней леч-я больных с данным заб/число случаев данного заб.
Инфекц. заб. Инфекц., о кот. необходимо оповещать органы ГСЭН делятся на: 1)карантинные инфекции (чума, холера, нат. оспа) 2) туберкулёз, сифилис, гонорея 3) заб, о которыз леч-проф учр представляет только суммарную инф-ю в ГСЭН (грипп, ОРВИ) 4) заб, о каждом случае кот. делаются сообщения в местн. орг СЭН с приведением детальных сведений о заб-нии (брюшн тиф, паратифы, полиомиелит и др.)
Осн показатели инфекц заб:
1) число выявленных инфекц заб: (число выявл. инфекц заб на данной территории*100 000)/средняя числ-ть нас. данной терр.
2) частота госпитализации инфекц больных: (число госп инфекц больных*100)/средн числ нас
3) охват инфекц больных госпитализацией: (число госп инфекц больных*100)/число выявленных инфекц больных
4) очаговость: (число выявленных инфекц больных данным заб*100)/число очагов данного заб
заб с ВУТ (врем утрат трудоспособ-ти)
2 сист учтёта заб с ВУТ: а) сигнальн сист - выписав больничн лист врач сообщает об этом на место работы пациента (сложно выполним) б) сист последующ учёто - по окончании заб листок нетрудоспособн сдаётся админ-ии предприятия (наиб распространён)
Показатели заб с ВУТ: 1) число случаев ВУТ на 1000 раб-их: (число случ ВУТ по первичным больничным листкам и их продолжениям*1000)/среднее число раб-их
2) число дней ВУТ на 1000 раб-их: (число дней ВУТ по первичн больничн листкам и их продолжениям*1000)/средн число раб-их
3) средн продолжит 1 случая: число дней нетрудоспособн/средн число случаев нетруд-ти
Госпитализированная заб-ть. Еденица учёта - случай госпитализации. док-т - Статистич карта выбывшего из стационара.
Осн показатель - частота госпитализации: )число госпитализированных за год*1000)/средн числ. нас.
В среднем на каждого человека приходится 3 заб в год. Самые высокие показатели заб-ти по обращ-ти у детей, ниже - у подростков, ещё ниже - у взрослых
12. Методика изучения и расчета показателей естественного движения. Факторы. (Федя)
13.Понятие о профилактике. Виды. Формы и методы санитарно-гигиенического воспитания населения. (Журавский)
Профилактика – действия, направленные на уменьшение вероятности возникновения заболевания или нарушения, прерывание или замедление прогрессирования заболевания, уменьшение вероятности нетрудоспособности.П включает: медицинские, сан-технические, гигиенич и соц-экономич мероприятия. Виды 1:
индивидуальная, групповая, классовая(популяционная). Виды 2: первичная и вторичная. Первичная – предупреждение заболеваний, факторов риска (вакцинация, режим труда, рац питание, физкультура, окр среда, нац проект Здоровье: укрепление АПУ, готовить ВОПов, повышение мотивации врачей, создание усл-ий, дополнит диспансериз рабочих, открыты Центры Здоровья, где проводятся скрининговые тесты и раннее выявления заб-ий) Вторичная – устранение выраженных факторов риска, кот приводят к возникновению, обострению или прогрессированию заб-я (диспансеризация, школы здоровья, медосмотры, профилактическое лечение), а также проведение реабилитации пац-тов(соц, трудовая, психологич, мед реабилитация). Диспансеризация – динамическое наблюдение за определенной группой населения, осуществляемое лечебными учреждениями в целях своевременной диагностики, лечения и профилактики заболеваний. Этапы: 1. перепись населения(знакомство с участком); 2. Выявление больных(определение групп здоровья) Группы здоровья: I – здоровые, II – длит ремиссия, частые острые заб-я, IIIа – компенсиров хрон заб-е, IIIб-субкомпенсировано, IIIв – декомпенсир. 3. Оформление пациентов, динамическое наблюдение. 4. Лечение, реабилитация, профилактика 5. Оценка эффективности. Для анализа диспансерной работы используют три группы показателей:
Показатели охвата (частоты) диспансерным наблюдением
показатели частоты охвата диспансерным наблюдением
показатели структуры охвата диспансерным наблюдением
Показатели качеcтва диспансерного наблюдения
Показатели эффективности диспансерного наблюдения
Формы и методы санпросвет раб: Методы: устный, печатный, наглядный, комбинировнный. Формы: инструменты, плакаты, видеоролики, презентации, буклеты, теле-,радиообращение.
Формы метода: 1. Устный метод: лекция, выступление, беседа, вечер вопросов, дискуссия, викторина, конференция 2. Печатный: брошюра, буклет, журнал, статья, календарь, листовка, лозунг, стенгазета. 3. Наглядный: плакат, рисунок, чертеж, диаграмма, презентация, фотки, видоролик, фильм, муляж, макропрепарат гайвора, микропрепарат цинза, 4. Комбинированный: выставка, праздник здоровья, агитбригады, реклама.
14. Структура и показатели работы городской поликлиники. (Журавский)
АПУ- многопроф ЛПУ, оказыв высококвалиф медпомощь в амбулат усл-ях и на дому, оказыв профилактику населению. Структура: 1. Руководство 2. Админ-хоз часть. 3. Регистратура 4. Каб статистики 5. Отд профилактики 6. Леч-проф отд(тер, хир, офтальмо, урол, инфекционист, лор) 7. диагностич отд (луч, фзт, эндоскопич, лфк, проц каб) 8.стомат 9. травма 10. дневной стационар. 11. центр амбулаторной хирургии 12. скорая помощь
Показатели:
Обеспеченность населения поликлинич помощью=
число посещений лпу/число обслуж насел. (в норме=9), зависит от заб-ти и доступности
Средняя численность насел на участке=число обслуж насел/число участков
участк тер – 1700 чел, ВОП – 1500, семейный врач – 1200, педиатр-800
Участковость=число посещений терапевта жителями участка/общее число посещений терапевта *100% (80-90%, изменения зависят от неукомплектованности штатов, отпусков, плохой работы регистратуры)
Нагрузка врача= число приемов врача(на дому, в апу) / число часов раб терапевта (должен быть 5-в апу, 2 на дому)
повторность амбулат приема= повторные/первичные посещения
заболеваемость населения: впервые выявл заб-я/среднегод числ насел *1000
болезненность населения=все зарегистр забол/среднегод числ насел *1000
15. Сеть амбулаторно-поликлинических учреждений, их значение. Роль стационарзамещающих технологий. (Журавский)
К АПУ относят: пол-ки, амбулатории, ФАПы, косметологич лечебницы, конс-диагн центры, восстановит лечебницы, женск конс, диспансеры, МСЧ, амбулат на ж/д транспорте
Виды пол-к: городская, центр районная, стомат, конс-диагн, психотерапевтич, физиотерапевтич, восст лечения.
Значение: 1. террит-участк принцип обслуживания(на каждом уч-ке – врач-терапевт и м/с), +: осведомленность о населении, демографич ситуации, заболеваемости и т.д. 2. Оказание высокоспециализированной медпомощи в апу и на дому. 3. профилактич мероприятия 4. оказание первой и скорой помощи больным 5. АПУ – учреждение первого контакта(первичное звено) 6. Обеспечение преемственности амбулат и стационарного лечения 7. Диспансеризация, центры здоровья – направлены на раннее выявление заб-ий 8. противоэпидемич мероприятия(прививки, контроль эпид сит) 9. экспертиза ВУТ 10. направление в стационар и санаторий, ведение больных после стац леч, реабилитация.(долечивание на дому, разгрузка стационаров легкими больными)
В состав по-к могут входить: дневной стационар,амбулат хирургия, неотложная помощь, стационар на дому.
Дневной стационар: проведение лечебных(подбор адекватной терапии, компл курсовое лечение, экспертиза сост здоровья, наблюдение после диагн-леч процедур), диагностич, профил и реабилатац мероприятий в апу. имеется коечный фонд разной мощности. Является самой массовой стационар-замещающей технологией.
Стационар на дому: на базе любых лпу, оказание квалиф помощи больным, нужд в стац лечении, если его состояние позволяет оказать уход на дому. Методы: 1. Централизованный: выделяют терапевта и м/с, обслужив 12-14 пац в день.
2. Децентрализ: осущ терапевтом, ВОПом. наиболее целесообразный метод.
Центр амбулаторной хирургии(ЦАХ) – 1. центры плановой хир с дневным хир стац
2. специализир хирургия с дневным стац. 3. многопроф центры спец амб хир с дневн стац. Значение: сокращение сроков плановой операции, освобожд коек в стац, экономия на лечении, эффект диспансеризация. Задачи: отбор насел, оперативн и конс леч,реабилитация, разработка и внедрение прогрессивных методов лечения, диагностики хир больных., консультации в апу, подготовка кадров.
16. Содержание участкового метода обслуживания. Преимущества и недостатки. Показатели, его характеризующие. Врач общей практики и семейный врач. (Саша М.)
Основным принципом организации работы поликлиники является участковый принцип оказания медицинской помощи, который заключается в том, что территория, обслуживаемая поликлиникой, делится на территориальные участки, исходя из численности населения на участке в 1700 человек (до 2000 человек). К каждому участку прикрепляются определенный врач-терапевт и медицинская сестра, которые оказывать лечебно-профилактическую помощь жителям своего участка.
Задачи участкового врача-терапевта:
Оказание квалифицированной и своевременно медицинской помощи
Организация и проведение профилактических мероприятий среди населения своего участка
Снижение заболеваемости и смертности населения на закрепленном участке
Экстренная медицинская помощь, обратившимся больным
Своевременная госпитализация больных
Консультация больных в необходимых случаях у специалистов
Использование в своей работе современных методов лечения,профилактики и диагностики больных
Экспертиза временной нетрудоспособности
Диспансерное наблюдение
Профилактические осмотры
Раннее выявление,диагностика и лечение инфекционных заболеваний
Экспертиза трудоспособности
Медицинское обслуживание больных на дому
Профилактическая работа на участке
Приказ Минздравсоцразвития РФ от 19.04.2007 № 282 "Об утверждении критериев оценки эффективности деятельности врача-терапевта участкового"
Участковый принцип дает возможность лечащему врачу лучше знать свой участок, условия труда и быта своего населения, выявлять часто и длительно болеющих, знать своих пациентов, проводить не только лечебные, но и профилактические мероприятия, лучше бороться с возникновением и распространением заразных болезней. Участковый врач делается, таким образом, «домашним» врачом, другом семьи. Знание своего участка и его жителей дает возможность лучше распознать и лечить больных.Соблюдение участкового принципа повышает ответственность врача за судьбу больных и в конечном счете определяет эффективность работы поликлиники.Постарение населения, рост хронических заболеваний, дифференциация и специализация медицинской помощи вызвали необходимость распространять участковый принцип на работу и врачей других специальностей. Каждому терапевтическому отделению придаются врачи: хирург, невропатолог, отоларинголог и окулист.Этот метод получил название бригадного, когда указанные специалисты стали обслуживать больных в поликлинике и на дому с определенных терапевтических участков. Все члены бригады оперативно подчинены заведующему терапевтическим отделением, а заведующие специализированными отделениями осуществляют в отношении своих подчиненных лечебно- консультативные функции и общее организационно-методическое руководство.
Работа каждого отделения-бригады организуется таким образом, что все ее члены работают в одни и те же часы. Врачи более «узких» специальностей, равно как и участковые терапевты отделения, оказывают медицинскую помощь населению прикрепленных участков как в поликлинике, так и на дому.Опыт показал, что при организации работы поликлиники по бригадно-территориальному принципу возрастает роль терапевта в процессе медицинского обслуживания, усиливаются контакты между врачами разных специальностей по вопросам диагностики, лечения, экспертизы трудоспособности и диспансеризации.Работа участкового врача-терапевта осуществляется по графику, утвержденному заведующим отделением иди руководителем учреждения. Составление графика работы участковых терапевтов является важным организационным мероприятием. Рационально составленный график работы позволяет повысить доступность участкового врача-терапевта для населения своего участка, в частности обеспечить высокую степень соблюдения участковости в обслуживании населения. В графике работы должны быть предусмотрены фиксированные часы амбулаторного приема больных, помощь на дому, профилактическая и другая работа.Как показала практика работы поликлиник, наиболее удобным для населения является такой график, при котором врач поочередно работает в разные часы дня и в разные дни недели.Важный разделом работы участкового терапевта является прием пациентов в поликлинике. Каждое посещение больным врача необходимо в пределах существующих возможностей сделать исчерпывающим и законченным. Повторные назначения на прием должны исходить исключительно из медицинских показаний. Серьезного внимания заслуживают лица, многократно болеющие в течение года. Необходимо также внимательно проводить обследование, тщательно и своевременно лечить больных с острыми заболеваниями, так как это является залогом предупреждения целого ряда хронических заболеваний.Большое место в деятельности врача — участкового терапевта занимает медицинское обслуживание больных на дому. В среднем затраты времени участкового врача при оказании помощи на дому должны составлять 30—40 мин на одно посещение.Участковый врач обязан обеспечить раннее выявление заболеваний и своевременное оказание квалифицированной лечебной помощи населению участка как в поликлинике, так и на дому; посещать больных на дому в день поступления вызова, обеспечить систематическое, динамическое наблюдение, активное лечение больных до их выздоровления или госпитализации.В домашних условиях труднее, чем в поликлинике или стационаре, провести диагностическое исследование, тем более почти 2 /3 вызовов осуществляется к больным пожилого возраста. Осмотрев на дому больного по вызову, участковый врач в последующем (по мере необходимости) должен посещать больного по своей инициативе. Организация повторных посещений больного при одном и том же заболевании является важным моментом, в известной мере характеризующим качество медицинской помощи на дому.Повторный визит должен осуществляться без повторного вызова. Повторные (активные) посещения, выполняемые по инициативе лечащего врача — признак правильно организованной медицинской помощи на дому.Важным помощником участкового врача-терапевта является участковая медицинская сестра. На каждую должность участкового терапевта устанавливается 1,5 должности участковой медицинской сестры.Целесообразно, чтобы с терапевтом работала постоянно одна и та же медицинская сестра. Прежде всего она помогает врачу при амбулаторном приеме, ей отводится большая роль в организации наблюдения за больными на дому и выполнения назначений врача.Медицинская сестра должна приходить на работу на 20—30 мин раньше врача. За это время ей необходимо подготовить рабочее место, проверить поступление медицинских карт из регистратуры, наличие всей необходимой документации, выявить нуждающихся в первоочередном приеме, измерить у больных температуру, артериальное, давление (если это не было сделано в кабинете доврачебного приема) и т.д. Все эти мероприятия необходимо провести для того, чтобы врач, не теряя времени, сразу же начал прием. Приоритет широких со-циально-профилактических мероприятий для увеличения средней продолжительности жизни населения, усиление внимания к здоровому человеку с тем, чтобы предотвратить возникновение у него заболеваний, особо поднимет роль участкового врача в общей системе мер профилактики. Участковый врач первым сталкивается с заболевшим человеком, он должен знать не только настоящее, но и прошлое больного, объектом его заботы и деятельности должен являться не только больной, но и здоровый человек, условия его жизни и труда. Он должен выступать проводником профилактики в широком смысле слова, нести гигиенические знания в конкретную семью, рекомендовать их применительно к конкретному человеку, его работе, характеру питания и отдыха. Участковый врач-терапевт во многом должен предопределить и характер гигиенического поведения человека. Ему следует обратить внимание на, так называемые, контингенты повышенного риска в возрасте 30—50 лет, так как именно в этом возрасте, особенно мужчины, не всегда обращаются за медицинской помощью при отсутствии острых симптомов хронического заболевания. Участковый врач должен заниматься активным выявлением таких больных.Для успешного предупреждения заболеваний участковый врач в современных условиях должен осуществлять медицинское наблюдение за всей семьей, бороться с наиболее распространенными хроническими болезнями, первичное предупреждение которых должно начинаться с детских лет,воздействовать на факторы риска, корректировать отдельные элементы образа жизни всех членов семьи. Поэтому особое внимание в санитарно-просветительной работе следует уделить борьбе с гипокинезией, перееданием, курением, избыточной лекарственной терапией, устранению вредного влияния стрессов и т.д. Участковый врач должен уметь влиять на формирование семейных отношений.Ответственным разделом работы врача поликлиники любой специальности, особенно участкового врача-терапевта, является направление и подготовка больного к госпитализации. В этом случае участковый врач обязан назначить больному лабораторные, рентгенологические и другие исследования, а также провести соответствующее подготовительное лечение, проконсультировать больного у заведующего терапевтическим отделением, а если необходимо, то и у врачей других специальностей. Результаты анализов должны быть переданы в стационар вместе с «Медицинской картой амбулаторного больного» или выписке из нее.Важным вопросом в деятельности участкового терапевта, как и других врачей поликлиники, является отбор и направление больных на санаторно-курортное лечение.
ПОКАЗАТЕЛИ ДЕЯТЕЛЬНОСТИ АМБУЛАТОРНО-ПОЛИКЛИНИЧЕСКИХ УЧРЕЖДЕНИЙ
ПОКАЗАТЕЛИ ОРГАНИЗАЦИИ ОБСЛУЖИВАНИЯ НАСЕЛЕНИЯ
В ПОЛИКЛИНИКЕ И НА ДОМУ
1. Показатель обеспеченности населения поликлиничес¬кой помощью (в расчете на 1 жителя):
Число всех посещений врачей, сделанных лицами, прожи¬вающими в районе обслуживания поликлиники / число об¬служиваемого населения.
2. Динамика посещений поликлиники:
(Число посещений поликлиники за год / число посеще¬ний поликлиники за предыдущий период) х 100%.
3. Удельный вес посещений сельских жителей в общем числе посещений поликлиники:
(Число посещений врачей поликлиники сельскими жите¬лями /число всех посещений поликлиники) х 100%.
4. Распределение посещений поликлиники по виду об¬ращений:
(Число посещений по поводу заболеваний (или профилак¬тических осмотров) / общее число всех посещений поликли¬ники) х 100%.
5. Показатель структуры посещений поликлиники по вра¬чебным специальностям:
(Число посещений в поликлинике врачей данной специ¬альности / число посещений в поликлинике врачей всех спе¬циальностей) х 100%.
6. Показатель повторности амбулаторных посещений:
(Число повторных посещений врачей / число первичных
посещений этих же врачей) х 100%.
7. Средняя численность населения на участке:
Среднегодовая численность населения, проживающего на территории обслуживания поликлиники / число участков (те¬рапевтических, педиатрических и др.).
8. Показатели нагрузки на врачебную должность (коли¬чество посещений на одну врачебную должность за день, час приема):
а) средняя дневная нагрузка врачей на приеме в поликли¬нике (на дому):
число посещений врачей, включая профилактические, в поликлинике (или на дому) за год (квартал, месяц) / (число занятых врачебных должностей на приеме (по помощи на дому) х число дней работы в году (квартал, месяц));
б) среднечасовая нагрузка врачей на приеме в поликли¬нике (на дому):
число посещений врачей в поликлинике (или на дому) за год (квартал, месяц) / число фактически отработанных врача¬ми часов на приеме в поликлинике (или на дому) за год (квар¬тал, месяц).
9. Показатели участковости:
а) участковость на приеме (для терапевтического отделе¬ния):
(число посещений жителями участка своего участкового врача / число посещений терапевтов жителями района обслу¬живания поликлиники) х 100%;
б) участковость на приеме (для участковых терапевтов):
(число посещений жителями участка своего участко¬вого врача / общее число посещений участковых врачей) х 100%;
в) участковость на дому (для терапевтического отде¬ления):
(число посещений участковыми врачами жителей своих участков на дому / число посещений терапевтами жите¬лей района обслуживания поликлиники на дому) х 100%;
г) участковость на дому (для участковых терапевтов): (число посещений участковыми врачами жителей своих
участков на дому/общее число посещений участковыми вра¬чами больных на дому) х 100%.
10. Объем помощи на дому:
(Число посещений терапевтами* больных на дому / об¬щее число посещений жителями района терапевтов в поликли¬нике и на дому) х 100%.
* Аналогично рассчитываются показатели для врачей других спе¬циальностей.
11. Активность посещений на дому:
(Число посещений на дому, выполненных врачами актив¬но / число всех посещений врачами на дому) х 100%.
Врач общей практики и семейный врач
Врач общей практики (семейный врач) — это лицензированный выпускник медицинского высшего учебного заведения, который обеспечивает индивидуальную первичную и непрерывную медицинскую помощь для отдельных лиц, семей и населения, независимо от возраста, пола или вида заболевания. Именно синтез всех этих функций характеризует врача общей практики (семейного врача). К основным требованиям, которым должен соответствовать врач общей (семейной) практики, согласно определению Всемирной Организации Здравоохранения относятся: обеспечение высокого профессионализма,активное сотрудничество с различными группами населения, использование научного прогресса и передовых достижений во всех областях деятельности по охране здоровья. В конечном итоге врач общей (семейной)практики должен содействовать достижению четырех классических целей медицины, а именно: укреплению здоровья, профилактике болезней,лечению и реабилитации.Чтобы решить эти главные задачи в процессе реформирования первичной медико-санитарной помощи, врачу общей (семейной) практики предстоит выступать в качестве:
— Лица, оказывающего медицинскую помощь. Помимо назначения курса лечения, врачи общей (семейной) практики должны учитывать и другие потребности пациента (улучшение социальных условий, охрана психического здоровья, решение семейных проблем). Они должны обеспечивать всестороннюю помощь: лечебную, профилактическую и реабилитационную, причем таким образом, чтобы медицинская помощь носила взаимодополняющий, интегрированный и непрерывный характер.
— Лица, принимающего решения. Врачи общей (семейной) практики должны принимать решения по оказанию всех видов медицинской помощи, исходя из принципа эффективности мероприятий и их финансовой оптимальности. Из всех возможных способов лечения конкретной болезни врачам общей (семейной) практики необходимо уметь выбрать наиболее приемлемый в данной ситуации, в том числе и госпитализации больного или направления его на консультацию к врачу — «узкому» специалисту.
— Просветителя-пропагандиста. Решающее влияние на сохранение здоровья оказывают такие важные факторы, как сбалансированное питание, соблюдение мер безопасности на рабочем месте, способу проведения досуга, бережное отношение к природе и т.д. Врачи общей (семейной)практики должны уметь убедить людей в том, чтобы каждый человек чувствовал ответственность за укрепление и сохранение собственного здоровья.
— Общественного лидера и организатора. Врачи общей (семейной) практики должны знать потребности и проблемы общества. Зная о зависимости здоровья от состояния окружающей среды и социального окружения, оценивая последствия каждой проблемы и риска для здоровья, врачи должны не только лечить обращающихся к ним за помощью пациентов,но и организовывать мероприятия по охране здоровья населения в обществе, которые принесут огромную пользу большому числу людей.
— Руководителя. Чтобы успешно выполнять перечисленные функции, врачам общей (семейной) практики системы здравоохранения необходимо обрести управленческие навыки. Они помогут им наладить обмен информацией для принятия правильных решений во всей системе здраво-охранения.
Согласно Приказу Министерства здравоохранения РФ №237 от 22.08.92 г. «О поэтапном переходе к организации первичной медицинской помощи населению по принципу врача общей практики (семейного врача)» (Данным приказом были введены специальность и должность врача общей практики(семейного врача), положение и квалификационная характеристика врача и медицинской сестры общей практики, типовые учебные планы и программы профессиональной подготовки специалистов.)Врач общей практики (ВОП) — это специалист с высшим медицинским образованием, имеющий юридическое право оказывать первичную многопрофильную медико-социальную помощь населению. Врач общей практики, оказывающий первичную многопрофильную медико-социальную помощь семье, независимо от возраста и пола пациента, является семейным врачом (СВ).
Врач общей практики обязан владеть в первую очередь врачебными манипуляциями терапевтического профиля, то есть уметь оказывать квалифицированную, терапевтическую помощь при распространенных заболеваниях внутренних органов и систем, а также проводить врачебные лечебно-диагностические мероприятия, то есть оказывать первую врачебную помощь при смежных заболеваниях и неотложных состояниях.Кроме того, современный врач общей практики должен владеть методами формирования здорового образа жизни семьи, неукоснительно соблюдать требования врачебной этики и деонтологии при проведении среди населения оздоровительных, профилактических и лечебно-диагностических мероприятий в амбулаторно-поликлиических условиях и на дому у пациентов, работать в сотрудничестве со службами социальной защиты.
Врач общей практики может работать один (соло-практика или одиночная), в партнерстве с другим врачом (партнерство) или с несколькими врачами (групповая практика-в таком случае доступна круглосуточная доступность медицинской помощи). Более рациональной признана организация первичной медицинской помощи по принципу групповых практик или центров здоровья. Такие центры объединяют 5—7—9 врачей, медицинских сестер, иногда социальных работников.В последнее время наблюдается тенденция именно распространения именно групповой практики. Главными причинами этого являются меньшее количество дежурств, приходящихся на каждого врача, большая возможность отдыха (отпуска), более широкие финансовые возможности для диагностики и лечения пациентов, возможности приобретения лучшего оборудования и аппаратуры, расширение возможностей для профессионального общения, взаимопомощи, учебы и т.д.
Госпитализация, а также консультации специалистов возможны только по направлению врача общей практики. Эта важная функция врача общей практики как «привратника» госпитальной системы позволяет сохранять значительный объем медицинской помощи на первичном этапе,сдерживая рост затрат на дорогостоящую, специализированную и больничную медицинскую помощь.
Среднее число пациентов,посетивших офис врача общей практики в неделю-60-70.Посещение пациентов врачом общей практики на дому,в среднем в неделю-30-40.Средняя длительность приема одного пациента,минуты-20.
17. Классификация стационаров. Их роль в системе здравоохранения. Структура и показатели работы городской больницы. Задачи приемного покоя. (Саша М.)
Классификация стационаров:
По административно-территориальному делению
Областные
Городские
Районные
Участковые
По профилям
Многопрофильные
Специализированные
По порядку госпитализации
Больницы скорой помощи
Больницы планового лечения
Смешенные
По отношению к поликлинике
Объединённые(с поликлиникой)
Необъединённые
По подчиненности
Больницы федерального подчинения
Б. регионального подчинения
Б. ведомственные
На водном транспорте(центральная, бассейновая)
На Ж/Д транспорте
Медико-санитарная часть
По составу больных
Детские
Взрослые
Родильные дома
По мощности-8 категорий(от 100 до 1000 коек)
По интенсивности лечения
Для интенсивного лечения(5-7 дней)-9%
Для лечения плановых больных(10-15 дней)-20%(бывают общего и специализированного профиля)
Для долечивания и реабилитации(15-25 дней)-22%
Медико-социальные(25-40 дней)-6%
Хосписы-5%
Роль стационара в системе здравоохранения:
Высококачественная специализированная медицинская помощь
Лечение наиболее «тяжелых» пациентов и комплексный подход к диагностике и лечению
Постоянное медицинское наблюдение за больными
Основная клиническая база для подготовки врачей
Оптимальная мощность больницы-600-800 коек,почему?
Специализация
Рациональное использование кадров,оборудования,вспомогательных служб
Экономическая выгода
Варианты строительства:централизованное,децентрализованное,смешанное.Наиболее рациональной формой больничного участка считается прямоугольник с соотношением сторон 1:2 или 2:3.Должно быть не менее двух выездов,степень озеленения 60%.
Зонирование:
Зона лечебных корпусов(стерильная зона)
Зона поликлиники и администрации
Зона хозяйственного двора
Зона зеленых насаждений
Структура больницы
Управление:
Глав.врач
Заместители
Канцелярия
Отдел статистики
Архив
Бухгалтерия
Библиотека
Плановый отдел
Лечебно-диагностические подразделения:
Приемный покой(централизвонный,децентрализованный)
Специализированные отделения
Операционный блок
Отделение реанимации
Лаборатории
Аптека
Рентгеновские отделения
Отделение функциональной диагностики
Патологоанатомические отделение
Амбулаторное отделение(консультативно-диагностическое,дневной стационар)
Хозяйственные службы(технический отдел,транспортный отдел,отдел дезинфекции,центрально-стерилизационное отделение,пищеблок,прачечная)
Структура управления стационаром:
Глав.врач
Попечительский совет(Попечительский совет работает в трех основных направлениях: (i) помогает администрации больницы улучшить ее повседневную работу, (ii) привлекает денежные средства благотворителей для нужд больницы и конкретных пациентов, (iii) работает над развитием больницы.)
Заместители глав. врача(по мед. части,по поликлинике,по клинико-экспертной работе,по родовспоможению,по медицинскому страхованию,по качеству медицинской помощи,по административно-хозяйственной работе,по специальной работе,главный бухгалтер)
Комиссии(по изучению летальных исходов,врачебная,лечебно-контрольная)
Функции больницы:
Восстановительная
Диагностика
Лечение
Реабилитация
Неотложная помощь,интенсивная терапия
Профилактическая
Проф. Инфекционных заболеваний
Хронизации
Инвалидизации
Обучающая
Научная
ПОКАЗАТЕЛИ ДЕЯТЕЛЬНОСТИ СТАЦИОНАРНЫХ УЧРЕЖДЕНИЙ ЗДРАВООХРАНЕНИЯ
1. Обеспеченность населения данной территории койка¬ми определенного профиля:
(Среднегодовое число коек данного профиля / среднего¬довая численность населения) х 10 000.
2. Сезонность госпитализации:
(Число поступивших в стационар в январе (феврале и т.д.) / число поступивших в стационар) х 100%.
3. Распределение поступивших в стационар по дням недели:
(Число поступивших в стационар в понедельник (вторник и т.д.) / число поступивших в стационар) х 100%,
4. Удельный вес госпитализированных планово и экст¬ренно:
(Число больных, поступивших в стационар планово (или по экстренным показаниям) / число поступивших больных) х 100%.
ПОКАЗАТЕЛИ ИСПОЛЬЗОВАНИЯ КОЕЧНОГО ФОНДА
1. Среднее число дней работы (занятость) койки в году:
Число койко-дней, фактически проведенных больными в стационаре (отделении) / среднегодовое число коек в стацио¬наре (отделении).
2. Средняя длительность пребывания больного на койке:
Число проведенных больными койко-дней / число выбыв¬ших больных*.
* Выбывшие из стационара - выписанные +умершие + переведенные (в другие отделения, стационары).
3. Оборот койки:
Число пролеченных больных (полусумма поступивших и выбывших) / среднегодовое число коек.
4. Показатель динамики коечного фонда:
(Число коек на начало отчетного года / число коек на ко¬нец отчетного года) х 100%.
5. Показатель освоения сметного коечного фонда:
((Число коек, фактически развернутых на конец года + число коек, свернутых на ремонт) / число сметных коек на ко¬нец года) х 100%.
6. Число проведенных койко-дней, приходящихся на 1000 человек населения:
(Число койко-дней, проведенных больными в стационаре / среднегодовая численность населения) х 1000.
НЕКОТОРЫЕ ПОКАЗАТЕЛИ КАЧЕСТВА СТАЦИОНАРНОЙ МЕДИЦИНСКОЙ ПОМОЩИ
1. Распределение больных по срокам лечения в стацио¬наре:
(Число больных с данным диагнозом, находившихся на лечении в стационаре 10 дней (11—20, 21—30,31 и более дней)
2. Повторность госпитализации в течение года:
(Число больных, госпитализированных в данном году по¬вторно / число госпитализированных) х 100%.
3. Общая летальность:
(Число умерших больных / число выбывших больных) х 100%.
4. Досуточная летальность (удельный вес умерших в пер¬вые сутки пребывания в стационаре):
(Число умерших в первые 24 часа после поступления в стационар / общее число умерших в стационаре) х 100%.
5. Летальность по отделениям (или профилям коек):
(Число умерших в данном отделении / число выбывших из данного отделения) х 100%.
6. Летальность при отдельных заболеваниях:
(Число умерших от данного заболевания / число выбыв¬ших с данным заболеванием) х 100%.
7. Частота совпадений клинических и патологоанатомических диагнозов:
(Число случаев совпадений клинических и патологоанатомических диагнозов / общее число вскрытий умерших) х 100%.
Задачи приемного покоя:
Прием больных,сортировка
Диагностика заболеваний
Регистрация,учет движения больных
Оказание неотложной помощи
Санитарная обработка
Транспорт
Справочные функции
18. Структура, основные направления работы и показатели женской консультации. (Федорова А.)
ЖК- ЛПУ диспансерного типа, оказывающие все виды амбулаторной акушерско-гинекологической помощи населению.
Структура:регистратура,кабинет акушер-гениколога, ФЗТ-кабинет,кааб психологич подготовки к родам, административно-хоз часть, процедурный каб, лаборатория, каб. стоматолога, каб. терапевта, каб. узи.
Задачи: профилактика осложнений и гинекологических заболеваний, оказание лечебной акуш-гинек помощи, оказание помощи населению по планированию семьи, гигиеническое воспитание, оказание социально-правовой помощи, внедрение современных достижений в диагностику и лечение, оказание соц-правовой помощи женщинам, обеспечение преемственности в обследовании и лечении.
Разделы работы акушер-гениколога:
1.Постановка на учет и определение сроков родов (своевременно до 12 нед) (заполняется «Индивидуальная карта беременной и родильницы» ф 111/у; при сроке 28нед «Обменная карта родильного дома, родильного отделения больницы» ).
2.Систематич наблюдение (обследование, определение группы риска, лечение соматических заболеваний) (здоровая женщина посещает ЖК в первой половине беременности один раз в мес, после 20 нед 2 раза в мес, после 32 3-4 раза в мес.; женщина д.б. осмотрена терапевтом, стоматологом и отоларингологом при первой явке и на 32 нед).
3.Дородовый патронаж (Патронажу подлежат родильницы:
— не явившиеся в консультацию через 10—12 дней после выписки из
родильного дома;
— по указанию акушерского стационара (телефонное или письменное
извещение);
— при осложненном течении послеродового периода;
— не явившиеся повторно в установленный срок.) .
4. Организация и проведение занятий в «Школах матерей». (Занятия начинаются с 15—16 недель беременности. Темы занятий: «О режиме беременной женщины», «О питании во время беременности», «Об уходе за будущим ребенком» и др)
5.Подготовка к родам (физическая с первых посещений ЖК, психопрофилактическая с 32-34нед).
6. Изучение условий труда беременных. («Врачебное заключение о переводе беременной на другую работу» (ф. 084/у). При необходимости выдает листок нетрудоспособности, который оформляется в со-
ответствии с действующей инструкцией и регистрируется в «Книге регистрации листков нетрудоспособности» (ф. 036/у)).
7. Лечебно-профилактическая помощь родильницам.
(Первое послеродовое посещение консультации женщина должна сделать не позже, чем через 10—12 дней после выписки из акушерского стационара. При нормальном течении послеродового периода женщина осматривается акушером-гинекологом вторично через 5—6 недель после родов).
8.Госпитализация (при наличии экстрагенитальной патологии до 20 нед в многопроф стационар, после 20 нед в отделение патологии беременности)
Гинекологич помощь: проф осмотр, диспансеризация, экспертиза временной нетрудоспособности, лечение и реабилитация.
ЖК строит свою работу по территориально-участковому принципу.
1. Своевременность взятия беременных под наблюдение женской кон-
сультации.
1.1. Раннее поступление:
Поступило под наблюдение женщин со сроком
беременности до 12 недель ЮОУ
Поступило под наблюдение всего беременных 0
1.2. Позднее поступление:
Поступило под наблюдение женщин со сроком
беременности 28 недель и более 100У
Поступило под наблюдение всего беременных
2. Частота ошибок в определении сроков родов:
2.1. Процент женщин, родивших ранее установленного срока на 15
дней и более:
Число женщин, родивших ранее установленного
консультацией срока на 15 дней и более 100%
Число родивших женщин, имевших дородовый отпуск
2.2. Процент женщин, родивших позже установленного консультацией
срока на 15 дней и более:
Число женщин, родивших позже установленного
консультацией срока на 15 дней и более 100%
Число родивших женщин, имевших дородовый отпуск
3. Удельный вес беременных, которые были осмотрены терапевтом:
Число беременных, которые были осмотрены терапевтом 100%
Число женщин, закончивших беременность родами,
+ абортами + выкидышами
4. Частота осложнений беременности:
Число беременных, страдавших токсикозами
второй половины беременности 100°/
Число женщин, закончивших беременность родами
+ абортами + выкидышами
5. Частота абортов
5.1. Частота абортов рассчитывается на число женщин фертильного
возраста:
Число беременных, закончивших беременность абортами,
из числа состоящих на учете в женской консультации 100%
Число женщин фертильного возраста, состоящих на учете в женской консультации
5.2. Частота абортов рассчитывается на число родов (соотношение):
Число абортов
Число родов
6. Частота использования методов контрацепций (на 1000 женщин
фертильного возраста):
Частота _ Число женщин, применяющих ВМС 100%
использования Число женщин фертильного возраста
Аналогично рассчитываются показатели по каждому методу контрацепции.
7. Структура исходов беременности:
а) удельный вес закончивших беременность родами в срок:
Число женщин, закончивших беременность родами в срок 100%
Число женщин, закончивших беременность родами + абортами + выкидышами
б) удельный вес преждевременных родов:
Число женщин, закончивших беременность абортами
Число женщин, закончивших беременность родами +абортами + выкидышами
в) удельный вес абортов:
Число женщин, закончивших беременность абортами
Число женщин, закончивших беременность родами +абортами + выкидышами
8. Антенатальная смертность:
Число умерших детей в антенатальном периоде развития(28 недель беременности и более)до родов
Общее число родившихся живыми и мертвыми
19. Организация наблюдения за беременными женщинами. Показатели, характеризующие его качество. (Грищук)
Охрана материнства и детства — это система мер государственного, общественного и частного характера, направленных на сохранение и укрепление здоровья женщин и детей, создание оптимальных условий для выполнения женщиной ее важнейшей социальной функции — рождения и воспитания здорового ребенка.
Учреждения системы охраны материнства и детства условно подразделяют на 2 группы: 1) учреждения, оказывающие акушерско-гинекологическую помощь; 2) учреждения, оказывающие лечебно-профилактическую помощь детям.
Акушерско-гипекологическая помощь населению оказывается: родильными домами (общ и спец); жен консульт (также в составе роддома, поликлин); род и гинек отд НИИ, вузов, медицинских академий последипломного образования (клиник); акуш-гинек отд многопроф гб и проч б-ц; НИИ акуш и гинек; перинат центрами; женскими консульт и гинек каб МСЧ; смотровыми каб поликлиник; консульт «Брак и семья»; мед-генет консульт; центрами планир-я семьи и репродукции; санат для берем и др учреждениями
Ведение беременных женщин:
1)Постановка на учёт
- Заполнение медицинской документации: индивидуальная карта беременной и родительницы (Ф 111у), обменная карта роддома, род. Отд, б-цы (Ф 113у, выдаётся при сроке 28 недель)
Взятие беременной под наблюдение женской консультации и определение срока родов.
2)Системное наблюдение
-явки (RW, ВПЧ, и.т.п)
-консультации
-осл-я
3)Дородовой патронаж (в быт усл-ях)
4)Подготовка к родам
5)Организация и проведение занятий в «Школах матерей». Занятия начинаются с 15—16 недель беременности.
6)Госпитализация
7)Послеродовое наблюдение (1 триместр- 1р/мес, 2- 2р/мес, 3- еженедельно)
8)Изучение условий труда беременных
Показатели:

2. Частота ошибок в определении сроков родов:
2.1. Процент женщин, родивших ранее установленного срока на 15 дней и более:






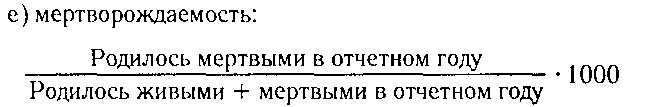
20. Структура, организация и показатели работы родильного дома. (Грищук)
Основным учреждением, оказывающим стационарную акушерско-гинекологическую помощь, является родильный дом.
Различают самостоятельные родильные дома и объединенные (имеют в своем составе женскую консультацию), а также специализированные (обслуживают женщин с отдельными видами экстрагенитальной патологии).
Родильный дом работает, в основном, по территориальному принципу, но при желании женщина имеет право сама выбрать родовспомогательное учреждение.
Стационар родильного дома, родильного отделения больницы состоит из:
приемно-смотровой блок (для каждого отделения);
физиологическое акушерское отделение (первое);
обсервационное акушерское отделение (второе);
отделение (палаты) патологии беременности;
5)палаты для новорожденных в составе каждого акушерского и отделения патологии беременности;
гинекологическое отделение;
лабораторно-диагностическое отделение.
Планировка помещений родильного дома должна обеспечивать полную изоляцию здоровых женщин, поступивших для родоразрешения, от больных; строгое соблюдение санитарно-гигиенического режима. Первое и второе акушерское и гинекологическое отделения должны быть разобщены.
Экстренная помощь в роддомах оказывается по направлению СМП, плановая госпитализация осуществляется врачом акуш-гинекологом или акушеркой.
Подлежат госпитализации в родильный дом беременные (по показаниям), роженицы, родильницы в раннем послеродовом периоде (в теч 24 ч после родов) в случае родов вне лечебного учреждения.
Для госпитализации в отделение патологии беременных женской консультацией (или др учрежд) выдается направление, выписка из «Индивидуальной карты беременной и родильницу» (ф. 111/у) и «Обменная карта родильного дома» родильного отделения больницы» (ф. 113/у) после 28 недель беременности.
При поступлении в родильный дом роженица или родильница направляется в приемно-смотровой блок, где предъявляет паспорт, направление на госпитализацию и «Обменную карту» (ф. 113/у), если она уже выдана.
На каждую женщину, поступившую в родильный дом, в приемно-смотровом блоке оформляют: «Историю родов» (ф. 096/у), производят запись в «Журнале учета приема беременных, рожениц и родильниц» (ф. 002/у) и в алфавитную книгу. Прием женщин в приемно-смотровом блоке ведет врач (в дневные часы — врачи отделений, затем — дежурные врачи) или акушерка, которая при необходимости вызывает врача.
В приемно-смотровом блоке целесообразно иметь одну комнату — фильтр и 2 смотровые комнаты.
Беременные разделяются на два потока: с нормальным течением беременности (направляются в первое акушерское отделение) и представляющие «эпидемиологическую опасность» для окружающих (направляются в обсервационное отделение).
В смотровых физиологического и обсервационного отделений проводят объективное обследование женщины, ее санитарную обработку, выдают комплект стерильного белья, берут на анализы кровь и мочу.
Из смотровой в сопровождении медицинского персонала женщина переходит в родовой блок или отделение патологии беременных. Родовой блок включает: предродовые палаты, родовые палаты, палату интенсивной терапии, детскую комнату, малую и большую операционные, санитарные помещения.
В предродовой палате женщины проводят весь первый период родов. В конце первого периода родов женщина переводится в родовую палату (родильный зал).
После выделения последа акушерка проходит в детскую комнату.
В детской комнате акушерка после мытья рук под проточной водой и их обработки проводит вторичную обработку пуповины, первичную обработку кожных покровов, взвешивание ребенка, измерение длины тела, окружностей груди и головы. К рукам ребенка привязываются браслетки, а после пеленания поверх одеяла — медальон. На них указываются: фамилия, имя, отчество, номер истории родов матери, пол ребенка, масса, рост, час и дата его рождения.
В современном родильном доме не менее 70% коек (физиологического послеродового отделения должно быть выделено для совместного пребывания матери и ребенка.
Основными критериями для выписки женщины из родильного дома являются: удовлетворительное общее состояние, нормальные: температура, частота пульса, артериальное давление, состояние желез, инволюция матки, результаты лабораторных исследований. Выписка осуществляется через специальные выписные комнаты, раздельные для родильниц из физиологического и обсервационного отделений.
Для анализа деятельности стационара родильного дома, помимо общепринятых для любого стационара показателей, целесообразно рассчитывать:
1. Показатели, характеризующие активность медицинской помощи: а) частота обезболивания родов (% медикаментозного обезболивания родов):

21. Структура, особенности организации и показатели работы детской поликлиники. (Валиев)
Детская поликлиника – ЛПУ по оказанию внебольничной помощи детям от рождения до 15 лет и учащимся образовательных учреждений независимо от возраста. Ведущая фигура – участковый врач-педиатр. На педиатрическом участке – 700 детей возрастом до 15 лет.
Структура детской поликлиники:
Фильтр с отдельным входом и изоляторы с боксами
Кабинеты врачей-педиатров и врачей узких специальностей
Кабинет здорового ребёнка
Отделение восстановительного лечения
Лечебно-диагностические кабинеты
Регистратура, гардероб и т.д.
Административно-хоз. Часть
В детской поликлинике 2 отделения: хирургическое и терапевтическое. Основные функции детской поликлиники:
Организация профилактических мероприятий
Наблюдение за новорождёнными, проф. Осмотры и диспансеризация детей (3 месяца, 6 месяцев, год, 3 года)
Проведение профилактических прививок в установленные сроки
Проведение лекций, бесед, конференций для молодых родителей
Лечебно-консультативная помощь детям на дому и в поликлинике
Противоэпидемические мероприятия
Лечебно-профилактическая работа в детских организованных коллективах
(по семинару – 3 функции: лечебно-диагностическая работа, профилактика/диспансеризация, статистика)
Основная цель особенностей организации детской поликлиники – предотвратить передачу инфекций от ребёнка к ребёнку. Все больные дети должны получать медицинскую помощь на дому – в поликлинику приходят либо здоровые, либо реконвалесценты, либо хроники в стадии ремиссии и т.д. При входе в поликлинику ребёнок должен проходить через фильтр, где его осматривает медсестра и решает, можно ли его впускать внутрь или нет. При необходимости его заводят в бокс, где его и осматривает дежурный врач. Детей первых лет жизни стараются принимать в определённые дни недели, поскольку они наиболее подвержены различным заболеваниям.
В структуру детской поликлиники могут добавлены дневной стационар, центр амбулаторной хирургии и стационар на дому (в качестве альтернативы стационару)
Показатели работы детской поликлиники:
Охват детей первого года жизни систематическим врачебным наблюдением (кол-во детей первого года жизни под сист. наблюдением врача-педиатра/кол-во детей, достигших 1-го года жизни в отчётном году*100%)
Частота грудного вскармливания (число детей, до 3 месяцев бывших на грудном вскармливании/ кол-во детей, достигших 1-го года жизни в отчётном году*100%)
Частота расстройств питания у детей первого года жизни (число выявленных в течение года детей с расстройством питания/кол-во детей, достигших 1-го года жизни в отчётном году*100%)
Частота активного рахита (аналогично)
Индекс здоровья (число детей, ни разу не болевших в течение первого года жизни/кол-во детей, достигших 1-го года жизни в отчётном году*100%)
Полнота охвата детей профилактическими осмотрами (дети, охваченные проф осмотрами/дети, подлежащие проф осмотрам*100%)
Полнота охвата детей профилактическими прививками (аналогично)
Заболеваемость детей (число впервые выявленных заболеваний у детей/среднегодовое число детей, живущих на обслуживаемой поликлиникой территории*1000)
(Миняев 392 стр., Лисицын 360 стр., методичка первого меда стр. 57 билет 29, материалы лекци и семинаров)
22. Особенности организации работы детской больницы. (Пейч)
Детские стационары могут быть объединёнными с детской поликлиникой и необъединённые, по профилю- многопроф, специализир , и различ.коеч. мощности.
Плановая госпитализация ч/з детскую поликлинику, производится при наличии следующих документов:
1. Направление
2. Подробная выписка из истории развития ребенка о начале заболевания, лечении и провед. Анализах в усл. Поликлиники. Важны все сведения о перенесённых ранее соматич. инфекц. Заболеваниях.
3. Справка об отсут. Контакта ребёнка с инфекц.больным дома, в школе (срок действия 24 часа)
4. Справка о провед. прививках.
Приёмное отд. должно быть боксировано (3-4 % от общего числа коек) Врач приемного после сбора анамнеза, осмотра и установки предварит.диагноза решает в какое отд. направить и возможен ли допуск матери к уходу за ребёнком. Если ребёнок поступил без. ведома род. Сведения заносятся в спец. Книгу и сообщ.полиции.
Отд. палаты формир по возрасту и характеру заб. По возр.: для недоношенных, для новорож., для дет.груд.возр., для младшего возр., для дет.старшего.возраста.
Особенности дет.бол. 1). Палаты для школьного возраста- не более 4 коек. 2) Застеклённые перегородки, для наблюд. За состоянием и повед. Детей 3) В больнице спец. Должность педагог –воспит.если ребёнок долго наход.в больнице с ним провод. Учебная работа. 4) Важно обеспечить досуг детей особенного в вечернее время (спок.игры, руч.труд) 5) Возможно пребывание матерей 6) Питание ребенка в стационаре должно быть организовано в соответствии с его возрастом и заболеванием (особенно у грудных детей)
Выписка из больницы: при полном выздоровлении; при необход. перевода в другое ЛУ; при хронич.течении заб., не поддающемуся лечению в данном учреж.; По требованию родителей или опекуна до излеч.заб., если выписка не угрож..жизни больного и не опасна для окруж. В этом случае делается спец запись в истории болезни . Если ребёнок нуждается ещё в леч.на дому, то сообщ.дет.поликлинике с определёнными рекомендациями от стационара по лечению, и направляется эпикриз с подроб.опис.всего лечения, обследования.
23. Содержание ФЗ «Об основах охраны здоровья граждан в РФ». Основные принципы охраны здоровья. (Пейч)
Федеральный закон Российской Федерации от 21 ноября 2011 г. N 323-ФЗ
"Об основах охраны здоровья граждан в Российской Федерации"
Предмет регулирования настоящего Федерального закона
Настоящий Федеральный закон регулирует отношения, возникающие в сфере охраны здоровья граждан в Российской Федерации), и определяет:
1) правовые, организационные и экономические основы охраны здоровья граждан;
2) права и обязанности человека и гражданина, отдельных групп населения в сфере охраны здоровья, гарантии реализации этих прав;
3) полномочия и ответственность органов государственной власти Российской Федерации, органов государственной власти субъектов Российской Федерации и органов местного самоуправления в сфере охраны здоровья;
4) права и обязанности медицинских организаций, иных организаций, индивидуальных предпринимателей при осуществлении деятельности в сфере охраны здоровья;
5) права и обязанности медицинских работников и фармацевтических работников.
