
- •Раздел 3
- •Раздел 3. Диагностика в терапии.
- •Тема 3.1.
- •Приказ Минздрав соцразвития рф №271 от 23.11.2004 г. "Об утверждении стандарта медицинской помощи больным хронической обструктивной болезнью легких".
- •Информационный материал.
- •Бронхиты. Хобл.
- •Бронхиальная астма.
- •4 Степени тяжести астмы:
- •Пневмонии.
- •1. Внебольничные пневмонии:
- •2. Внутрибольничные:
- •4. На фоне иммунодефицитных состояний:
- •Тема 3.1.
- •Приказ Минздрав соцразвития рф №271 от 23.11.2004 г. "Об утверждении стандарта медицинской помощи больным хронической обструктивной болезнью легких".
- •Информационный материал.
- •Плевриты.
- •Бронхоэктатическая болезнь.
- •Эмфизема легких.
- •Пневмосклероз.
- •Хроническая дыхательная недостаточность.
- •Анатомо-физиологические особенности органов дыхания в пожилом и старческом возрасте.
- •Порядки оказания медицинской помощи пациентам с бронхолегочными заболеваниями.
- •Тема 3.2.
- •Ревматизм.
- •Приказ мз ср рф № 315н от 04.05.2010 г. «Об утверждении Порядка оказания медицинской помощи больным с ревматическими болезнями» (выписка).
- •II Приобретенные пороки сердца.
- •Приказ Минздрав соцразвития рф №379 от 03.06.2005 г. "Об утверждении стандарта медицинской помощи больным ревматическими болезнями митрального клапана" (амбулаторно-поликлиническая помощь).
- •Приказ Минздрав соцразвития рф №586 от 19.09.2005 г. "Об утверждении стандарта медицинской помощи больным с ревматическими болезнями митрального клапана".
- •Приказ Минздрав соцразвития рф №606 от 28.09.2005 г. "Об утверждении стандарта медицинской помощи больным с сочетанными поражениями митрального и аортального клапанов"(стационарная помощь).
- •Приказ Минздрав соцразвития рф №607 от 28.09.2005 г. "Об утверждении стандарта медицинской помощи больным с ревматическими болезнями аортального клапана" (стационарная помощь).
- •Тема 3.2.
- •Информационный материал.
- •Эндокардиты.
- •Заболевании миокарда (миокардиты, миокардиодистрофии, кардиопатии).
- •1. Алкогольная миокардиодистрофия.
- •2. Миокардиодистрофия при тиреотоксикозе.
- •3. Миокардиодистрофия при климаксе.
- •Первичная кардиомиопатия — заболевание, при котором возникает изолированное поражение миокарда. Вторичная кардиомиопатия — поражение миокарда, развивающееся при системном (полиорганном) заболевании.
- •Перикардиты.
- •Тема 3.2.
- •Информационный материал.
- •Артериальные гипертензии.
- •4. Выявление признаков поражения органов-мишеней:
- •2. Аг эндокринные.
- •3. Аг гемодинамические.
- •Приказ Минздрав соцразвития рф №632 от 04.09.2006 г. «Об утверждении стандарта медицинской помощи больным с болезнями, характеризующимися повышенным кровяным давлением» (скорая медицинская помощь).
- •Приказ Минздрав соцразвития №254 от 22.11.2004 г. "Об утверждении стандарта медицинской помощи больным артериальной гипертонией" (амбулаторно-поликлиническая помощь).
- •Приказ Минздрав соцразвития №419 от 13.06.2007 г. "Об утверждении стандарта медицинской помощи больным эссенциальной первичной артериальной гипертензией (при оказании специализированной помощи)".
- •Приказ мз рф № 4 от 24.01.2003 г. «о мерах по совершенствованию организации медицинской помощи больным артериальной гипертонией в Российской Федерации» (выписка).
- •2. Положение пациента
- •4. Техника измерения
- •Атеросклероз.
- •II стадия - клиническая:
- •Приказ Минздрав соцразвития №239 от 22.11.2004 г. "Об утверждении стандарта медицинской помощи больным атеросклерозом" (амбулаторно-поликлиническая помощь).
- •Ишемическая болезнь сердца (стенокардия, инфаркт миокарда).
- •1. Внезапная коронарная смерть (первичная остановка сердца).
- •2. Стенокардия:
- •Тема 3.2.
- •Информационный материал.
- •Хроническая сердечная недостаточность.
- •Приказ Минздрав соцразвития №237 от 22.11.2004 г. "Об утверждении стандарта медицинской помощи больным сердечной недостаточностью" (амбулаторно-поликлиническая помощь).
- •Приказ Минздрав соцразвития №839 от 12.12.2006 г. «Об утверждении стандарта медицинской помощи больным сердечной недостаточностью (при оказании специализированной помощи)».
- •Приказ мз и ср рф № 164 от 27.08.2002 г. «Об утверждении отраслевого стандарта «Протокол ведения больных. Сердечная недостаточность.» (выписка).
- •Аритмии и блокады сердца.
- •5. Блокады ножек пучка Гиса.
- •Анатомо-физиологические особенности органов кровообращения и клинико-диагностической картины заболеваний органов кровообращения в пожилом и старческом возрасте.
- •Порядки оказания медицинской помощи пациентам кардиологического профиля.
- •Тема 3.3.
- •1.Основные источники литературы:
- •2.Дополнительные источники литературы:
- •Электронные источники информации:
- •Информационно-правовое обеспечение:
- •Профильные сайты Интернета:
- •Информационный материал.
- •Гастриты.
- •Язвенная болезнь желудка и двенадцатиперстной кишки: определение.
- •Тема 3.3.
- •1.Основные источники литературы:
- •2.Дополнительные источники литературы:
- •Электронные источники информации:
- •Информационно-правовое обеспечение:
- •Профильные сайты Интернета:
- •Информационный материал.
- •Хронические гепатиты.
- •Приказ Минздрав соцразвития рф №260 от 23.11.2004 г. "Об утверждении стандарта медицинской помощи больным хроническим гепатитом в, хроническим гепатитом с" (амбулаторно-поликлиническая помощь).
- •Приказ Минздрав соцразвития рф №571 от 21.07.2006 г. «Об утверждении стандарта медицинской помощи больным хроническим вирусным гепатитом» (стационарная помощь).
- •Цирроз печени.
- •Приказ Минздрав соцразвития рф №811 от 27.12.2007 г. "Об утверждении стандарта медицинской помощи больным с другими болезнями печени (при оказании специализированной помощи)".
- •Хронический холецистит, дискинезия желчевыводящих путей, желчнокаменная болезнь.
- •Жёлчнокаменная болезнь (жкб).
- •Хронический холецистит.
- •3.Дискинезия желчевыводящих путей (джвп).
- •Приказ Минздрав соцразвития рф №461 от 02.07.2007 г. "Об утверждении стандарта медицинской помощи больным с желчнокаменной болезнью (при оказании специализированной помощи)".
- •Тема 3.3.
- •1.Основные источники литературы:
- •2.Дополнительные источники литературы:
- •Электронные источники информации:
- •Информационно-правовое обеспечение:
- •Профильные сайты Интернета:
- •Информационный материал.
- •Хронический панкреатит.
- •Приказ Минздрав соцразвития рф №240 от 22.11.2004 г. "Об утверждении стандарта медицинской помощи больным панкреатитом" (амбулаторно-поликлиническая помощь).
- •II. Хронический энтерит, хронический колит.
- •Синдром раздражённой кишки, синдром раздражённой толстой кишки.
- •Неспецифический язвенный колит.
- •Приказ Минздрав соцразвития рф №406 от 08.06.2007 г. "Об утверждении стандарта медицинской помощи больным с язвенным колитом (при оказании специализированной помощи)".
- •Болезнь Крона.
- •Приказ Минздрав соцразвития рф №409 от 08.06.2007 г. "Об утверждении стандарта медицинской помощи больным с болезнью Крона (при оказании специализированной помощи)".
- •Дивертикулярная болезнь.
- •III. Анатомо-физиологические особенности органов пищеварения и клинико-диагностической картины заболеваний органов пищеварения в пожилом и старческом возрасте.
- •Порядки оказания медицинской помощи пациентам гастроэнтерологического профиля.
- •Приказ № 170 от 16.08.1994 г. « о мерах по совершенствованию профилактики и лечения вич-инфицированных в Российской Федерации».
Приказ мз ср рф № 315н от 04.05.2010 г. «Об утверждении Порядка оказания медицинской помощи больным с ревматическими болезнями» (выписка).
1. Больные с ревматическими болезнями получают:
в рамках первичной медико-санитарной помощи - терапевтическую помощь;
в рамках специализированной медицинской помощи - ревматологическую медицинскую помощь.
2. Оказание медицинской помощи больным с ревматическими болезнями в рамках первичной медико-санитарной помощи в амбулаторно-поликлинических условиях осуществляется врачом-терапевтом участковым, врачом общей практики (семейным врачом) в соответствии с установленными стандартами медицинской помощи с учетом рекомендаций врачей-ревматологов.
3. Врачами-терапевтами участковыми, врачами общей практики (семейными врачами) осуществляется лечение больных, страдающих: хроническими ревматическими болезнями сердца (пороки) без признаков воспалительной активности.
4. При подозрении или в случае выявления ревматических заболеваний или их обострении врачи-терапевты участковые, врачи общей практики (семейные врачи) и врачи других специальностей направляют больных на консультацию в кабинет врача-ревматолога.
При направлении к врачу-ревматологу врачами-терапевтами участковыми, врачами общей практики (семейными врачами) и врачами других специальностей предоставляется выписка из амбулаторной карты (истории болезни) с указанием предварительного (или заключительного) диагноза, сопутствующих заболеваний и клинических проявлений болезни, а также имеющихся данных лабораторных и функциональных исследований.
5. Для дифференциальной диагностики, выработки тактики и проведения необходимого специализированного лечения, диспансерного наблюдения при невозможности оказания эффективной медицинской помощи в кабинете врача-ревматолога, больные направляются в ревматологическое отделение медицинской организации или ревматологического центра.
II Приобретенные пороки сердца.
Порок сердца – это анатомическое изменение клапанного аппарата сердца или межпредсердной, межжелудочковой перегородки и другие дефекты.
По происхождению пороки делятся:
Врожденные – возникают в результате нарушения формирования сердца и сосудов в эмбриональном периоде.
Приобретенные – приобретенные изменения клапанов сердца, ведущие к нарушению функции и гемодинамики, приобретенные пороки являются осложнением различных заболеваний.
Глоссарий:
Сочетанный порок – сочетание двух пороков одного клапана. Например, митральный стеноз и митральная недостаточность.
Комбинированный порок – сочетание пороков нескольких клапанов, например, митральный стеноз и аортальная недостаточность.
Изолированный порок – один порок одного клапана, например, митральная недостаточность.
Компенсированный порок – жалоб нет, нет признаков недостаточности кровообращения.
Декомпенсированный порок – появляются жалобы недостаточности кровообращения левожелудочкового или правожелудочкового типа.
ПОРОКИ СЕРДЦА МИТРАЛЬНЫЕ.
Митральный стеноз — сужение левого предсердно-желудочкового отверстия, препятствующее во время систолы левого предсердия физиологическому току крови из него в левый желудочек.
Митральная недостаточность — неспособность левого предсердно-желудочкового клапана препятствовать обратному движению крови из левого желудочка в левое предсердие во время систолы желудочков сердца, то есть неполное смыкание створок МК.
Пролапс митрального клапана (ПМК) — патологическое провисание (прогибание) одной или обеих створок митрального клапана в левое предсердие во время систолы левого желудочка.
МКБ 10
I05.0 Митральный стеноз ревматический.
I05.1 Ревматическая недостаточность митрального клапана
I05.2 Митральный стеноз с недостаточностью
I05.8 Другие болезни митрального клапана (митральная недостаточность).
I05.9 Болезнь митрального клапана неуточненная
ЭПИДЕМИОЛОГИЯ и ЭТИОЛОГИЯ.
■Митральный стеноз практически всегда возникает вследствие перенесённой острой ревматической атаки, чаще у женщин.
В среднем латентный период с момента ревматического поражения сердца (кардит) до развития клинических проявлений порока составляет порядка 20 лет, поэтому заболевание манифестирует между 30 и 40 годами жизни.
■Митральная недостаточность. Причины: ПМК, ревматизм (30%), атеросклероз, инфекционный эндокардит, травма, болезни соединительной ткани. У мужчин митральную недостаточность отмечают чаще.
■ПМК. Причины: ревматизм, инфекции, ИБС.
КЛАССИФИКАЦИЯ.
Классификация митрального стеноза по степени тяжести основана на выраженности сужения левого предсердно-желудочкового отверстия ( легкий, умеренный и тяжелый стеноз).
Классификация митральной недостаточности по степени тяжести определяется объёмом регургитирующей крови (4 степени митральной недостаточности).
ПАТОГЕНЕЗ
Митральный стеноз.
Через суженное левое предсердно-желудочковое отверстие не вся кровь во время систолы левого предсердия (ЛП) попадает в левый желудочек (ЛЖ), в результате в левом предсердии образуется избыточный объем крови (оставшаяся после систолы и вновь поступившая из легочных вен во время последующей диастолы), это приводит к гипертрофии левого предсердия (стадия компенсации), со временем миокард предсердия истощается, полость левого предсердия расширяется, развивается декомпенсация, в результате повышается давление в МКК и развивается гипертрофия правого желудочка (ПЖ), а затем и правого предсердия (ПП).
Митральная недостаточность.
Во время систолы ЛЖ часть крови поступает в аорту, а другая часть крови через неплотно замкнутые створки митрального клапана возвращается в левое предсердие. Таким образом в ЛП образуется избыточный объем крови (вернувшаяся кровь из левого желудочка и кровь, поступившая из легочных вен), это приводит к гипертрофии ЛП. Во время систолы ЛП в ЛЖ поступает большее количество крови, чем в норме (избыточный объем крови ЛП) и развивается гипертрофия ЛЖ.
ПМК приводит в ослаблению сосочковых мышц и хорд створок митрального клапана, в результате развивается митральная недостаточность.
КЛИНИЧЕСКАЯ КАРТИНА МИТРАЛЬНЫХ ПОРОКОВ
Жалоб в стадию компенсации нет.
В стадии декомпенсации порока возникают жалобы:
✧Одышка (при физической нагрузке, пароксизмальная ночная одышка, сердечная астма).
✧Повышенная утомляемость.
✧Ощущение сердцебиения, перебоев в сердце, дискомфорта в левой половине грудной клетки.
✧Кровохарканье, кашель.
✧Синкопальные состояния – обмороки (при ПМК), низкая переносимость физических нагрузок.
✧Периферические отёки на ногах, ощущение тяжести в правом подреберье, асцит.
■Ухудшение состояния больных может происходить по причинам, приводящим к усилению работы сердца и увеличению сердечного выброса (лихорадка, анемия, беременность, тиреотоксикоз, повторные ревматические атаки, физические нагрузки и др.).
ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
■Митральный стеноз.
✧Внешний вид: синюшные губы и красные щёки (митральное лицо).
✧Пульс: слабое наполнение, на лучевой еартерии слева, меньше, чем справа, может быть аритмия.
✧Верхушечный толчок в норме.
✧Диастолическое дрожание (симптом «кошачьего мурлыканья»).
✧ Перкуссия: границы сердца расширены вверх, затем вправо, сосудистый пучок расширен влево за счет легочной артерии.
✧При аускультации выявляют следующие изменения.
−I тон усилен («хлопающий»).
−II тон не изменён на верхушке, над легочной артерией – акцент и раздвоение.
−Тон («щелчок») открытия митрального клапана . Усиленный I тон, II тон и тон открытия митрального клапана образуют «ритм перепела».
−Диастолический шум —возникает сразу после тона открытия митрального клапана.
✧АД – часто снижается.
■Митральная недостаточность.
✧Внешний вид: акроцианоз.
✧Пульс в норме.
✧Верхушечный толчок — разлитой, смещён влево.
✧ Перкуссия: границы сердца расширены влево и вверх.
✧При аускультации выявляют следующие признаки.
−I тон имеет нормальный или ослаблен.
−II тон расщеплён над легочной артерией.
−III тон часто на верхушке.
−IV тон обнаруживают редко.
−Систолический дующий шум на верхушке сердца, может иррадиировать влево в подмышечную область и вверх вдоль грудины.
✧АД в норме.
■ПМК.
✧Внешний вид: астеническое телосложение, плоская грудная клетка, часто сколиоз.
✧Выслушивают митральный щелчок — дополнительный систолический 1 тон, систолический шум, усиливаются в вертикальном положении и после физической нагрузки.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Всем пациентам с митральным пороком сердца следует провести:
общий и биохимический анализы крови (глюкозу, холестерин, билирубин, креатинин и др. для исключения сахарного диабета, проверки функции печени и почек), что особенно важно при предполагаемом дальнейшем оперативном лечении.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
■Всем пациентам с митральным пороком сердца следует провести ЭКГ в 12 стандартных отведениях.
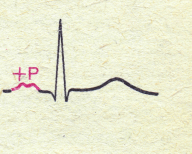
✧Митральный стеноз: при синусовом ритме выявляют признаки гипертрофии ЛП - P-mitrale (раздвоение и увеличение амплитуды зубцов Р в I, II, аVL, V5— V6) , часто обнаруживают мерцательную аритмию.
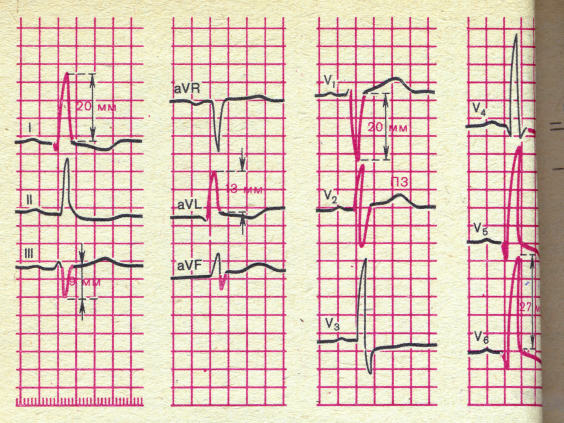
✧Митральная недостаточность: признаки гипертрофии левого предсердия (см. митральный стеноз). Признаки гипертрофии левого желудочка (R в V5, V6 больше V4, R высокий в 1 стандартном отведении, смещение электрической оси сердца влево).
✧ПМК: обычно изменения на ЭКГ отсутствуют.
■Всем больным с митральным пороком сердца показана рентгенография органов грудной клетки в 2 проекциях с контрастированием пищевода бариевой взвесью.
✧Митральный стеноз.
−Выбухание ушка левого предсердия и ствола лёгочной артерии, талия сердца сглажена.
✧Митральная недостаточность.
−Выбухание ушка левого предсердия, увеличение левого желудочка, талия сердца сглажена.
✧ПМК: обычно рентгенографические изменения отсутствуют.
■Всем больным с митральным пороком сердца необходимо провести ЭхоКГ.
Проводят трансторакальную и чрезпищеводную ЭхоКГ. Чрезпищеводная ЭХОКГ - ультразвуковое исследование сердца с помощью специального датчика. Отличается от обычного ЭхоКГ, выполняемого через грудную стенку, тем, что датчик вводят в пищевод, что обеспечивает получение более точной ультразвуковой картины сердца.
■ФКГ.
■Катетеризация сердца - введение в его полости гибких зондов (катетеров). Это инвазивное исследование, которое проводится в специальных центрах или кардиологических отделениях для уточнения тяжести порока, необходимости хирургического лечения.
■Коронароангиография показана больным старше 35 лет или с факторами риска ИБС, которым планируется хирургическое лечение порока.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
■Митральный стеноз дифференцируют с другими клапанными дефектами (митральной недостаточностью, стенозом трёхстворчатого клапана), дефектом межпредсердной перегородки.
■Митральную недостаточность дифференцируют с гипертрофической кардиомиопатией, лёгочной или трикуспидальной регургитацией, дефектом межжелудочковой перегородки.
■ПМК дифференцируют с другими клапанными поражениями, констриктивным перикардитом, аневризмой левого желудочка.
