
- •Дипломная работа «Особенности электрокардиограммы при патологии легких»
- •Перечень условных обозначений:
- •Введение
- •Глава 1 обзор литературы
- •Хроническое легочное сердце
- •Этиология
- •Патогенез
- •Гипоксическая легочная вазоконстрикция
- •Влияние гиперкапнии
- •Анатомические изменения легочного сосудистого русла
- •Патологическая анатомия
- •Классификация
- •Глава 2 методы диагностики
- •2.1 Электрокардиография
- •2.1.1 Электрокардиографические критерии тэла
- •2.1.2 Электрокардиографические критерии хлс
- •2.2 Холтеровское мониторирование
- •2.3 Эхокардиографическое исследование
- •2.4 Диагностика гипертрофии и дилатации правого желудочка
- •2.5 Исследование функции внешнего дыхания
- •2.6 Рентгенологическое исследование
- •2.7 Диагностика легочной артериальной гипертензии
- •2.8 Катетеризация правых отделов сердца
- •Глава 3 материалы и методы исследования
- •3.1 Материалы исследования
- •3.2 Методы исследования
- •3.3 Методы статистического анализа
- •Глава 4 результаты собственных исследований
- •4.1 Результаты собственных исследований
- •4.2 Анализ полученных данных Анализ полученных данных на основании экг − исследования в 12 стандартных и дополнительных отведениях
- •4.3 Тэла – отдельный клинический случай
- •Заключение
- •Список используемой литературы
4.2 Анализ полученных данных Анализ полученных данных на основании экг − исследования в 12 стандартных и дополнительных отведениях
Нами было обследовано105 человек. У 19% (20 пациентов) из них в выявлена патология легких, а у остальных 81% (85 человек) патологии легких нет.
Структура выявленной патологии легких представлена следующим образом (рисунок 7):
85 пациентов (81%) без патологии легких;
8 пациентов (7,6%) с хронической обструктивной болезнью легких;
7 пациентов (6,7%) имели хронический бронхит;
5 пациентов (4,7%) − бронхиальную астму.

Рисунок 7 − Распространенность патологии легких среди всех обследованных
Для удобства изучения электрокардиографических изменений пациенты с патологией легких были разделены на три группы (таблица 2):
I группа − пациенты с ХОБЛ (n=8), средний возраст 75,9±5,2 лет, из них 7 мужчин и 1 женщина.
II группа − пациенты с бронхиальной астмой (n=5) средний возраст 67,8±12,9 лет, из них 3 мужчины и 2 женщины.
III группа − пациенты с хроническим бронхитом (n=7), средний возраст 73,9±8,3 лет, из них 2 мужчины и 5 женщин.
IV группу составили пациенты без легочной патологии (n=85), средний возраст 70,8±5,7 лет
Таблица 2 − Данные электрокардиограммы у пациентов обследуемых групп
|
1 группа (n=8) |
2 группа (n=5) |
3 группа (n=7) |
4 группа (n=85) |
||||
|
n |
% |
n |
% |
n |
% |
n |
% |
Гипертрофия левого желудочка |
5 |
62,8 |
2 |
40,0* |
3 |
42,9* |
55 |
64,7 |
Гипертрофия левого предсердия |
3 |
37,5 |
1 |
20,0 |
1 |
14,3 |
38 |
44,7 |
Нагрузка на правый желудочек |
6 |
75* |
2 |
40,0* |
4 |
57,1* |
9 |
10,6 |
Нагрузка на правое предсердие |
5 |
62,8*
|
4
|
80,0* |
3
|
42,9* |
6 |
7,1 |
Суправентрикулярная экстрасистолия |
1 |
12,5 |
1 |
20,0 |
2 |
28,6 |
15 |
17,6 |
Желудочковая экстрасистолия |
0 |
— |
0 |
— |
1 |
14,3 |
12 |
14,1 |
Полная блокада правой ножки пучка Гиса |
3 |
37,5* |
2 |
40,0* |
3 |
42,9* |
3 |
3,5 |
Неполная блокада правой ножки пучка Гиса |
4 |
50,0* |
2 |
40,0* |
3 |
42,9* |
9 |
10,6 |
Полная блокада левой ножки пучка Гиса |
0 |
— |
0 |
— |
0 |
— |
2 |
2,4 |
Блокада передней ветви левой ножки пучка Гиса |
0 |
— |
0 |
— |
0 |
— |
11 |
12,9 |
Ишемические изменения миокарда |
1 |
12,5 |
1 |
20,0 |
1 |
14,3 |
23 |
27,1 |
Примечание: *- р<0,05 относительно пациентов группы сравнения IV.
Как видно из таблицы 2 суправентрикулярная и желудочковая экстрасистолия, по данным электрокардиографии, отмечена во всех группах в небольшом проценте случаев. Наибольшая частота регистрации суправентрикулярной экстрасистолии – в III группе: 28,6% пациентов, желудочковой экстрасистолии – у пациентов без патологии легких (14,1%).
Гипертрофия правого желудочка на ЭКГ, по данным доклада рабочей группы по диагностике и лечению легочной артериальной гипертензии Европейского общества кардиологов (2004), выявляется у 87 % больных с легочной гипертензией при чувствительности 55 % и специфичности 70 %. По данным нашего исследования у 75% пациентов I группы, 40,0% обследованных II группы и 57,1% пациентов III группы выявлена нагрузка на правый желудочек, что статистически выше, чем у пациентов контрольной группы (р<0,05). Аналогичные статистически значимые различия отмечены у пациентов I−III групп в отношении нагрузки на правое предсердий левого желудочка (62,8%, 80,0%, 42,9% против 7,1% в IV группе, р<0,05). ЭКГ-признаки гипертрофии левого желудочка и предсердия регистрировались у пациентов с патологией легких, в том числе у 62,8%, 37,5% пациентов I группы, 40,0%, 20,0% пациентов II группы, 42,9%, 14,3% у пациентов III группы, что можно объяснить сочетанием патологии легких, ИБС и гипертонической болезни в данных группах обследуемых.
На данной ЭКГ (рисунок 8) пациента П., 80 лет видны изменения в стандартных и грудных отведениях, характерные для ХЛС, развившегося при патологии легких.
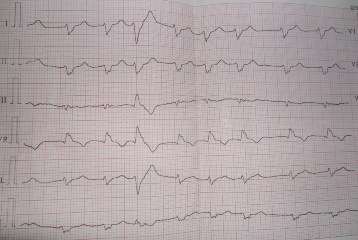
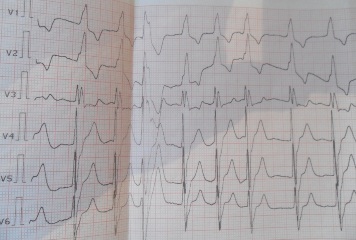
Пациент П., 80 лет на ЭКГ: фибрилляция предсердий, ЧСС 120-75 в´; признаки нагрузки на правый желудочек и правое предсердие; полная блокада правой ножки пучка Гиса; единичная желудочковая экстрасистолия.(скорость записи 25 мм/с)
Рисунок 8 – ЭКГ-критерии ХЛС
Всем пациентам с легочной патологией (n=20) и пациентам контрольной группы с аритмогенными жалобами (n=43) проведено Холтеровское мониторирование ЭКГ.
По данным суточного мониторирования ЭКГ − желудочковые экстрасистолы регистрировались чаще в группе пациентов без легочной патологии – 88,1% случаев (р <0,05), чем в группах с патологией легких - 35,0%. Однако, зарегистрирована желудочковая экстрасистолия высоких градаций у пациентов с ХОБЛ (групповые – 50%; парные – 75%). Это, возможно, связано с тем, что по мере формирования ХЛС у пациентов с ХОБЛ появлялись выраженные нарушения внутрисердечной гемодинамики, повышалась чувствительность измененного миокарда к гипоксии, вследствие чего увеличивалась эктопическая активность. Суправентрикулярная экстрасистолия у пациентов с патологией легких выявляется достоверно чаще, чем у пациентов контрольной группы (частые экстрасистолы – 65,0% и 27,9%; групповые – 45,0% и 25,6%; парные – 40,0% и 23,3% соответственно, р<0,05) (рисунок 10).
При проведении холтеровского мониторирования ЭКГ все пациенты выполняли пробу с физической нагрузкой в виде подъёма по лестнице. Положительная проба зарегистрирована у 45,0% пациентов с патологией легких, имеющих сопутствующую ишемическую болезнь сердца и 58,1% пациентов без легочной патологии (р>0,05). Установлено, что у пациентов с ХОБЛ чаще (от 57,2 до 66,7%), чем в общей популяции, наблюдаются малосимптомные, в том числе и безболевые, варианты ИБС (Козлова Л.И., 2001; Палеев Н.Р. и соав., 2003). Обращают на себя внимание следующие данные: у 30,0% обследованных пациентов с патологией легких во время проведения суточного мониторирования ЭКГ зарегистрированы ишемические изменения миокарда, из них 66,7% не отметили в дневнике наблюдения никаких субъективных ощущений, в том числе и боли (рисунок 9). В группе пациентов без патологии легких ишемические изменения были отмечены у 55,8% пациентов, причем, у 16,7% − безболевая форма (р<0,05). Таким образом, в сравнении с обычной электрокардиографией, метод суточного мониторирования ЭКГ позволил выявить высокие градации нарушения ритма, диагностировать наличие безболевой ишемии у пациентов с патологией легких.

Рисунок 9 − Данные Холтеровского мониторирования у обследуемых пациентов
Для выявления структурных изменения сердца пациентам с легочной патологией (n=20) и некоторым пациентам контрольной группы (n=31) проведено эхокардиографическое обследование. Эхокардиография является одним из наиболее информативных неинвазивных методов оценки давления в легочной артерии, кроме того, позволяет оценить размеры камер и толщину стенок, сократительную и насосную функцию миокарда, динамику и форму внутрисердечных потоков (Авдеев С.Н., 2008). Хроническое легочное сердце у пациентов с патологией легких характеризуется появлением ЭхоКГ-признаков ремоделирования правых отделов сердца в виде утолщения передней стенки правого желудочка у 55,0% пациентов с патологией легких и у 12,9% пациентов контрольной группы, дилатации полости правого желудочка у 75,0% пациентов с патологией легких и у 25,8% пациентов контрольной группы. Таким образом признаки ремоделирования правого желудочка достоверно чаще определялись в группе пациентов с патологией легких (р<0,05). Признаки умеренной легочной гипертензии и нарушение диастолической функции правого желудочка также достоверно чаще отмечались у пациентов с патологией легких в сравнении с пациентами контрольной группы (у 70,0%, 85,0% и 35,5%, 19,4% соответственно, р<0,05) (рисунок 9).

Рисунок 10 − Эхокардиографические показатели у пациентов обследуемых групп
Полученные нами данные свидетельствуют о том, что систолическое давление в легочной артерии (СДЛА) пациентов с патологией легких превышало СДЛА пациентов контрольной группы (р<0,05), средний показатель составил 34,54±1,14 мм.рт.ст. у пациентов с патологией легких и 25,6±0,9 мм.рт.ст. у пациентов контрольной группы (р<0,05).
У пациентов с патологией легких наряду с дилатацией правых отделов отмечена дилатация левых отделов сердца: левого предсердия − у 30%, левого желудочка – у 45%. У пациентов контрольной группы аналогичные показатели были достоверно выше и составляли 41,9% и 67,7% соответственно (р<0,05).
