
- •1.3. Нормальные значения эхокардиографических показателей, мм, в зависимости от массы тела у собак
- •1.3.2.4. Общий план диагностических исследований
- •1.3.3. Методология диагноза и прогноза заболеваний
- •1.4. Пути и способы терапевтического воздействия на организм животного
- •1.4.1. Способы введения лекарственных веществ
- •1.4.2. Физиотерапевтические методы
- •1.4.3. Трансплантация тканей
- •1.5. Дозы лекарственных веществ
- •1.6. Анестезиология, интенсивная и инфузионная терапия
- •1.7. Медикаментозные средства, применяемые для оищеи анесшши
- •1.8. Действие основных анестетиков на сердечно-сосудистую систему
- •1.9. Виды потерь и способы их замещения
- •1.7. Принципы рационального кормления
- •1.10. Энергетическая потребность собак в зависимости от массы (по Донату, 1975)
- •1.8. Эутаназия
ОБЩИЕ ВОПРОСЫ
1.1. ДЕОНТОЛОГИЧЕСКИЕ РЕКОМЕНДАЦИИ
Деонтологией называют науку о совокупности этических норм и принципов поведения врача при выполнении своих профессиональных обязанностей. В ветеринарной практике деонтология учит врачей умению общаться с владельцами животных. Владельцы собак, а особенно собаководы, нередко люди со специфическими взглядами, самоуверенные и легко уязвимые в отношении своих подопечных. Неумелое поведение врача в амбулатории часто ведет к конфликту и вместо помощи пациенту получается продолжительное выяснение отношений с последующей обоснованной жалобой. Врачу следует сразу для себя уяснить, что гораздо легче и быстрее просто оказать помощь пациенту и доставить моральное удовлетворение его владельцу.
На амбулаторном приеме врач всегда должен быть опрятным, в чистом, выглаженном, застегнутом на все пуговицы халате, ибо, следуя словам Гиппократа, «что может дать и чему научит врач, 'если он сам неопрятен и нечист телом». Недооценивание этих вещей приводит к тому, что у людей вырабатывается отношение к работе с собаками как к «грязной работе», а к самим ветеринарным врачам — как к «коновалам».
В отношениях с владельцами животных надо стремиться к доброжелательности, ибо невнимательность врача легко их ранит. Слова «собаковод», «владелец животного», в отношении собаки -«пациент» должны прочно закрепиться в лексиконе врача. Укоренившееся в обиходе слово «клиент» имеет другой смысл и неприменимо к людям, обращающимся за ветеринарной помощью.
При опросе владельца его нужно внимательно выслушать, затем помочь поднять животное на стол для обследования. Если посетитель настаивает, чтобы животное осмотрел только определенный врач и никто другой, то нет никакой необходимости отказывать. Вообще следует развивать тенденцию оказания лечебной помощи животным в любой поликлинике по желанию владельца, а не по признаку местожительства. Большинство людей сами предпочитают обращаться в территориальные лечебные учреждения, если только эти учреждения завоевали у населения добрую славу.
Во время приема нельзя ограничиваться лишь внешним осмотром животного, так как уже это вызывает недоверие. Необходимо пальпировать пациента, внимательно послушать сердце, легкие. В труднодиагностируемых случаях, если возможно, лучше созвать консилиум и, посоветовавшись, дать сообща рекомендации. Говорить заключительное слово в этом случае должен наиболее опытный врач. Если в данной поликлинике нет специалиста, который мог бы разобраться в заболевании, нужно убедить посетителя проконсультироваться в другом учреждении.
Существующее мнение о том, что если обращаются за помощью, то обязательно нужно что-нибудь сделать животному, неверно. Порой бывает достаточно осмотра и устной, но обстоятельной консультации, чтобы человек ушел удовлетворенным.
Владельцам собак иногда приходится самостоятельно оказывать первую помощь, поэтому им необходимо знать основные приемы работы с животными. Для этого врач во время осмотра пациента объясняет по ходу своих действий, как правильно фиксировать животное, поднять его на стол, удержать при медицинских манипуляциях, рентгеносъемке, как правильно измерить температуру, ввести лекарство.
Особая тактика поведения врача должна быть при оказании неотложной помощи или в связи с операциями. И в том и в другом случае владельца после опроса удаляют из кабинета. Эта необходимость обычно вызвана двумя причинами: во-первых, чтобы возбужденный посетитель не мешал действиям врача, во-вторых, непосвященный человек может неправильно понять, а следовательно, истолковать действия врача.
Необходимо всегда говорить правду о болезни пациента, при этом стремиться к аргументированности и убедительности. Затем владельцу следует предложить выбор возможных методов лечения болезни. Проявляя культуру в назначении лечения, врач не должен: перегружать терапевтический план частыми повторными визитами в поликлинику, чтобы людям не приходилось регулярно отпрашиваться с работы; выписывать много дорогостоящих медикаментов или дефицитные лекарства, поиск которых отнимает много времени. Следует стараться лечить общедоступными средствами, перекрывая возникающий временами дефицит в них гибкостью терапевтической тактики.
При неэффективности предлагаемой терапии владелец вынужден обращаться за помощью в другие лечебные учреждения. При этом он относится к действиям врачей уже с предубеждением. Врачу, принимающему его в настоящий момент, очень важно поэтому не заронить сомнения в верности действий своих коллег. Нельзя безапелляционно отрицать предыдущий диагноз и назначения. Если выясняется, "что диагноз заболевания все-таки неверен, важно убедить посетителя в том, что ошибка была допущена вследствие скудности симптомов во время первого осмотра. В отношении пересмотра тактики лечения также можно, не отменяя все предыдущие назначения, начать с того, что внести лишь некоторые дополнения.
В инокурабельных случаях владельцу животного предлагают самому выбрать действия. Пусть сам владелец без оказания давления со стороны врача выберет немедленную эутаназию (усыпление) животного или же длительное и скорее всего безрезультатное лечение с большими материальными затратами. В решении вопроса об эутаназии животного врач не должен возлагать на себя эту ответственность и принимать самостоятельно меры. Самое большее, он может выступать в роли советчика, взвешивая все за и против. Последующая беседа с владельцем погибшего животного — не только необходимость, но и деонтоло-гическая обязанность врача.
Очень важно научиться относиться скромно к своему труду, не преуменьшая, но и не преувеличивая его значимости. Выражения «спасение животных», «я сделал все как надо!», «больше ко мне не обращайтесь!» характеризуют врача как самодовольного нескромного человека, не допускающего мысли о том, что он может ошибиться или быть неправ. Нужно помнить, что прав всегда лишь человек, обращающийся к врачу за помощью.
1.2. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СОБАК
Собака — одомашненное хищное животное. За 10... 15 тыс. лет приручения человеком у собаки по сравнению с волком изменились лишь психика и гормональная система. Хотя собака и приспособилась к жизни с человеком, но все же сохранила свои специфические потребности, свойственные виду, и осталась, в сущности, волком.
Собаки много дней могут жить без еды, долго терпят жажду, но без сна погибают в течение нескольких дней. Собаки много спят глубоким сном, храпят, видят сны, но способны мгновенно просыпаться.
Из волка человек вывел около 400 пород собак —от крошечного чи-хуа-хуа массой не более 2 кг, до гигантского сенбернара, масса которого 70 кг и больше. В кинологическом отношении выделяют четыре группы собак: люпои-дов, молоссоидов, грайоидов и бракои-дов. Но в практических целях ветеринарии более важно различать три морфологических типа животных: брахиомор-фный (бульдоги, мопсы и др.), мезоморфный (овчарки, терьеры и др.), долихоморфный (борзые и др.).
Пропорция частей тела, масса отдельных органов всего тела зависят от породы собак. Так, по характеру формирования верхней челюсти различают: брахиоцефалов (боксеры, бульдоги и др.), долихоцефалов (грейхаунды, борзые и др.). По размерам тела и особенностям роста скелета выделяют: гигантские, средние, малые, карликовые и хондродистрофические (таксы, бассеты и др.) породы собак. К средним породам относят собак высотой в холке 40...57 см.
На верхней челюсти у собак — 20 зубов, на нижней — 22. Формула постоянных зубов на одной стороне следующая:
3142 3143'
Смена молочных зубов на постоянные происходит в возрасте от 3 до 6 мес. Первый премоляр на нижней челюсти в норме может отсутствовать, и это не считают генетическим браком, так как зуб рудиментарный.
В плечевом поясе у собак отсутствует ключица; половой член содержит косточку; ниже ануса, по бокам от него, расположены два слепых перианальных мешка, заполненных секретом.
Шерстный покров у различных пород многообразен и представлен остевым волосом у жесткошерстных собак и остевым волосом с подшерстком у остальных. Линька собак с заменой волоса происходит 2 раза в год — весной и осенью, но время линьки может сильно смещаться. Совсем нет линьки у пуделей.
Семенники у самцов окончательно проходят через паховое кольцо в конце первого месяца жизни, опускаются они в мошонку в конце второго месяца. Половое созревание у разных пород наступает в возрасте 6...11 мес. У собак карликовых пород период роста короче, чем у собак крупных и средних, поэтому половое созревание наступает у них раньше.
Собаки сохраняют способность производить потомство на протяжении всей жизни. Самки — бицикличные животные, т. е. в норме течка у них происходит 2 раза в год с интервалом 6 мес (у северных собак одна течка в год).
О начавшейся течке свидетельствует набухание половых губ и появление кровянистых выделений из влагалища. Самка постоянно подлизывает себя, заигрывает с самцом, но еще не подпускает его. На 9... 10-й день выделения просветляются и уменьшаются, развивается стремление убежать от хозяина. Тогда самка принимает самца. Коитус у собак осуществляется наскоком самца на самку и продолжается 1...5 мин. После этого еще некоторое время (иногда до 45 мин) собаки находятся в сцепленном состоянии, обусловленном эрекцией полового члена. В этот момент животные нуждаются в покое. Все самцы, осеменившие одну самку в период течки, могут быть одновременно отцами. Самки массой менее 2 кг часто бесплодны.
Продолжительность беременности (от 56 до 72 дней) пропорциональна высоте собаки в холке. В среднем продолжительность беременности составляет 62 дня. Беременность длительностью менее 56 дней встречается у всех собак, но свыше 69 дней —только у гигантов. Уменьшение времени беременности зависит от возрастания массы каждого плода по отношению к массе матери. На беременность указывают увеличение объема живота, припухание молочных желез. Незадолго до родов собака проявляет беспокойство, тяжело дышит, ищет темное место, устраивает логово.
Собака, как и волк, рождает недоно-шенн'ых щенков. В среднем она недонашивает плоды 2 нед, так как в эти недели беременности значительно увеличивается объем живота, что в природе мешает добыванию пищи. Роды длятся 1...3сут. Сначала появляются схватки, потом происходят рождение щенка и выход последа. Паузы между отдельными родами бывают различные, иногда свыше 24ч. Обычно роды закончены, когда самка успокаивается и остается лежать. Физиологично, если через несколько дней могут вновь родиться здоровые щенки. Процент мертворождае-мости тем выше, чем больше масса матери, и чем больше щенков, тем меньше их масса. Поэтому масса жизнеспособных щенков при рождении варьирует от 55 до 800 г. Масса всего помета к массе матери составляет в среднем 10... 15 % (у волка 12,4 %). Количество щенков в помете пропорционально росту матери в холке. Например, шпицы и папильоны рождают 1...4 щенков, а сенбернары-1...20. При частом оплодотворении число щенков уменьшается и возрастает процент мертворожденных. Чем меньше новорожденный, тем меньше его теплоемкость и тем невосполнимей потери тепла. Поэтому щенки карликовых пород нуждаются в логове, комнатная температура для них низка. Рост карликовых пород заканчивается в 11...12мес, а гигантских —в 18...20мес.
Основные физиологические показатели собак приведены в таблице 1.1.
1.1. Основные физиологические показатели собак
Показатель |
Возраст |
Колебания |
Температура тела, °С |
— |
38, 6. ..38, 7 |
Частота пульса, уд/мин Щенки Взрослые собаки Старые собаки |
1 10. ..120 90... 100 70. ..80 |
|
Частота дыхательных движений, дв/мин |
Щенки Взрослые собаки Старые собаки |
18. ..20 16. ..18 14. ..16 |
Содержание эритроцитов, млн/1СНмл |
5, 5. ..8 |
|
Содержание лейкоцитов, тыс/10^3мл |
|
6. ..12 |
П родолжител ьность кровотечения, мин |
|
ДоЗ |
Время свертывания крови, мин |
|
1...3 |
Удельный вес крови |
|
1,02.. .1,05 |
Суточная выработка мочи, л |
|
0,4. ..2 |
Удельный вес мочи рН мочи |
|
1,02. ..1,05 6.. .7 |
Хотя и принято 1 год жизни собаки приравнивать к 4...5 человеческим годам, но это неточно. При этом есть различия между гигантскими и карликовыми породами. Например, продолжительность жизни дога 8...9 лет, а таксы или шпица — 14, иногда до 18 лет.
Соотношение |
возраста с |
обаки с во |
зрастом чел |
овека в рази |
ые период |
ы жизни (п |
:о Lebau, 1 |
957) |
Собака Человек Собака Человек |
6 мес 10 лет 7 лет 44 года |
8 мес 13 лет 9 лет 52 года |
10 мес 14 лет 1 1 лет 60 лет |
12 мес 15 лет 13 лет 68 лет |
18 мес 20 лет 15 лет 76 лет |
2 года 24 года 17 лет 84 года |
3 года 28 лет 19 лет 92 года |
5 лет 36 лет 21 год 100 лет |
Определение возраста по зубам очень неточно, особенно у собак, играющих с камнями и грызущих твердые предметы, а также при аномальном развитии челюстей. Кроме того, у собак карликовых пород и у малых пуделей смена зубов запаздывает.
У собаки специфические потребности в отношении питания. Собака — мя-соедное животное. Она не жует, а отрывает и заглатывает большие куски пищи. У собаки другие, чем у человека, свойства переваривать продукты питания, поэтому она нуждается в однообразном кормлении концентрированными кормами с преобладанием в рационе белковой пищи. Иногда животное, и это нормально, может отказываться от еды в течение 1...2 дней.
Стареющая собака становится спокойней, больше спит, ее активность и потребность в движении уменьшаются, зато появляется избыточный интерес к еде. Течки у самок становятся нерегулярными. После 7 лет заметны физиологические возрастные изменения в хрусталиках глаз. Развивается катаракта. После 5...7 лет появляются первые седые волосы на голове, подбородке, около губ. Но никогда вся собака не становится седой (коричневые пудели седеют уже на первом-втором году жизни).
Физиологические особенности этого вида животных сказываются и на структуре заболеваемости в различные годы жизни. Особенно часто собаки болеют в течение первого года жизни. В это время они поражаются инфекционными болезнями и глистными инвазиями. С 2 до 5 лет заболеваемость резко снижается. После 6 лет наступают критические годы, заболеваемость вновь резко воз растает. Наиболее часто стареющие животные гибнут от болезней- сердечнососудистой системы, желудочно-кишечного тракта, почек, печени и опухолевых поражений.
1.3. ПРОПЕДЕВТИКА ВНУТРЕННИХ БОЛЕЗНЕЙ С МЕТОДОЛОГИЕЙ ДИАГНОЗА
1.3.1. Способы фиксации
Прежде чем приступить к обследованию животного, темперамент которого неизвестен, необходимо принять меры предосторожности в отношении его реакции, используя при этом специальные приемы удержания. Это удается несколько легче, если врач ведет себя спокойно, разговаривает уверенным голосом. Собаки обычно становятся доступны после спокойного разговора с ними. Тогда протягивают руку к животному, спокойно поглаживают его по спине, затем по шее в направлении к голове. Если это не вызывает агрессивного ответа, то врач удерживает собаку за шею и голову руками (рис. 1.1). В это время ассистент завязывает морду животного шелковой тесьмой, образуя петлю (рис. 1.2). Чтобы избежать ослабления петли и возможности разжать челюсти, петлю обязательно завязывают узлом сначала сверху на переносице, затем внизу под нижней челюстью и уже потом за ушами (рис. 1.3). Нельзя полагаться на заверения владельца, что собака не кусается. Собака в клинике ведет себя спокойнее и лучше воспринимает команды, если на нее надет ошейник. Ошейник служит собаке сигналом четкого выполнения команд.
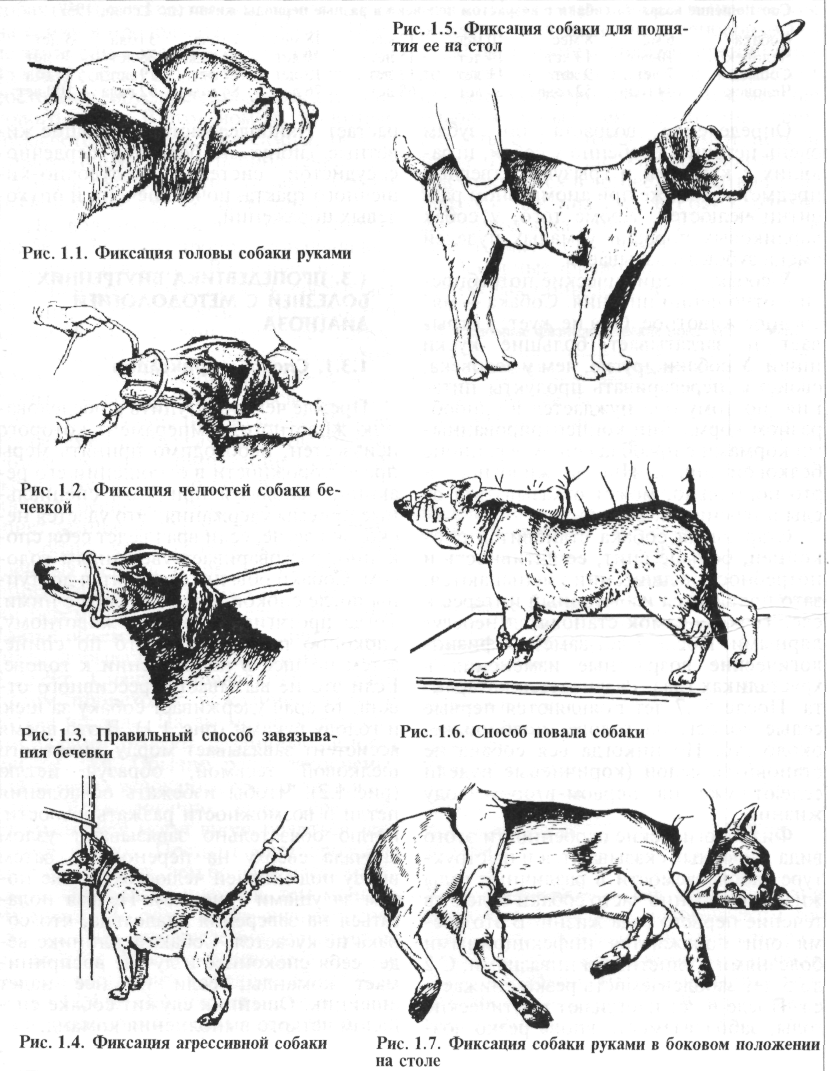
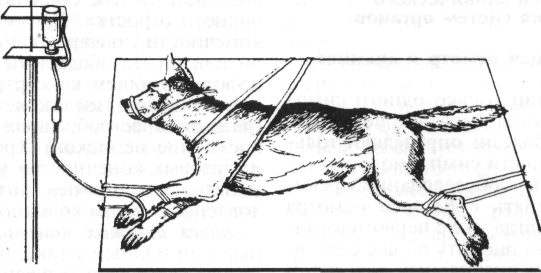
Рис. 1.8. Фиксация собаки на столе в боковом положении при капельной внутривенной инфузии
Если собака очень агрессивна, кроме ошейника ей надевают веревочную петлю-удавку, с помощью которой притягивают к решетке клетки или батарее отопления. В это время ассистент берет собаку за хвост и тянет с силой в противоположную натяжению веревки сторону. Теперь голова и задняя часть тела собаки фиксированы и можно спокойно надеть стягивающую петлю на морду (рис. 1.4).
Для осмотра животного наиболее удобно использовать медицинский стол с гидравлическим подъемником и гладким цинковым покрытием, чтобы собака не могла травмировать лапы, скользить по поверхности стола или оттолкнуться.
На стол для обследования собаку поднимают, захватив одной рукой за шкирку, а другой — под живот (рис. 1.5). Маленьких собак второй рукой обычно подхватывают под грудину. Нельзя поднимать их за передние лапы, так как при этом возможно растяжение мышц плеча.
При невозможности выполнения каких-либо сложных манипуляций из-за чрезмерной подвижности животного (например, чау-чау) или при необходимости выполнить сложную болезненную процедуру целесообразно вначале ввести седативное (успокаивающее) средство, например 2%-й раствор ром-пуна в дозе 0,1 мл/кг массы животного. Для выполнения струйных внутривенных вливаний собаку обычно укладывают в боковое положение на столе. Безболезненное укладывание животного на бок выполняют в следующей последовательности: владелец обеими руками из-под живота захватывает конечности противоположной стороны животного и тянет их на себя, заваливая собаку. Ассистент в этот момент придерживает голову руками, чтобы собака не ударилась ею о стол (рис. 1.6). Затем ассистент обходит собаку со стороны спины, придавливает шею и живот локтями рук, захватывая кистями нижележащие конечности, и так удерживает животное (рис. 1.7). Если предстоит длительное внутривенное капельное вливание, то собаку привязывают к столу бечевками. Петли накладывают на запястье и заплюсну каждой конечности раздельно, а другим концом бечевки •привязывают к столу, вытягивая ноги собаки в разные стороны. Дополнительно петлю бечевки продевают под мышкой грудной конечности, лежащей сверху, натягивают ее в сторону спины и также привязывают к столу (рис. 1.8).
1.3.2. Методы клинического исследования систем органов
1.3.2.1. Беглый осмотр и анамнез
На основании только одного симптома распознать заболевание почти никогда нельзя; болезнь определяют только по совокупности симптомов.
Клиническое обследование рекомендуют начинать с беглого осмотра животного. Иногда уже с первого взгляда можно верно оценить общее состояние и поставить правильный диагноз. В зависимости от степени расстройств у собаки могут быть:
шо/с —состояние, угрожающее жизни и характеризующееся тяжелыми нарушениями центральной нервной системы, кровообращения, дыхания и обмена веществ, обусловленное действием на организм сверхсильного патологического раздражителя;
ступор — состояние оглушения, наблюдающееся при контузиях, отравлениях;
сопор — спячка, возникающая при инфекционных болезнях, в начальной стадии уремии. Из этого состояния больное животное можно вывести на короткое время громким криком, рефлексы при этом бывают сохранены;
кома — бессознательное состояние, характеризующееся полным отсутствием реакции на внешние раздражители, отсутствием рефлексов и расстройством жизненно важных функций;
ирритативные расстройства сознания обычно выражаются чрезмерным возбуждением центральной нервной системы, депрессией, апатией.
Кроме того, у собаки сразу могут быть выявлены следующие патологические симптомы:
хромота у некоторых пород собак бывает обусловлена специфическими изменениями в суставах. Например, хромота на грудную конечность у овчарок почти всегда вызвана дисплазией в локтевом суставе с изоляцией крючко-видного отростка. Хромота на тазовые конечности у овчарок свидетельствует о дисплазии тазобедренных суставов и деформирующем коксартрозе; у боксеров — о патологии в коленных суставах (разрыв крестообразных связок, повреждение менисков). Хромота на одну из тазовых конечностей у пуделей, пекинесов или шпицев, возможно, обусловлена вывихом коленной чашки;
парез тазовых конечностей частичный или полный у такс, пуделей, пекинесов, спаниелей и французских бульдогов вызван пролапсом межпозвонковых дисков, к которому очень склонны хондродистрофические породы;
«шаркающая походка» и волочение ног старыми овчарками указывают на поражение тяжелым коксартрозом. В остальных случаях парез тазовых конечностей может быть следствием патологий позвоночника, заболевания почек и сердечной слабости;
встряхивание ушами и наклонное положение головы вбок всегда указывают на заболевание ушей. Если встряхиванию ушами сопутствует лай и нет покраснения ушного прохода, возможно, что это воспаление евстахиевых труб. У собак, которых содержат вместе с кошками, можно предположить паразитарный отит. Если после летней прогулки собака вдруг начинает держать голову набок, то это обычно бывает вызвано попавшим в слуховой проход усиком колоска растений или насекомым;
затрудненное частое дыхание, если в этот момент не очень жарко и не было повода для очень сильного возбуждения, может свидетельствовать о сердечно-сосудистой недостаточности и отеке легкого, бронхопневмонии, прогрессирующей анемии, сахарном диабете, уремии, кровоизлиянии в грудную полость;
кашель может быть вызван давлением ошейника. При этом следует подумать о воспалении горла, гортани или трахеи, о заболевании легких и сердца. Внезапно возникший, сильный, неуспокаивающийся кашель бывает вызван инородным телом, попавшим в трахею;
увеличенный живот при беременности — нормальное физиологическое состояние. В остальных случаях предполагают водянку брюшной полости, опухоли и пиометру. Внезапное вздутие живота, обычно наблюдаемое у собак крупных пород, происходит вследствие острого расширения, заворота желудка или его части;
резкое истощение животного может быть обусловлено недостаточностью питания, заболеваниями пищеварительного тракта, почек, печени и сердца, воспалением мозга и его оболочек, старческим маразмом;
изменения в состоянии шерстного покрова — взъерошенность, потускнение волоса, аллопеции, колтуны — вызваны запущенностью животного, старческим маразмом, тяжелыми нарушениями обмена веществ, заболеваниями кишечника, печени, почек и эндокринных желез (половых, щитовидной, надпочечников). Безволосые светлые места у молодых короткошерстных собак, особенно на голове, указывают на демоди-коз;
усиленное слезотечение может быть следствием конъюнктивита, кератита, патологического роста ресниц по краю века (у малых пуделей, такс, пекинесов, спаниелей), заворота или выворота век, нарушения проходимости носослезного канала. Слезотечение может быть вызвано попавшим в глаз инородным телом, например летом — это нередко усик колоска под третьим веком;
апатия —симптом, при котором необходимо немедленно измерить температуру. Причинами апатии обычно бывают инфекционные болезни, бактериальные инфекции отдельных органов, преимущественно миндалин; местные инфекции, сопровождающиеся общей реакцией организма, а также воспаления, уремия, сахарный диабет, кахексия, сердечно-сосудистая недостаточность;
слюнотечение чаще всего вызвано воспалением в полости рта или ротоглотки. Если собака при этом чешет голову, как бы пытаясь от чего-то освободиться, то следует подозревать попадание инородного тела;
неприятный запах у спаниелей часто вызван экземой, расположенной в складке губ, у других собак, как правило,—обильным отложением зубного камня с язвенным стоматитом, разлагающимися опухолью или инородным телом в полости рта или ротоглотке. Плохой запах якобы из желудка, как это считают владельцы, неверное представление. При запущенном гнойном отите (воспалении слухового прохода) от собаки также исходит плохой запах. Неприятно пахнут участки поражения кожи при- демодикозе. Беспризорные собаки со свалявшейся шерстью, пудели, пулли, которых не расчесывают, также неприятно пахнут, особенно при влажной погоде;
запах мочи или ацетона от животного указывает на тяжелую форму уремии и прогрессирующий сахарный диабет с кетозом;
кожный зуд (часто встречающийся симптом) может быть вызван эктопаразитами, аллергией, дерматитами и экземами;
вынужденное положение животного обусловлено болезнью. Здоровая собака обычно сидит или спит в непринужденной позе, распрямляя все тело и вытягивая конечности. Больное животное принимает вынужденное положение, ослабляющее или прекращающее у него болезненные ощущения, например, при болях в животе сгибает позвоночник и сильно поджимает тазовые конечности к животу. При болезнях сердца животное стоит в позе с широко расставленными локтями, чтобы облегчить дыхательные движения; при повреждениях конечности собака держит ее навесу;
ожирение у собак встречается при нарушениях в кормлении, реже — как следствие гормональных расстройств в организме;
припухлость и отек дифференцируют надавливанием пальца на кожу. При отеке остается ямка, исчезающая через 1 ...2 мин. Кожа над отеком растянутая и напряженная, кажется прозрачной. Отеки локализуются и наиболее заметны в вентральной части шеи, дисталь-ных отделах конечностей и в области подгрудка. Появление диффузных отеков обычно связано с заболеванием почек или сердца. Опухолевому процессу может сопутствовать перифокальный отек тканей.
После беглого осмотра животного расспрашивают владельца, так как его субъективные наблюдения за состоянием собаки чрезвычайно важны для выяснения характера заболевания. Всегда следует требовать, чтобы на прием с собакой приходили именно ее владельцы, а не дети или соседи. При расспросе обращают внимание на то, как животное ведет себя дома, не во время прогулки. Нельзя подсказывать владельцам! Последние часто склонны неверно излагать события, поэтому вопросы следует задавать так, будто бы неправильное поведение владельцев было правильным, тогда ответ скорее будет правдою.
Анамнез собирают по общепринятым правилам в хронологической последовательности, выясняя время начала заболевания, характер его течения, проведение специальных • исследований, вид предпринятого лечения, продолжительность ремиссий и сроки наступления рецидивов болезни. Кроме того, выясняют условия содержания и тип кормления животного. Необходимо установить, какие были сделаны прививки собаке, какие инфекционные и неинфекционные болезни, какие операции она перенесла. Целесообразно собрать аллергологический анамнез и определить роль наследственности в развитии основного заболевания.
После опроса владельцев и сбора анамнеза приступают к детальному осмотру больного животного. Осмотр зависит от ситуации: если в анамнезе содержится прямое указание на заболевание какого-либо органа, то осмотр начинают с этого органа, а затем исследуют другие по совокупности симптомов. Если нет такого указания, то обследуют все животное по общепринятым правилам, последовательно используя все методы физикального исследования.
1.3.2.2. Основные клинические методы
К основным клиническим методам относят: осмотр, ощупывание (п-альпа-цию), выстукивание (перкуссию), выслушивание (аускультацию), зоометри-ческие методы. Врач должен применять их в отношении каждого пациента дважды!
Системный осмотр. Животных лучше всего осматривать в клинике при дневном освещении или лампах дневного света. В ходе системного осмотра различных органов удается выявить дополнительно ряд важных специфических симптомов.
Глаза. Опущение верхнего века (птоз) служит одним из важнейших признаков некоторых поражений нервной системы. Пучеглазие встречается при глаукоме, тиреотоксикозе, ретро-бульбарных опухолях. Западение глазного яблока характерно для «перитоне-ального статуса» или тяжелых гормональных нарушений. Прикрывание глаза третьим веком свидетельствует об общей ослабленности организма, связанной с тяжелым затяжным заболеванием. Помутнение роговицы одного из глаз при отсутствии травмы может указывать на инфекционный гепатит. Расширение зрачков наблюдают при коматозных состояниях, за исключением уремической комы, а также при отравлении атропином (анизокория). Изменение формы зрачков отмечают при сотрясениях мозга и других поражениях центральной нервной системы.
Слизистые оболочки век и ротовой полости. Бледно-розовая окраска встречается при эритроцитарной анемии, острой недостаточности кровообращения, шоке, остром кровотечении. Ярко-красная — при воспалении конъюнктивы; если сопровождается покраснением склеры, подозревают заболевание роговицы, внутренней части глаза, а также внутренних органов. При выраженной инъекции сосудов склеры предполагают глаукому. Синюшная окраска (цианоз) обусловлена недостаточностью сосудов и указывает на заболевание сердца или легких. Желтушная окраска вызвана заболеваниями печени или желчевыводящей системы, внутрисосу-дистым гемолизом, отравлением лопаст-ником. Вслед за осмотром слизистых определяют скорость наполнения капилляров (СНК). Для этого пальцем надавливают на депигментированный участок десны, обычно над клыком. Образующееся при этом белое пятно в норме должно окраситься вновь в розовый цвет в течение 1 с.
Ротовая полость, зубы, язык, миндалины. Агрессивному животному перед осмотром ротовой полости вводят успокаивающие препараты. Если невозможно раздвинуть челюсти даже после обездвиживания животного, то это говорит о хроническом эозинофильном миозите. Большие отложения зубного камня (их следует сразу же удалить) и язвенно-некротическое разложение десен свидетельствуют о пародонтозе. Осматривают язык. При макроглоссии он может быть значительно увеличен в размерах. У корня языка вследствие закупорки выводных протоков слюнных желез могут образоваться рануляционные кисты. Землистый цвет языка наблюдают при уремии, красный — при лептоспирозе.
Нос. «Влажный» или «сухой нос» — признаки, свидетельствующие исключительно об эмоциональном состоянии собаки. «Асфальтный нос» (гиперкератоз носового зеркальца) — симптом злокачественной формы чумы.
Уши. Экзема наружного слухового прохода обычно свидетельствует о наличии хронического отита; деформация ушной раковины бывает следствием нелеченой гематомы уха.
Шея. Необходимо обратить внимание на следующие симптомы: пульсацию сонных артерий (недостаточность клапанов аорты), набухание и пульсацию наружных яремных вен (недостаточность трехстворчатого клапана), увеличение лимфатических узлов (злокачественные лимфомы); увеличение щитовидной железы (рак щитовидной железы).
Кожа. Так как кожа животных пигментирована и покрыта шерстью, то ее патологическую окраску можно установить только на участках в области живота. Эластичность кожи, ее тургор определяют, собирая кожу (обычно в области шеи) в складку двумя пальцами. В норме кожная складка быстро исчезает. При болезненной дегидратации организма, равной 3 %, кожная складка расправляется замедленно, при дегидратации 5 % — не расправляется.
Диагностическое значение имеют кожные высыпания, которые могут быть разнообразны по форме, размерам, цвету, стойкости и распространению. Встречаются: розеола — пятнистая сыпь диаметром 2...3 мм, исчезающая при надавливании, —характерный симптом поражения эктопаразитами (блохами), эритема — слегка возвышающийся гиперемированный участок овальной формы, резко отграниченный от нормальной кожи, в сочетании с локальным выпадением шерсти свидетельствует о микозном поражении (стригущий лишай); крапивница — множественные круглые или овальные сильно зудящие и возвышающиеся припухлости (аллергическая реакция); везикулярная сыпь — пузырьки диаметром до 0,5 см, содержащие прозрачную (герпетические высыпания) или мутную жидкость (пуру-лентные высыпания, акне); экзема — полиморфные высыпания, локализующиеся небольшими участками в различных частях тела, чаще служит проявлением недостаточности функции надпочечников. Диагностическое значение имеет шелушение кожи, которое наблюдают при истощающих заболеваниях и многих кожных болезнях (себорея), а также кожные рубцы — свидетельство травматических ранений или перенесенных операций. Встречается кожный рог— старческое перерождение кожи.
Препуций. Капелька желто-зеленого гноя у отверстия препуциального мешка встречается у большинства самцов и свидетельствует о хроническом балано-постите, вызванном кокковой флорой.
Хвост. Состояние хвоста оценивают в соответствии с породой животного. Закрученный кверху хвост у собак, которым это несвойственно, говорит о врожденной контрактуре сухожилий. Омертвение кончика хвоста бывает следствием нарушений кровоснабжения этой зоны (у догов от ударов).
Когти. Избыточный рост когтей характерен для животных, у которых когти растут изначально кверху и движение по земле не приводит к их стиранию. Повышенная ломкость когтей (ониходистрофия) связана с авитаминозами, недостатком железа и грибковыми заболеваниями. Широкие утолщения и закручивание встречаются при гиперкератозах.
Пальпация. В дополнение к зрительным ощущениям в ходе обследования животного пальпируют больной орган. В зависимости от зоны исследования применяют бимануальную пальпацию, толчкообразную (для определения баллотирования плотных тел в полостях) или пальпируют путем вдавливания кончика указательного пальца. Пальпация как метод исследования у мелких животных имеет диагностическое значение при выявлении патологии трахеи и щитовидной железы, грудной клетки, сердца и сосудов, органов брюшной полости, лимфатических узлов и селезенки, мышц, костей и суставов, влагалища, мошонки, глаз.
Трахея. Сначала ее ощупывают по всей протяженности. Затем определяют реакцию животного на сдавливание трахеи большим и указательным пальцами в поперечном направлении. При отсутствии патологии реакция животного на это воздействие отсутствует, в то время как при поражениях органов дыхания или сердечно-сосудистых заболеваниях после сдавливания трахеи сразу же появляется кашель. Трахею проверяют на легкую сжимаемость, дорсовентральное сглаживание, вялость мускулов (коллапс трахеи). При трахе-альном коллапсе можно ввести палец сверху в спавшуюся трахею.
Щитовидная железа. Пальпация трахеи неразрывно связана с исследованием щитовидной железы, которая у собак состоит из двух различных долей, расположенных паратрахеально несколько ниже горталы-юго хряща. Врач помещает четыре согнутых пальца обеих рук глубоко за трахею, совершая при этом скользящие движения вдоль по трахее. В норме щитовидная железа не пальпируется. Однако с помощью этого метода обнаруживают даже небольшие изменения размеров щитовидной железы, выявляют ее болезненность и патологическую пульсацию. Для динамического наблюдения за щитовидной железой устанавливают ее размеры при помощи измерительного циркуля, высчитывая затем площадь ее поверхности.
Грудная клетка. Чтобы выявить патологию легких или плевральной полости, грудную клетку пальпируют обеими руками, положив ладони на симметричные участки левой и правой половин. Таким образом определяют тип дыхания и дыхательную экскурсию, отставание одной половины грудной клетки при дыхании. Эластичность определяют, сдавливая грудную клетку руками с боков. При этом в норме создается ощущение ее податливости. Ригидность грудной клетки увеличивается у старых животных, что связано с окостенением реберных хрящей. Иногда пальпацией устанавливают вибрации грудной клетки, соответствующие низкочастотным шумам трения плевры при сухом плеврите, сухих хрипах, стенозе отверстия аортального клапана; крепитацию — при подкожной эмфиземе.
Сердце. С помощью пальпации можно более точно охарактеризовать верхушечный толчок сердца. Его определяют на стоячем животном. Ладонь левой руки кладут на грудную клетку слева в области сердца. Концевые фаланги трех согнутых пальцев ставят перпендикулярно к поверхности грудной стенки и, продвигая их по межреберьям, подушечками фаланг определяют точку, где при надавливании с умеренной силой начинают ощущать приподнимающиеся движения верхушки сердца, которую и считают местом расположения верхушечного толчка. В норме у собак верхушечный толчок расположен в 3...4-М межреберье рядом с грудиной и выражен больше слева. Если верхушечный толчок охватывает площадь больше 2см2, его называют разлитым, если меньше — ограниченным. Разлитый верхушечный толчок свидетельствует об увеличении размеров сердца, особенно левого желудочка. Усиление верхушечного толчка также свидетельствует о гипертрофии миокарда. Если усиленный толчок более выражен справа, то предполагают гипертрофию правой половины сердца. Ослабление верхушечного толчка свидетельствует о скоплении жидкости в грудной полости или сердечной сумке.
Дополнительно пальпацией оценивают состояние пульса: прикасаются тремя пальцами к коже над местом прохождения бедренной или плечевой артерий (табл. 1.2).
1.2. Особенности пульса (по В.Н. Митину)
Пульс |
Характеристика пульса |
Состояние пациента |
|||
Полный и равномерный Неравномерный Частый Дикротический Редкий Дефицитный |
Наполнение пульса хорошее; пульс ритмичный, пульсовые волны одинаковые Пульс неритмичный, пульсовые волны неодинаковые Частота пульсовых волн превышает 120 уд/мин Определяется как бы дополнительная малая волна, связанная с основной Частота пульсовых волн 60 уд/мин или меньше Разница между числом сердечных сокращений и пульсовых волн |
Норма Расстройство сердечного ритма Физическая работа, повышенная температура тела, кровопотсря Лихорадка, инфекционные заболевания Сон, ваготония, желтуха, блокада сердца Аритмия сердца мерцательная, экстрасистол и я |
|||
Пульс |
| Характеристика пульса |
Состояние пациента |
|
||
Твердый Мягкий Нитевидный Отсутствие пульса |
Трудно пережать артерию Артерию легко пережать Пульсовая волна едва ощутима Внезапное Перманентное |
Высокое давление крови, атеросклероз Низкое давление крови, сердечная слабость Шок, острая сердечная недостаточность, массивная кровопотеря Шок, коллапс, снижение давления крови ниже 50 мм рт. ст. Атеросклероз, тромбоз периферических сосудов, отек тканей |
|
||
Синхронной пальпацией сердца и пульса выявляют дефицит пульса, возникающий при экстрасистолии и мерцании предсердий. (Волна пульса возникает в период систолы и на периферии ощущается почти одновременно со II тоном сердца — способ определения систолы и диастолы.)
Определяют частоту пульса животного и степень наполнения сосудов, что дает общее представление о работе сердца и гемодинамике. В норме частота пульса колеблется от 60 до 120 ударов в минуту в зависимости от возраста и размеров животного. При частоте пульса менее 60 ударов в минуту констатируют брадикардию. Она физиологически обусловлена у тренированных собак, но может быть при отравлениях, заболеваниях центральной нервной системы. Очень редкие удары пульса (20...40 в 1 мин) с почти одновременным сердечным толчком указывают на полный ат-риовентрикулярный блок. Частота пульса свыше 120 уд/мин (тахикардия), если только она не обусловлена волнением животного при исследовании или нагрузкой, бывает при сердечной недостаточности (компенсаторное усиление работы сердца), повышенной температуре, тяжелых заболеваниях органов дыхания, анемиях.
Затем определяют систолическое давление крови следующим образом: 50 мм рт. ст. — пульс не прощупывается; 70мм рт. ст. — ощущается слабый пульс; 100мм рт. ст. — наполнение сосуда хорошее, но надавливание одним пальцем руки легко прерывает ток крови; свыше 180 мм рт. ст. — сильное надавливание пальцем не прерывает пульсации сосуда. Стенки сосуда напряжены, вибрируют. Критическая границ; для систолического давления крови лежит немного ниже 70 мм рт. ст. Животное, поступившее первый раз на амбулаторный прием, может показывав давление свыше 200 мм рт. ст. В норм< оно равно 130...140 мм рт. ст.
Лимфатические узлы. В норме н видны и не прощупываются. Следуе обратить внимание на размер лимфати ческих узлов, их болезненность, под вижность, консистенцию, спаянность кожей. Чаще всего удается обнаружит увеличение подчелюстных, поверхност ных шейных, подмышечных, поверхно стных паховых и подколенных лимфа тических узлов. Лимфатические узл] увеличиваются при хронических ин фекционных процессах, аутоиммунны и токсикоаллергических реакциях, также при опухолевых заболевания: Системное увеличение лимфатически узлов наблюдают при злокачественнь лимфомах. В целях диагностики в неж ных случаях прибегают к пункции ил биопсии лимфатического узла.
Органы брюшной полости. Пальпир; ют в стоячем положении животног Начинают с поверхностной, ориент! ровочной пальпации, при помощи которой определяют болезненность брюшной стенки, раздражение брюшины, расхождение мышц живота, наличие грыжи белой линии, более выраженное напряжение брюшных мышц (ригидность). Ригидность мышц брюшной стенки обычно отмечают над органом, пораженным воспалительным процессом, особенно если в процесс вовлечена брюшина. Затем переходят к глубокой методической пальпации органов. Пальпируют согнутыми пальцами правой руки. Левая рука при этом лежит плашмя на противоположной брюшной стенке, легким надавливанием подавая органы навстречу исследующей руке (иногда лежачее животное пальпируют двумя руками: правая рука пальпирует, левая, будучи положена сверху, надавливает на нее). Пальпирующую руку располагают перпендикулярно к краю исследуемой части кишки или к краю исследуемого органа. Верхушками сложенных вместе и слегка согнутых пальцев скользят в направлении, поперечном оси исследуемого органа; при этом придавливают орган к задней стенке и, продолжая скольжение, перекатываются через пальпируемую часть. Движения пальпирующей руки обязательно совершаются вместе с кожей! Наиболее приемлема такая последовательность пальпации органов брюшной полости: нисходящая часть ободочной кишки, тонкий кишечник, селезенка, желудок, печень и желчный пузырь, почки, яичники и матка, мочевой пузырь, опухоли в брюшной полости. Далее при ректальном исследовании: прямая кишка, предстательная железа.
Нисходящая часть ободочной кишки. Пальпируют в верхней трети брюшной полости под позвоночным столбом в виде толстостенного длинного прямого цилиндра. Пальцы правой руки погружают в брюшную полость к предполагаемому месту залегания ободочной кишки и, достигнув противоположной стенки полости, скользят по ней сверху вниз. При этом движении кишка, будучи придавлена к боковой стенке, сначала скользит по ней, а затем (так как брыжейка имеет определенную ширину и натягивается) при дальнейшем движении руки выскальзывает из-под пальцев. Обычно эту кишку распознают по отложению в ней каловых масс. Кишка в норме может смещаться в пределах 2...3 см.
Топкий кишечник. Вниз и кнаружи, т. е. более поверхностно от ободочной кишки, залегают петли тонкого отдела кишечника. Тонкие кишки из-за большой подвижности и тонких стенок пальпировать не удается. Их нельзя прижать к противоположной брюшной стенке, без чего невозможно прощупать отрезок кишки в нормальном состоянии. Фактически исследуют только область залегания тонкого кишечника. Пальпировать удается инородные тела в тонком кишечнике, инвагинат или закрученный в гармошку кишечник.
Селезенка. Орган в нормальном состоянии также не удается пальпировать. Увеличенная селезенка (спленомегалия) располагается в подвздошной области, центрально, на нижней брюшной стенке. В ряде случаев, определив пальпа-торно увеличение селезенки и отметив на коже ее контур, проверяют сократительную способность гладкой мускулатуры селезенки. Для этого подкожно вводят 0,5...! мл 0,1%-го раствора адреналина. В ответ на введение адреналина размер селезенки уменьшается в 2...3 раза. При фиброзе, перисплените, развитии в селезенке опухоли или гематомы заметного уменьшения размера не происходит. В большинстве случаев селезенка безболезненна. Болезненность отмечают при инфаркте селезенки, гематоме, перисплените. Диафрагмальная подвижность отсутствует.
Желудок. Удается пальпировать только при остром расширении. Диафрагмальная подвижность органа выражена.
Печень. У здорового животного печень и желчный пузырь пальпировать не удается. Они становятся ощутимы только при значительном увеличении (гепатомегалия, гипертрофия желчного пузыря). В этом случае печень пальпируют бимануально в области мечевидного отростка, устанавливают задне-нижний край печени, по которому (контуры, форма, консистенция, болезненность) делают заключение о физическом состоянии самой печени, ее положении и форме. Об увеличении границ печени судят по выступанию зад-ненижнего края за реберную дугу. Протяженность выступающего края печени измеряют в сантиметрах, отсчитывая от реберной дуги. Диафрагмальная подвижность печени сильно выражена. При больших скоплениях жидкости в брюшной полости для облегчения пальпации печени жидкость предварительно выпускают с помощью парацентеза.
Печень здорового животного мягкой консистенции; при гепатите, гепатозах, сердечном застое — плотной. Особенно плотная печень при циррозе, опухолевом поражении, при амилоидозе. При этом поверхность печени мелко- или грубобугристая. Болезненность характерна для воспалительного процесса, поражений с переходом воспалительного процесса на капсулу, растяжения капсулы при сердечном застое.
Желчный пузырь. Расположен в правом подреберье в виде грушевидного тела. Размеры и плотность могут варьировать. При переполнении камнями пальпируют плотнобугристый пузырь. Увеличенный пузырь с гипертрофированными стенками подвижен и при дыхании совершает маятникообразные движения.
Почки. Расположены в своем ложе подвижно, физиологическое смещение их в пределах 2...3 см наблюдают при изменении положения тела. Почки пальпируют бимануально в верхней трети брюшной полости, под позвоночным столбом, у края реберной дуги. Каудаль-нее расположенная левая почка легче поддается пальпации. Для почек характерны бобовидная конфигурация, гладкая поверхность, тенденция ускальзывать вперед и возвращаться в нормальное положение, способность баллотироваться. После пальпации в моче отмечают появление белка и эритроцитов. Краниальную правую почку пальпировать удается не всегда, в большинстве случаев прощупывают ее каудальный край глубоко в подреберье. С помощью пальпации выявляют опущение почки (нефроптоз), болезненность, определяют плотность и размер органа. Степень нефроптоза (I, II, III) устанавливают по относительному увеличению подвижности почки вплоть до свободного смещения ее в различных направлениях.
Яичники и матка. В норме эти органы не удается пальпировать. В случае опухоли яичника пальпируют бугристое новообразование позади почки. Беременную матку на 20...30-й день (оптимальный срок) определяют в верхней трети брюшной полости в виде цепочки последовательно расположенных узлов (фоэтов) одинакового размера. При пи-ометре пальпируют петли сильно увеличенных, упругих рогов матки, заполняющих почти всю брюшную полость. Затем переходят к глубокой методической пальпации: левая рука при этом лежит плашмя на противоположной брюшной стенке, слегка надавливая на нее и подавая органы навстречу исследующей руке.
Мочевой пузырь. При значительном скоплении мочи, особенно у животных с тонкой брюшной стенкой, мочевой пузырь определяют впереди лонного сочленения в виде эластичного флюктуирующего образования, при резком переполнении — с краниальной границей почти у пупка; при уролитеазе — крепитацию и инородное тело.
Опухоли в брюшной полости. При обнаружении опухоли устанавливают ее локализацию: в самой брюшной стенке, внутри брюшинной полости или позади брюшины. Если опухоль локализуется в брюшинной полости, нужно точно определить ее принадлежность тому или иному органу и отношение к соседним органам, подвижность, а также наличие воспалительного процесса в брюшине и вокруг нее. Опухоли брюшной стенки расположены поверхностно и при дыхательной экскурсии брюшной стенки перемещаются. Их удается легко обнаружить при осмотре, отчетливо прощупать. Забрюшинные опухоли довольно тесно соприкасаются с верхней стенкой брюшной полости, малоподвижны при дыхании и пальпации. Чем ближе внут-рибрюшинные опухоли расположены к диафрагме, тем они более подвижны при вдохе. Подвижность зависит от ширины и длины прикрывающих связок органа, пораженного опухолью. Забрюшинные опухоли теряют как дыхательную, так и пассивную подвижность, если вокруг них развивается воспаление брюшины, после которого наблюдают плотные сращения опухоли с окружающими органами.
Прямая кишка. Пальпаторный метод применяют по следующим показаниям: для выявления гипертрофии предстательной железы, перелома костей таза, костного калового конгломерата; проведения дифференциальной диагностики промежностной грыжи и дивертикула прямой кишки; установления ширины просвета таза при определении возможности вязок; при исследовании влагалища и для обнаружения папиллом или полипов на слизистой оболочке. К ректальному исследованию приступают после предварительной очистки прямой кишки клизмой. В прямую кишку вводят указательный палец (в резиновой перчатке), смазанный вазелиновым маслом, и медленными дви жениями осторожно продвигают его на возможную глубину. При повышенной чувствительности к этой процедуре необходимо предварительно анестезировать сфинктер введением свечи с анестезином. Пройдя сфинктер, палец встречает у самцов кпереди предстательную железу, а у самок влагалище. Обследовав пальцем нижнюю стенку, поворачивают палец кверху и ощупывают верхнекрестцовую, а затем боковые стенки. При этом обращают внимание на состояние слизистой оболочки, а также клетчатки, окружающей прямую кишку.
Стенки влагалища. Исследуют при подозрении на опухоль, а также при родах для определения степени раскрытия шейки матки. Палец в перчатке, смазанный 10%-м линиментом синтомицина, после предварительного протирания половых губ тампоном со спиртом легким вращательным движением вводят во влагалище на нужную глубину. Оценивают состояние слизистой (отек, припухлость, наличие опухоли слизистой оболочки, подвижность над опухолью), стенок влагалища (дивертикул стенки, рубцы, спайки) и их подвижность относительно тазового кольца. При родах определяют степень раскрытия шейки матки по числу пальцев, которые можно ввести в ее просвет, состояние плодов и влажность родовых путей.
Мошонка. Опускание обоих семенников в мошонку проверяют в 2-месячном возрасте! Обращают внимание на размеры и консистенцию семенников. При увеличении семенников предполагают наличие опухоли; тестообразная консистенция и уменьшение размеров свидетельствуют о гипоплазии.
Мышечная система. При пальпации необходимо определить степень ее развития. Диагностическое значение имеет местная атрофия мускулатуры (в особенности конечностей), которую выявляют путем измерения и сравнения ис- следуемой группы мышц с мышцами симметричной области тела. Объем мускулатуры плеча, бедра измеряют обычно по середине длинника указанных костей. Уменьшение объема мускулатуры больной конечности на 3 % свидетельствует об атрофии мышц I степени, на 5%— II степени, на 7 % — III степени. Диагностическую роль играет также определение мышечной силы и выявление расстройств функции мышц (тетании, миоклонии). Силу мышц определяют по противодействию ноги животного усилию руки, приложенному в различных направлениях. Результат учитывают по общепринятой пятибалльной системе: 5 — норма, 4 — понижена, 3 — резко снижена, 2 — напряжение без двигательного эффекта, 1 — паралич.
Кости. Обращают внимание на различного рода дефекты, искривления, выпирания и прочие деформации со стороны костей скелета.
Однако во многих случаях выявить деформацию костей можно только при ощупывании, например реберные «четки» и «рахитические браслеты» при рахите. Устанавливают конституционные (породные) и патологические деформации конечностей. Далее измеряют относительную длину каждой конечности, сопоставляют результаты и при необходимости измеряют абсолютную длину каждого звена больной конечности, определяют форму отпечатка плюсны по принципу подометрии.
Суставы. Обращают внимание на их конфигурацию, подвижность и болезненность при выполнении активных и пассивных движений, отечность и гиперемию близлежащих тканей. (Больной сустав выделяют по характеру хромоты, так как при внимательном изучении движений можно заметить, что активная подвижность в больном суставе резко снижена.) Обязательно определяют объем пассивных движений в суставе по сравнению со здоровой конечностью.
Глаза. Для определения внутриглазного давления применяют пальпатор-ный метод, основанный на сравнении давления в больном и здоровом глазу. Исследующий приставляет указательные пальцы обеих рук к сомкнутым векам больного глаза и слегка надавливает на глаз попеременно каждым пальцем. Сопоставляя тонусы (плотности) обоих глаз, делают заключение о силе давления в больном глазу. Степень повышения давления обозначают одним, двумя или тремя плюсами, степень понижения — минусами по той же трехбалльной системе.
Отдельно изучают чувствительность роговицы путем прикосновения к ней волокнами ваты, что в норме сопровождается смыканием век (роговичный рефлекс).
Перкуссия. С помощью этого метода получают качественно иные данные о состоянии легких, сердца, брюшной полости, печени, почек, костей. Все плотные, не содержащие воздуха органические части, а также жидкости дают совершенно глухой, едва слышимый перкуторный звук. Напротив, органы, содержащие воздух или газ (легкие, желудок), издают громкий, низкий, протяжный звук.
Легкие. Перкутируют только при подозрении на патологию. Из-за небольшого размера легких перкуссией можно выявить только изменения, занимающие большие поля. Перкутируют согнутым III пальцем правой руки по плотно приложенному к телу III пальцу левой руки. Соседние пальцы левой руки должны быть несколько расставлены в стороны и также плотно прижаты к коже для ограничения распространения колебаний, возникающих при перкуссии. Палец-плессиметр ставят на межреберья параллельно ребрам и наносят по нему слабые и равномерные удары. Перкуссионная задняя граница легких проходит наклонно вперед сверху вниз от 12-го до 6-го межребе-рья. Спереди перкуссионное поле ограничено лопаткой, сверху — спинной мускулатурой. Поле перкуссии можно увеличить, вытянув вперед грудную конечность. При выстукивании симметричных участков грудной клетки сравнивают перкуторный звук.
Притупление перкуторного звука наблюдают: при пневмосклерозе, наличии плевральных спаек, сливной пневмонии, отеке легких, сдавливании легочной ткани плевральной жидкостью, полной закупорке бронха опухолью, значительном увеличении сердца.
Усиление перкуторного звука бывает при эмфиземе и пневмотораксе. Если при перкуссии возникает кашель, то это указывает на раздражение плевры и заболевание органов грудной полости. Симптом проверяют похлопыванием ладонями обеих рук по грудной клетке, вызывая тем самым кашель.
Сердце. Перкутировать границы можно только при значительном увеличении органа. Над областью сердца перкуторный звук становится тихим, коротким и высоким.
Брюшная полость. Перкутируют при заметном увеличении объема живота. Тимпанический (барабанный) звук при выстукивании брюшной стенки над желудком указывает на острое расширение желудка. Дополнительно перкуссию применяют для установления перкуторной волны жидкости при асците. Метод также используют, чтобы выявить болевую реакцию животного при поколачивании тканей над пораженным органом.
Печень и почки. Перкутируют, нанося короткие удары ребром ладони или кулаком по области этих органов, чтобы выявить повышенную болезненность в случае патологии.
Кости. Метод применяют для диагностики переломов трубчатых костей, выстукивая их вдоль оси. При переломе отмечают болезненную реакцию.
Аускультация. Наряду с перкуссией большую долю информации о состоянии животного дает аускультация гортани, трахеи, легких, сердца, кишечника. Аускультировать следует каждое вновь поступающее животное. Собак исследуют в положении стоя.
Органы дыхания. Сначала сравнивают дыхательные шумы в разные фазы дыхания, а затем эти шумы сопоставляют с дыхательными шумами в аналогичной точке другой половины грудной клетки. Фонендоскоп ставят в строго симметричных точках. Поле аускульта-ции легких соответствует границам перкуссионного поля. Аускультацию начинают спереди и сверху и постепенно перемещают фонендоскоп вниз и в стороны. При необходимости дополнительно выслушивают гортань и трахею.
В норме над легочной тканью в фазе вдоха выслушивают везикулярное (альвеолярное) дыхание, напоминающее звук «ф», а в фазе выдоха — смешанное, везикулобронхиальное. Бронхиальное (ларинготрахеальное) дыхание аускуль-тативно напоминает звук «х»; его выслушивают над гортанью, трахеей, бифу-ракацией бронхов.
При аускультации легких у больных животных наиболее часто обнаруживают: патологическое ослабление везикулярного дыхания (эмфизема легких); полное отсутствие везикулярного дыхания (скопление жидкости или воздуха в плевральной полости, ателектаз легких); патологическое бронхиальное дыхание (воспаление легких, компрессионный ателектаз, пневмосклероз); жесткое дыхание (бронхиты); металлическое дыхание (открытый пневмоторакс); стенотическое или усиленное ларинготрахеальное дыхание (стеноз трахеи или крупного бронха).
При развитии патологического процесса в дыхательных органах наряду с основными дыхательными шумами появляются дополнительные — хрипы, крепитация и шум трения плевры. Сухие и влажные хрипы образуются в результате сужения просвета бронхов и скопления там жидкого секрета. Крепитация возникает в альвеолах, поэтому стойкая крепитация может указывать на воспаление легких, а влажные мелкопузырчатые хрипы — на бронхит. При этом хрипы выслушивают как в фазе вдоха, так и выдоха, они могут усиливаться или исчезать после кашля (обязательна повторная аускультация!), крепитация же слышна только на высоте вдоха и не изменяется после кашля. Одновременное появление в одном поле аускульта-ции разнокалиберных хрипов и крепитации обычно свидетельствует об отеке легких. Место выслушивания шума трения плевры зависит от расположения очага воспаления. Наиболее часто этот шум выявляют в каудальных долях легких, где происходит максимальное движение органа при дыхании. При соприкосновении воспалительного очага с сердцем появляется плеврокардиаль-ный шум, который прослушивают не только в фазах вдоха и выдоха, но и во время систолы и диастолы сердца. Шум плеска в грудной полости появляется при скоплении там одновременно жидкости и воздуха (гидропневмоторакс). При диафрагмальной грыже и попадании петель кишечника в плевральную полость в последней слышна перистальтика.
Сердце. Орган аускультируют в различных положениях тела: лежа, стоя, а также после физической нагрузки. Легче выслушивать сердце при задержке дыхания, для этого нос собаки прикрывают рукой. Стетофонендоскоп прижимают всей поверхностью мембраны в нужной точке к коже животного. Сердце аускультируют продолжительно, в течение 2 мин. Сначала используют мембрану фонендоскопа для получения общего представления о работе сердца, а затем, чтобы различить высоко- и низкочастотные шумы, аппарат переводят в положение стетоскопа и фиксируют плотно и неподвижно двумя пальцами. В противном случае трение мембраны о волосы создаст дополнительные звуки. Необходимо, чтобы врач всегда пользовался тем аппаратом, к которому привык!
Предварительная аускультация дает представление о сердечном ритме. Физиологически примерно до частоты 120... 130уд/мин у собак слышна очень четкая синусовая аритмия, которая зависит от фазы дыхания. Дыхательная аритмия исчезает при увеличении частоты сердечных сокращений, например после физической нагрузки или введения атропина. Поэтому в сомнительных случаях для установления природы аритмии животное заставляют побегать в течение 2 мин и после снятия нагрузки его вновь аускультируют. При этом у здоровой собаки аритмия исчезает, у собаки, страдающей заболеванием сердца, после нагрузки аритмия усиливается. Все аритмии сердечной деятельности, не связанные с дыханием, служат признаком болезни. При установлении ритма сердечной деятельности можно также одновременно пальпировать пульс.
У здоровых собак хорошо слышно два тона работы сердца. I тон возникает во время систолы после длинной паузы, он более продолжительный и низкий, чем II, который образуется во время диастолы после короткой паузы. II тон менее продолжительный и более высокий. Оба тона можно выслушивать над всей областью, но звучность их будет изменяться в зависимости от близости расположения клапанов, участвующих в образовании I или II тона. В норме оба тона хорошо отличимы.
Изменения тонов сердца могут выражаться в ослаблении или усилении их звучности, появлении раздвоения или возникновении добавочных тонов. При чрезмерном развитии подкожной жировой клетчатки, эмфиземе или отеке легких, смещении петель кишечника в грудную полость в связи с разрывом диафрагмы, наличии опухолей в грудной полости и вследствие других процессов, отдаляющих сердце от грудной стенки, звучность тонов ослабевает. Ослабление обоих тонов наблюдают при снижении сократительной способности сердечной мышцы у животных, страдающих миокардитом, дистрофией миокарда, кардиосклерозом, а также при коллапсе. Исчезновение сердечных тонов бывает при скоплении жидкости в сердечной сумке (гидро-, гемоперикардит) или плевральной полости (гидро-, гемохи-лоторакс). Повышение интенсивности тонов отмечают при учащении сердцебиения в связи с нагрузкой, волнением животного, сердечной недостаточностью. Тоны сердца усиливаются за счет резонанса при расположении вблизи него больших воздушных полостей (большой газовый пузырь желудка). При уменьшении вязкости крови, как это бывает при анемии, звучность тонов также возрастает. Стучащие тоны отмечают при увеличении (гипертрофии) сердца.
В ряде случаев при аускультации обнаруживают раздвоение тонов. При этом вместо одного выслушивают два коротких тона, быстро следующих друг за другом. Раздвоение тонов появляется при неодновременном возникновении составляющих тон звуковых компонентов, т. е. вследствие асинхронной деятельности правой и левой половин сердца. Раздвоение тонов может быть обусловлено как физиологическими, так и патологическими причинами. Раздвоение II тона наблюдают при отставании закрытия пульмонального клапана, повышении давления в малом круге кровообращения (при стенозе отверстия митрального клапана, эмфиземе легких и др.), отставании сокращения одного из желудочков, блокаде ножки пучка Гиса.
При тяжелом поражении миокарда аускультируют добавочные тоны, которые обнаруживают в середине диастолы. При тахикардии они, сливаясь, образуют единый тон, обусловливающий появление ритма галопа. Ритм галопа—важный признак слабости миокарда! Он появляется при инфаркте миокарда, миокардите, хроническом нефрите, декомпенсированных пороках сердца.
Иногда выслушивают маятникооб-разный ритм, напоминающий ход часов, когда оба тона одинаковы по звучности. Это наблюдают при острой сердечной недостаточности, пароксиз-мальной тахикардии, лихорадке.
В ряде случаев при аускультации сердца кроме тонов выслушивают звуковые явления, называемые сердечными шумами. Шумы сердца оценивают по следующим параметрам:
определяют место возникновения: внутри самого сердца (интракардиаль-ные) или вне его (экстракардиальные);
устанавливают локализацию, т. е. место наилучшего выслушивания;
определяют отношение шума к фазе сердечной деятельности (систолический или диастолический);
устанавливают силу шумового звука (степени I...V);
выясняют природу шумов (функциональная или органическая).
Интракардиальные шумы. Описаны в разделе «Болезни сердечнососудистой системы».
Экстракардиальные шумы. Возникают от трения измененных висцерального и париетального перикардиальных листков, когда на них откладывается фибрин (фиброзный перикардит). Шумы совпадают с сокращениями сердца, но возникают вне его.
Функциональные шумы. Появляются без морфологических изменений в сердце и бывают при тяжелых анемиях, вследствие нарушения вязкости крови. Их отличает непостоянство возникновения, они могут исчезать при различных положениях тела, после физической нагрузки; эти шумы непродолжительные, редко занимают всю систолу, по характеру мягкие, дующие.
Органические (эндокарди-альные) шумы. Выявляют чаще всего. Они вызваны завихрениями протекающей через клапаны сердца крови в результате пороков сердца или арте-риовенозных шунтов.
Локализация шума. Локализацию устанавливают в месте наилучшего выслушивания клапанов сердца. Клапаны сердца аускультиуют в соответствии с наибольшей вероятностью их поражения: в первую очередь — митральный клапан в левом 5-м межребе-рье внизу, рядом с грудиной; затем -клапаны аорты и легочной артерии в 4-м и 3-м межреберьях примерно на уровне плечевого сустава. Справа выслушивают только трехстворчатый клапан в 4-м межреберье.
Систолические и д и а с т о -лические шумы. Систолический шум появляется вместе с I тоном во время короткой паузы сердца, он совпадает с верхушечным толчком. Диас-толический шум возникает после II тона во время длинной паузы сердца. Преимущественно отмечают систолические шумы, которые продолжаются от I ко II тону, иногда охватывают оба сердечных тона (пансистолические шумы). При атриовентрикулярной недостаточности во время всей систолы выслушивают громкие, равномерной интенсивности шумы. При стенозе со судов клапанов шумы вначале усиливаются и сразу затихают.
Диастолические шумы встречаются очень редко! Они бывают при недостаточности клапанов аорты, стенозе отверстий митрального и трехстворчатого клапанов, персистенции боталлова протока. В последнем случае диастоличес-кий шум напоминает шум работающей машины.
Интенсивность шумов. Оценивают по степеням. При степени I прослушивают очень тихий, едва уловимый шум. Шум отчетливо слышен при степени III. (Степень II — между I и III.) Степень IV проявляется отчетливым шумом, при дополнительной пальпации сердечного толчка можно ощутить дрожание грудной стенки. Степень V проявляется, как и степень IV, кроме того, шум можно прослушать, не касаясь грудной стенки. Верным признаком миокардиопатии считают шумы III степени и выше (систолические шумы —только при отсутствии анемии).
Органы брюшной полости. Метод применяют только при наличии показаний. Аускультация желудка практического значения не имеет. Методом аускультации исследуют двигательную функцию кишечника. Во время пищеварения и движения химуса в тонкой кишке слышно долгое периодическое урчание. Через 5...7 ч после приема пищи в слепой кишке слышны ритмические кишечные шумы. При механической непроходимости кишечника перистальтика звонкая и крупными волнами. При паралитической непроходимости кишок перистальтика исчезает, а при прободении язвы со вторичным параличом кишечника в брюшной полости отмечают полную тишину. В случаях фиброзного перитонита при дыхательных движениях может быть выслушан шум трения брюшины.
1.3.2.3. Инструментальные и лабораторные методы
В отличие от основных эти методы считают дополнительными, так как их применяют не во всех случаях, а только после клинического обследования животного. При их использовании необходимы дополнительный, более или менее сложный инструментарий или оборудование (рентгеновская установка, лабораторный инвентарь) и специально подготовленный персонал клиники (лаборанты, врачи-лаборанты, врачи-рентгенологи).
Условно считают, что основные методы исследования служат для установления органотропности заболевания, т. е. направлены на выявление пораженного органа. Например, установили, что поражена печень (гепатопатия). С помощью дополнительных методов делают заключение уже о характере патологического процесса (например, жировая дистрофия печени). Поэтому при диагностике заболеваний строго учитывают соподчиненность этих исследований и очередность их выполнения.
В каждой клинике должны быть, как минимум, свой рентгеновский аппарат и своя лаборатория. Только вирусологические, микробиологические, морфологические и токсикологические исследования проводят централизованно. Клиническая лаборатория должна располагать тремя наборами оборудования.
1-й набор: холодильник, промывной таз, центрифуга, бумажные индикаторы для определения основных показателей мочи и крови, посуда для взятия проб (мочи, кала, крови), капилляры для определения СОЭ и гематокрита, лупа, ареометр, спиртовой термометр.
2-й набор: микроскоп со столиком, фиксирующим предметное стекло, счетные камеры Горяева, пипетки с насасывающими грушами, биологические красители, ступка, стеклянная воронка, проволочная сетка, насыщенный раствор поваренной соли, проволочная петля, газовая или спиртовая горелка, 10%-й раствор гидроксида калия, химическая посуда для реактивов.
3-й набор: фотометр, термостат, пипетки миллилитрового и микролитрового объемов, подставка для пипеток, кюветы, штативы для пробирок, стандартная сыворотка крови с известными значениями основных показателей, дистиллированная вода.
1-й набор предназначен для гематологических исследований, 2-й — пара-зитологических и гематологических и 3-й —для биохимических.
Практическое значение имеют следующие исследования: 1) общий анализ мочи и клинический анализ крови; 2) биохимический анализ крови; 3) копро-логический анализ на яйца глистов; 4) определение жизнеспособности спер-миев; 5) определение функциональной способности органов; 6) цитологический анализ содержимого плевральной, брюшинной и перикардиальной полостей, мазков крови и костного мозга, спинномозговой жидкости, пунктатов из опухоли; 7) гистологический анализ операционного и биопсийного материала; 8) серологический анализ крови для выявления инфекционных и паразитарных заболеваний; 9) токсикологический анализ крови, биологических тканей, кала.
При этом первые пять видов исследований относят к общеклиническим, которые проводят непосредственно в клинической лаборатории.
Определение массы тела. В связи с необходимостью расчета доз лекарственных препаратов на 1 кг массы тела, а также по другим причинам массу животного определяют в каждом отдельном случае. В условиях стационара лучше использовать весы для взвешивания авиабагажа. Их монтируют на полу вровень с ним, чтобы не образовывалось приступка, что существенно для животного. Тогда собака спокойно заходит на весовую площадку и выполняет команду «Сидеть!», после чего снимают предохранитель весов и записывают показание стрелки. В домашних условиях можно использовать напольные медицинские весы, но это подходит только для небольших собак. Владелец взвешивается, взяв животное на руки. Массу животного определяют вычитанием массы владельца. При контроле за массой собаку взвешивают натощак, после дефекации и опорожнения мочевого пузыря.
Термометрия. Температуру тела измеряют только по показаниям. Во время исследования температура всегда будет выше на несколько десятых градуса из-за волнения собаки. Температура тела между 38,7 и 39 °С обычно указывает на начало патологического процесса у пациента. По содержимому прямой кишки, прилипшему к термометру, можно получить дополнительную информацию:
прозрачная прилипшая слизь при наличии рвоты у пациента указывает на обтурацию (закупорку) кишечника инородным телом;
ненормальный запах фекальных масс свидетельствует об их разложении в кишечнике, обусловленном патогенными бактериями;
серые, жирные, объемистые фекальные массы указывают на недостаточность экзокринной функции поджелудочной железы;
при введении термометра можно случайно натолкнуться на фекалии из костей, что бывает при копростазе.
Трихоскопия. Осмотр волосков шерсти в лучах лампы Вуда. При микроспории отмечают флюоресцирующее свечение шерсти.
Отоскопия. Осмотр наружного слухового прохода с помощью ушной воронки в прямых лучах света. При воспалении тканей слухового прохода отоскопия обязательна, иначе невозможна точная диагностика! При подозрении на паразитарный отит дополнительно исследуют под микроскопом серные отложения. Слуховой канал распрямляют, оттягивая ушную раковину вверх, назад и кнаружи, и осторожно вводят в него теплую воронку. Кожа, покрывающая ушную раковину, продолжается в наружный слуховой проход и на барабанную перепонку. В норме кожа розоватого оттенка и в начальной части с редким волосяным покровом, барабанная перепонка (для рассмотрения ее нужна воронка с удлиненным конусом) представляет собой овальную, тонкую, полупросвечивающую пластинку.
Колытоскопия. Осмотр полости влагалища с помощью детского влагалищного зеркала. Цель ее — катетеризация мочеиспускательного канала для установления ширины просвета тазового кольца (определение возможности нормальных родов), выявления спаек или опухолей стенки влагалища. Самку катетеризируют в положении на спине с согнутыми в тазобедренных суставах конечностями (рис. 1.9). Влагалищное зеркало, нагретое до температуры тела, смазывают линиментом синтомицина и вводят во влагалище, минуя синус преддверья влагалища, а затем плавно раскрывают створки зеркала. Слизистая оболочка влагалища равномерной красноватой окраски с ясно заметными кровеносными сосудами. Находят наружное отверстие мочеиспускательного канала (при необходимости вводят катетер), осматривают стенки и просвет влагалища.
В норме не должно быть никаких дефектов или разрастаний. Зеркало извлекают, не смыкая створок!
Офтальмоскопия. Метод исследования прозрачных сред глаза и глазного дна с помощью офтальмоскопа, дающего прямое увеличенное изображение глазного дна (в среднем в 16...20 раз). Применяют в соответствии с показаниями. Нистагм глаз, реакцию зрачка на свет изучают при сотрясении мозга и других повреждениях центральной нервной системы. Глаза исследуют в затемненной комнате. Дополнительно для расширения зрачка иногда применяют 1%-й раствор атропина, закапывая одну-две капли в конъюнктивальный мешок. Источник света устанавливают сзади слева от больного животного на уровне его головы и, направляя офтальмоскопом в глаз свет, отраженный от источника, отмечают свечение зрачка, возникающее вследствие отражения световых лучей от глазного дна.
Реакцию зрачка на свет изучают раздельно для каждого глаза. Для этого попеременно закрывают, а затем освещают прямым светом каждый глаз, наблюдая за сужением зрачка. В норме зрачок быстро суживается. Если на пути лучей встречаются помутнения, то на фоне зрачка видны темные пятна, полосы и т. п. При движении глаза в стороны эти помутнения перемещаются в сторону движения, если они находятся впереди центра вращения глаза (в роговице, переднем отделе хрусталика), или же в обратную сторону при локализации помутнений за центром вращения (задний полюс хрусталика, стекловидное тело). Поверхностные дефекты роговицы дополнительно выявляют при помощи 1%-го раствора флюоресцеина натрия, закапывая в глаз одну-две капли. Дефекты сразу же становятся заметны. Проходимость носослезных каналов определяют по появлению через некоторое время капельки флюоресцеина в нижних носовых ходах.
Далее последовательно осматривают сосок зрительного нерва, желтое и черное поля дна глаза, состояние ткани и сосудов сетчатой и сосудистой оболочек, наличие в последних очагов воспалительного характера. Нистагм опреде
Рис. 1.9. Положение животного при кольпоскопии
ляют по характеру двухфазных движений глазного дна. Многофокусная отслойка сетчатки физиологична для колли, английских сеттеров.
Риноскопия. Осмотр полости носа с целью определения ее проходимости. У собак выполнить эту процедуру затруднительно. Обычно используют простую функциональную пробу: поочередно к каждому наружному отверстию носа подносят нитку. В норме нитка отклоняется движением струи воздуха.
При осмотре носовой полости с помощью эндоскопа (оптического аппарата для осмотра полых органов изнутри) видны носовые раковины, носовые ходы, ячейки решетчатой кости, отверстия верхнечелюстных пазух. Слизистая оболочка розовая.
Диагностическая лапароскопия. Хирургическая операция, заключающаяся в проколе брюшинной полости, введении через прокол лапароскопа и наполнении брюшинной полости воздухом для осмотра внутренних органов. Показанием к диагностической лапароско пии служат различные патологии органов брюшной полости. Их визуальное диагностическое обследование обязательно проводят так же, как и в ходе диагностической лапаротомии. Последовательно осматривают и ощупывают брюшину, кишечник, желудок, печень, желчный пузырь и т.д.
Брюшина. Гладкая, тонкая, полупрозрачная с перламутровым оттенком серозная оболочка, выстилающая стенки и покрывающая внутренние органы живота. При остром перитоните брюшина лишена обычного блеска, тусклая, полнокровная, с мелкими кровоизлияниями. В брюшинной полости обнаруживают экссудат в виде фибриноз-но-гнойной или гнойной массы (с примесью газов при перфорации кишечника). При хроническом перитоните брюшина утолщена, белая и плотная, как глазурь, вовлечена в спаечный процесс. Среди спаек могут находиться осумкованные скопления гноя. При асците брюшина не изменена, но в брюшинной полости скопление светло-желтой, прозрачной, слегка опалесци-рующей жидкости.
Кишечник. Петли тощей кишки обычно лежат влево от срединной линии, петли подвздошной — главным образом справа. Они легко смещаются, блестящие, розового цвета. Обтурация тонкого кишечника инородным телом проявляется в виде локального расширения и резкой гиперемии участка кишки. Инвагинацию кишечника характеризует гиперемированное, отечное, «муфтообразное втяжение» нижележащей трубки кишки в вышележащую, с ущемлением брыжейки.
Желудок. Представляет собой мешкообразное расширение пищеварительного тракта. Объем желудка сильно варьирует как индивидуально, так и в зависимости от наполнения. При остром расширении и завороте отмечают «тимпаническое вздутие», гиперемию с полосчатыми кровоизлияниями, истончение стенок, изменение направления оси органа, деформацию пилорической части за счет сильного натяжения гепато-дуоденальной связки. Единственным признаком стеноза пилорического отверстия служит гипертрофия пилорического отдела. Иногда вокруг привратника обнаруживают деформирующие спайки.
Печень. Представляет собой объемистый железистый орган равномерного вишнево-коричневого оттенка, состоящий из шести долей: левая медиальная и левая латеральная, правая медиальная и правая латеральная доли (в последней отдельно различают две доли: квадратную и хвостатую). При жировой дистрофии печень равномерно-желтая, уменьшена в размерах и массе (в два-три раза), крайне дряблая, с морщинистой капсулой. При гипертрофическом циррозе печень увеличена, плотная, с гладкой или слабозернистой поверхностью. Селезенка сильно увеличена; отмечают желтуху, но асцита нет. При атрофичес-ком циррозе печень уменьшена, очень плотная, поверхность ее неровная, зернистая, с большим количеством выступающих зерен и бугров. Желтухи нет, селезенка не увеличена. Иногда находят мелкие, рассеянные по печени изолированные гематогенные абсцессы — следствие септикопиемии.
Желчный пузырь. Орган грушевидной формы, сине-зеленого цвета (у собак воспаления желчного пузыря бывают редко).
Почка. Представляет собой парный экскреторный орган, бобовидной формы, темно-красного цвета, с гладкой поверхностью. Почки расположены по бокам от позвоночного столба на уровне первых четырех поясничных позвонков. Левая почка лежит немного каудальнее правой. Значительное увеличение почек, их серо-белый цвет в сочетании с высокой протеинурией и цилиндрурией, периферическими отеками свидетель ствуют о жировом нефрозе («большая белая почка»). Амилоидный нефроз характеризуют: увеличение и уплотнение почек, их бледно-серый цвет, уремия при положительном венозном давлении и гипертрофия левой половины сердца («большая сальная почка»). При гломе-рулонефрите почки сильно увеличены и диффузно полнокровны («большая красная почка»). Пиелонефрит характеризуют резко расширенные лоханка и мочеточники. При интерстициальном нефрите почки значительно увеличены, округлены, очень дряблые, на поверхности видны нерезко отграниченные, слегка набухающие красные пятна («большая пестрая почка»). При гнойном пе-ринефрите под отслоенной капсулой обнаруживают множественные микро- или макроабсцессы, капсула полно-кровна, с кровоизлияниями. На абсцедирование паранефральной клетчатки указывают ее полнокровность, очаговое уплотнение и инфильтрация гноем (паранефрит). Гидронефроз характеризуется односторонним значительным увеличением почки в основном за счет расширения лоханки, водянистостью почечных структур, истончением паренхимы, признаками обтурации соответствующего мочеточника. Сморщенная почка значительно уменьшена, очень плотная, зернистая вследствие чередования углублений и выступов в виде овальных зерен.
Мочевой пузырь. Поверхность бледно-розового цвета. Форма мочевого пузыря и отношение к окружающим тканям значительно изменяются в зависимости от его наполнения. При мочекаменной болезни и уроцистите в полости пузыря обнаруживают камни различного диаметра; стенки пузыря или гипертрофированы или, наоборот, атрофированы, характерна гиперемия серозного покрова с кровоизлияниями. При некрозе стенок мочевого пузыря последние сильно истончены, темно-вишневого цвета, очень дряблые.
Матка. Представляет собой небольшой, розового цвета, полый мышечный орган, рога которого расположены слева и справа вдоль позвоночного столба до уровня 5-го поясничного позвонка. При поликистозе матка немного увеличена. Под серозной оболочкой множественные водянистые кисты. При пиометре матка увеличена во много раз, наполнена жидким содержимым, стенки напряжены, цвет их изменен; иногда поделена на сегменты циркулярными перетяжками.
Диагностическая лапаротомия. Вскрытие брюшинной полости. Обычно вид разреза брюшной стенки выбирают в соответствии с основными задачами операции (рис. 1.10). При операциях, выполняемых только с диагностическими целями, брюшную стенку разрезают по белой линии от середины надпупоч-ной области до середины подпупочной области живота. Кожу и подкожную клетчатку рассекают скальпелем на всем протяжении указанной длины. Подкожную клетчатку отсепаровывают от поверхностного листка апоневроза и раздвигают в стороны на 2...4 см. Двумя
Рис. 1.10. Проекции разрезов вентральной брюшной стенки при операциях:
а—б— пупочная грыжа; б—я—кастрация, иноролное тело, прерывание беременности; б— г — удаление матки, кесарево сечение; «—г —операции на мочевом пузыре (самки), ректопексия; rf— с — операции па мочевом пузыре и простате (самцы); ж—з и и—к —операции на печени и желчном пузыре
пинцетами Микулича захватывают и приподнимают апоневроз слева и справа от белой линии и между ними скальпелем делают перфорационное отверстие в брюшной стенке. Продольно прямыми ножницами рассекают апоневроз, введя бранши ножниц в сделанное отверстие. Рассекая следующую за апоневрозом серповидную связку, проникают в брюшинную полость. (В под-пупочной области брюшину вскрывают, чуть отступя от срединной линии, чтобы не повредить срединную связку мочевого пузыря!) Края раны обкладывают салфетками и захватывают их вместе с брюшиной пинцетами Микулича. Рану брюшной стенки зашивают послойно. Прерывистыми швами кетгутом восстанавливают целостность серповидной связки. Одним этажом прерывистых шелковых швов сшивают брюшину и апоневроз (без захвата мышечной ткани!). Сшивают непрерывно кетгутом подкожную клетчатку. Края кожной раны сближают шелком с помощью обычных узловых или горизонтальных петлевидных швов (рис. 1.11).
Рентгенологическое исследование. Видимый свет, падая на предмет, отражается от него и, достигая глаза, создает изображение внешнего вида предмета. Изображение внутренней структуры предмета получают с помощью рентгеновских лучей. Тело не однородно, а со-
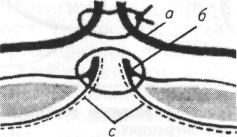
Рис. 1.11. Зашивание раны брюшной стенки:
о — шов на кожу; б—шов на апоневроз; в — брюшина
стоит из разных тканей, неодинаково поглощающих лучи. Чем выше плотность ткани, тем сильнее ткань поглощает рентгеновские лучи. Кости поглощают их почти в два раза больше, чем мягкие ткани. Там, где ослабление лучей наибольшее, образуется структурная полупрозрачная тень наибольшей интенсивности. В участках с малым ослаблением лучей тень будет малоинтенсивной.
Рентгеновское изображение в отличие от оптического не объемное, а плоское, проекционное. Все части исследуемой области тела, расположенные на разных уровнях от экрана, видны на нем в виде проекции контуров органа, располагающихся в одной плоскости. При изменении положения органа во время рентгенографии меняется и его проекционное изображение, контуры искажаются, и можно ошибочно предположить заболевание там, где его нет. Поэтому квалифицированный анализ рентгеновского изображения возможен только при определенных, одинаковых укладках частей тела или органов.
Кроме того, при рентгенологическом исследовании получают увеличенное изображение. Степень увеличения находится в определенной зависимости от расстояний между фокусом трубки, экраном и исследуемым предметом. Увеличение изображения тем меньше, чем дальше фокус трубки от тела пациента и чем ближе к нему экран. Оптимальные физико-технические условия рентгенологического исследования различных областей тела для получения качественного изображения подбирают в каждом отдельном случае.
Рентгенография — наиболее распространенный в ветеринарии метод рентгенологического исследования. Изображения фиксируют на рентгенограммах для последующего подробного, углубленного изучения.
Рентгеноскопия — метод, который применяют реже из-за значительной лучевой нагрузки и только в тех случаях, когда необходимо динамическое наблюдение за функцией органа.
Нет смысла в приведении конкретных физико-технических параметров рентгенографии различных областей тела, так как они значительно варьируют в зависимости от вида рентгеновского аппарата. Практически достаточно получить один-два хороших снимка на своем аппарате, чтобы по ним рассчитать условия и постепенно их откорректировать опытным путем. При выборе напряжения, силы тока, экспозиции «гадать» не следует. Для этого есть определенные правила и расчеты. Всякий иной путь приведет к неудаче!
Количество излучения, действующего на пленку (доза), зависит от напряжения на трубке в киловольтах (кВ), силы анодного тока в миллиамперах (мА) и экспозиции в секундах (с). Чтобы получить одинаковую дозу излучения в течение известного промежутка времени, при изменении напряжения обратно пропорционально изменяют силу тока.
Изменять можно главным образом только экспозицию, например удваивать или уменьшать вдвое, но значительные колебания напряжения нежелательны, так как они оказывают на дозу действие, не поддающееся учету.
Для упрощения работы используют только четыре значения напряжения: 52, 60, 65 и 70 кВ. При напряжении 52 кВ рекомендуют снимать пястье, плюсну, карпальный, коленный и скакательный суставы, кости предплечья, голени, бедро, нижнюю челюсть; при 60 кВ — орбиты, придаточные полости носа, лопатку, локтевой, плечевой и тазобедренные суставы, плечевую кость; при 65 кВ — череп, сердце, легкие, органы брюшной полости; при 70 кВ — грудные и поясничные позвонки.
При повышении напряжения на каждые 10 кВ в области между 50 и 70 кВ экспозицию снижают вдвое.
При увеличении толщины снимаемой части тела на 1 см по сравнению с теми размерами, при которых были получены хорошие снимки (о чем должна свидетельствовать запись в журнале рентгенологических исследований с указанием толщины объекта в см), увеличивают экспозицию на 25 %, т. е. на 1/4; при увеличении толщины на 5 см экспозицию удваивают.
При увеличении расстояния фокус-пленка от 70 до 100, от 100 до 150см всякий раз удваивают экспозицию.
Для практических расчетов необходимо знать принятые во всех странах стандартные фокусные расстояния при рентгенографии различных областей тела.
Область тела Зубы Желудок и кишечник (на аппарате для рентгеноскопии) Кости Легкие и сердце |
Фокусное расстояние, см 15
70 100 150 |
Фокусное расстояние нельзя произвольно менять! Его определяет требование получения максимально резких изображений.
При искусственном контрастировании полых органов с введением в них поглощающего рентгеновские лучи позитивного контрастного вещества напряжение увеличивают на 0,5...1 кВ.
Чтобы устранить динамическую нерезкость изображения, связанную с физиологическим смещением органов или повышенной двигательной активностью животного, на трубке устанавливают 100%-ю лучевую нагрузку, что позволяет подать нужную дозу излучения за предельно короткий срок. Лучевая нагрузка должна быть всегда постоянной!
Для снимков малых размеров необходима большая доза излучения, чем для крупных снимков.
Таким образом, используя приведенные правила и расчеты при подборе оптимальных физико-технических параметров рентгенографии, составляют единую таблицу экспонирования различных областей тела для каждого аппарата. В рентгенологических кабинетах лечебных учреждений предпочтительнее применять мощные трехфазные рентгенодиагностические аппараты с 6- или 12-вентильным выпрямителем, с помощью которых получают снимки лучшего качества. При отсутствии трехфазных установок можно использовать передвижные однофазные палатные аппараты с меньшими разрешающими способностями, но эксплуатация которых не связана с применением средств специальной защиты.
Для рентгенографии применяют типовые кассеты различных размеров с усиливающими универсальными экранами. Чувствительность стандартной рентгеновской пленки при выпуске составляет 400 обратных рентгенов, к концу гарантийного срока — 280 обратных рентгенов (такую гарантию заводы-изготовители дают на 1 год). При экспонировании пленки со сниженной чувствительностью или по истечении ее гарантийного срока пересчитывают дозы излучения: дополнительно 0,01 Р на каждые утраченные 100 обратных рентгенов.
Методика рентгенологического исследования. Животное укладывают на специальный стол в нужной позиции. Характер позиции определен избранным направлением хода рентгеновских лучей. Используют три взаимно перпендикулярных направления: саггитальное направление, или проекция, когда лучи идут вентродорсально (прямая задняя) или дорсовентрально (прямая передняя); фронтальная проекция, когда луч идет справа налево (левая боковая) или слева направо (правая боковая); осевая (аксиальная) проекция, когда луч направлен по продольной оси. При выполнении сложной укладки или беспокойстве животного ему предварительно вводят успокаивающие средства. Кассету с пленкой кладут на стол прямо под животное, под область исследования. Специальным указателем помечают правую и левую стороны. Центрируют тубус аппарата, устанавливают заданное фокусное расстояние и размеры поля рентгенографии в соответствии с размерами кассеты. Чем меньше поле рентгенографии, тем меньше рассеянное излучение и тем резче изображение.
Животное во время экспонирования снимка должны удерживать его владельцы, предварительно надев просвинцо-ванный резиновый фартук и перчатки. Данные об исследовании записывают в специальный журнал рентгенологических исследований (в журнале должны быть отражены цель исследования, дата, данные о животном, область исследования, ее толщина и проекция области, параметры экспонирования, размер кассеты, заключение рентгенолога и его подпись). Порядок включения аппарат таков: вращение анода (раскрутка) — накал катода — высокое напряжение.
Вскрывают кассеты и проявляют пленку в специальной затемненной комнате при зеленом или красном свете. Время проявления изображения в стандартных растворах 3...5 мин; промежуточного промывания в воде 15с; фиксирования изображения 7 мин; вторичного отмывания пленки в проточной воде не менее 30 мин. Проявленные и отмытые снимки высушивают на воздухе или в специальных сушильных шкафах. На снимках белой тушью помечают дату исследования, кличку животного, возраст и номер истории болезни (исследования). Снимки хранят в помеченных таким же образом бумажных пакетах в специальных шкафах. Рассматривают снимки на негатоскопе: левую сторону изображения располагают справа, правую — слева. Полученное изображение на снимке рассматривают слева направо, затем справа налево, далее сверху вниз и снизу вверх.
Изучению подлежат только высушенные снимки хорошего качества. Изображение неудовлетворительного качества не может быть оценено и обычно вызвано нерезкостью рисунка и слабой контрастностью. Под нерезкостью изображения понимают плавный переход, превышающий 0,25 мм, между тенью изображения и фоном. Чаще всего на практике нерезкость бывает обусловлена неверно подобранным высоким напряжением (вследствие образования сильного рассеянного излучения) и движениями животного или его отдельных органов (динамическая нерезкость). Резкости изображения добиваются расчетом и правильным подбором напряжения, уменьшением экспозиции и увеличением лучевой нагрузки на трубку до 100%. Контраст в рентгеновском изображении — это разность в почернении двух соседних участков рентгенограммы. Оптимальное для изучения контрастное изображение получают при жестколучевых режимах излучения (от 60 кВ и выше) с пропорционально рассчитанным временем экспозиции.
Способы укладки (позиции) животного при рентгенологическом исследовании. Проведение исследований по стандартной методике значительно облегчает преемственность в диагностике при консультировании рентгеновских снимков в различных лечебных учреждениях. Чтобы изображение на рентгенограммах было узнаваемым, при исследовании отдельных областей тела применяют специальные укладки (позиции) животного, для которых определены и унифицированы рентгенанатомические детали.
Рентгенография легких и сердца показана в дополнение к основным методам исследования при заболевании этих органов. Вначале делают снимок грудной клетки — обязательно в правом боковом положении животного (основная проекция); затем в случае необходимости — прямой передний снимок (вспомогательная проекция). Снимают на высоте вдоха, сокращая время экспозиции. Способы укладки животного и рентгенанатомия органов грудной полости изображены на рисунках 1.12,
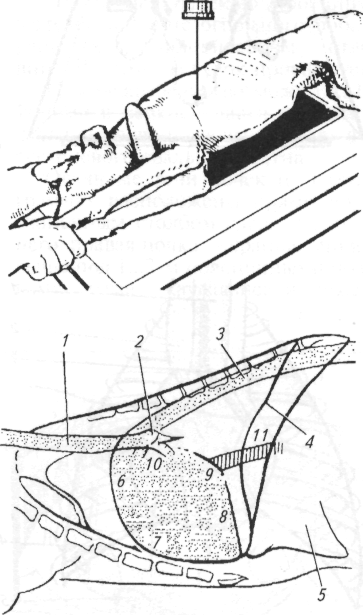
Рис. 1.12. Укладка животного при рентгенографии грудной полости в боковой проекции (вверху) и рентгенанатомия органов (внизу):
7 —трахея; 2— бифуркация трахеи; 3— аорта; 4 — диафрагма; 5—печень; й-правое предсердие; 7—правый желудочек сердца; с?—левый желудочек сердца; 9—левое предсердие; 10— устье легочной артерии; // — кау-дальная полая вена
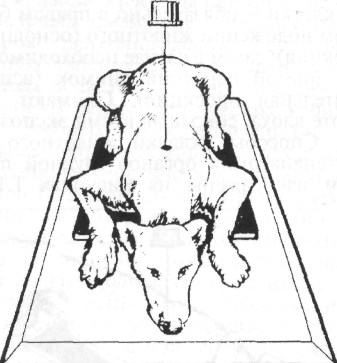
Рис. 1.13. Укладка животного при рентгенографии грудной полости в прямой проекции (вверху) и рен-тгенанатомия органов (внизу):
/ — трахея; 2— медиастинум; 3— бифуркация трахеи; 4 — диафрагма; 5—газ в желудке; 6—каудалытя полая вена; 7—правый желудочек сердца; 8— левый желудочек сердца; 9— краниальная полая вена; 10— аорта; // — легочная артерия
1.13. На рентгенограммах в норме легкие дают так называемый легочный се-тевидный рисунок, образованный разветвлениями сосудов легких. Легкие в боковой проекции образуют бестеневое трапециевидное поле, ограниченное дорсально позвоночным столбом, вентрально — грудиной, краниально— куполом плевры и каудально— двойной линией купола диафрагмы. Щель плевральной полости в норме не видна. На легочном поле отчетливо выделяются тени фигур сердца, аорты, кау-дальной полой вены и трахеи. Рисунок трахеи представлен широкой равномерной бестеневой полосой с бифуркацией на уровне 5-го ребра. Контуры трахеи перекрещиваются с контурами тени восходящей части аорты. Вершина дуги аорты проецируется на уровне 5-го ребра. Каудальная полая вена представлена легкой тенью, идущей от сердца к куполу диафрагмы на протяжении 5...7-го межреберий. Фигура сердца в боковой проекции напоминает правильный конус, обращенный вершиной вниз. Топографически вершина конуса расположена у тела грудной кости на уровне 6-го ребра и каудально граничит с вершиной купола диафрагмы. Вертикальная ось сердца по отношению к грудине наклонена кпереди под углом 40...45°. В прямой проекции фигура сердца несколько смещена в левую половину грудной клетки за счет смещения своей верхушки. Слева и справа от сердца видны тени корней легких — гилюсы. При обследовании животного в правой боковой позиции переднюю область фигуры сердца всегда образует правый желудочек, а заднюю — левый! Диагностическое значение имеет определение размеров сердца. Для этого по «боковой» и «прямой» рентгенограммам линейкой измеряют и перемножают наибольшие высоту, толщину и ширину сердца. Результат умножают на коэффициент 0,39 и получают объем сердца, выраженный в миллилитрах. Последний делят на площадь поверхности тела, получая относительный объем сердца. В норме относительный объем сердца у собак составляет 200 мл/м2.
Зависимость массь тела у собак |
i от площади поверхности |
Масса тела, кг Площадь поверхности тела, м2 |
12345 0,1 0,15 0,2 0,25 0,29 |
Масса тела, кг Площадь поверхности тела, м2 |
10 15 30 40 50 0,46 0,6 0,96 1,17 1,36 |
Рентгенография брюшной полости показана при различных хирургических и терапевтических заболеваниях в дополнение к клиническим методам исследования. Органы брюшной полости также исследуют в двух взаимно перпендикулярных проекциях(долихоморфные породы предпочтительно исследуют в боковой, а брахиоморфные — в прямой, но основная позиция — правая боковая). Способы укладок животного и рентгенанатомия органов показаны на рисунках 1.14, 1.15.
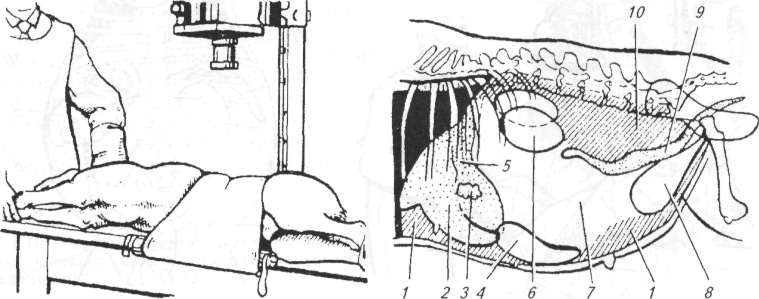
Рис. 1.14. Укладка животного при рентгенографии брюшной полости в боковой проекции (слева) и рентгенанатомия органов (справа):
/— прелбрюшинная жировая клетчатка; .2—печень; 3 — пилорус; 4— селезенка; 5—газ в желудке; 6— почки; 7— ik : in кишечника; 8— мочевой пузырь; 9— прямая кишка; 10— забрюшинная жировая клетчатка
Рис. 1.15. Укладка животного при рентгенографии брюшной полости в прямой проекции (слева) и рентге-нанатомия органов (справа):
/ — сердце; 2— печень; 3— газ в двенадцатиперстной кишке; 4— правая почка; 5 — сосок молочной железы; 6— мочевой пузырь; 7—газ в ободочной кишке; <?—левая почка; 9— селезенка; 10— газ в желудке
Печень на «боковой» рентгенограмме образует треугольную контрастную тень в нижней области подреберья. В норме каудальный край печени заострен под углом 40° и не выходит за границы контуров последнего ребра.
Прямо над печенью проецируется желудок в форме огромного боба, обращенный пилорическим отделом вниз. В норме желудок проецируется в 9...11-м межреберье (возможно 8...15-е). Иногда в верхней части полости желудка выявляют газовый пузырь в виде бестеневого овального пятна.
Овальные тени почек на рентгенограммах расположены прямо под позвоночным столбом слева и справа от него: правая почка — краниально и чуть выше под 1.,.2-м поясничными позвонками; левая — каудальнее и ниже под 2...4-м поясничными позвонками. Левая почка более подвижна и может менять позицию. У самцов почки несколько более контрастны, чем у самок.
Треугольная фигура селезенки в боковой проекции расположена у вентральной брюшной стенки каудально от печени. В прямой проекции селезенка смещена в область левого подреберья к левой брюшной стенке.
У входа в тазовую полость вент-рально расположена слабоконтрастная тень мочевого пузыря грушевидной формы. Размеры фигуры мочевого пузыря и контрастность значительно варьируют на рентгенограммах в зависимости от степени наполнения его мочой.
Предстательная железа проецируется во входе в тазовую полость, цирку-лярно охватывая шейку мочевого пузыря. Она становится видимой только у взрослых собак: в возрасте от 1 года до 5 лет простату удается выявить в 30 % случаев, в возрасте 6... 10 лет — в 57 %, в возрасте свыше 11 лет — в 63 %.
Над мочевым пузырем в боковой проекции параллельно позвоночному столбу проецируется нисходящий отдел ободочной кишки, распознаваемый по наличию газа или рентгено-контрастных каловых масс. Ободочная кишка направляется в полость таза, где на уровне 7-го поясничного позвонка переходит в прямокишечный отдел. В краниальном направлении она несколько спускается вниз от позвоночного столба и на уровне 12...15-го грудных позвонков образует петлю, соответствующую поперечному и восходящему отделам ободочной кишки. На конце петли под 2...4-м поясничными позвонками по газовым пузырям извитой формы распознают фигуру слепой кишки, разделенную на сегменты. В прямой проекции нисходящий отдел ободочной кишки локализуется в левой половине брюшной полости, лате-ральнее поперечно-реберных отростков всех поясничных позвонков. Выше 1-го поясничного позвонка ободочная кишка изгибается под углом 90° поперечно брюшной полости (поперечно-ободочный отдел). Восходящий отдел ободочной кишки и слепая кишка локализуются в правой половине брюшной полости, латеральнее поперечно-реберных отростков на уровне 1.,.4-го поясничных позвонков.
Весь центр брюшной полости занимают неконтрастируемые петли тонкого отдела кишечника, краниальнее -петли тощей кишки, каудальнее — подвздошной.
При отсутствии специфических рентгенологических симптомов заболеваний, о которых будет сказано в соответствующих разделах, диагностическое значение имеет определение относительной площади фигур печени, почек, селезенки, простаты и желудка.
О тносительную площадь указанных органов высчитывают по боковым рентгенограммам. Площадь печени определяют следующим образом: произведение двух наибольших диаметров этого органа умножают на 0,5. Соотнеся площадь печени с поверхностью тела животного, получают относительную площадь органа. Размеры почек, селезенки, простаты и желудка опреде ляют аналогично, но произведение диаметров умножают на 0,79. Относительные размеры этих органов приведены ниже.
Рис. 1.18. Укладка животного при рентгенографии плеча в боковой проекции
Рис. 1.19. Укладка животного при рентгенографии предплечья в боковой проекции
Рис. 1.17. Укладка черепа при рентгенографии в боковой проекции (вверху) и рентгенанатомические детали (внизу):
/—полость носа; .2—верхнечелюстная пазуха; 3 — глазная орбита; -/ — лобная пазуха; 5—ямка решетчатой кости; 6— скуловая дуга; 7—турецкое седло; 8 — мозговая полость; 9— саггитальный гребень; 10— мыщелок затылочной кости; // —большое отверстие; 12 — барабанный пузырь; 13— наружный слуховой проход; /•/—челюстной сустав; /5—подъязычная кость; 16 — мягкое нёбо; /7—хоаны; 18— твердое нёбо; 19— нижняя челюсть
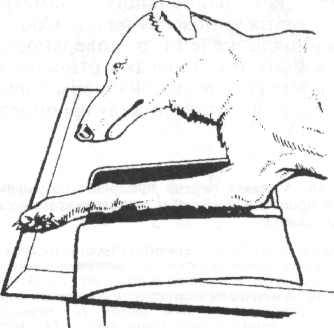
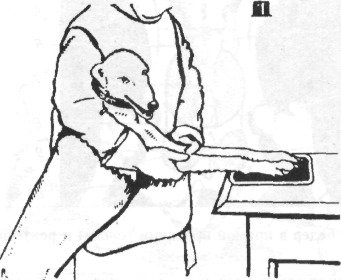
Рис. 1.20. Укладка животного при рентгенографии карпального сустава и пястья в прямой проекции (вверху) и рентгенанатомические детали (внизу):
/ — локтезапястная кость; 2— локтевая кость; .7 —добавочная кость запястья; 4 — лучевая кость; 5—лучезапяс-тная кость; 6—1 — IV кости второго ряда запястья (справа налево); 7—III пястная кость; 8— сезамовид-ные кости; 9— фаланга пальца (дистальная
Относительная площадь < полости у собак при рент |
зрганов брюшной генографии |
Орган Печень Почки Селезенка Предстательная железа Желудок |
Площадь, см2/м2 50 14. ..15 10 5. ..7 60 |
Диагностическое значение имеют также заостренность угла каудальной доли печени, отстояние левой почки от позвоночного столба и расстояние между центром пилоруса и куполом диафрагмы.
Рентгенография аксиального и апен-дикулярного скелета — метод, применяемый в основном при хирургических заболеваниях. Рентгенографические детали костей конечностей и черепа в прямой и боковой проекциях, способы укладки животных показаны на рисунках 1.16...1.24.
/ — запирательное отверстие; 2— большой вертел бедра; 3 — крестцово-подвздошное сочленение; 4— поясничный позвонок; 5— крыло подвздошной кости; 6— крестцовая кость; 7—хвостовой позвонок; 8 — вертлужная впадина; 9— лонная кость; 10— седалищная кость
д нако каждый раз, прежде чем направить пациента на рентгенологическое обследование, нужно поставить перед собой вопросы: насколько необходимо это исследование, что вы хотите исследовать и что это может дать для уточнения диагноза?
Рис. 1.22. Укладка животного при рентгенографии бедра и коленного сустава в боковой проекции (вверху) и рентгенанатомические детали (внизу):
/ — коленная чашка; 2 — сезамовидная кость бедра; 3 — мыщелок бедра; 4— мыщелок болыпеберцовой кости; 5— малоберцовая кость; 6— гребень болыпеберцовой кости
Рис. 1.23. Укладка животного при рентгенографии голени в боковой проекции

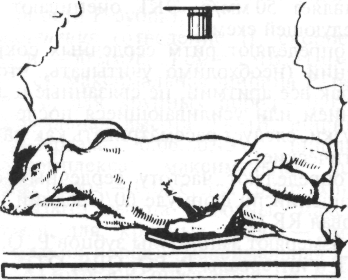
Рис. 1.24. Укладка животного при рентгенографии скакательного сустава и плюсны в прямой проекции (вверху) и рентгенанатомические детали (внизу):
/— малоберцовая кость; 2— большеберцовая кость; J — таранная кость; 4— пяточная кость; 5— IV заплюсне-вая кость; б—центральная заплюсневая кость; 7—III заплюсневая кость; 8— II заплюсневая кость; 9— I заплюсневая кость; 10— плюсна
Электрокардиография. Принадлежит к информативным и неинвазивным методам исследования сердечной деятельности и представляет собой графическую регистрацию электрической активности сердца в форме кривой с характерными зубцами — электрокардиограммы (рис. 1.25). Разработаны одноканальные (регистрирующие каждое отведение поочередно) и многоканальные (регистрирующие одновременно несколько отведений) электрокардиографы — приборы, состоящие из входного устройства, усилителя биопотенциалов сердца и регистрирующего устройства. При снятии ЭКГ у собак используют следующие отведения:
биполярные стандартные отведения: I — правая передняя конечность, левая передняя конечность; II — правая передняя конечность, левая задняя конечность; III —левая передняя конечность, левая задняя конечность;
усиленные униполярные отведения: aVR — правая передняя конечность, левая передняя конечность, левая задняя конечность; aVL —левая передняя конечность, правая передняя конечность, левая задняя конечность; aVF — левая задняя конечность, правая передняя конечность, левая передняя конечность;
грудные униполярные (прекардиальные) отведения: CV5RL(rV2) — правый 5-й межреберный промежуток около края грудины; CV6LL(V2)— левый 6-й межреберный промежуток около края грудины; CVgLUfViO — левый 6-й межреберный промежуток на реберно-хряще-вом сочленении; viq — остистый отросток 7-го грудного позвонка.
Для записи ЭКГ собаку укладывают на правый бок (рис. 1.26), при этом передние конечности должны лежать параллельно друг другу и образовывать с позвоночником прямой угол, голова -вытянута вперед. Электроды вводят под кожу при помощи иголок либо специ альных зажимов в области локтевых отростков для передних конечностей, ди-стальнее коленных суставов для тазовых и в области грудной клетки.
Запись ЭКГ начинают с контрольного милливольта, который должен быть
ритм: нормальный синусный; синусная аритмия; блуждающий SA-пейсме-кер (изменение формы, амплитуды и полярности Р-зубца);
изменения (отведение II, скорость записи — 50 мм/с, 1 см = 1 мВ, 1 мм = = 0,02 с): максимальная ширина Р-зубца 0,04 с, для крупных пород —0,05с, максимальная высота 0,4 мВ;'ширина PQ-интервала 0,06...0,13 с; ширина QRS-комплекса: максимальная для мелких пород — 0,05 с, для крупных пород—0,06с; высота R-волны: максимальная для крупных пород — 3 мВ, для мелких пород — максимальная 2,5-мВ; ST-отрезок опускается не более чем на 0,2 мВ, поднимается не более чем на 0,15 мВ; Т-волна может быть позитивной, негативной, двухфазной, составляет не более 1/4 амплитуды R-волны. Амплитуда ± 0,5...! мВ в любом отведении; ширина QT-интервала 0,15...0,25 с при нормальной ЧСС (чем быстрее ЧСС, тем уже QT-интервал, и наоборот);
Рис. 1.25. Схема ЭКГ с обозначением зубцов и интервалов
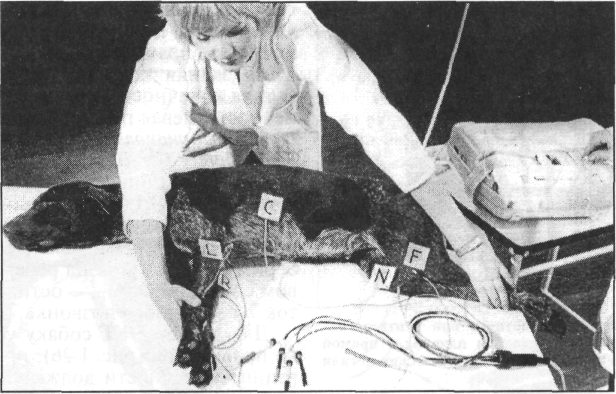
Рис. 1.26. Положение животного при записи ЭКГ:
i —левая передняя конечность; Л —правая передняя конечность; /•'—левая задняя конечность; N— нейтральный электрод (правая задняя конечность); С—грудное отведение
Рис. 1.27. Шестиосевая система координат Бойли
Рис. 1.28. Электрокардиограмма собаки в норме
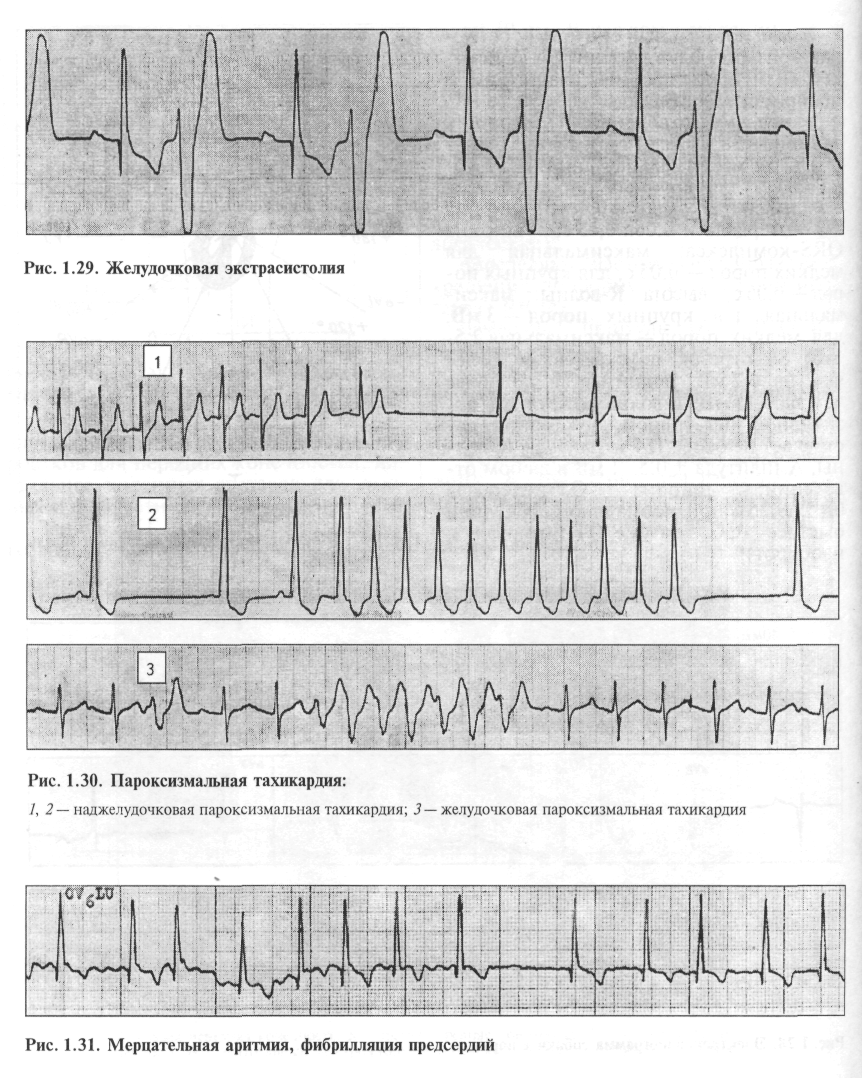
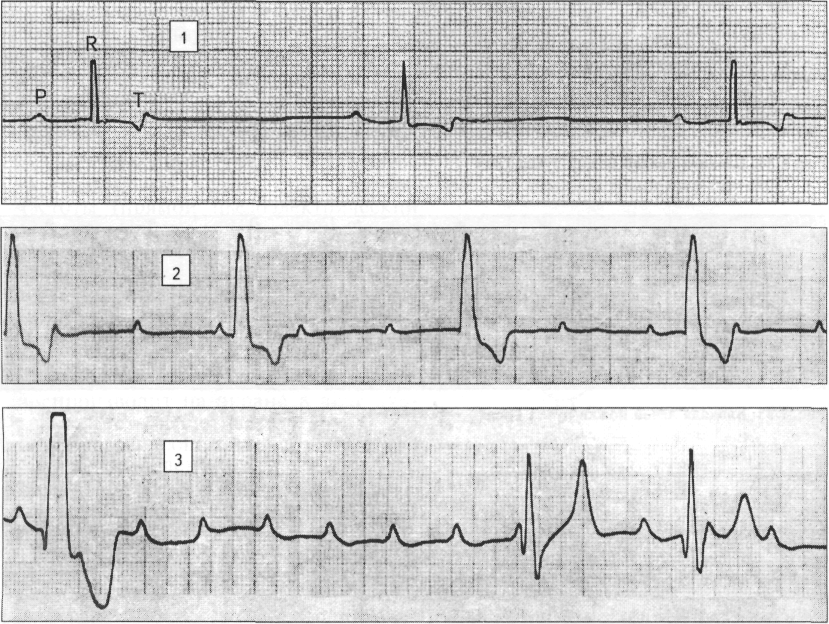
Рис. 1.32. AV-блокады:
/ — AV-блокада 1-й степени; 2 — AV-блокада 2-й степени; 3— полная AV-блокада
Рис. 1.33. Миокардит
электрическая ось (фронтально) +40... 100°; прекардиалъные грудные отведения— CV5RL(rV2): Т-волна положительная, R-волна не более 3 мВ; CVgLLCV^): S-волна не более 0,8 мВ, R-волна не бо лее 3 мВ; CVgLU^): S-волна не более 0,7 мВ, R-волна не более 3 мВ; V,0: от-- рицательный зубец QRS, Т-волна отрицательная ЭКГ в норме и при патологии пока заны на рисунках 1.28... 1.36.
Рис. 1.34. Блокада правой ножки пучка Гиса
Рис. 1.35. Блокада левой ножки пучка Гиса
Рис. 1.36. Интрамуральные ишемические нарушения в миокарде (скорость записи 50 мм/с)
Ультразвуковое исследование. Ультразвуковая диагностика представляет собой неинвазивный метод, с помощью которого получают томографический обзор внутренних органов и оценивают их положение, размер, форму, внутреннюю архитектонику. Ультразвук пред ставляет собой звуковую волну с частотой колебаний более 20 тыс. в секунду, где частота — это число полных циклов ультразвуковой волны за определенный промежуток времени. В ультразвуковой диагностике применяют звуковые волны высокой частоты — от 2 до 10 МГц.
Для получения ультразвуковых колебаний используют датчик, преобразующий электрические импульсы в ультразвуковые, и наоборот. Датчик содержит специальные пьезоэлектрические кристаллы (один или более). При прохождении электрических импульсов через кристаллы генерируются ультразвуковые волны определенной частоты (прямой пьезоэлектрический эффект). При контакте датчика с поверхностью тела ультразвуковые волны проходят через ткани. Отраженные звуковые колебания воспринимаются тем же кристаллом и вызывают появление электрического потенциала (обратный пьезоэлектрический эффект). Прибор анализирует сигналы, а затем воспроизводит на экране в виде эхо-грамм. Чем выше частота звука, тем выше разрешающая способность и тем больше ослабление сигнала в тканях. Поэтому для увеличения разрешающей способности следует выбирать высокочастотный датчик, например, при ультразвуковой диагностике глаза — 7,5...10 МГц. Для более глубокого проникновения в ткани используют низкочастотный датчик, например, при исследовании внутренних органов грудной и брюшной полостей — 3,5...5 МГц.
Скорость ультразвуковой волны зависит от плотности среды, в которой распространяется ультразвук. Средняя скорость распространения звуковых волн в мягких тканях около 1540 м/с, в кости около 4000 м/с.
У различных тканей неодинаковая сопротивляемость звуку (акустическое сопротивление). Степень отражения ультразвука зависит от разности ультразвукового сопротивления пограничных сред. При прохождении через гомогенную среду ультразвуковой луч распространяется прямолинейно. На границе сред с разной акустической плотностью он преломляется, отражается и теряет часть энергии. Так, на границе мягкая ткань — воздух или мягкая ткань -кость отражается лишь небольшая часть звука, а оставшаяся проходит в более глубокие слои ткани. Если разница в сопротивлении небольшая, отражается лишь небольшая часть, а большая часть звука проходит в более глубокие слои. Ткани, расположенные под углом к звуковому лучу, вызывают рассеянное отражение.
Для исследований используют линейные и секторные датчики (транс-дукторы). Линейные содержат 60...256 кристаллов, соединенных в линейном порядке, которые создают звуковую волну поочередно, малыми группами, образуя тем самым большое прямоугольное поле обзора. Их применяют в основном для исследования мочевого пузыря, матки, селезенки (рис. 1.37).
Секторные содержат фиксированный ряд кристаллов, которые создают веерное поле обзора. Их применяют для исследования печени, почек, желчного пузыря (рис. 1.38).
При подготовке пациента к ультразвуковому исследованию в области сканирования удаляют шерсть (у длинношерстных собак можно ограничиться сдвигом шерсти в сторону). Затем кожу тщательно очищают медицинским спиртом от грязи, кожного жира и покрывают акустическим гелем.
Для описания изображения принято использовать следующие термины:
эхогенная, гиперэхогенная структура — яркие очаги белого цвета на черном фоне (поверхности с высокой отражающей способностью — кость, газ);
гипоэхогенная структура — очаги темно-серого цвета (отражение от мягких тканей);
анэхогенная (безэховая) структура — отсутствие эха (среды, полностью проводящие звук, например жидкость).
При ультразвуковом исследовании часто встречаются артефакты, которые необходимо четко различать, чтобы не трактовать их как патологию:
акустическая тень — интенсивно-эхогенная линия, наблюдаемая за определенными структурами: костью, газом, конкрементами (рис. 1.39);
акустическое усиление — яркая область, обнаруживаемая под жидкостной структурой (рис. 1.40);
реверберации— многократные отражения, в результате которых образуются множественные изображения параллельно первоначальной поверхности или под ней. Особенно часто наблюдают на границе мягкой ткани и газа или жидкости и газа (рис. 1.41);
зеркальное отражение— изображение оказывается за пределами рассматриваемой области в результате множественных внутренних реверберации. Появляется на поверхности с высокойотражающей способностью — на границе с диафрагмой (рис. 1.42).
Органы брюшной полос-т и. Перед проведением ультразвукового исследования брюшной полости животное необходимо выдержать на голодной диете в течение 12ч, чтобы газ и
Рис. 1.39. Акустическая тень:
/ — селезенка; 2— кишечные газы; 3 — акустическая тень
Рис. 1.40. Акустическое усиление:
/ — паренхима печени; 2 — желчный пузырь; 3 — область акустического усиления
пищевые массы желудка и кишечника не препятствовали визуализации органов. При УЗИ паренхиматозных органов необходимо получить информацию о положении органа, его размере, форме, контуре и внутренней архитектонике (наличие локальных либо диффузных изменений).
Рис. 1.41. Реверберации:
/—печень; 2— желчный пузырь; 3 — диафрагма; 4-артефакты реверберации
Рис. 1.42. Зеркальное отражение:
/—реверберации; 2— печень; 3 — диафрагма; 4 — зеркальное отражение паренхимы печени
Печень, желчный пузырь. Животное укладывают на столе в дорсовентраль-ном положении. Удаляют шерсть на участке между мечевидным отростком грудины и пупком, захватывая несколько сантиметров с обеих сторон от средней линии. После нанесения достаточного количества акустического геля датчик помещают непосредственно за мечевидным отростком грудины, поворачивая его краниодорсально, пока не будет идентифицирован весь орган. Если печень увеличена, то датчик плавно перемещают к пупку для осмотра всего органа. У собак с объемной грудной клеткой можно осматривать печень через межреберные промежутки. Тогда исследование лучше проводить с правой стороны, так как слева осмотру может препятствовать наполненный газами желудок. Орган исследуют в продольном и поперечном сечениях.
Печень в норме не выступает за край реберной дуги. Ясно визуализируют диафрагму в виде четкой эхогенной линии, которая перемещается в такт респираторным движениям (рис. 1.43). Структура печени однородная, крупно-или мелкозернистая, с умеренной гипо-эхогенной интенсивностью (выше, чем у коркового вещества почки, и ниже, чем у селезенки). Фиброзная ткань (связки, междолевые борозды и т. п.) представляет собой фокальные очаги, отличающиеся по эхогенности от остальной паренхимы. Края печени в норме ровные, острые.
Внутрипеченочные кровеносные сосуды идентифицируют в виде анэхоген-ных каналов как в продольном, так и в поперечном сечении. У воротных вен четкие эхогенные стенки в отличие от печеночных, у которых эхогенных стенок нет (исключение — крупные печеночные вены, впадающие в нижнюю полую вену).
Рис. 1.43. Вид печени в норме:
/ — желчный пузырь; 2— паренхима печени; 3 — внут-рипеченочные кровеносные сосуды; 4 — печеночная вена; 5— разветвления воротной вены печени; 6 — диафрагма
Желчный пузырь обычно визуализируют справа от средней линии печеночной паренхимы в виде ясно очерченной круглой или овальной структуры с гладкой поверхностью, тонкими стенками и анэхогенным содержимым. За желчным пузырем иногда наблюдают эффект акустического усиления.
Печень измеряют в поперечном сечении, поместив ультразвуковой датчик непосредственно за мечевидным отростком грудины. Полученный результат (в сантиметрах) сравнивают с размером печени здоровой собаки, рассчитывая последний следующим образом:
для собак с узкой грудной клеткой: 6,93 + 0,14 • Масса тела, кг;
для собак с широкой грудной клеткой: 5,64 + 0,15 • Масса тела, кг.
Патология печени. Различают очаговые и диффузные нарушения паренхимы.
Очаговые нарушения представляют собой локальные изменения нормальной текстуры печени. При их оценке необходимо учитывать: число (единичные или множественные), форму, размер, границы, эхогенность. Чаще всего наблюдают следующие очаговые изменения паренхимы печени:
новообразования — самый распространенный тип локальных нарушений паренхимы печени. Варьируют по размеру и форме. Гипоэхогенные очаги, которые часто обнаруживают в центре опухоли, представляют собой области некроза либо разжижения ткани. Для диагностики новообразований необходимо провести биопсию с последующим цитологическим исследованием;
гиперсосудистые структуры, очаги фиброза и калъцификации идентифицируют в виде гиперэхогенных очагов;
свежее интрапаренхиматозное кровотечение, например, в результате травмы идентифицируют в виде эхогенного очага, но по мере формирования сгустка поврежденную область визуализируют уже как анэхогенную;
внутрипеченочные абсцессы характеризуются толстыми и неровными стенками;
инфаркт печени на начальных этапах идентифицируют в виде области с пониженной эхогенностью, у образующихся впоследствии рубцов наблюдают повышенную эхогенность;
печеночные кисты (редко встречаются у мелких домашних животных) идентифицируют в виде резко очерченных округлых анэхогенных образо ваний с последующим акустическим усилением.
Диффузные нарушения идентифицировать гораздо сложнее, чем очаговые. Они часто затрагивают всю паренхиму печени. При этом отмечают изменение размера органа и его эхогенности (сравнивают с эхогенностью селезенки и коркового слоя почек). К диффузным относят следующие поражения:
острый гепатит: печень увеличена в размере, капсула утолщена, края ровные, структура неоднородная, смешанной эхогенности;
хронический гепатит: печень увеличена в размере или в пределах нормы, края ровные, капсула утолщена, структура повышенной эхогенности;
цирроз печени: печень уменьшена в размере, края неровные, капсула нечеткая, структура неоднородная, ги-перэхогенная, иногда обнаруживают очаги с пониженной эхогенностью, представляющие собой узлы регенерации;
очаговый фиброз печени: размер печени в норме, края ровные, структура смешанной эхогенности с выраженными гиперэхогенными очагами, представляющими собой области фиброза;
жировая дистрофия печени: печень увеличена в размере, края ровные, структура неоднородная, смешанной эхогенности.
Для подтверждения диагноза необходимо провести биопсию печени с последующим цитологическим исследованием.
Патология желчного пузыря. К наиболее распространенным изменениям можно отнести следующие:
воспаление (холецистит) характеризуется утолщенной стенкой, которую визуализируют в виде двойного ободка;
конкременты идентифицируют в виде эхогенных структур в нисходящей части желчного пузыря, отбрасывающих сильную акустическую тень.
Селезенка. Животное укладывают в дорсовентральном положении. Удаляют большой участок шерсти от мечевидного отростка грудины до середины расстояния между пупком и лонной костью, отступая на несколько сантиметров с обеих сторон от средней линии. Подготовив кожу, датчик передвигают вдоль грудной клетки, больше влево, до обнаружения головы селезенки, затем идентифицируют тело и хвост. Следует учитывать, что селезенка располагается очень близко к стенке брюшной полости, поэтому чрезмерное надавливание на датчик во время осмотра может препятствовать визуализации органа. Исследуют в продольном и поперечном сечениях.
Ультрасонографически селезенка собак представляет собой гладкую, ясно очерченную структуру (рис. 1.44). В сравнении с печенью селезенка обычно — более эхогенная структура, зернистость ее тоньше и плотнее.
Патология с ел е з е н к и. Различают очаговые и диффузные изменения паренхимы органа.
К очаговым отнесены следующие изменения:
новообразования могут достигать таких размеров, что замещают нормаль-
Рис. 1.44. Вид селезенки в норме
Рис. 1.45. Вид почки в норме:
/ — кора почек; 2— мозговой слой почек; 3— почечная лоханка
ную паренхиму органа. Отсутствие патологии других органов брюшной полости при измененной селезенке указывает на новообразование селезенки;
разрыв и контузия селезенки — повреждения, вызывающие внутрипарен-химатозное или субкапсулярное кровотечение. Гематомы обычно характеризуются смешанной эхогенностью и варьируют по внешнему виду в зависимости от стадии формирования свертков крови и их резорбции;
абсцессы — структуры с толстыми неровными стенками и варьирующим по эхогенности содержимым;
инфаркт селезенки на ранних стадиях идентифицируют в виде гипоэхо-генной либо смешанно-эхогенной структуры; формирующиеся рубцы — в виде гиперэхогенных структур с острыми краями.
Диффузные изменения обычно лишены ясной патологической картины, кроме увеличения органа в целом.
Почки. Животное укладывают на бок, чтобы почка оказалась наверху. Шерсть удаляют сразу же за последним ребром слева и на протяжении двух последних межреберных промежутков справа. После нанесения геля датчик помещают перпендикулярно к коже сканируемой области. Почки располагаются близко к коже под стенкой брюшной полости с каждой стороны. Исследуют в поперечном и продольном сечениях.
Корковый слой почки гипоэхоген-ный и тонкозернистый по структуре (рис. 1.45). Мозговой слой гипо- или анэхогенный, разделен на секции эхо-генными перегородками, которые представляют собой почечные дивертикулы и междолевые сосуды. Почечная лоханка гиперэхогенна из-за наличия соединительной ткани и жира. Почечные артерию и вену можно идентифицировать на участке от почечной лоханки до места соединения с аортой и кау-дальной полой веной. Края почки гладкие и хорошо очерченные.
Обычно легче исследовать левую почку, так как она расположена более каудально и в качестве ориентира можно использовать селезенку. Правая почка труднодоступна для исследования из-за ее краниального положения и затенения газосодержащими петлями кишечника.
Патология почек. Включает в себя очаговые и диффузные поражения органа.
К очаговым изменениям почек относят:
кисты — одиночные круглые анэхо-генные структуры. При поликистозе наблюдают множественные безэховые структуры различного размера и формы на протяжении всей почечной паренхимы;
абсцессы — безэховые структуры с толстой гиперэхогенной капсулой и в отличие от кист содержат эхогенные частицы; у собак встречаются крайне редко;
инфаркты на ранней стадии идентифицируют в виде гипоэхогенных клиновидной формы структур; в дальней шем получают гиперэхогенное изображение;
новообразования: специфической ультразвуковой картины нет. Очаги менее 1,5 см трудно дифференцировать от почечной паренхимы, но возможно четко идентифицировать в прогрессирующей стадии;
гидронефроз: в легких случаях наблюдают незначительно расширенную почечную лоханку с явным расширением мочеточников (или без него). В конечной стадии болезни почку визуализируют как безэховую структуру, окруженную тонкой эхогенной капсулой.
Из диффузных изменений распространены нефрит, острый нефроз, гиперкальцием ическая нефропатия, характеризующиеся повышенной эхогеннос-тью коры.
Мочевой пузырь. Животное можно исследовать в положении стоя, лежа на спине или на боку. Шерсть удаляют на участке между лонной костью и пупком по средней линии у самок и с одной стороны от препуция у самцов. После нанесения геля датчик располагают перпендикулярно к коже. Для правильной оценки мочевой пузырь должен быть полностью растянут. Исследуют в продольном и поперечном сечениях.
В норме мочевой пузырь идентифицируют в виде круглой или грушевидной безэховой структуры с тонкой эхо-генной стенкой (рис. 1.46).
Мочеточники и уретру в норме невозможно идентифицировать.
Патология мочевого пузыря. Встречаются следующие изменения:
конкременты визуализируют в нижней части мочевого пузыря в виде гипер-эхогенных структур, отбрасывающих акустическую тень;
цистит: характерный признак — стенка мочевого пузыря диффузно утолщена (если мочевой пузырь не растянут, то стенка будет ложноутолщен-ной);
новообразования идентифицируют в виде структур на широком основании или на ножке, выступающих в просвет пузыря, или в виде диффузного неровного утолщения стенки мочевого пузыря;
разрыв мочевого пузыря диагностируют непрямыми способами — по наличию жидкости в брюшной полости, отсутствию растянутого мочевого пузыря.
Предстательная железа. Собаку укладывают в дорсовентральном положении, удаляют шерсть с одной стороны от препуция над лонной костью. После нанесения геля датчик располагают перпендикулярно к поверхности кожи, чтобы луч проходил параллельно пенису. После идентификации мочевого пузыря датчик перемещают к шейке пузыря и затем к предстательной железе. После исследования железы в продольном сечении датчик поворачивают на 90° для просмотра в поперечном сечении.
Предстательная железа в норме дву-дольковая, с ровным контуром, круглой или овальной формы. Размер и форма варьируют в зависимости от возраста и
Рис. 1.46. Вид мочевого пузыря в норме
массы животных. Паренхима умеренно эхогенная, грубозернистая (рис. 1.47).
Патология предстательной железы. Различают очаговые и диффузные поражения органа.
Очаговые изменения включают в себя следующие:
внутренние кисты встречаются наиболее часто. Малые кисты (диаметром менее 1 см) с гладкой, хорошо видимой оболочкой и жидкостным содержимым не имеют клинического значения и, вероятно, представляют собой аккумуляцию секрета простаты. При кистозной гиперплазии обнаруживают множественные кисты во всей паренхиме;
парапростатические кисты представляют собой наполненные жидкостью структуры, прилегающие к простате;
абсцессы идентифицируют в виде больших эхогенных структур внутри простаты с толстой неровной стенкой;
новообразования: железа представляет собой неоднородную структуру со смешанной эхогенностью.
Из диффузных поражений распространены:
Рис. 1.47. Вид предстательной железы в норме:
/ — шейка пузыря; 2 — простата
острый простатит характеризуется умеренной гипертрофией и неоднородностью структуры;
хронический простатит характеризуется гиперэхогенной и неоднородной структурой;
доброкачественная гиперплазия: предстательная железа представляет собой симметрично увеличенный орган с гиперэхогенной и однородной паренхимой.
Матка. Животное укладывают в дорсовентральном либо латеральном положении. Удаляют шерсть от пупка до лонной кости по средней линии, отступив несколько сантиметров с обеих сторон.
В норме небеременную матку при ультразвуковом исследовании трудно дифференцировать от петель толстого кишечника. В основном в период перед течкой и во время течки с помощью высокочастотного датчика можно идентифицировать шейку матки как округлую гипоэхогенную структуру и рога матки в виде трубчатых структур дорсальнее мочевого пузыря (рис. 1.48).
Беременность можно достоверно определить, начиная с 24...28-го дня с момента коитуса — в это время уже четко видны округлые, хорошо очерченные структуры, содержащие жидкость, внутри которой плод идентифицируют в виде эхогенного образования в форме запятой (рис. 1.49).
Патология матки. Чаще всего у собак встречается пиометра, которая проявляется в виде растянутых, наполненных жидкостью канальцевых структур (отдифференцировать от гидрометры, гематометры не представляется возможным).
Опухоли матки у собак встречаются редко. В частности, лейомиомы проявляются как гипоэхогенные, четко очерченные однородные либо неоднородные структуры в каудальной части живота.
Яичники. Лучше идентифицировать, поместив животное на бок. Локализованы каудально по отношению к почкам. В норме у собак яичники практически не видны, за исключением периодов, когда формируются фолликулы или желтые тела (идентифицируют в виде гипо- или анэхогенных округлых структур).
Патология яичников. Включает в себя следующие поражения:
кисты диагностируют в виде круглых анэхогенных структур с тонкими стенками, за которыми следует акустическое усиление;
• новообразования идентифицируют в виде структур смешанной эхогенности и нередко с кистозным компонентом.
Надпочечники. Расположены крани-ально по отношению к почкам, поэтому для их идентификации применяют ультразвуковую методику исследования почек. В норме надпочечники представляют собой небольшие треугольной формы структуры умеренной эхогенности.
Патология надпочечников. С помощью УЗИ можно обнаружить гипертрофию надпочечников. Наблюдают при гиперадренокортицизме, новообразованиях. Увеличение обоих надпочечников указывает на гипофизарно-зависимую гиперплазию. Односторонняя гипертрофия свидетельствует о новообразовании надпочечника.
Поджелудочная железа. Газ желудка и двенадцатиперстной кишки, с которыми поджелудочная железа анатомически тесно связана, препятствует ее визуализации, поэтому исследовать этот орган при помощи ультразвука очень непросто.
Перед
обследованием пациент должен
выдержать 12-часовую голодную диету.
Можно позволить животному попить перед
обследованием, поскольку
наполненные жидкостью желудок и
двенадцатиперстная
кишка выступают в роли
ориентиров (данная процедура
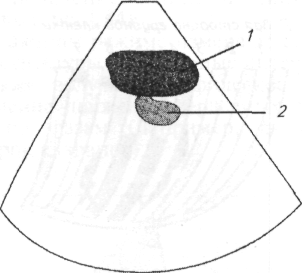
Рис. 1.48. Вид шейки матки в норме:
/ — мочевой пузырь; 2 — шейка матки
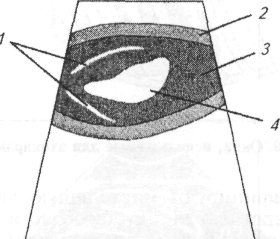
Рис. 1.49. Беременность 24...28 дней:
/ — плодные оболочки; 2~ матка; J—плодные волы;
4 — плод
противопоказана при остром панкреатите, чтобы не провоцировать рвоту).
Животное укладывают в дорсовент-ральном положении, удаляют шерсть от мечевидного отростка грудины до пупка, отступив на несколько сантиметров от средней линии с обеих сторон. Датчик располагают под реберной аркой слева от средней линии и идентифицируют дно желудка. Передвинув датчик вправо к пилорусу, а затем дорсально,
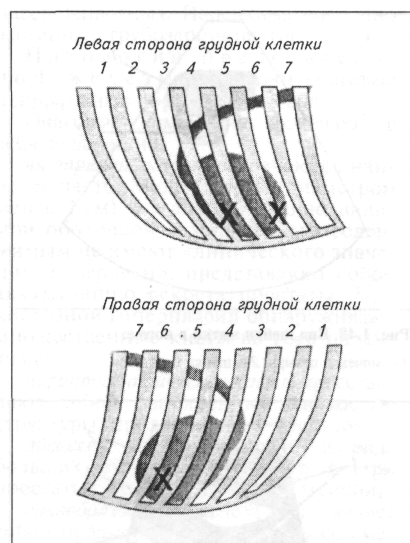
Рис. 1.50. Окна, используемые для эхокардиограмм
идентифицируют нисходящую двенадцатиперстную кишку, в области которой и расположена поджелудочная железа. Если газ желудка и двенадцатиперстной кишки препятствует визуализации органа, то, мягко надавливая на датчик, убирают из поля зрения наполненный газом кишечник либо идентифицируют поджелудочную железу из правой межреберной области, положив животное на левый бок, — поджелудочная железа располагается вентрально по отношению к правой почке. Из-за достаточно размытых границ и погруженности в жировую ткань поджелудочная железа гиперэхогенна по сравнению с почечной корой и печенью.
Патология поджелудочной железы. Различают очаговые и диффузные изменения органа.
Из очаговых нарушений наиболее распространены:
новообразования идентифицируют, только если они достаточно велики;
инсулинома часто бывает малого размера и поэтому остается незамеченной даже при тщательном осмотре;
внешнесекреторные опухоли диагностируют на поздних стадиях в виде больших новообразований смешанной эхо-генности.
Из диффузных изменений встречаются следующие:
острый панкреатит диагностировать трудно, так как сколь бы ни были явны клинические признаки, они неспецифичны. В паренхиме органа можно визуализировать неоднородные, преимущественно гипоэхогенные структуры. На ранних стадиях определяют небольшое количество свободной жидкости в брюшной полости;
хронический панкреатит идентифицируют в виде структур, которые содержат гиперэхогенные очаги, представляющие собой области фиброза и кальци-фикации. Отдифференцировать хронический панкреатит от новообразований поджелудочной железы можно при помощи биопсии органа под контролем ультразвука.
Сердце. Применяют метод трансторакальной эхокардиографии (оптимально использование ультразвукового секторного датчика с частотой 5 МГц). Исследуют с правой и левой сторон грудной клетки в положении животного лежа (на специальном столе с проемом внизу) либо стоя. Шерсть удаляют с 3-го по 5-й или 6-й межреберные промежутки в местах пальпации верхушечного толчка. Необходимо учитывать, что кость и газ препятствуют прохождению ультразвука, поэтому размер акустического окна ограничен окружающими легкими и ребрами. Нанеся акустический гель, датчик размещают перпендикулярно к поверхности грудной клетки (рис. 1.50).
Структуру сердца исследуют в одно-и двухмерном режимах на «замороженных» изображениях, обеспечивающих стандартизацию плоскости сечения и фазы сердечного цикла.
В режиме двухмерного изображения сканирование происходит в двух направлениях: по глубине и горизонтали в реальном времени. В указанном режиме стандартным считают получение обзоров сечения сердца вдоль длинной и короткой осей.
Чтобы получить обзор сечения сердца вдоль длинной оси (продольное сечение), ультразвуковой датчик размещают с правой стороны грудной клетки в 3...5-М межреберных промежутках. При этом на экране верхушка сердца должна находиться в левой части изображения (рис. 1.51).
Чтобы получить обзор сечения сердца вдоль короткой оси, ультразвуковой датчик поворачивают на 90° от положения датчика при обзоре сердца вдоль длинной оси. В зависимости от уровня сечения исследуют различные изображения сердечных структур (рис. 1.52).
В этом же режиме с левой стороны грудной клетки исследуют легочный кровоток и клапан легочной артерии (рис. 1.53, а), правое предсердие и кау-дальную полую вену (рис. 1.53, б).
С помощью двухмерной эхокардио-графии получают весьма полный обзор анатомических структур сердца. Но точный количественный анализ следует выполнять в стандартном одномерном М-режиме, в котором сканирование происходит по глубине в реальном времени. При этом по вертикальной оси на экране прибора отображается расстояние от структур сердца до датчика, горизонтальной осью служит шкала времени. Неподвижные объекты представлены прямой линией, а изменение глубины положения вызывает появление волнистой линии на экране (рис. 1.54).
В данном режиме измеряют сердечные структуры и временные интервалы, а также получают графическое представление движения сердечных структур по фазам (например, движение створок клапанов).
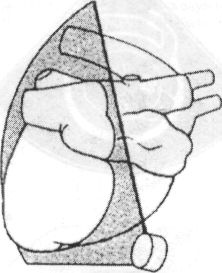
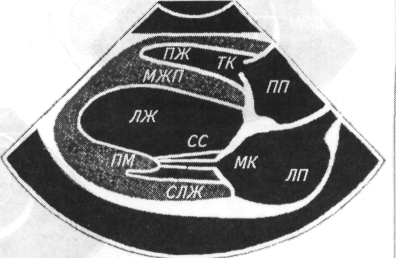
Рис. 1.51. Вид сердца с правой стороны грудной клетки при продольном сечении:
ПЖ— правый желудочек; 7"^—трикуспидальный клапан; МЖП— межжелудочкопая перегородка; ЯЯ—правое предсердие; ЛЖ— левый желудочек; СС—сухожильные струны; ПМ— папиллярные мышцы; МК— митральный клапан; ЛП— левое предсердие; СЛЖ— стенка левого желудочка
При переходе от двухмерного изображения к одномерному переключают соответствующие клавиши на соногра-фе и ультразвуковой луч направляют максимально перпендикулярно к исследуемой структуре.
Структуры сердца в М-режиме сканируют исключительно в правой пара-стернальной позиции:
непосредственно под митральным клапаном на уровне папиллярных мышц с визуализацией стенки и просвета правого желудочка, межжелудочковой перегородки, просвета левого желудочка и его стенки, перикарда (рис. 1.55);
на уровне створок митрального клапана с визуализацией стенки и просвета правого желудочка, трикуспидаль-ного клапана, межжелудочковой перегородки, передней и задней створок митрального клапана, просвета и стенки левого желудочка, перикарда (рис. 1.56);
на уровне устья аорты с визуализацией правого предсердия и желудочка, трикуспидального клапана, устья аорты и левого предсердия (рис. 1.57).
Стандартными в М-режиме считают измерения по длинной оси сердца (че-тырехкамерный обзор), на уровне сухожильных струн или по короткой оси между двумя папиллярными мышцами. Определяют:
JDKd — диаметр левого желудочка в период диастолы;
ЛЖу — диаметр левого желудочка в период систолы;
ИС — индекс сократимости левого желудочка, который представляет собой процент укорочения малой оси сердца в период систолы (фракционное укорочение); вычисляют по формуле ИС=(ЛЖ(1- ЛДз)/ЛЖс1.
Значения ИС ниже нормы свидетельствуют о пониженной сократимости миокарда, значения выше нормы — о гиперкинезе.
Полученные измерения, соотнеся с массой или площадью поверхности тела, сравнивают со стандартными значениями показателей для собак (табл. 1.3).
Траекторию движения митрального клапана левого желудочка в периоды систолы и диастолы определяют при перпендикулярном направлении ультразвукового луча к митральному клапану (рис. 1.58). Движение передней створки митрального клапана в период диастолы напоминает букву М, а задней створки — W. Точка С соответствует моменту смыкания створок клапана в начале систолы левого желудочка, точка D — моменту открытия створок в начале диастолы, точка £—максимальному открытию передней створки, точка F— раннему прикрытию створки в фазе быстрого наполнения левого желудочка. Точка А соответствует максимальному открытию передней створки в период систолы левого предсердия. Интервал CD представляет собой период диастолы, интервал DC— период систолы.
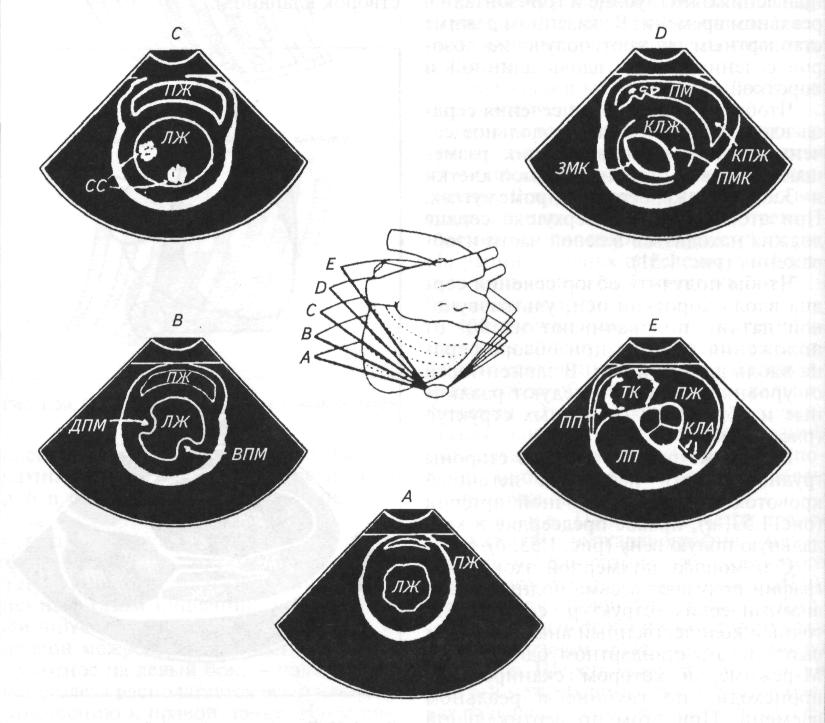
Рис. 1.52. Вид сердца с правой стороны грудной клетки при поперечном сечении:
А — на уровне верхушки; В— на уровне папиллярных мышц; С— на уровне сухожильных струн; D— на уровне митрального клапана (диастола); Е—т\ уровне клапана аорты; Л*—левый желудочек; ПЖ— правый желудочек; ВПМ — вентральные папиллярные мышцы; ДПМ — дорсальные папиллярные мышцы; СС— сухожильные струны; ЗМК— задняя створка митрального клапана; ПМК — передняя створка митрального клапана; КПЖ— кровоток правого желудочка; КЛЖ— кровоток левого желудочка; ПМ— папиллярные мышцы; КЛА — клапан легочной артерии; ЛП — левое предсердие; Я/7— правое предсердие; ТК— трикуспидальный клапан
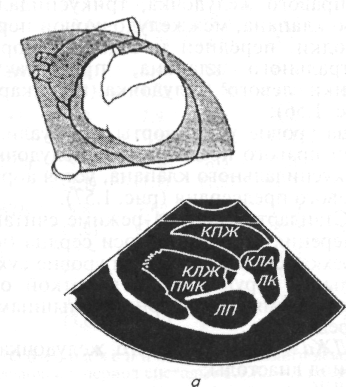
Рис. 1.53. Вид сердца с левой стороны грудной клетки при продольном сечении:
КПЖ— кровоток правого желудочка; КЛА — клапан легочной артерии; ЛК— легочной кровоток; ЛП— левое предсердие; ПМК— передняя створка митрального клапана; КЛЖ— кровоток левого желудочка; ПЖ— правый желудочек; ТК—трикуспидальный клапан; ПП— правое предсердие; КПП — каудалыгая полая вена; ЛЖ— левый желудочек
Рис. 1.54. Изображение сердца в М-режиме:
ЛЖ—левый желудочек; ПЖ— правый желудочек; АК— аортальный клапан; ЛП—левое предсердие; СПЖ— стенка правого желудочка; МЖП— межжелудочковая перегородка; ПМК— передняя створка митрального клапана; М— миокард
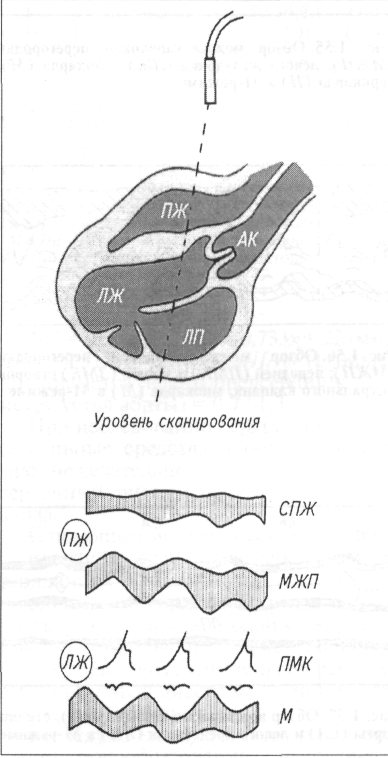
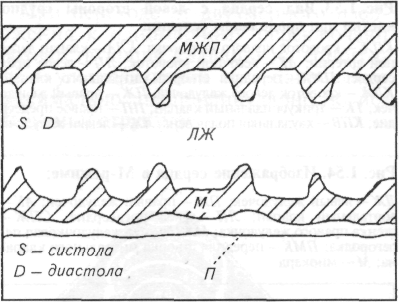
Рис. 1.55. Обзор межжелудочковой перегородки (МЖП), левого желудочка (ЛЖ), миокарда (М), перикарда (77) в М-режиме
М ЗМК
Рис. 1.56. Обзор межжелудочковой перегородки (МЖП); передней (ПМК) и задней (ЗМК) створок митрального клапана, миокарда (М) в М-режиме
Рис. 1.57. Обзор аортального клапана (АК), стенки аорты (СА) и левого предсердия (ЛП) в М-режиме
1.3. Нормальные значения эхокардиографических показателей, мм, в зависимости от массы тела у собак
Показатель |
Масса, кг |
||||||||||
3 |
5 |
•J |
10 |
15 |
20 |
25 |
30 |
35 |
40 |
50 |
|
ЛЖ<1 |
24,6 (6,2) |
27,4 (5,2) |
30,0 (4,5) |
32,7 (3,5) |
37,1 (2,4) |
41,4 (2,2) |
44,8 (2,9) |
48,3 (3,9) |
51,7 (5,0) |
54,8 (6,1) |
60,7 (8,3) |
ЛЖ.ч |
13,6 (5,5) |
16,0 (4,7) |
17,9 (4,0) |
20,6 (3,1) |
24,3 (2,1) |
28,0 (2,0) |
31,0 (2,5) |
33,9 (3,4) |
36,9 (4,5) |
39,6 (5,4) |
44,6 (7,4) |
СЛЖ(1 |
5,0 (2,1) |
5,4 (1,7) |
5,7 (1,5) |
6,2 (1,2) |
6,8 (0,8) |
7,4 (0,7) |
7,9 (1,0) |
8,4 (1,3) |
8,9 (1,7) |
9,3 (2,0) |
10,2 (2,8) |
СЛЖ5 |
7,2 (1,7) |
7,9 (1,6) |
8,4 (1,4) |
9,2 (1,3) |
10,2 (1,1) |
п,з (1,1) |
12,1 (1,2) |
13,0 (1,3) |
13,8 (1,5) |
14,5 (1,7) |
16,0 (2,5) |
МЖШ |
5,8 (2,1) |
6,2 (1,7) |
6,5 (1,5) |
7,0 (1,2) |
7,6 (0,8) |
8,2 (0,7) |
8,7 (0,9) |
9,2 (1,3) |
9,7 (1,7) |
10,2 (2,0) |
11,0 (2,7) |
МЖП.Ч |
9,8 (2,6) |
10,2 (2,2) |
10,4 (2,0) |
10,9 (1,7) |
11,5 (1,2) |
12,3 (1,1) |
13,0 (1,5) |
13,9 (2,3) |
14,6 (2,6) |
15,4 (3,5) |
— |
лп |
12,7 (5,3) |
14,0 (4,5) |
15,0 (3,8) |
16,3 (3,0) |
18,3 (2,0) |
20,2 (1,9) |
21,8 (2,4) |
23,3 (3,3) |
24,8 (4,3) |
26,2 (5,2) |
28,8 (7,1) |
ао |
13,8 (3,6) |
15,3 (3,0) |
16,4 (2,6) |
18,1 (2,0) |
20,4 (1,4) |
22,8 (1,3) |
24,6 (1,6) |
26,4 (2,2) |
28,3 (2,9) |
30,0 (3,5) |
33,1 (4,8) |
Обозначения: ЛЖс1 — диаметр левого желудочка в период диастолы; ЛЖ.ч — диаметр левого желудочка в период систолы; СЛЖ(1 — толщина стенки левого желудочка в период диастолы; СЛЖх — толщина стенки левого желудочка в период систолы; Л/ЖЯс/ —толщина мсжжелудочковой перегородки в период диастолы; МЖПз — толщина межжслудочковой перегородки в период систолы; ЛП — диаметр левого предсердия; ао — диаметр устья аорты.
По соотношению диаметров левого предсердия и аорты (рис. 1.59) исключают расширение левого предсердия.
Полученные результаты интерпретируют в зависимости от массы собак, кг:
ИС= 30...45 %; ./Ш/ = 0,733* + 22 (мм); ЛЖ$ = 0,5\5х+ 12 (мм); ЛП/Ао (отношение диаметра левого предсердия к диаметру устья аорты) = 0,7 : 1,3.
При исследовании сердца применять седативные средства и общую анестезию нежелательно, так как меняются сердечный ритм и сократимость миокарда.
С помощью метода эхокардиографии;
идентифицируют четыре камеры сердца и их взаимосвязь;
оценивают сердечный ритм и скорость сердцебиения, подвижность стенок желудочков и межжелудочковой перегородки, внутренние размеры в период систолы и диастолы, толщину стенок каждой камеры;
исследуют каждую камеру для выявления новообразований, целостность межпредсердной и межжелудочковой перегородок, атриовентрикулярные клапаны, связки, сухожилия и папиллярные мышцы;
выявляют следующие патологии: ре-гургитацию митрального и трикуспи-дального клапанов, изменение створок клапанов, дилатацию предсердий и желудочков, эндокардиты, изменения миокарда, кардиомиопатии (дилатирующую, гипертрофическую, рестриктивную), ин фильтративные заболевания сердца, заболевания, вызванные сердечными гельминтами, пульмональную гипертензию, перикардиальный выпот, врожденные сердечные пороки.
Методы получения биологических проб. Кровь и костный мозг у животного берут натощак, пробы мочи и кала -только утренние.
Взятие периферической крови. Кровь берут из поверхностных вен: головной предплечья и латеральной подкожной голени. Вену пунктируют сухой иглой. Для клинического анализа в шприц на 2мл набирают 0,4мл 3,8%-го раствора цитрата натрия, а затем из вены -1,6мл крови. Кровь осторожно, покачивая шприц, перемешивают с цитратом натрия и выпускают в пробирку без пенообразования.
Биопсия костного мозга. Животное укладывают в боковое или спинное положение в зависимости оттого, берут ли костный мозг из гребня подвздошной кости или из грудины (2...3-й сегмент). Место для манипуляции готовят, как операционное поле. Иглу Кассирского вводят в кость под прямым углом (в сегмент грудины сбоку от средней линии), стилет иглы извлекают. К игле подсоединяют шприц (10мл) и аспирируют мозг до появления кровавых капель.
Получение плазмы крови (для биохимического исследования). Работа с плазмой предпочтительнее, так как меньше вероятность наступления гемолиза, влияющего на некоторые биохимические показатели. На дно центрифужной пробирки капают несколько капель гепарина и затем в пробирку из вены набирают 6мл крови. Содержимое пробирки осторожно перемешивают и центрифугируют 3 мин при 3 тыс. мин'1. Аккуратно пипеткой отбирают плазму и переносят ее в чистую пробирку.
Получение сыворотки крови (для вирусологических, микробиологических и паразитологических исследований).
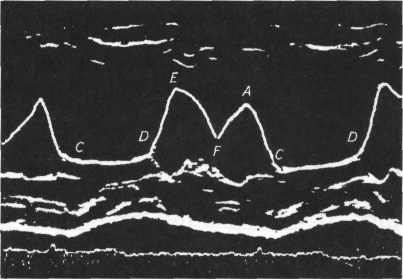
Рис. 1.58. Одномерная эхокардиография митрального клапана (пояснения в тексте)
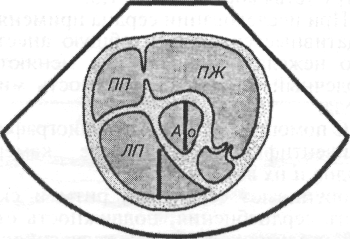
Рис. 1.59. Отношение диаметра левого предсердия к диаметру аорты:
ПП — правое предсердие; ПЖ— правый желудочек; ЛП'— левое предсердие; ао — диаметр устья аорты
Набирают в пробирку кровь в объеме 10 мл. Ставят ее в термостат (при 37 °С) до образования свертка. Сверток крови отслаивают от стенок пробирки при помощи тонкого зонда. Содержимое пробирки центрифугируют при 3 тыс. мин~' в течение 3 мин, с помощью пипетки отделившуюся сыворотку переносят в чистую пробирку.
Сбор мочи. Среднюю порцию мочи собирают в чистую посуду во время акта мочеиспускания. Если это невозможно, ее собирают посредством катетеризации.
Техника катетеризации. Самцу придают боковое положение, тазовые конечности поджимают к животу. По животному отмеряют нужную длину катетера, делая отметку. Половой член выводят из препуциального мешка и, удерживая его с боков, в отверстие мочеиспускательного канала вводят пластиковый катетер. Для лучшего прохождения канала рабочий конец катетера смазывают 10%-м линиментом синтомицина; продвигая катетер, вращают его вокруг собственной оси. Наружный конец катетера предварительно опускают в сосуд для сбора мочи.
Самок катетеризируют в стоячем положении. Используют металлические катетеры. В отверстие мочеиспускательного канала их вводят, направляя изгибом к спине.
Сбор фекалий. Фекалии собирают после естественной дефекации животного в специальную тару.
Сбор спермы. Сперму собирают во время садки животного с помощью искусственной вагины в спермоприемник или путем мастурбации.
Взятие желудочного сока. Берут натощак при подозрении на гастрит. Желудочный зонд вводят в глотку через окончатый роторасширитель. В момент акта глотания зонд продвигают по пищеводу на заранее отмеренную длину. В желудке зонд поворачивают несколько раз вокруг оси и затем аспирируют слизь.
Аспирация содержимого плевральной полости. Делают при клинико-рентге-нологическом указании на гидроторакс, плеврит. Животное удерживают рукой под живот в стоячем положении. Место торакоцентеза (нижняя треть 8-го меж-реберья, вблизи от грудины) готовят, как операционное поле. Кожу анестезируют и сдвигают немного в сторону. Троакар (иглу) вводят перпендикулярно к поверхности грудной стенки. Для предотвращения попадания воздуха в грудную полость канюля троакара должна быть соединена со шприцем.
Аспирация содержимого полости перикарда. Делают при клинико-рентгено-логическом указании на перикардит. Готовят место операции так же, как и в случае торакоцентеза. Грудную стенку прокалывают слева в 4-м межреберье соответственно зоне наибольшего перкуторного притупления. Троакар вводят медленно, соприкосновение его с сердцем вызывает скоблящий звук. Пунктат почти всегда красного цвета.
Аспирация содержимого брюшинной полости. Выполняют при клинико-рент-генологическом указании на асцит, перитонит. Положение животного на правом боку. Брюшную стенку прокалывают вблизи пупка, отступя 1 см от белой линии. Место прокола дезинфицируют.
Взятие спинномозговой жидкости. После нейролептанальгезии животное фиксируют в боковом положении, шея согнута, голова прижата к груди. Находят точку прокола атлантоокципиталь-ной цистерны по средней линии дорсальной поверхности шеи — на середине расстояния от затылочного бугра до остистого отростка (гребня) эпистро-фея. Место прокола обрабатывают, как операционное поле. Иглу вводят перпендикулярно к поверхности тела до ощущения прокола стенки цистерны (хруст) и появления капель ликвора (нормальная скорость 20...30 капель в 1 мин). Ликвор собирают в чистую пробирку.
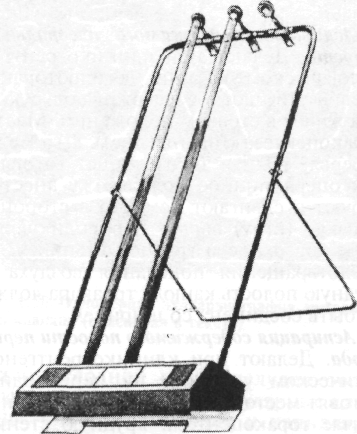
Рис. 1.60. Рамка для капилляров (наклон 60°), применяемая при определении СОЭ
Для пробных пункций используют шприцы объемом 10мл и инъекционные иглы; лечебные манипуляции выполняют с помощью троакара. При сильном просачивании жидкости после извлечения троакара кожную ранку стягивают швом, а в область подкожного скопления жидкости вводят 32 ЕД лидазы.
Все полученные пробы маркируют общепринятым способом (животное, владелец, дата и т. п.). Пробы пунктатов из полостей центрифугируют, а из осадка готовят мазки. Затем пробы исследуют или отправляют с нарочным в центральную лабораторию в зависимости от предстоящего характера исследования.
Клинический анализ крови. Включает в себя определение СОЭ, содержания гемоглобина и форменных элементов, выведение лейкоцитарной формулы.
Определение СОЭ. Цитрированную кровь из пробирки набирают в специальную стеклянную трубочку до отметки. Трубочку устанавливают в штатив при наклонном положении (60°) и учитывают результат через 7, 10 и 20 мин (рис. 1.60). В норме СОЭ составляет 2 мм в течение первых 7 мин. СОЭ увеличивается при неспецифических воспалениях, заболеваниях почек, во время беременности. Замедление СОЭ наблюдают при энтеритах, частой рвоте, заболеваниях печени. По последнему 20-минутному результату СОЭ рассчитывают показатель гематокрита. По нанесенной на трубочку шкале устанавливают объем столбика кровяных телец и общий объем набранной крови. Затем делят первый объем на второй и полученное частное выражают в процентах. В норме показатель гематокрита колеблется в следующих пределах: у молодых собак —42...58 %, взрослых— 45..53, у карликовых пород — 55...58 %. Высокий показатель отмечают при полицитемии, эксикозе, частой рвоте, поносах, длительной жажде, низкий — при анемии. При кровопотерях снижение показателя наблюдают только спустя 4ч. Нормальные значения показателя гематокрита в сочетании с бледностью слизистой оболочки ротовой полости указывают на острую недостаточность кровообращения, окрашивание плазмы над столбиком телец в желтый цвет — на повышенное содержание билирубина.
Количественное определение гемоглобина. Используют гемометр Сали. В пробирку Сали до отметки наливают 0,1 н. раствор соляной кислоты, затем набирают кровь в пипетку Сали (20- 10~3мл). Кончик пипетки обтирают, после чего кровь переносят в соляную кислоту, несколько раз осторожно перемешивают с помощью пипетки, касаясь только верхнего слоя. Смесь встряхивают и дают постоять 3 мин. Затем разбавляют дистиллированной во дои до получения цвета стандарта. Отсчитывают цифру на пробирке по нижнему мениску. В норме содержание гемоглобина 16...19мг% (10...14мг/100мл). Пониженное содержание наблюдают при анемии, повышенное — при гемолизе, потере жидкости, полиглобулине-мии и полицитемии.
Количественное определение эритроцитов. В меланжер набирают цитрирован-ную кровь до отметки 0,5, затем 1%-й раствор поваренной соли до отметки 101. Зажимают концы смесителя и встряхивают его в течение 5...10 с. Далее каплю из смесителя вносят в камеру Го-ряева с предварительно притертым до появления ньютоновых колец покровным стеклом. Эритроциты подсчитывают под микроскопом (окуляр х!5, объектив х8) в пяти больших квадратах по диагонали. Считают все клетки целиком или большей частью лежащие внутри квадрата. Полученную цифру умножают на 10 000 (количество эритроцитов в 10~3 мл). В норме содержание эритроцитов 5,5...8 млн/10^3 мл. Эритроцитоз (полицитемию) отмечают при рвоте, поносе, эксикозе. Эритропения — симптом анемии. Анизоцитоз — отклонения в размерах эритроцитов (макро- и мик-роциты) — физиологическая особенность молодых животных.
Количественное определение лейкоцитов. Кровь в меланжер набирают до первой отметки, разбавляют 3%-м раствором уксусной кислоты с генциан-виолетом до второй отметки. Количество лейкоцитов подсчитывают в сетке Горяева в 5 рядах больших квадратов. Полученное число умножают на 50 (количество лейкоцитов в 10~3мл крови). В норме содержание 6...12тыс/10~3 мл. Лейкоцитоз наблюдают при бактериальных инфекциях, воспалениях, уремии, злокачественных опухолях, экзогенных интоксикациях, злокачественных лимфомах, беременности; лейкопению—при вирусных инфекциях, миелодепрессии. Лейкопения ниже 5тыс/10~3мл в сочетании с тонзиллитом указывает на инфекционный гепатит; ниже 7 тыс. при тонзиллите — на чуму! Тонзиллит при лейкоцитозе свыше 12 тыс. — врожденный тонзиллит!
Выведение лейкоцитарной формулы. Каплю цитрированной крови наносят на конец предметного стекла. Затем берут меньшее по размеру шлифованное стекло и прижимают его под углом 45° к нанесенной капле так, чтобы она расплылась вдоль его ребра. Далее скользящим движением передвигают его к другому концу предметного стекла. Мазки можно готовить на хорошо отмытой использованной рентгеновской пленке и в случае необходимости пересылать в письмах. Мазок высушивают на воздухе, делают иглой по середине препарата надпись (животное, дата). Нефиксированный мазок красят неразведенной краской Май-Грюнвальда (эозин с метиленовой синькой) в течение 5 мин, затем к краске на мазке добавляют 5...6 капель дистиллированной воды на 2 мин, краску сливают, а препарат докрашивают разведенным красителем Гимза (азур-эозин, одна капля на 1 мл воды) в течение 5 мин; смывают краску водой и высушивают мазок. Микроскопическая картина: эритроциты окрашены в розоватый цвет; базофильная субстанция — в синеватый; ядра лейкоцитов — в темно-фиолетовый; ядра моноцитов—в светло-фиолетовый; про-то-плазма лимфоцитов —в синий; эозинофильная зернистость — в мед-но-оранжевый; нейтрофильная зернистость—в коричневый, базофильная — в темно-фиолетовый цвет. Дифференциальные различия клеток крови приведены на рисунке 1.61.
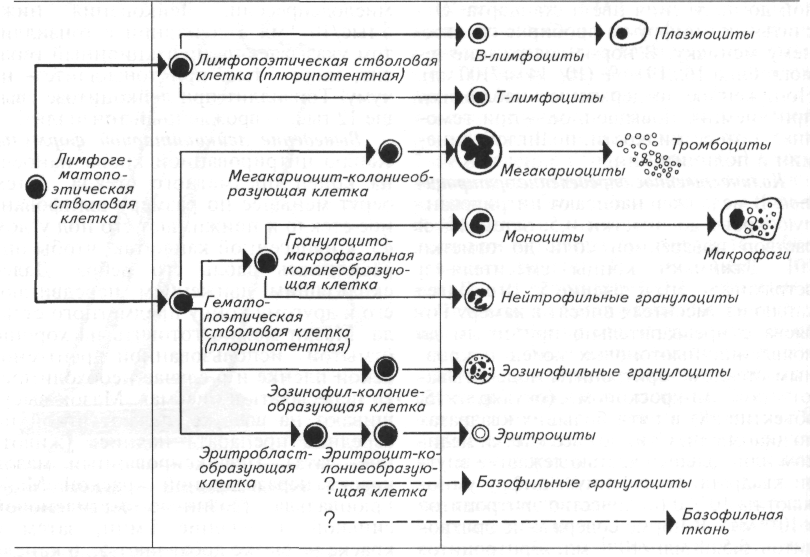
Нормальное соотношение белой крови (%): базофилы — 0... 1, эозинофилы — 1...5, миелоциты — 0, молодые нейтро-филы — 0, палочкоядерные — 1...4, сегментоядерные — 60...75, лимфоциты — 10...30, моноциты — 0...4.
Эозинофилию отмечают при аллергиях, инвазиях эндопаразитов, заболеваниях кожи, эозинофильном миозите, паностите; эозинопению — при синдроме Кушинга; нейтропению циклическую — при «грейколли синдроме». Лим-фоцитоз характерен для фазы выздоровления, токсоплазмоза. Лимфоцито-пению наблюдают при вирусных инфекциях в начальной фазе, терапии высокими дозами глюкокортикоидов, моноцитоз — при пиометре, инфекциях, агранулоцитозе, прогрессировании заболевания. Регенерационный сдвиг ядра нейтрофилов влево, в сторону преобладания юных форм указывает на инфекционные болезни, воспаления, нагноения, злокачественные опухоли, лейкемию, беременность. Другие отклонения в содержании клеток белой крови диагностического значения не имеют.
Лимфоцитоз отражает тенденцию к выздоровлению. Моноцитоз появляется при прогрессировании заболевания. В норме лимфоцитарно-моноцитарный индекс 3 : 1 или 2:1. Увеличение этого показателя (например, 4:1) считают благоприятным признаком! Анемия в сочетании с тромбоцитозом указывает на железодефицитное состояние организма. Анемия в сочетании с высоким лейкоцитозом свидетельствует об ауто-иммунопатии.
Количественное определение тромбоцитов. Тромбоциты — кровяные пластинки со слабобазофильной цитоплазмои — подсчитывают в случае увеличения времени кровотечения и нарушения свертываемости крови. Готовят обычный мазок из цитратной крови. Для удобства подсчета применяют квадратную диафрагму в микроскопе. В нескольких квадратах поля подсчитывают одновременно тромбоциты и эритроциты до общей суммы 200...300 клеток. Устанавливают количественное соотношение тромбоцитов и эритроцитов. В последующих квадратах считают только тромбоциты, ориентируясь по количественному соотношению на 1000 эритроцитов. В норме содержание составляет 40...60 тромбоцитов на 1000 эритроцитов, или 150 000...400 000 кл/Ю^5 мл. Тромбоцитопению наблюдают при мие-лодепрессиях, злокачественных лимфо-мах, уремии, инфекционных болезнях; тромбоцитоз — при больших кровопо-терях.
Биохимический анализ крови. Заключается в получении фотометрических показателей: концентрацию вещества в растворах определяют с помощью прибора колориметра (нефелометра) путем сравнения интенсивности окраски или светорассеяния исследуемого и эталонного растворов. В условиях клинической лаборатории колориметрический и нефелометрический методы используют для количественного анализа жизненно важных компонентов плазмы крови животных — креатинина, билирубина, аминотрансфераз, амилазы, глюкозы, протеинов, холестерина, хлоридов.
Подробное описание указанных методик дано в специальных руководствах. Здесь остановимся лишь на общих характеристиках перечисленных показателей.
Количественные значения показателей по Системе интернациональных единиц (СИ) принято выражать в г/л и ммоль/л (мкмоль/л). Активность ферментов оценивают в Е/л. Для перевода показателей, выраженных в мг%, в единицы СИ используют коэффициент пересчета К, тогда мг% • К= ммоль/л.
Количественное определение креатинина. Креатинин — конечный продукт азотистого обмена, фильтрующийся почками из плазмы крови в мочу. Его концентрация в плазме служит показателем функции почек. В замороженной плазме креатинин сохраняется многие месяцы. Нормальная концентрация 0,5...1,5 мг%, или 44,2... 133 мкмоль/л. (Коэффициент пересчета 88,4.) Повышение содержания отмечают при недостаточности функции почек. Прогноз заболевания зависит от концентрации креатинина: осторожный — до 3 мг% (265 мкмоль/л); сомнительный — в пределах 3...4 мг% (265...354 мкмоль/л); неблагоприятный — свыше 4мг% (354 мкмоль/л); летальный исход —свыше 5 мг% (442 мкмоль/л). Причиной возможной ошибки при определении количества креатинина может быть высокое содержание кетоновых тел.
Определение активности а-амилазы. Этот фермент катализирует расщепление крахмала до сахара (мальтозы). Активность а-амилазы определяют при диагностике заболеваний поджелудочной железы и слюнных желез и измеряют в Е/л, единицах Somogyi (S. Е.) или Street-Close (St. С.). В норме активность составляет: 300...2000 Е/л, или 270...1600 (S. Е.), или 82...500 (St. С.).
Повышенную активность отмечают при остром панкреатите, обострении хронического панкреатита, апостема-тозном паротите, раке слюнных желез.
Определение активности аланинами-нотрансферазы (АЛТ). В клинической практике этот анализ имеет преимущественное значение при выявлении заболеваний печени. Аланинаминотрансфе-раза (аланинтрансаминаза) — фермент, образующийся и содержащийся в клетках печени (преимущественно), миокарде, скелетной мускулатуре и поджелудочной железе. Катализирует обратимый перенос аминогруппы с аланина на кетоглутаровую кислоту. При глубоком замораживании плазмы активность фермента сохраняется в течение одной недели. Нормальная активность 16 (9...24) Е/л.
Повышенную активность наблюдают при остром вирусном гепатите (160 Е/л), хроническом гепатите, циррозе печени (250 Е/л), дистрофии печени (90 Е/л). Повышение активности фермента не отражает функциональную сторону нарушений и не имеет большого значения в диагностике некротических поражений миокарда, поджелудочной железы и скелетных мышц.
Определение активности аспартата-мчнотрансферазы (ACT). Так же как и АЛТ, срермент содержится в клетках печени, миокарде, скелетной мускулатуре и поджелудочной железе. Катализирует обратимый перенос аминогруппы с ас-парагиновой кислоты на кетоглутаровую. При глубоком замораживании плазмы активность фермента сохраняется в течение одной недели. Нормальная активность 16(11...21) Е/л. Повышение активности отмечают при некрозе миокарда, острой и хронической формах гепатита, циррозе печени, холе-стазе.
Определение активности щелочной фосфатазы. Группа фосфатаз — ферменты, катализирующие гидролиз сложных эфиров фосфорной кислоты и таким образом участвующие в обмене фосфатов в организме. Значение имеет определение активности щелочной фосфатазы. Этот фермент содержится в больших количествах в клетках печени и остеобластах. Щелочная фосфатаза выделяется из организма с желчью. В замороженной плазме срок хранения фермента одна неделя. Нормальная активность щелочной фосфатазы у взрослых животных 12...26 Е/л; у растущих — до 60 Е/л (только на первом году жизни!). Повышение активности бывает: при гиперпаратиреоидизме с нарушениями в скелете; рахите, остеомаляции, активно растущих костных саркомах (при остеопорозе и доброкачественных опухолях костей значения нормальные); закупорке желчных протоков-обтурационной (механической) желтухе; холестатическом гепатите, циррозе, метастатическом поражении и лимфо-идной инфильтрации печени, при злокачественных лимфомах.
Количественное определение билирубина. Этот пигмент образуется из гемоглобина, освобождающегося при физиологическом распаде эритроцитов. Адсорбированный белками плазмы, он циркулирует в крови (свободный билирубин). Нерастворим в воде и поэтому не может быть выведен почками. В самих почках, а также в печени свободный билирубин вступает в соединение с глюкуроновой кислотой, образуя били-рубинглюкуронид (связанный билирубин). Последний растворим в воде и выделяется с мочой и желчью. Порог выведения почками билирубина у собак очень низкий, избытки пигмента легко экскретируются, поэтому повышение концентрации билирубина в плазме -всегда признак тяжелого заболевания. Высокие концентрации билирубина не обязательно свидетельствуют о нарушениях в печени. Уменьшение содержания билирубина служит благоприятным прогностическим признаком начинающегося выздоровления. В плане исследований определяют общий билирубин. В норме он представлен циркулирующим в плазме свободным билирубином. Связанный билирубин (в норме отсутствует в плазме) дополнительно определяют для дифференциальной диагностики желтух (гемолитической, паренхиматозной и обтурационной). При желтухе, обусловленной нарушением оттока желчи, в плазме появляется в высоких концентрациях связанный билирубин, который частично выводится с мочой, При гемолитической желтухе связан ный билирубин в плазме отсутствует. В замороженной плазме билирубин сохраняется в течение 5 мес. В норме содержание не превышает 0,4 мг% (6,8 мкмоль/л). Коэффициент пересчета 17,1. При концентрации билирубина 0,5 мг% (8,55 мкмоль/л) заболевание под вопросом, свыше этого — болезнь. Повышение содержания общего билирубина происходит при вирусном гепатите, обтурационной желтухе, лептоспирозе, повреждении желчного пузыря, гемолитической анемии, кровоизлияниях, гемолитических реакциях, вызванных переливанием несовместимой или старой консервированной крови. Факт повышения концентрации билирубина без учета других показателей не свидетельствует о заболевании печени!
Количественное определение холестерина. Вещество из группы стеринов содержится во всех тканях организма человека и животных, главным образом в нервной, жировой тканях и в печени. Определение концентрации общего холестерина (суммарное содержание в плазме крови свободного и этерифици-рованного холестерина) используют в качестве диагностического теста при подозрении на гипотиреоз, особенно в связи с кожными поражениями. Диапазон колебаний концентрации холестерина в плазме очень большой. В плазме с повышенным содержанием билирубина отмечают повышение концентрации холестерина. В замороженной плазме холестерин сохраняется в течение 6 мес. В норме содержание общего холестерина составляет 125...300мг% (3,23...7,8 ммоль/л). Коэффициент пересчета 0,02586. Гиперхолестеринемия бывает при гипотиреозе, нефрозе, сахарном диабете, холестатических процессах, остром панкреатите, нарушениях в миокарде у собак старше 10 лет. Гипохолестеринемию отмечают при уремии, острых и хронических гепатитах, циррозе печени, чуме.
Количественное определение глюкозы.
Этот моносахарид служит одним из основных источников энергии в животном организме. В клетках печени при участии энзимных систем происходят синтез гликогена из глюкозы и его депонирование. Параллельно идут процессы гликогенолиза, гликонеогенеза. В поддержании уровня сахара в крови помимо печени участвуют поджелудочная железа, гипофизарно-надпо-чечниковая система и др. В замороженной плазме глюкоза сохраняется в течение 10 дней. В норме содержание глюкозы колеблется в пределах 60...90мг% (3,33...5 ммоль/л). Коэффициент пересчета 0,551. Гипергликемия бывает при сахарном диабете, сопровождающемся появлением сахара в моче; синдроме Кушинга; иногда при панкреатите и раке поджелудочной железы. Гипогликемию, сочетающуюся с судорожным состоянием, отмечают при инсулиномах, обусловливающих повышение внутрисекреторной функции поджелудочной железы.
Количественное определение общего белка. Плазма крови кроме форменных элементов содержит большое количество белковых компонентов. Белки крови выполняют функции сохранения и стабилизирования объема циркулирующей крови, отвечают за остановку кровотечения, обусловливают защитные реакции организма, выполняют транспортную и питательную функции. В патологических условиях состав белкового спектра меняется и отражает изменения, происходящие во всем организме. В замороженной плазме срок хранения белков 10 дней. В норме концентрация 6,7...7,5 г/100 мл (67...75 г/л). Коэффициент пересчета 10. У растущих животных нижняя граница содержания общего белка составляет 5 г/100 мл (50 г/л). Гиперпротеинемия бывает при поли-цитемии, плазмоцитоме, хронических воспалениях, может развиваться в ре зультате больших потерь жидкости организмом (эксикоз) — при неукротимой рвоте, затяжных поносах, жажде, непроходимости кишечника. Гипопро-теинемию отмечают при плохом питании, кахексии, нефротическом синдроме, злокачественных опухолях в фазе генерализации, хронических заболеваниях печени, желудочно-кишечного тракта (синдромы малабсорбции и мал-цигестии), при кровопотерях, инвазиях эндопаразитов, асцитах у молодых собак.
Количественное определение хлоридов. Распределение хлора в организме в основном такое же, как и натрия. Хлор и натрий выполняют важную функцию в поддержании осмотического равновесия, поэтому определение хлоридов имеет значение для целенаправленной инфузионной терапии. Срок хранения плазмы в замороженном состоянии 8 дней. В норме концентрация хлоридов З50...390мг%, или 100...110мвал/л; 98,7...! 10 ммоль/л. Коэффициент пересчета мг% = мвал/л • 3,55. Коэффициент пересчета в систему СИ: мг%-0,2821 = = ммоль/л. Повышение содержания наблюдают при циррозе печени; понижение — при рвоте, поносе, желтухе, уремии, недостаточности функции коры надпочечников.
Исследование мочи. Общий анализ мочи включает в себя определение физических свойств (запаха, цвета, прозрачности, удельного веса, кислотности) и химического состава (присутствие белка, желчных пигментов, глюкозы и др.). Для исследования берут утренние средние порции.
Запах. Определяют органолептичес-ки. В норме запах специфический. Неспецифические запахи: запах ацетона отмечают при кетозе, сахарном диабете, неприятный гнилостный запах — при бактериальном разложении, пиелонефрите (обнаруживают также гной, слепки тканей).
Цвет. Определяют органолептичес-ки. В норме моча соломенно-желтого цвета. Светлая «водянистая моча» бывает после избыточного принятия жидкости или при недостаточной концентрирующей способности почек (подозрение на сморщенные почки). Темная моча «цвета пива» бывает при большом содержании желчных пигментов (билирубин и др. Следует обратить внимание на окраску склер). «Кровавая моча» от светло- до темно-красной свидетельствует о гематурии или гемоглобину-рии.
Прозрачность. Определяют органо-лептически. В норме моча прозрачная, мутная моча — результат присутствия солей, клеток эпителия и крови, бактерий, слизи, эмульгированных жиров, что бывает при пиелонефрите, пиелите.
Удельный вес. Измеряют урометрами с делениями 1,000...1,060. В цилиндрический сосуд наливают мочу, затем в цилиндр с мочой опускают сухой урометр так, чтобы он не касался стенок сосуда. Удельный вес определяют по положению нижнего мениска на шкале урометра. Удельный вес утренней мочи в норме 1,020...1,045. Может сильно варьировать в зависимости от поступления жидкости в организм и скорости ее выведения (полиурия, тяжелая одышка, понос). Понижение удельного веса бывает при сморщенных почках, несахарном диабете и др. Повышение — при высокой температуре, гастроэнтеритах, неукротимой рвоте, сахарном диабете.
рН. Измеряют лакмусовым индикатором. Индикатор смачивают мочой и, сопоставляя его цвет со стандартной шкалой, устанавливают значение рН. Нормальные значения рН остаются в пределах 5...6,5. Щелочная реакция (рН 8) бывает при растительном рационе, избыточном образовании аммиака в организме, алкалозе.
Качественное определение белка. Высокая протеинурия у собак не отражаеттяжести функциональных нарушений почек, поэтому значение имеет только качественный анализ.
К 20%-му водному раствору сульфо-салициловой кислоты добавляют равное количество профильтрованной мочи; реактив образует муть с самыми незначительными количествами белка и аль-бумоз (продукты расщепления белка). Помутнение, вызванное присутствием альбумоз, исчезает при нагревании. В норме белок в моче отсутствует или присутствует только в следовых концентрациях. Протеинурию вызывают лихорадка, лейкоз, сердечная недостаточность, заболевания почек и т. п.
Качественное определение желчных, пигментов. Следы и небольшие количества диагностического значения не имеют. Повышенное содержание желчных пигментов, заметное визуально (как и в плазме крови), указывает на заболевание печени, желчного пузыря, кишечника, гемолиз эритроцитов.
Качественное определение глюкозы. Используют специально выпускаемые индикаторы. Доказательством присутствия глюкозы служит реакция индикаторов, интенсивность которой обозначают крестами: +, ++, +++, ++++. В норме глюкоза в моче отсутствует. Порог выведения глюкозы почками из плазмы около 120 мг% (6,66 ммоль/л). Высокое содержание глюкозы в моче отражает тяжесть процесса и свидетельствует о сахарном диабете. Иногда появление глюкозы в моче может быть следствием других причин: нарушения выработки гормонов надпочечниками, передней долей гипофиза, щитовидной железой (стероидный диабет); понижения почечного порога (ренальный диабет—встречается очень редко); сотрясения мозга, переболевания бешенством (центральный диабет) и др.
Качественное определение ацетона. К 5...10 мл профильтрованной мочи прибавляют 3...4 капли 10%-го раствора гидроксида калия и 4...5 капель 10%-го свежеприготовленного водного раствора нитропруссида натрия; в присутствии ацетона моча окрашивается в рубиново-красный цвет. Грубое определение наличия ацетона —по запаху мочи. В норме ацетон отсутствует. В моче появляется при сахарном диабете, гастроэнтерите, неукротимой рвоте, желтухе, анорексии.
Качественное определение индикана. В нормальной моче встречается в ничтожном количестве; содержание увеличивается при заболеваниях, сопровождающихся активными процессами гниения и разложения. К 10...15 мл профильтрованной мочи прибавляют равное количество крепкой соляной кислоты, одну каплю 2%-го раствора перманганата калия и 2 мл хлороформа; перемешивают. Хлороформ извлекает образовавшееся индиго и окрашивается в синий цвет. Интенсивность окрашивания пропорциональна содержанию индикана. Выделение индикана увеличивается при непроходимости кишечника, копростазах, энтеритах, ахилии, гепатопатии, желтухе, недостаточности поджелудочной железы, формировании абсцессов, кожном зуде.
Качественное определение крови и гемоглобина. Грубая оценка — по цвету мочи («кровавая моча»). При гематурии осадок после центрифугирования становится красным, при гемоглобину-рии — красного цвета надосадочная жидкость, а осадок светлый. Гематурия — признак заболеваний предстательной железы, мочевого пузыря, мочекаменной болезни, опухолей мочевы-делительной системы и ее травматических повреждений, отравлений дикума-ролом и мексаформом, наличия паразитов в почках или мочевом пузыре. Ге-моглобинурия бывает при сепсисе, гемолитической желтухе, при ожогах и пироплазмозе, после гемотрансфузий.
Микроскопическое исследование мочевого осадка. Пробу мочи в объеме 10 млцентрифугируют при 500 мин^1 5 мин. Надосадочную жидкость сливают, осадок переносят на предметное стекло и микроскопируют сначала под малым увеличением, а затем под большим для изучения форменных элементов, цилиндров, солей.
Рис. 1.62. Осадок мочи, эпителий:
а — круглый эпителий; б— плоский эпителий; в — переходный эпителий
Рис. 1.63. Осадок мочи, цилиндры:
а — гиалиновые цилиндры; 6— эпителиальные цилиндры; я —зернистые цилиндры; г —цилиндроиды
Организованные осадки мочи (рис. 1.62, 1.63). Плоский эпителий встречается во всякой моче. Происходит из поверхностного покровного слоя мочевыводящих путей. В норме обнаруживают одиночные клетки или небольшие группы. При повышенном содержании клеток подозревают цистит, пиелит или реже нефрит.
Круглый или кубический почечный эпителий встречается преимущественно при нефритах и значительно реже при циститах и пиелитах.
Лейкоциты могут выделяться из всех отделов мочевых путей; незначительное их количество (при большом содержании белка в моче) указывает на почечное происхождение; обратная картина — на воспалительный процесс по ходу мочевыводящих путей.
Эритроциты выделяются или в неизмененном виде, или же в форме разбухших, утративших свою окраску кольцевидных образований — выщелоченных эритроцитов. Появление последних чаще наблюдают при воспалении почек или после длительного хранения мочи. Неизмененные эритроциты встречаются при поражениях мочевыводящих путей (травма, камни, цистит и т. п.).
Мочевые цилиндры—это слепки, образующиеся в канальцевой системе коркового слоя почек. Наиболее часто встречаются гиалиновые цилиндры. Большого диагностического значения они не имеют и появляются после переохлаждения, физического напряжения или вследствие погрешностей в кормлении, при застойных явлениях на фоне острой сердечно-сосудистой недостаточности. Появление зернистых цилиндров, особенно крупнозернистых, указывает на далеко зашедшее поражение почечной паренхимы. Появление широких и коротких восковид-ных цилиндров в большом количестве служит неблагоприятным прогностическим признаком, так как указывает на тяжелую почечную недостаточность с ди-латацией почечных канальцев.
Бактерии находят при нефритах, пи-елитах, цистите, простатите, уретрите.
Яйца глистов в почках и мочевом пузыре находят очень редко.
Спермин часто обнаруживают в моче самцов.
Неорганизованные осадки м очи (рис. 1.64). Зависят от концентрации, значения рН и коллоидного состояния мочи. Диагностическое значение имеет только присутствие трип-пельфосфатов, которые зачастую сопутствуют циститу, пиелиту.
Исследование желудочного сока. Бумажку конго смачивают полученным желудочным соком. В присутствии свободной соляной кислоты она синеет, молочная кислота дает слабое голубое окрашивание. Дополнительная проба с универсальной индикаторной бумагой укажет примерно на степень кислотности среды. В норме рН 0,8...0,98.
Исследование кала. Копрологичес-кий анализ на выявление яиц глистов описан в главе «Инвазионные болезни». Здесь приведены три дополнительных копрологических исследования.
Определение недостаточности экзо-кринпой функции поджелудочной железы. Этот анализ обязателен при диагностике панкреатита! Кал в объеме 1 см3 смешивают с 9 мл 5%-го раствора карбоната натрия. Одну каплю смеси наносят на поверхность проявленной фотопленки и оставляют в чашке Петри при комнатной температуре на 2,5 ч. Если за это время не происходит просветление смеси, то ферментативную функцию поджелудочной железы считают недостаточной.
Определение степени переваривания жиров. Кал, помещенный в стакан, интенсивно перемешивают и оставляют при комнатной температуре на 30 мин. В случаях воспаления слизистой оболочкитонких кишок, поджелудочной железы, нарушения выделения желчи или при быстрой эвакуации пищевых масс на поверхности кала образуется слой жира.
Микроскопическое исследование кала. К микроскопии прибегают для доказа-
Рис. 1.64. Неорганизованный осадок мочи:
а — аммониоураты; 6— оксалаты кальция; в —карбонаты кальция
тельства нарушения процессов переваривания основных компонентов пищи (белков, крахмала, липидов), связанного с панкреапатией (особенно с понижением секреции пищеварительных ферментов), дисбактериозом, гипо- или анацидным состоянием желудка, закупоркой желчных протоков, тяжелым воспалением слизистой оболочки тонкого кишечника.
На предметное стекло наносят три капли растертого с водой кала. К одной капле добавляют каплю люголевского раствора, к другой — каплю раствора Судана III, третья остается неокрашенной. Затем все три капли накрывают покровными стеклами и препараты изучают под микроскопом с объективом х40. Жир окрашивается Суданом в оранжево-красный цвет, зерна крахмала люголевским раствором — в сине-фиолетовый, эритродекстрины и йодо-фильные микробы — в красно-голубой. Мускульные волокна в неокрашенной капле обнаруживают в виде цилиндра с ядрами и поперечной исчерченностью. Доказательством патологии служит присутствие в кале перечисленных компонентов пищи и микробов.
Исследование спинномозговой жидкости. Нормальная спинномозговая жидкость бесцветна, прозрачна, не свертывается. Клеточность ликвора определяют в счетной камере Горяева. Для этого в лейкоцитарный меланжер до первой отметки набирают краситель (метилви-олет —0,2мл, ледяная уксусная кислота—5, дистиллированная вода —до 100 мл), затем до второй отметки — свежеполученную спинномозговую жидкость. Содержимое меланжера смешивают, сбрасывают первые две стекающие капли, а третьей заряжают камеру Горяева. Подсчитывают клетки по всей поверхности сетки камеры. Полученное число клеток делят на 3, что дает количество клеток в 10~3 мл ликвора. Результат записывают дробно. Нормальное содержание клеток: 5/3...9/3. Повышенное содержание (энцефалит и др.) — свыше 10/3. Клеточный состав дифференцируют по той же методике, что и при исследовании мазка крови.
Исследование спермы. Качество спермы оценивают по приведенным далее показателям обязательно при температуре 20...25 "С. Нормальная сперма молочно-белого цвета со слабым запахом жиропота. Изменение цвета и запаха бывает при гнойном воспалении придаточных половых желез или семенников.
Определение подвижности спермиев. Каплю спермы наносят на предметное стекло и рассматривают края капли через лупу. При этом различают: бурное вихревое движение — высокое качество спермы; слабое вихревое движение — посредственное качество; отсутствие вихревого движения — низкое качество спермы.
Определение патологических и незрелых форм спермиев. Наносят каплю спермы на предметное стекло, которое затем ставят в наклонное положение для получения стекающей капли. Мазок высушивают, фиксируют и окрашивают фуксином в течение 15...20 с; далее исследуют под микроскопом с иммерсионным объективом. Просматривают 500 спермиев. У нормальных спермиев различают головку, тело, хвост. Патологические формы несут в себе признаки деформации указанных структур и бывают двухголовые, двухвостые и др. Незрелые формы напоминают клетку, так как сохраняют остаток цитоплазмы сперматиды. Наличие большого количества патологических спермиев указывает на заболевание семенников. Появление большого числа незрелых форм говорит о половом излишестве самца.
Диагностические тесты и биологические пробы. Включают в себя бром-сульфалеиновый тест, пробы на продолжительность кровотечения и свер тываемость крови, тесты на функцию гликогенолиза печени, недостаточность функции коры надпочечников, вид желтухи.
Бромсульфалеиновый тест. Применяют для оценки функционального состояния печени. Основан на особенностях элиминации печенью введенного красителя бромсульфалеина. Последний инъецируют струйно внутривенно в течение 15 с из расчета 5 мг/кг массы животного. Через 30 мин из другой вены чистой иглой берут 8 мл крови. Получают сыворотку или плазму и добавляют в нее 10%-й раствор гидрокси-да натрия. При фиолетовом окрашивании смеси констатируют ретенцию бромсульфалеина, что свидетельствует о резком снижении выделительной функции печени. Исследуют не позднее чем через 12ч после взятия крови. При высоком содержании билирубина в крови, шоке и недостаточности кровообращения элиминация бромсульфалеина задерживается и тест может быть неверно интерпретирован.
Определение продолжительности кровотечения. Пробу ставят в связи с кровоточивостью, наличием кровоизлияний и кровоподтеков, а также пре-доперационно у животных старше 10 лет.
Иглой для взятия крови прокалывают кожу в области складки ушной раковины. Кружочком фильтровальной бумаги каждые 20 с собирают выступающие на поверхности кожи капли крови, не касаясь места укола. Измеряют общее время прекращения кровотечения. В норме продолжительность кровотечения не превышает 3 мин. Увеличение времени кровотечения бывает при тромбоцитопатиях и васкулярном геморрагическом диатезе.
Определение времени свертывания крови. Пробу ставят одновременно с предыдущей и в соответствии с теми же показаниями.
В чашку Петри, смоченную дистиллированной водой, вносят прямо из иглы 2...5 капель свежей крови. Чашку наклоняют набок и дают стечь каплям от края к середине. По струйке крови проводят стеклянной палочкой каждые 30 с. Секундомером измеряют время от момента получения крови до появления первых фибриновых нитей. В норме оно составляет 1...3мин. Замедление свертывания крови наблюдают при коа-гулопатиях, тяжелом нарушении функции печени, отравлениях фибриноли-тическими ядами (дикумаролом).
Тест на недостаточность функции гликогенолиза печени. Подкожное введение 1мл 0,1%-го раствора адреналина вызывает повышение концентрации сахара в крови не менее чем в полтора раза; при поражении печени этого не происходит.
Определение вида желтухи. При паренхиматозной форме введение пред-низолона приводит через 2...3 дня к уменьшению желтухи, при обтурацион-ной — не оказывает влияния.
Тест на недостаточность функции коры надпочечников. Основан на снижении содержания эозинофилов в периферической крови под влиянием стимулированного увеличения выработки кортикостероидных гормонов надпочечниками.
Для подсчета эозинофилов готовят мазок крови, окрашивают специальной краской (2%-й водный раствор эозина—10мл, ацетон—10, дистиллированная вода —до 100мл. Перед употреблением краску перемешивают и профильтровывают. Срок хранения в холодильнике 4 нед).
В лейкоцитарный меланжер до первой отметки набирают кровь, а потом до второй — краску. Содержимое меланжера перемешивают и оставляют при комнатной температуре на 20 мин. Затем наполняют камеру Горяева и через 10 мин подсчитывают окрашенные в красный цвет клетки. Количество эозинофилов в 10~3 мл составляет l(k/3, где х — число эозинофилов в 25 больших квадратах сетки Горяева. В норме содержание Ю0...500/10~3 мл.
Разработано еще много важных дополнительных методов исследования, некоторые приведены в последующих главах при описании болезней.
