
- •Пальцевое прижатие артерий
- •Наложение кровоостанавливающего жгута при артериальном кровотечении в области нижней трети плеча
- •Наложение жгута-закрутки на конечность
- •1. Пострадавшего посадить или положить.
- •Тугая тампонада ран
- •Максимальное сгибание конечности
- •1. Провести психологическую подготовку пациента.
- •Пальпация крупных артерий
Пальпация крупных артерий
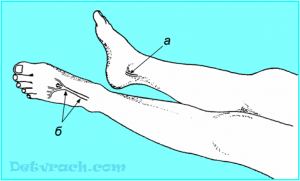
- Тыльная артерия стопы (a.dorsalis pedis) пальпируется на линии, соединяющей середину расстояния между лодыжками и первый межпальцевой промежуток (рис.5). Она пальпируется у всех пациентов, кроме лиц с аномалией расположения, что бывает, как правило, лишь с одной стороны.
- Подколенная артерия (a.poplitea) исследуется в положении пациента на спине при согнутой в коленном суставе ноге; пальпацию каждой артерии проводят одновременно II-IV пальцами обеих рук. Пульсация определяется у большинства здоровых лиц, за исключением очень жирных или с чрезмерно развитой мускулатурой.

Нужна только вторая картинка
Бедренную не нашла, сами додумывайте!)))
Переломы костей голени составляют около 10% всех переломов костей. Выделяют переломы мыщелков большеберцовой кости, диафизов костей голени, лодыжек, переломы головки малоберцовой кости, отрывные переломы бугристости большеберцовой кости. Переломы дистального и проксимального концов костей голени являются внутри- и околосуставными.
Переломы мыщелков большеберцовой кости. Переломы проксимального отдела большеберцовой кости возникают чаще вследствие дорожной-транспортной травмы. Различают переломы наружного и внутреннего мыщелков большеберцовой кости. Иногда перелом наружного мыщелка сопровождается переломом головки или шейки малоберцовой кости. Из-за твердой структуры кости в молодом возрасте возникают преимущественно расщепленные переломы, в то время как у пациентов старше 50 лет часто наблюдаются вдавленные переломы. Большинство внутрисуставных переломов костей, образующих коленный сустав, в той или иной степени сопровождается повреждением его капсульно-связочного аппарата. Лечение всех типов переломов этой группы проводится в условиях стационара. Цель лечения — анатомичное восстановление суставной поверхности, полное восстановление безболезненных движений и способности выдерживать нагрузку. Для восстановления функции сустава рекомендуются ранние движения и поздняя осевая нагрузка на конечность. Это связано с тем, что частым осложнением такикх переломов бывают контрактуры сустава, а ранняя нагрузка нарушает перестройку костной мозоли.
Переломы диафизов костей голени могут быть попечными, косыми, винтообразными, оскольчатыми. Повреждаются большеберцовая кость либо обе кости голени в результате ротации голени при фиксированной стопе, падения на ноги, в результате дорожно-транспортных происшествий. При закрытых переломах костей голени наблюдаются патологическая подвижность, смещение и крепитация отломков, деформация голени, боль, быстро нарастают отек, нарушается функция конечности. Менее яркие клинические проявления отмечаются при изолированных переломах костей голени без смещения, когда может быть сохранена опороспособность конечности. Для уточнения диагноза в обязательном порядке выполняется рентгенография костей голени в двух проекциях. Переломы верхней трети голени могут сопровождаться повреждением сосудов и нервов, кровотечением и посттравматическим отеком, который при сохранении целости фасций может привести к развитию компартмент-синдрома. В подобной ситуации требуется срочная фасциотомия. Лечение закрытых переломов диафизов костей голени зависит от типа повреждения, осложнений, характера смещения отломков и др.
При изолированных закрытых переломах костей голени без смещения репозиция не требуется. В большинстве случаев необходима иммобилизация с помощью гипсовой повязки, которую накладывают от стопы до коленного сустава или до средней трети бедра. Общая продолжительность иммобилизации до 3 месяцев. После прекращения иммобилизации назначают ЛФК, физиотерапию, массаж. При изолированных переломах малоберцовой кости в нижней трети накладывают гипсовую повязку до колена, а при переломе в верхней и средней трети — гипсовый тутор. Продолжительность иммобилизации 4 недели. Трудоспособность восстанавливается через 4 — 5 недель. При переломах диафизов обеих костей голени без смещения гипсовую иммобилизацию осуществляют в течение 2,5 — 4 месяцев. Трудоспособность восстанавливается через 2 — 4 недели после прекращения иммобилизации.
В случаях переломов диафизов костей голени со смещением показано лечение в стационаре. Для остеосинтеза переломов костей голени применяют блокирумемые стержни, аппараты наружной фиксации, пластины, винты. Если остеосинтез стабилен (а это основное требование к нему) функциональное лечение начинают с первых дней и постепенно увеличивают осевую нагрузку. Открытое сопоставление отломков и остеосинтез абсолютно показаны при интерпозиции мягких тканей между костными фрагментами.
Для открытых и огнестрельных переломов голени характерно кровотечение, часто наблюдается травматический шок. Течение перелома может осложняться нагноением, чаще, чем при закрытых переломах, отмечаются замедленная консолидация или несращение. Пострадавшего доставляют в травматологическое отделение, где ему проводят первичную хирургическую обработку раны. Дальнейшая тактика зависит от характера осложнений, среди которых значительное место занимает остеомиелит костей голени.
Переломы бедра — в зависимости от уровня повреждения разделяют на переломы: 1) проксимального конца (головки, шейки, вертельной области); 2) диафиза (подвертельные, переломы верхней, средней и пижпей трети); 3) нижнего конца (надмыщелковые, эпифизеолиз, переломы мыщелков). Из переломов верхнего конца бедренной кости практическое значение имеют только переломы шейки и вертельной области. Перелом головки бедренной кости встречается очень редко и возникает чаще при вывихах бедра. Шейка бедра является типичным местом перелома. Перелом может наступить в любом месте шейки, и в большинстве случаев он поперечный. В зависимости от локализации переломы бывают медиальные (внутрисуставные) и латеральные, или вертельные (внесуставные). Медиальные переломы в свою очередь подразделяются на субкапитальные и трансцервикальные, латеральные — на межвертельные и чрезвертельные.
Чрезвертельные переломы бедренной кости — переломы Белера — бывают четырех типов, когда линия перелома проходит: 1) через основание шейки бедра вне суставной капсулы, смещение отломков незначительное; 2) через вертелы, щель перелома расширяется вентрально и краниально, вследствие чего возникает варусное положение таза; 3) через вертелы, при этом медиальный острый конец шейки проникает в губчатое вещество дистального отломка, развивается значительное варусное положение таза, может иметь место отрыв малого вертела с медиальным его смещением; 4) через вертелы, ближе к основанию, малый вертел отрывается и смещается медиально, острие каудального отломка шейки не проникает в вещество дистального отломка, который смещается крапиально, параллельно шейке бедренной кости.
Если имеется перелом в нижней трети бедра, то образуется угол, открытый вперед вследствие натяжения, которое создает икроножная мышца.
