
- •19 Национальные рекомендации по диагностике и лечению артериальной гепертензии
- •2. Объективное исследование
- •3. Лабораторные и инструментальные исследования (обязательные)
- •I. Факторы, влияющие на прогноз больного с аг, и используемые для определения группы риска. Факторы риска
- •II. Другие факторы, негативно влияющие на прогноз больного с аг.
- •Общие принципы ведения больных
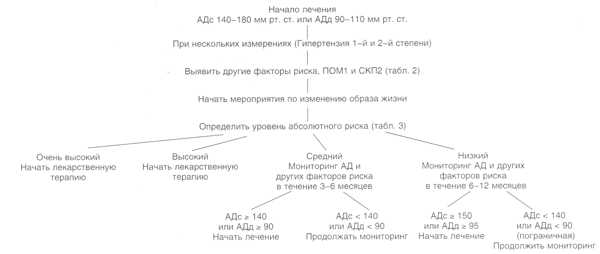
- •Принципы лекарственной терапии
- •Рекомендации по выбору конкретного антигипертензивного препарата
- •Динамичное наблюдение
- •Беременность
- •Некоторые аспекты лечения аг у женщин
- •Аг в сочетании с ишемической болезнью сердца
- •Застойная сердечная недостаточность
- •Заболевания почек
- •Сахарный диабет
- •Больные бронхиальной астмой и хроническими обструктивными заболеваниями легких
19 Национальные рекомендации по диагностике и лечению артериальной гепертензии
Всероссийское науное общество кардиологов (ВНОК), секция артериальной гипертензии
Введение В Российской Федерации гипертоническая болезнь (ГБ) остается одной из самых актуальных медицинских проблем. Это связано с тем, что артериальная гипертензия (АГ), во многом обусловливающая высокую сердечно-сосудистую заболеваемость и смертность, характеризуется широкой распространенностью и, в то же время, отсутствием адекватного контроля в масштабе популяции. Даже в странах с высоким уровнем здравоохранения, этот показатель сегодня не превышает 25–30%, в то время как в России артериальное давление (АД) контролируется должным образом лишь у 8% больных. Проведенные в мире широкомасштабные популяционные исследования наглядно продемонстрировали важность эффективного лечения АГ в снижении риска сердечно-сосудистой заболеваемости и смертности, а также позволили количественно оценить влияния на прогноз соотношения АД с другими факторами риска. На основании этих данных были разработаны новые классификации артериальной гипертензии, определены необходимые и достаточные целевые уровни снижения АД при антигипертензивной терапии, а также произведена стратификация уровней риска развития сердечно-сосудистых осложнений в больных с АГ. В результате многоцентровых проспективных клинических исследований были сформулированы принципы немедикаментозной и лекарственной терапии, оптимальные режимы лечения, в том числе в особых популяциях больных. На этой основе экспертами Всемирной Организации Здравоохранения (ВОЗ) и Международного общества по проблемам артериальной гипертензии (МОГ) было подготовлено руководство по диагностике, профилактике и лечению артериальной гипертензии (рекомендации ВОЗ-МОГ, 1999 г.). Настоящие рекомендации по ведению больных с АГ разработаны экспертами Секции по артериальной гипертензии ВНОК на основе международных стандартов с учетом распространенности гипертонической болезни в России, местных медицинских традиций, особенностей терминологии, экономических условий и социальных факторов. Они предназначены для практических врачей, занимающихся непосредственно ведением пациентов с артериальной гипертензией. Рекомендации содержат разделы по современной диагностике и классификации АГ, включая правила измерения АД, стандарты установления и формулировки диагноза, определения стадии заболевания, что важно не только для выработки тактики ведения конкретного пациента, но и для улучшения качества данных национальной статистики в отношении рассматриваемой патологии. В рекомендации представлена информация о стратификации риска больных в зависимости от уровня АД, наличия других факторов риска и сопутствующих состояний, что является новым для нашей клинической практики. Наконец, приводятся конкретные алгоритмы ведения пациентов с учетом уровня сердечно-сосудистого риска, рассматриваются принципы лекарственной терапии, а также мероприятия по лечению тяжелых форм АГ и связанных с этим неотложных состояний.
Таблица 1. Диагностика вторичной АГ (методы уточнения конкретной формы)
Форма АГ |
Основные методы диагностики |
Почечные |
|
Реноваскулярная АГ |
Инфузионная ренография |
|
Сцинтиграфия почек |
|
Допплеровское исследование кровотока в почечных сосудах |
|
Аортография |
|
Раздельное определение ренина при катетеризации почечных вен |
Хронический гломерулонефрит |
Биопсия почки |
Хронический пиелонефрит |
Инфузионная урография |
|
Посевы мочи |
Эндокринные |
|
Первичный гиперальдостеронизм (синдром Конна) |
Пробы с гипотиазидом и верошпироном |
|
Определение уровня альдостерона и активности ренина плазмы |
|
Компьютерная томография надпочечников |
Синдром или болезнь Кушинга |
Определение уровня кортизола в крови |
|
Определение уровня экскреции оксикортикостероидов с мочой |
|
Проба с дексаметазоном |
|
Визуализация надпочечников и гипофиза (УЗИ, компьютерная томография) |
Феохромоцитома |
Определение уровня катехоламинов и их метаболитов в крови и в моче |
|
Визуализация опухоли (КТ - компьютерная томография, ЯМР- ядерно- |
|
Магнитный резонанс, сцинтиграфия) |
Гемодинамические АГ |
|
Коарктация аорты |
Допплеровское ультразвуковое исследование, аортография |
АГ при органических поражениях нервной системы |
Индивидуально по назначению специалиста |
Ятрогенные АГ |
Снижение АД при отмене препарата (если это возможно) |
Использование настоящих рекомендаций в клинической практике будет способствовать широкому внедрению международной стандартизации в диагностику и лечение больных с АГ.
Определение и классификация гипертонической болезни Термин "гипертоническая болезнь" (ГБ), соответствующий, по решению ВОЗ, употребляемому в других странах понятию эссенциальная гипертензия, был предложен Г.Ф.Лангом. Под ГБ принято понимать хронически протекающее заболевание, основным проявлением которого является синдром артериальной гипертензии, не связанной с наличием патологических процессов, при которых повышение артериального давления обусловлено известными причинами (симптоматические артериальные гипертензии). Диагностика ГБ при обследовании пациентов с АГ проводится в строгой последовательности, отвечая определенным задачам. Констатация АГ – необходимо подтвердить наличие АГ. Согласно единым международным критериям (по ВОЗ-МОГ, 1999), артериальная гипертензия определяется как состояние, при котором АДс составляет 140 мм рт. ст. или выше и/или АДд – 90 мм рт. ст. или выше у лиц, которые в данный момент не получают антигипертензивной терапии. Точность измерения артериального давления и, соответственно, правильность установления диагноза, зависит от соблюдения правил по измерению АД.
Таблица 2. Определение и классификация уровней АД (ВОЗ-МОГ, 1999)
Категория |
АДс (мм рт. ст.) |
АДд (мм рт. ст.) |
Нормальное АД |
||
Оптимальное |
< 120 |
< 80 |
Нормальное |
< 130 |
<85 |
Высокое нормальное |
130-139 |
85-89 |
Артериальная гипертензия |
||
Гипертензия 1 степени ("мягкая") |
140-159 |
90-99 |
Подгруппа: пограничная |
140-149 |
90-94 |
Гипертензия 2 степени ("умеренная") |
160-179 |
100-109 |
Гипертензия 3 степени ("тяжелая") |
180 |
110 |
Изолированная систолическая гипертензия |
140 |
< 90 |
Подгруппа: пограничная |
140-149 |
< 90 |
Таблица 3. Распределение больных с АГ по уровню риска для количественной оценки прогноза
Уровень артериального давления (мм рт. ст.) |
|||
Другие факторы риска плюс данные анамнеза |
Степень 1 (мягкая гипертензия или АДд 90-99АДс 140-159 |
Степень 2 (умеренная гипертензия (АДс 160-179 или АДд 100-109 |
Степень 3 (тяжелая гипертензия) АДс 180 или АДд Ћ 110 |
I. ГБ I без других факторов риска |
низкий риск |
средний риск |
Высокий риск |
II. ГБ I + 1-2 фактора риска |
средний риск |
средний риск |
Очень высокий риск |
III. ГБ I + 3 или более фактора риска или ГБ II и СД |
высокий риск |
высокий риск |
Очень высокий риск |
IV. ГБ III и СД с нефропатией |
очень высокий риск |
очень высокий риск |
Очень высокий риск |
Уровни риска (риск инсульта или инфаркта миокарда за 10 лет): Низкий риск = менее 15%; средний риск = 15-20%; высокий риск = 20-30%; очень высокий риск = 30% или выше. |
|||
Правила измерения артериального давления Для измерения АД имеет значение соблюдение следующих условий: 1. Положение больного
Сидя с упором, удобно;
рука на столе, фиксирована;
манжета на уровне сердца, на 2 см выше локтевого сгиба.
2. Обстоятельства
Исключается употребление кофе в течение 1 ч перед исследованием;
не курить 15 мин;
исключается применение симпатомиметиков, включая назальные и глазные капли;
в покое после 5-минутного отдыха.
3. Оснащение
Манжета. Следует выбрать соответствующий размер манжеты (резиновая часть должна быть не менее 2/3 длины предплечья и не менее 3/4 окружности руки).
Тонометр должен каждые 6 мес подвергаться проверке, положения столбика ртути или стрелки тонометра перед началом измерения должны находиться на нуле.
4. Кратность измерения
Для оценки уровня артериального давления следует выполнить не менее 3 измерений с интервалом не менее 1 мин, при разнице более 5 мм рт. ст. производятся дополнительные измерения. За конечное значение принимается среднее из 2 последних измерений.
Для диагностики заболевания должно быть выполнено не менее 3 измерений с разницей не менее 1 нед.
5. Собственно измерение
Быстро накачать воздух в манжету до уровня давления, на 20 мм. рт. ст. превышающего систолическое (по исчезновению пульса).
Снижать давление в манжете со скоростью 2–3 мм рт. ст. в 1 с.
Уровень давления, при котором появляется 1 тон Короткова, соответствует систолическому АД.
Уровень давления, при котором происходит исчезновение тонов (5-я фаза тонов Короткова), принимают за диастолическое давление.
Если тоны очень слабы, то следует поднять руку и несколько раз согнуть и разогнуть; затем измерение повторяют. Не следует сильно сдавливать артерию мембраной фонендоскопа.
Первоначально следует измерить давление на обеих руках.
В дальнейшем измерения делаются на той руке, где АД выше.
У больных старше 65 лет, больных сахарным диабетом и получающих антигипертензивную терапию, следует также произвести измерение стоя через 2 мин.
Измерение АД на дому Величины нормального уровня АД и критерии классификации АГ введены на основании АД, измеренного на приеме у врача. Показатели АД, измеренного в домашних условиях, могут стать ценным дополнением для контроля эффективности лечения, но не могут быть приравнены к данным, получаемым в клинике, и предполагают применение других нормативов. Следует избегать использования имеющихся в настоящее время автоматических и полуавтоматических приборов для домашнего применения, которыми измеряют АД на пальцах и на предплечье, в связи с неточностью получаемых при этом значений АД.
Таблица 4. Рекомендации по выбору лекарственных препаратов для начала лечения больного с АГ
Класс препаратов |
Абсолютные показания |
Относительные показания |
Абсолютные противопоказания |
Относительные противопоказания |
Диуретики |
Сердечная недостаточность |
Диабет |
Подагра |
Дислипидемия |
|
Пожилые больные |
|
|
Сохраненная сексуальная активность у мужчин |
|
Систолическая гипертензия |
|
|
|
-блокаторы |
Стенокардия |
Сердечная |
Астма и хронический |
Дислипидемия |
|
Перенесенный инфаркт |
недостаточность |
Обструктивный бронхит |
Спортсмены и физическиактивные пациенты. |
|
миокарда |
Беременность |
Блокада проводящихпутей сердцаа |
|
|
Тахиаритмии |
Диабет |
|
Болезни периферических сосудов |
Ингибиторы АПФ |
Сердечная недостаточность |
|
Беременность |
Двусторонний стеноз почечных артерий |
|
Дисфункция левого желудочка |
|
Гиперкалиемия |
|
|
Перенесенный инфаркт миокарда |
|
|
|
|
Диабетическая нефропатия |
|
|
|
Антагонисты кальция |
Стенокардия |
Поражения периферических сосудов |
Блокада проводящих путей сердцаб |
Застойная сердечная |
|
Пожилые больные |
|
|
Недостаточностьв |
|
Систолическая гипертензия |
|
|
|
-адренергические блокаторы |
Гипертрофия предстательной железы |
Нарушение толерантности к глюкозе |
|
Ортостатическая гипотензия |
|
|
Дислипидемия |
|
|
Антагонисты ангиотензина II |
Кашель при приеме ингибиторов АПФ |
Сердечная недостаточность |
Беременность |
|
|
|
|
Двусторонний стеноз почечных артерий |
|
|
|
|
Гиперкалиемия |
|
а- Атривентрикулярная блокада 2 или 3 степени |
||||
б - Атриовентрикулярная блокада 2 или 3 степени для верапамила или дилтиазема |
||||
в - Верапамил или дилтиазем |
||||
Суточное мониторирование АД Суточное амбулаторное мониторирование АД не подменяет разовые измерения, но обеспечивает получение важной информации о состоянии механизмов сердечно-сосудистой регуляции, в частности, выявляет такие феномены как суточная вариабельность АД, ночная гипотензия, динамика АД во времени и однородность гипотензивного эффекта антигипертензивных препаратов или комбинированной терапии. При этом данные 24-часового измерения АД имеют большую прогностическую ценность, чем его разовое измерение. Данный метод имеет важное значение в постановке диагноза в случае необычной вариабельности АД во время визитов к врачу, при подозрении на "гипертензию белого халата", а также может оказать существенную помощь в подборе терапии. В то же время, обладая безусловной информативностью, метод суточного мониторирования АД на сегодняшний день не является общепринятым для установления диагноза АГ и не имеет стандартов оценки результатов. После констатации наличия АГ следует провести обследование пациента на предмет установления этиологии заболевания. ГБ диагностируется при исключении симптоматических АГ. Далее определяется стадия заболевания и уровень индивидуального риска. На данном этапе диагностики формулируется диагноз конкретного пациента и оценивается его группа риска, от чего зависит дальнейший подход к ведению больного. Таким образом, обследование пациента с АГ ставит перед собой следующие задачи:
Исключение симптоматической АГ или идентификация ее вида.
Определение наличия поражений "органов-мишеней" и количественную оценку их тяжести, что важно для определения стадии болезни.
Определение степени тяжести АГ по уровню АД.
Выявление наличия других факторов риска сердечно-сосудистых заболеваний и клинических состояний, которые могут повлиять на прогноз и лечение, отнесение больного к той или иной группе риска.
Обследование включает в себя 2 этапа. Первый этап – обязательные исследования, которые проводятся каждому больному при выявлении АГ. Этот этап включает в себя скрининговые методы диагностики вторичных АГ, основные методы выявления поражения "органов-мишеней", выполняемые при всех формах АГ, также диагностику важнейших сопутствующих клинических состояний, определяющих риск сердечно-сосудистых осложнений. 1. Сбор анамнеза У больного с впервые выявленной АГ необходим тщательный сбор анамнеза, который должен включать:
Семейный анамнез АГ, сахарного диабета, нарушений липидного обмена, ишемической болезни сердца (ИБС), инсульта или заболеваний почек.
Длительность существования АГ и уровни повышения АД в анамнезе, а также результаты применявшегося ранее лечения антигипертензивными средствами, наличие в анамнезе гипертонических кризов.
Данные о наличии в анамнезе и в настоящий момент симптомов ИБС, сердечной недостаточности, заболеваний ЦНС, поражений периферических сосудов, сахарного диабета, подагры, нарушений липидного обмена, бронхообструктивных заболеваний, заболеваний почек, сексуальных расстройств и другой патологии, а также сведения о лекарственных препаратах, использованных для лечения этих заболеваний, особенно тех, которые могут способствовать повышению АД.
Выявление специфических симптомов, которые давали бы основания предполагать вторичный характер гипертензии.
У женщин – гинекологический анамнез, связь повышения АД с беременностью, менопаузой, приемом гормональных контрацептивов, гормонально-заместительной терапией.
Тщательная оценка образа жизни, включая потребление жирной пищи, поваренной соли, алкогольных напитков, количественная оценка курения и физической активности, а также данные об изменении массы тела в течение жизни.
Личностные и психологические особенности, а также факторы окружающей среды, которые могли бы влиять на течение и исход лечения гипертонической болезни, включая семейное положение, ситуацию на работе и в семье, уровень образования.
