
- •Тема: «Инфаркт миокарда»
- •Острый коронарный синдром со стойким подъемом интервала st или впервые возникшей полной блокадой левой ножки пучка Гиса.
- •Этиология и патогенез
- •Классификация на основании наличия им в анамнезе.:
- •Первый им
- •Клиническая картина неосложненного им:
- •Инструментальные исследования
- •Характеристика инотропных агентов, применяющихся для лечения кардиогенного шока.
- •Применение вазодилататоров при кардиогенном шоке:
- •Возможные ошибки терапии на догоспитальном этапе:
- •Пациенту придается полусидячее положение в кровати со спущенными ногами.
- •Минимальный объем инфузионной терапии.
- •Общие мероприятия
- •При нормальном ад:
- •При артериальной гипертензии:
- •При умеренной гипотензии (75-90 мм рт. Ст.):
- •При выраженной артериальной гипотензии:
- •При прекращении кровообращения
- •Приложение № 2 Задача №1
- •Задача № 7
- •Домашнее задание:
Задача № 7
У женщины 20 лет внезапно появились удушье и сильная боль в левой половине грудной клетки. При осмотре фельдшером бригады скорой помощи: состояние средней тяжести, диффузный цианоз верхней половины туловища. Число дыхания 30 в минуту. При аускультации легких дыхание везикулярное, хрипов нет. Сердечные тоны звучные, тахикардия. Число сердечных сокращений 120 уд. в минуту, АД 90/60 мм рт. ст.
Из анамнеза: принимала комбинированные оральные контрацептивы, страдает варикозной болезнью нижних конечностей.
Ваш диагноз. Обоснование.
Дифференциальная диагностика.
Неотложная помощь, тактика.
Необходимые дополнительные исследования.
Задача №8
Пациентка Е, 65 лет жалуется на «перебои» в области сердца, головную боль, обморок. Данные жалобы появились два назад после психоэмоционального стресса. Объективно : пациентка сидит на кровати с четырьмя подушками за спиной, ноги опущены вниз Акроцианоз. Кожа лица покрыта испариной. В легких дыхание жесткое в нижних отделах в подлопаточном пространстве крепитация с двух сторон. Тоны сердца глухие, аритмичные, ЧСС 60 в минуту. АД 182 и 98 мм рт ст Язык чистый, влажный, живот мягкий , безболезненный, печень по краю реберной дуги , симптом поколачивания отрицательный с двух сторон. Периферических отеков нет. Физиологический отправления в норме.
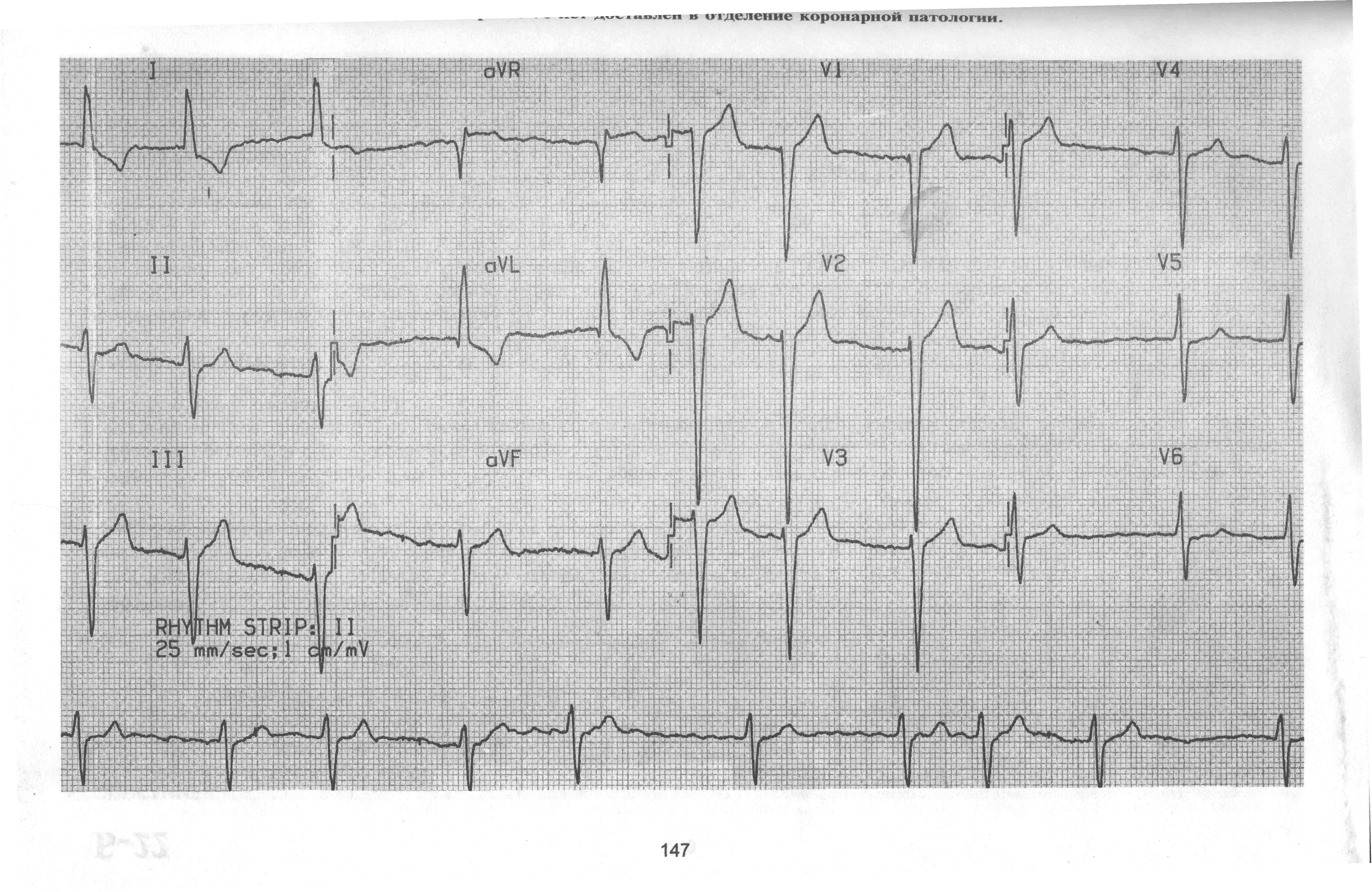
Ваш диагноз. Обоснование.
Дифференциальная диагностика.
Неотложная помощь, тактика.
Необходимые дополнительные исследования.
Задача №9
Пациент Ф., 44 лет жалуется на одышку при малейшей физической нагрузке, потливость, «перебои» в области сердца. Из анамнеза известно, что данные жалобы возникли 40 минут назад, внезапно среди ночи. Доставлен бригадой СМП в приемное отделение с диагнозом «ВСД». Объективно: Акроцианоз. Кожные покровы влажные на ощупь. Периферические лимфоузлы не пальпируются. В легких дыхание ослабленное, выслушиваются влажные мело и среднепузырчатые хрипы в нижних и средних отделов легких, тоны сердца резко приглушены, ЧСС 53 в 1 минуту АД 94 и 62 мм рт ст. Язык чистый влажный. Живот мягкий, безболезненный , печень по краю реберной дуги, симптом поколачивания отрицательный с двух сторон. Периферических отеков нет. Физиологические отправления в норме.
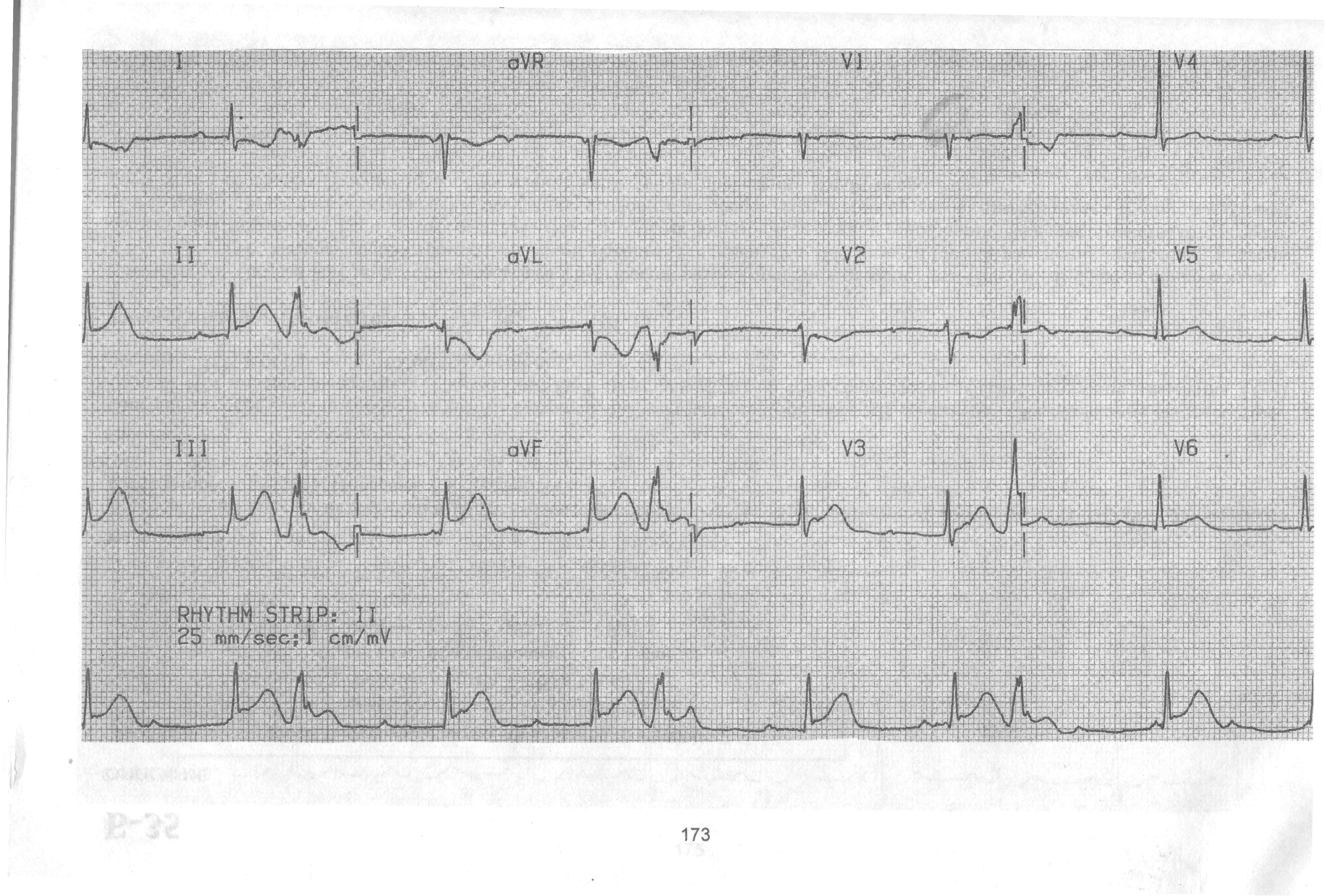
Ваш диагноз. Обоснование.
Дифференциальная диагностика.
Неотложная помощь, тактика.
Необходимые дополнительные исследования.
Задача№10
Пациентка Ж., 79 лет жалуется на резко выраженное чувство нехватки воздуха, возникающее при малейшем движении. Данное состояние возникло 40 минут назад, после психоэмоционального стресса.. Известно, что пациентка страдает гипертонической болезнью в течении 30 лет, максимальные цифры 200 и 110 мм рт ст , постоянно принимает норваск, аспирин, аторис. Объективно: Повышенного питания. Рост 170 см, вес 123 кг, объем талии 116 см. Выраженный акроцианоз. Кожные покровы влажные на ощупь. В легких дыхание ослабленное, в нижних отделах влажные мелкопузырчатые хрипы с двух сторон. Левая граница относительной сердечной тупости располагается на 1 см кнаружи от среднеключичной линии. Тоны сердца резко приглушены ритм правильный , ЧСС 96 в минуту. АД 182 и 112 мм рт ст. Язык чистый, влажный. Живот мягкий, печень по краю реберной дуги, симптом поколачивания отрицательный с двух сторон. Периферических отеков нет. Физиологические отправления в норме.
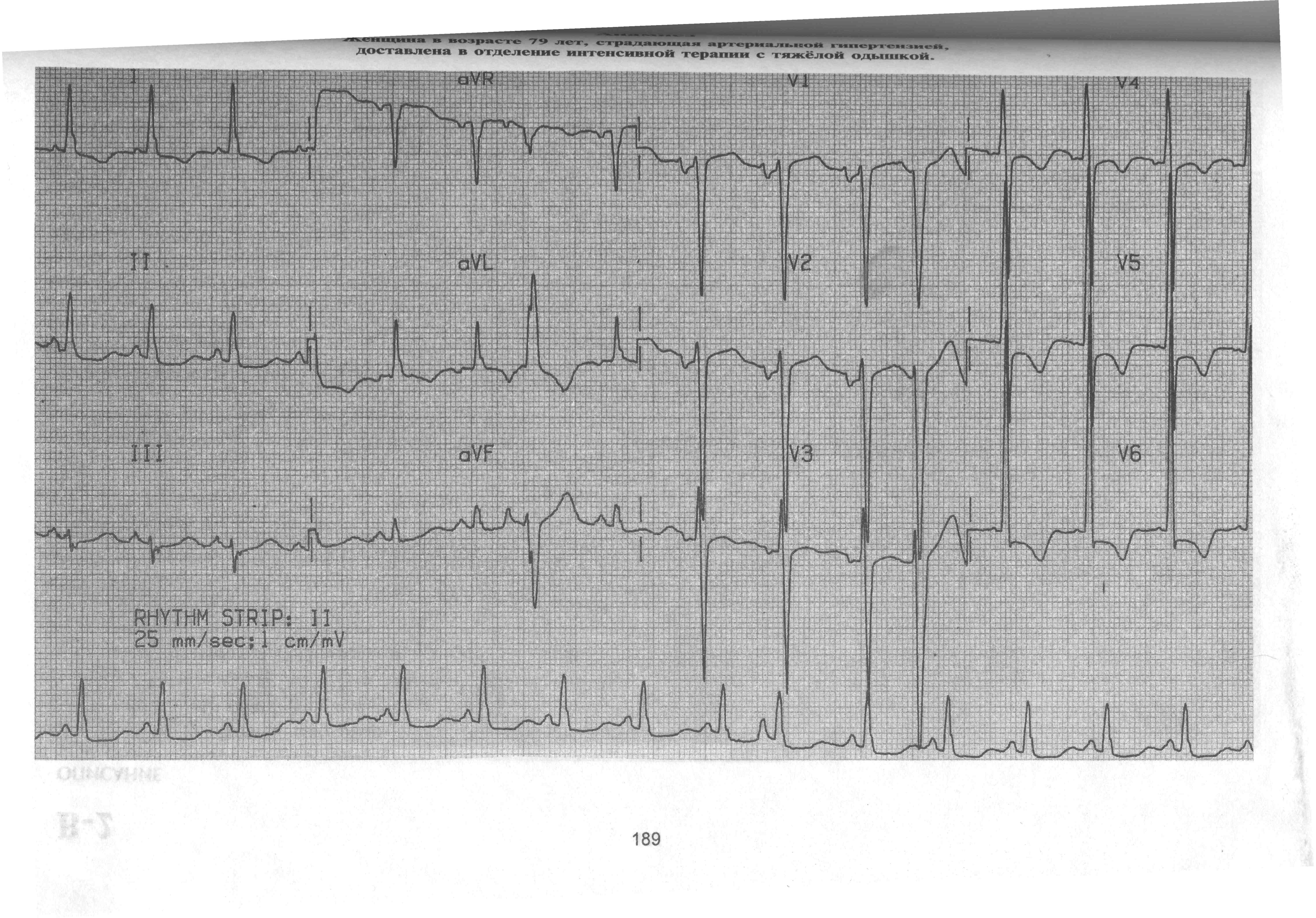
Ваш диагноз. Обоснование.
Дифференциальная диагностика.
Неотложная помощь, тактика.
Необходимые дополнительные исследования.
Задача №11
Пациент
Н., 52 лет жалуется на давящие боли за
грудиной в течение 2 часов. Из анамнеза
известно, что страдает гипертонической
болезнью в течение 10 лет. Максимальные
цифры повышения АД до 150 и 90 мм рт ст,
постоянно антигипертензивной терапии
не получает. Курит в течение 30 лет, по
20 сигарет в день. Объективно: рост 172см
вес 116 кг. Акроцианоз. Кожные покровы
физиологической влажности. В легких
дыхание везикулярное, хрипов нет. ЧДД
16 в минуту. Тоны сердца приглушены ритм
правильный, ЧСС 54 в минуту. Язык чистый,
влажный, живот мягкий, безболезненный,
печень по краю реберной дуги, безболезненная,
симптом поколачивания отрицательный
с двух сторон. Мочится без резей, стул
регулярный
оформленный.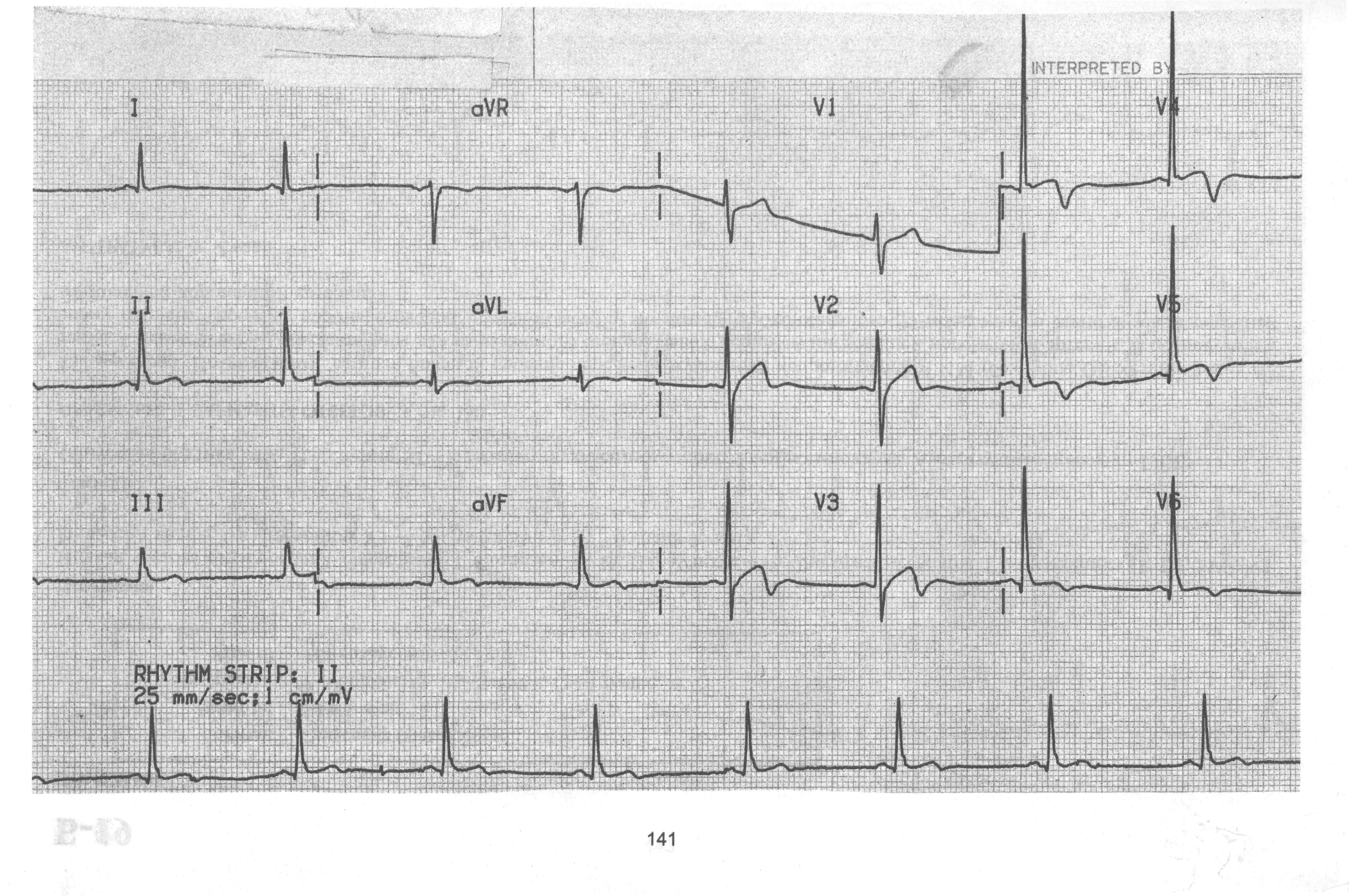
Ваш диагноз. Обоснование.
Дифференциальная диагностика.
Неотложная помощь, тактика.
Необходимые дополнительные исследования.
Задача №12
Пациентка К., 78 лет, жалуется на рвоту желудочным содержимым, боли в нижнем отделе грудины и в эпигастрии. Данные жалобы возникли 2 часа назад. Из анамнеза известно, что она страдает гипотензией. Объективно: Акроцианоз. Кожные покровы физиологической влажности. В легких дыхание везикулярное, хрипов нет, ЧСС 88 в минуту, АД 94 и 62 мм рт ст. Язык чистый, влажный, живот мягкий, безболезненный, печень по краю реберной дуги, симптом поколачивания отрицательный с двух сторон. Физиологические отправления в норме.
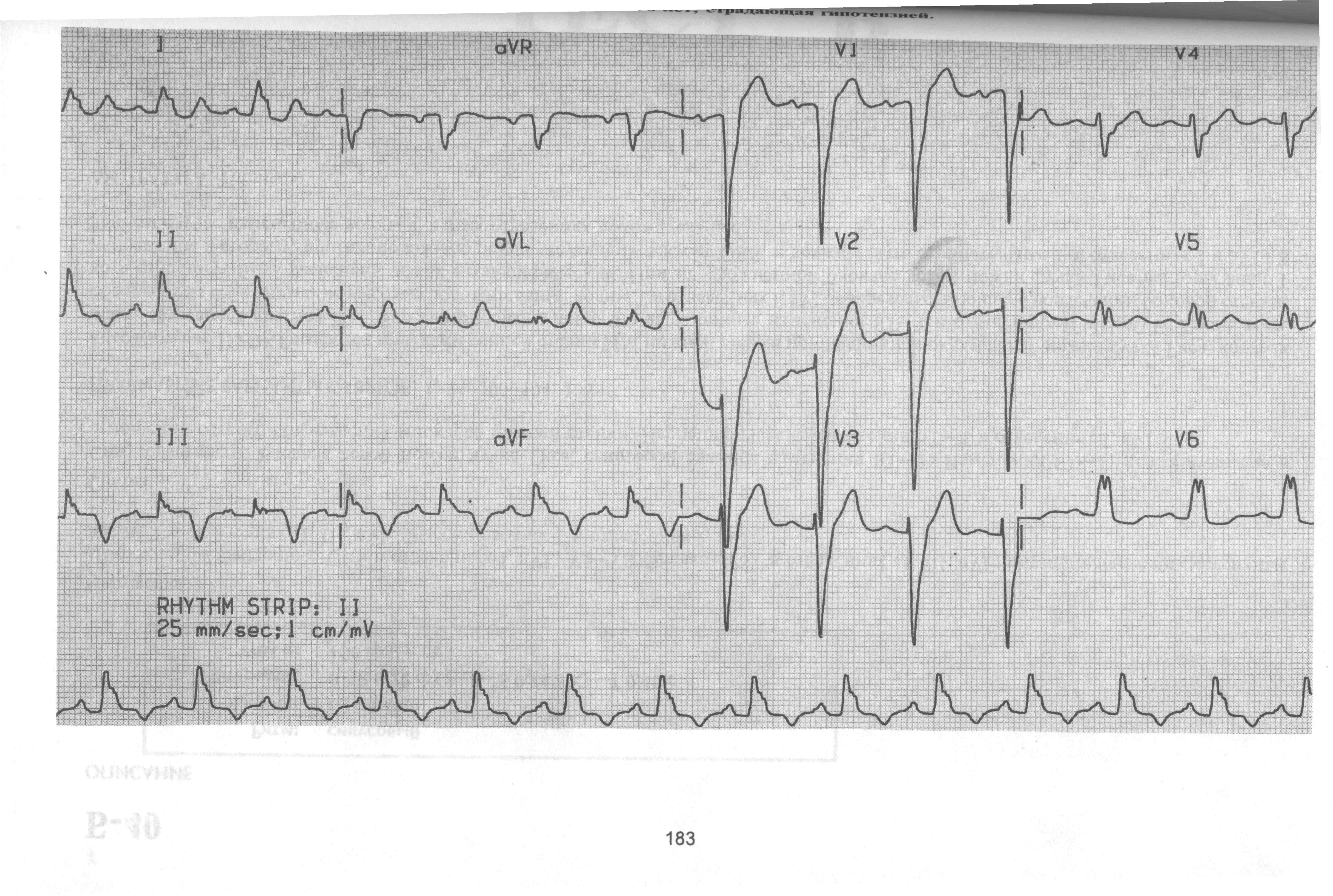
Ваш диагноз. Обоснование.
Дифференциальная диагностика.
Неотложная помощь, тактика.
Необходимые дополнительные исследования
Задача №13
Пациентка А., 77 лет, жалуется на ощущение дискомфорта в грудной клетке, на протяжение 6 часов. Из анамнеза известно, что ранее на снятых ЭКГ, была «какая-то блокада». Объективно: кожные покровы физиологической влажности и окраски. В легких дыхание везикулярное, хрипов нет, ЧДД 18 в минуту, тоны сердца приглушены, ритм правильный, ЧСС 54 в минуту, АД 122 и 84 мм рт ст. Абдоминальной патологии не выявлено.
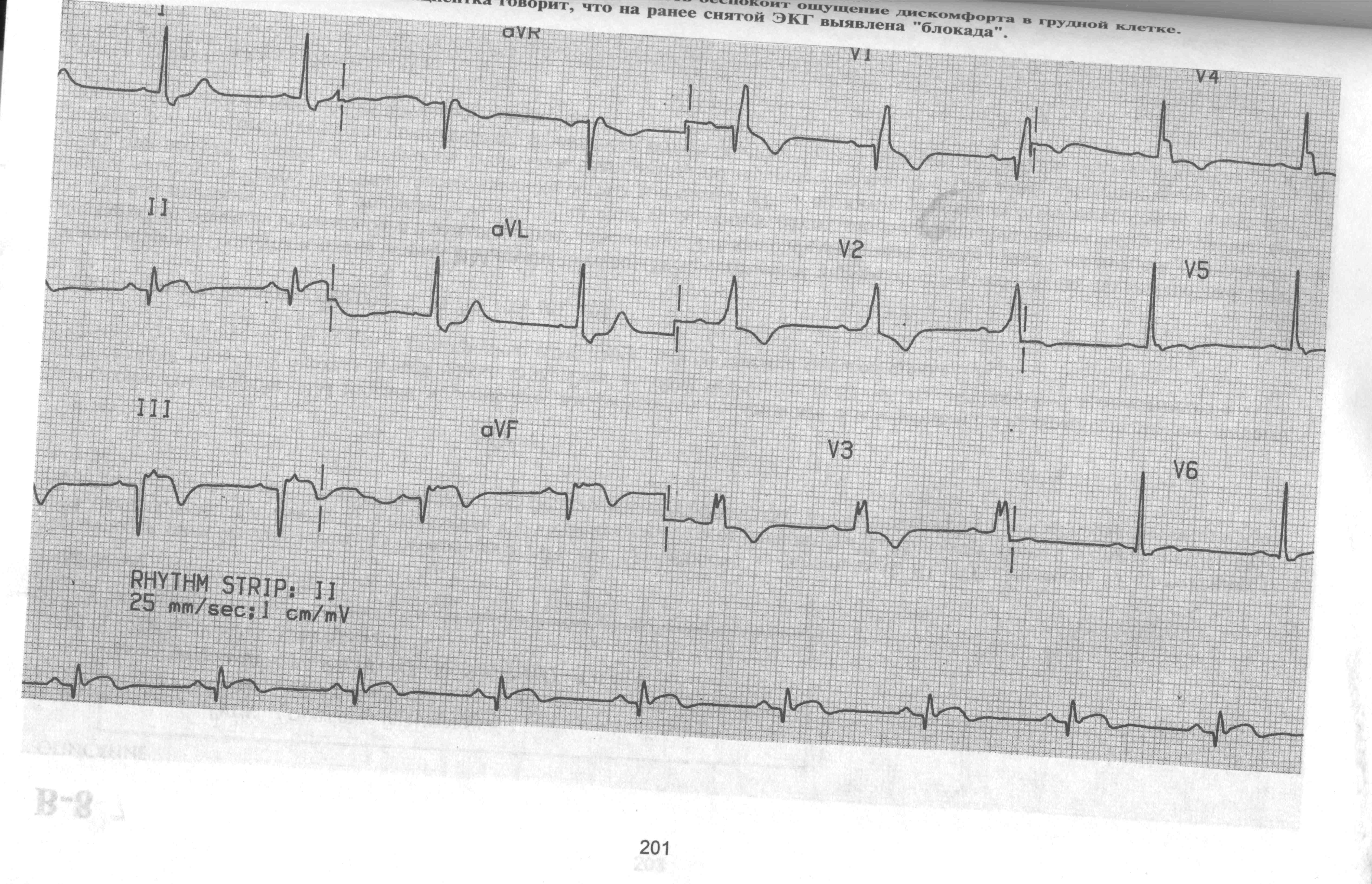
Ваш диагноз. Обоснование.
Дифференциальная диагностика.
Неотложная помощь, тактика.
Необходимые дополнительные исследования
Задача №14
Пациент В., 70 лет, заметил, что при выходе на улицу в холодную погоду появляется боль в правом плече. Боль прекращалась, как только он входил в подъезд ближайшего дома или магазин. Обратился к врачу. После рентгенографии плечевого сустава были назначены физиопроцедуры по поводу «артроза». В течение 2 недель аналогичные боли учащались и усиливались. Жена пациента вспомнила, что у ее первого мужа при приступах стенокардии болело правое плечо, и предложила попробовать принять нитроглицерин. Боль прекратилась мгновенно. Пациент начал лечиться самостоятельно нитроглицерином пролонгированного действия. Однако сегодня , 6 часов назад появилась боль в правом плече, которая не купировалась приемом нитроглицерина. Вызвал бригаду СМП , была снята ЭКГ.
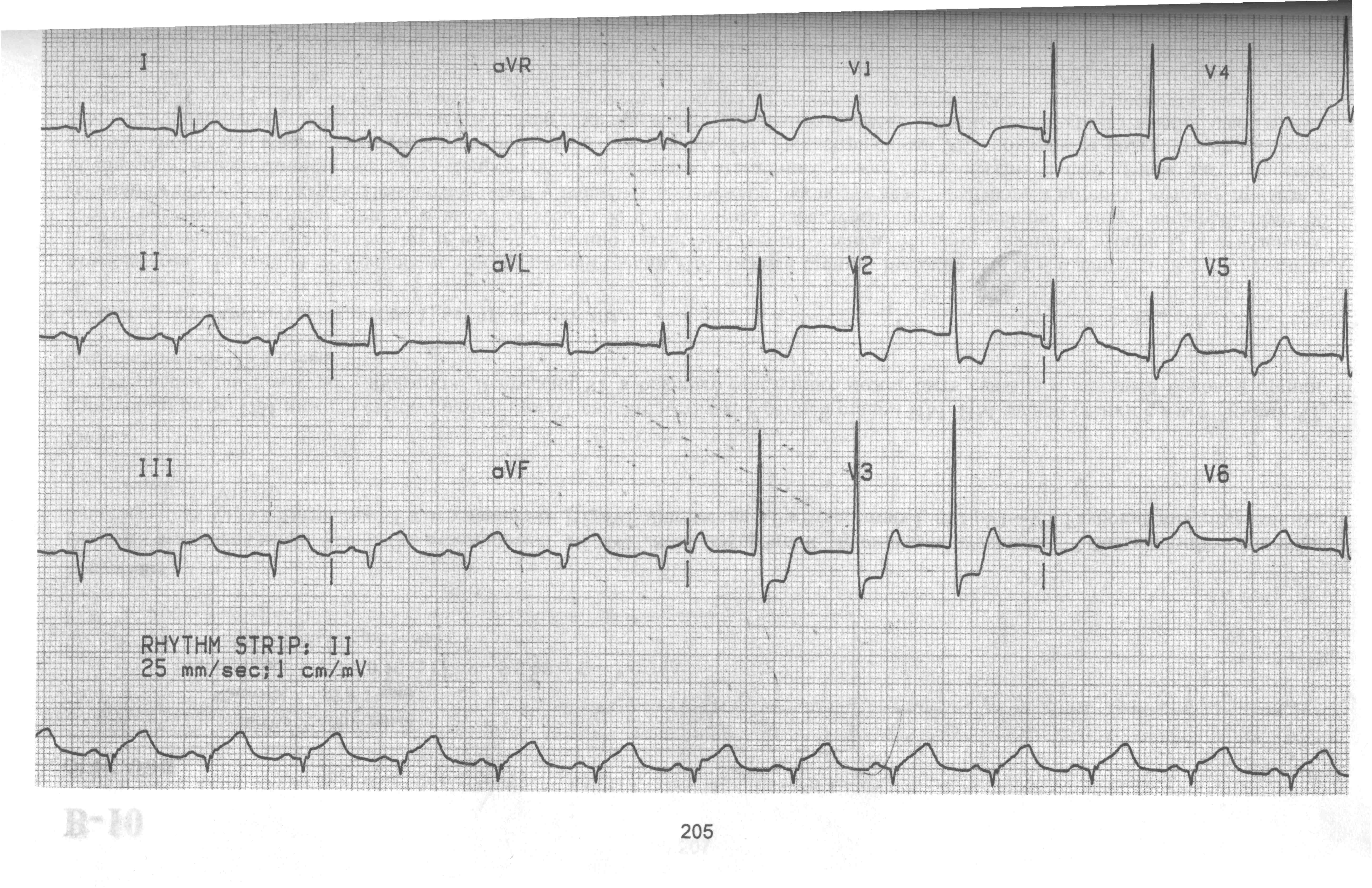
Ваш диагноз. Обоснование.
Дифференциальная диагностика.
Неотложная помощь, тактика.
Необходимые дополнительные исследования
Задача №15
Пациент Д., 37 лет, жалуется на боли в груди и ощущение нехватки воздуха. Данные жалобы возникли 2 часа назад после вдыхания кокаина. Объекивно кожные покровы физиологической влажности. Акроцианоз. В легких дыхание везикулярное, хрипов нет. Тоны сердца резко приглушены, ритм правильный ЧСС 85 в минуту. Абдоминальной патологии не выявлено.
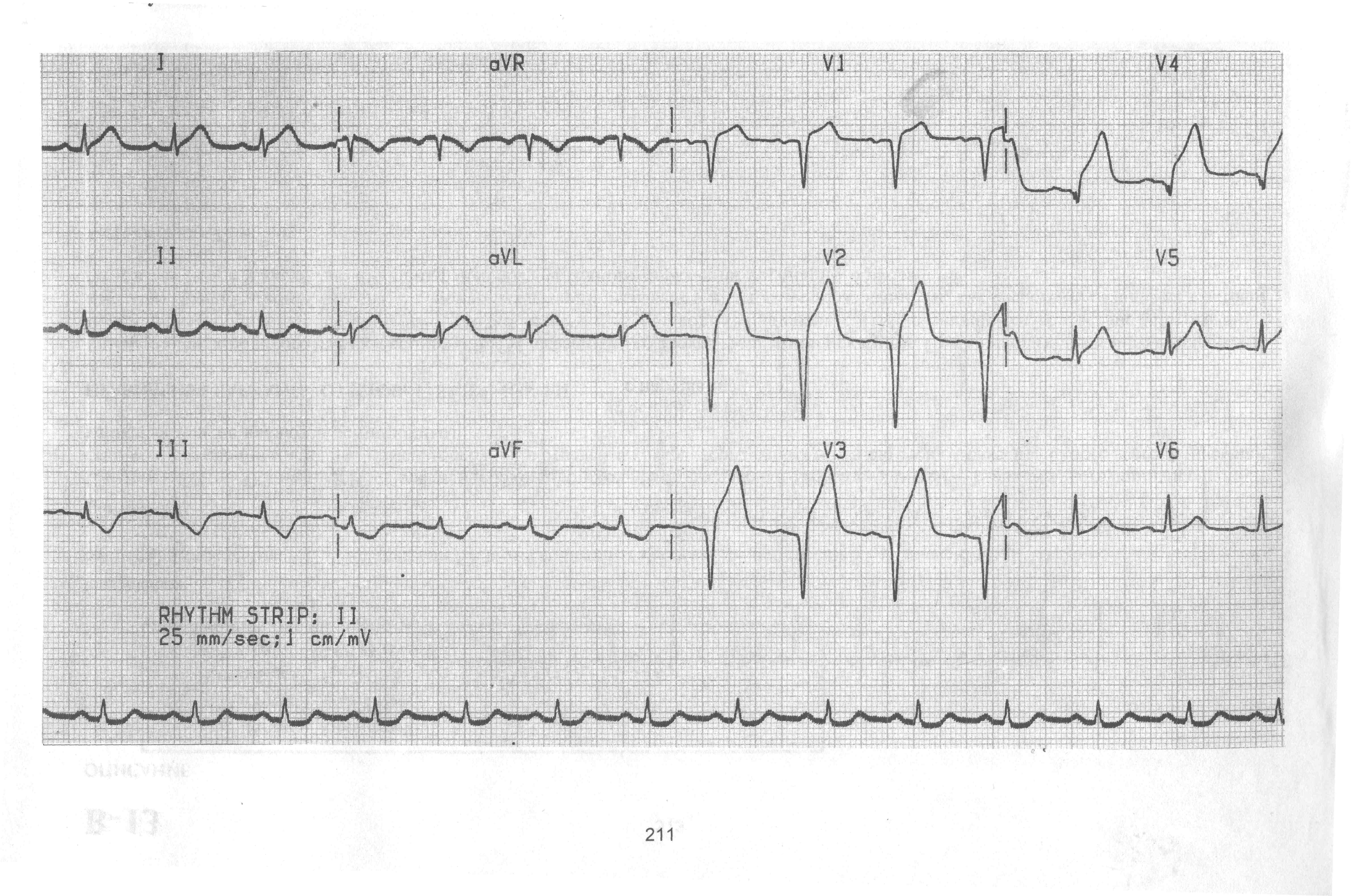
Ваш диагноз. Обоснование.
Дифференциальная диагностика.
Неотложная помощь, тактика.
Необходимые дополнительные исследования
Приложение №3
Терминологический диктант
Снижение объема крови в сосудистом русле.
Перераспределение кровотока за счет резкого сокращения перфузии, органов и тканей для поддержания кровоснабжения сердца и головного мозга.
Учащенное дыхание.
Ишемический некроз участка сердечной мышцы с потерей его способности к сокращению.
Лекарственный препарат, растворяющий тромбы.
Лекарственный препарат, понижающий свертываемость крови.
Шок, возникающий вследствие резкого снижения сократительной способности миокарда.
Приложение №4
Техника внутривенного капельного введения жидкостей
Оснащение: стерильные: лоток, бязевая салфетка сложенная в 4 слоя и накрывающая лоток, пинцет, салфетки, ватные шарики, маска, перчатки, халат, одноразовая система для капельного введения жидкостей, штатив для системы длиной 1-1,5 м над кроватью, клеенчатая подушечка, лейкопластырь, дезинфицирующие растворы в емкостях для дезинфекции, ветошь с маркировкой, спирт 700 .
Этапы |
Обоснование |
Подготовка к процедуре |
|
1. Подготовить все необходимое оснащение |
Обеспечение четкости и эффективности проведения процедуры |
2. Установить доброжелательные отношения с пациентом (если он в сознании) |
Обеспечение пути преодоления препятствий в общении, осознанного участия в процедуре |
3.Объяснить цель введения лекарственного препарата, ход, суть процедуры, получить согласие пациента или его родственников на процедуру |
Обеспечение права пациента на информацию |
4. Обработать руки на гигиеническом уровне, надеть стерильный халат, маску, перчатки. |
Обеспечение инфекционной безопасности. |
5. Подготовить одноразовую систему для капельного введения: проверить срок годности и герметичность упаковки, сдавив ее с двух сторон. |
Контроль стерильности системы. Профилактика осложнений. |
6. Подготовить стерильный лоток с салфетками, ватными шариками и пинцетом. |
|
7. Подготовить флакон с лекарственным раствором: проверить срок годности, внешний вид, сверить с врачебными назначениями. |
Профилактика осложнений. |
8.Снять с флакона металлический колпачок нестерильным пинцетом (ножницами). |
|
9. Обработать пробку флакона двукратно спиртом. |
Обеспечение инфекционной безопасности |
10.Вскройте упаковочный пакет и достаньте систему. |
|
11.Снимите колпачок с иглы воздуховода и введите иглу до упора в пробку флакона. Свободный конец воздуховода закрепите на флаконе аптечной резинкой. |
Для поступления воздуха, который вытесняет раствор из флакона. |
12. Закрыть зажим на системе, снять колпачок с иглы на коротком конце системы и введите эту иглу до упора в пробку флакона. Перевернуть флакон вверх дном, закрепить на штативе. |
|
13. Поверните капельницу в горизонтальное положение. Откройте зажим. Медленно заполните капельницу до половины объема. Следить, чтобы капельница оказалась на одном уровне с флаконом. |
Для подсчета капель в минуту при введения. Заполнение капельницы происходит по закону сообщающихся сосудов. |
14. Закройте зажим м возвратите капельницу в исходное положение, фильтр должен быть полностью погружен в жидкость для переливания. |
|
15.Опустить конец системы вниз, откройте зажим, и заполните трубку раствором до полного вытеснения воздуха и появления капель из иглы для инъекции. Закрыть зажим. Можно заполнить систему, не надевая иглу для инъекций. В этом случае капли должны показаться из соединительной канюли. |
|
16. Проверьте отсутствие пузырьков воздуха в длинной трубке системы- система заполнена. |
Профилактика воздушной эмболии. |
17. Положите в стерильный лоток ватные шарики, смоченные спиртом, стерильные салфетки, приготовьте 2 полоски узкого лейкопластыря длиной 4-5 см |
Сохранение стерильности |
Выполнение процедуры |
|
1. Уложите пациента в удобное положение |
Обеспечивается комфортность проведения процедуры |
2. Положить под локоть пациента клеенчатую подушечку, исследовать вену. |
Создать максимальное разгибание руки. Исключить тромбофлебиты |
3. Надеть перчатки. |
Обеспечение инфекционной безопасности |
4.Обернуть плечо салфеткой и наложить венозный жгут на среднюю треть плеча. Исследовать вену. Убедиться в наличии пульса. При этом пациент сжимает и разжимает кулак. |
Исключить некроз ткани. Создать искусственный венозный застой. Убедиться в правильности наложения жгута. |
5. Обработать место пункции вены 70 0 спиртом двукратно разными шариками: сначала большая поверхность кожи, второй раз только место введения иглы. Сбросить ватные шарики в дезинфицирующий раствор (3% раствор хлорамина). |
Обеззараживание инъекционного поля
Обеспечение инфекционной безопасности. |
6. Снять иглу с колпачком с системы, затем колпачок с иглы. |
|
7. Фиксировать вену большим пальцем левой руки ниже места введения. Иглу держать правой рукой за канюлю. Предложить пациенту сжать кулак. |
Уменьшение подвижности вены |
8. Ввести вену на 1/3 ее длины, подложив под канюлю стерильную салфетку. Убедиться, что кровь из канюли выделяется каплей на салфетку, завязать жгут. Предложить пациенту разжать кулак. |
Убедиться, что игла в вене. |
9.Открыть зажим на системе, присоединить систему к канюле иглы, сменить салфетку (сбросить салфетку в 3% раствор хлорамина) Отрегулировать скорость поступления капель зажимом согласно назначению врача. |
Профилактика воздушной эмболии |
10. Закрепить иглу лейкопластырем и прикройте ее стерильной салфеткой. |
Соблюдение асептики. |
11. Наблюдайте за состоянием и самочувствием пациента во время процедуры, за скоростью поступления капель. |
Профилактика осложнений. |
Окончание процедуры |
|
1. Закрыть зажим. Прижать к месту инъекции ватный шарик (салфетку), смоченный антисептиком. Попросите пациента согнуть руку в локтевом суставе (можно зафиксировать шарик бинтом). |
Прекращается поступление раствора в вену. Предупреждение кровотечения и образование гематомы. |
2. Погрузить систему с иглой в емкость с дез.раствором, разрезать ножницами в дез.растворе, при полном погружении. |
Обеспечение инфекционной безопасности. |
3. Взять у пациента ватный шарик (через 5-7 минут), которым он прижимал место инъекции. Положить шарик в дез раствор. |
Обеспечение инфекционной безопасности. |
4. Снять перчатки, вымыть руки, осушить. |
Соблюдение личной гигиены медицинской сестры |
5. Наблюдать за состоянием пациента. Сменить положение пациента в постели, рекомендовать не вставать в течение 2 часов. |
Профилактика осложнений Обеспечение комфортного состояния пациента |
Техника постановки внутривенной инъекции
Оснащение: одноразовый шприц с иглами, лоток стерильный, накрытый стерильной салфеткой, с марлевыми тампонами, пинцетом, жгут резиновый, салфетка, 700 спирт, ампула с лекарственным средством, перчатки резиновые, емкость с дезинфицирующим раствором.
Этапы |
Обоснование |
Подготовка к процедуре |
|
1. Подготовить все необходимое оснащение. |
Обеспечение четкости и эффективности проведения процедур. |
2. Установить доброжелательные отношения с пациентом. |
Обеспечение участия в процедуре. |
3. Объяснить пациенту цель и ход процедуры, получить согласие. |
Обеспечение права на информацию |
4. Надеть маску, подготовить руки к работе, надеть перчатки. |
Обеспечение инфекционной безопасности. |
Выполнение процедуры |
|
1. Вскрыть пакет и собрать шприц. Обработать шейку ампулы тампоном, смоченным спиртом, двукратно. |
Соблюдаются правила асептики. |
2. Набрать лекарственное средство (дозу, назначенную врачом) |
|
3. Снять иглу, сбросить в емкость с дезраствором |
Обеспечение инфекционной безопасности. |
4. Надеть иглу для внутривенной инъекции, выпустить воздух. Надеть колпачок на иглу. |
Профилактика воздушной эмболии |
5. Положить шприц в лоток |
Сохранение стерильности |
6. Усадить пациента на кушетку или уложить |
Обеспечить безопасность пациента |
7. Под локоть поместить клеенчатую подушку. |
Создать максимальное разгибание руки. |
8. Наложить венозный жгут на плечо, покрытое салфеткой. |
Создать искусственный венозный застой (набухание вены) |
9. Исследовать вену. |
Исключить флебиты, тромбофлебиты |
10. Обработать дважды кожу передненаружной поверхности плеча спиртом (тампоны сбросить в емкость с 3% раствором хлорамина). |
Обеззараживание инъекционного поля. |
11. Зафиксировать вену большим пальцем левой руки, несколько смещая ее к периферии к центру, попросить пациента сжать кулак. Проколоть кожу, ввести иглу на 1/3 длины так, чтобы она была параллельно вене. |
Уменьшение подвижности вены. |
12. Продолжая левой рукой фиксировать вену, слегка измените направление иглы, и осторожно пунктируйте вену, пока не ощутите «попадание в пустоту» |
|
13. Оттянуть поршень на себя, увидеть появление крови. |
Убедиться, что игла в вене. |
14. Снять жгут: развяжите жгут левой рукой, потянув за один из свободных концов, попросите разжать кулак. |
|
15. Не меняя положения шприца, левой рукой рукой нажмите на поршень и медленно введите лекарственный раствор, оставив в шприце 1-2 мл. |
Чтобы не выйти из вены. Профилактика осложнений. |
16. Прижав к месту инъекции ватный шарик, смоченный спиртом, извлеките иглу. |
Профилактика инфекционных осложнений, соблюдение инфекционной безопасности. |
17. Прижать место прокола тампоном в течении 3- 5 минут. |
Предупреждение кровотечения и образования гематомы. |
18. Спросить пациента о самочувствии. Дать возможность полежать (посидеть). |
Профилактика осложнений. |
19. Тампон снять и сбросить в емкость с 3% раствором хлорамина. |
Обеспечение инфекционной безопасности, профилактика инфекционных заболеваний |
Окончание процедуры |
|
1.Шприц с иглой поместить в емкость с 3% раствором хлорамина. |
Профилактика передачи инфекционных заболеваний |
2. Снять перчатки, поместить в дезинфицирующий раствор. |
Обеспечение инфекционной безопасности. |
3. Вымыть и высушить руки |
Соблюдение личной гигиены |
