
- •1. Определение по классификациям
- •По степени заражения
- •2. Этиология и эпидемиология
- •2.1 Этиология
- •2.2 Эпидемиология
- •3. Патогенез
- •4. Клиника
- •5. Диагностика
- •6. Лечение (тактика и уход)
- •7. Профилактика
- •7.1 Общие сведения о менингококковой инфекции
- •7.2 Выявление больных генерализованной формой менингококковой инфекции и больных острым менингококковым назофарингитом
- •7.3 Мероприятия в очаге генерализованной формы
- •7.4 Мероприятия в отношении реконвалесцентов генерализованной формы менингококковой инфекции и менингококкового назофарингита
- •7.5 Организация иммунопрофилактики менингококковой
- •7.6 Эпидемиологический надзор за менингококковой инфекцией
- •8. Статистика
- •9. Источники
- •Менингококковая инфекция. Библиотека «Ordo Deus». Костюкова h.H., Несветов а.М., Нисевич н.И., Покровский в.И.
3. Патогенез
Входными воротами инфекции служат слизистые оболочки носоглотки. Однако лишь в 10-15% случаев попадание менингококка на слизистую оболочку носа и глотки приводит к развитию воспаления (назофарингит, катаральный тонзиллит). Еще реже менингококк оказывается способным преодолеть местные защитные барьеры. Основной путь распространения возбудителя в организме - гематогенный. Бактериемия может быть транзиторной или длительной (менингококкемия).В патогенезе менингококкемии ведущим является инфекционно-токсический шок. Он обусловлен массивной бактериемией с интенсивным распадом микробов и токсинемией. Эндотоксиновый удар, обусловленный токсинами, освобождающимися из клеточных стенок менингококков, приводит к расстройствам гемодинамики, прежде всего - микроциркуляции, диссеминированному внутрисосудистому свертыванию крови, глубоким метаболическим расстройствам (гипоксия, ацидоз, гипокалиемия и др.). Развиваются резкие нарушения свертывающей и противосвертывающей систем крови: вначале преобладает процесс гиперкоагуляции (увеличение содержания фибриногена и других факторов свертывания), затем происходит выпадение фибрина в мелких сосудах с образованием тромбов. В результате тромбоза крупных сосудов может развиться гангрена пальцев конечностей. Последующее снижение содержания фибриногена в крови (коагулопатия потребления) нередко становится причиной массивных кровотечений и кровоизлияний в различные ткани и органы. При проникновении менингококка в мозговые оболочки развивается клиническая и патоморфологическая картина менингита. Воспалительный процесс развивается вначале в мягкой и паутинной оболочках (обусловливая синдром менингита), а затем может периваскулярно распространяться в вещество мозга, чаще ограничиваясь наружным слоем коры, достигая белого вещества (синдром энцефалита). Характер воспаления в первые часы серозный, затем - гнойный. Образование гноя в плотные фибринозные массы происходит к 5-8-му дню. Локализация экссудата: на поверхности лобных и теменных долей, на основании головного мозга, на поверхности спинного мозга, во влагалищах начальных отрезков черепных нервов и спинномозговых корешков (невриты). При поражении эпендимы желудочков возникает эпендиматит. При нарушениях циркуляции ликвора экссудат может скапливаться в желудочках, что приводит (у маленьких детей) к гидроцефалии или пиоцефалии. Увеличение внутричерепного давления может приводить к смещению мозга вдоль церебральной оси и вклинению миндалин мозжечка в большое затылочное отверстие со сдавливанием продолговатого мозга (смерть от паралича дыхания).
4. Клиника
По течению каждая форма (кроме носительства) может быть лёгкой, средней тяжести, тяжёлой и крайне тяжёлой.
Инкубационный период чаще 6— 7 дней, минимальный — 12 часов, максимальный до 20 дней.
Менингококконосительство. Если на слизистой оболочке носоглотки временно обнаруживается менингококк, то в большинстве случаев состояние здоровья заметно не нарушается, но тем не менее возникает иммунный ответ.
Острый назофарингит. Основными симптомами этой формы являются головная боль, боль и ощущение першения в горле, заложенность носа, насморк со скудным отделяемым слизисто-гнойного характера, иногда кровянистым, сухой кашель. Задняя стенка глотки гиперемирована, отёчна, нередко с наложениями слизи. Часто наблюдается двусторонняя инъекция сосудов склер и гиперемия конъюнктив. В тяжёлых случаях отмечаются головокружение, иногда рвота, симптомы менингизма (смотри полный свод знаний), вегетативно-сосудистая дистония. Температура тела может оставаться нормальной, но чаще повышается до 37,5—38°, а в более тяжёлых случаях и выше. Длительность лихорадки, как правило, составляет 2—3, редко 5—7 дней. В эти же сроки стихают явления назофарингита. Со 2—3-го дня появляется гиперплазия лимфатических, фолликулов слизистой оболочки ротоглотки.
Гемограмма у больных менингококковым назофарингитом либо остаётся нормальной, либо характеризуется тенденцией к лейкоцитозу со сдвигом лейкоцитарной формулы влево. РОЭ несколько ускоряется. Назофарингит нередко предшествует развитию генерализованных форм болезни.
Менингококковая пневмония. Ряд исследователей признает возможность первичной изолированной очаговой или лобарной менингококковой пневмонии, протекающей без менингита и менингококкемии. Основные признаки её — большое количество мокроты, тяжёлое течение, частые плевриты, длительный период выздоровления.
Менингококкемия характеризуется острым началом, лихорадкой, обычно интермиттирующего пли постоянного типа, кожными высыпаниями на 1—2-й день болезни. В нелеченых случаях лихорадка при менингококкемии имеет чаще интермиттирующий характер, но особым постоянством температурная кривая не отличается. В течение 1—2 суток болезни температура бывает высокой (39—41°), в дальнейшем она может быть постоянного типа, гектической, изредка субфебрильной, при шоке — нормальной или субнормальной.
С первого дня болезни обращает на себя внимание выраженная интоксикация: бледность, вазомоторная лабильность, сухость кожных покровов, обложенный язык, повышенная жажда. Аппетит отсутствует.
Основной клинический симптом, позволяющий распознавать менингококкемию, — характерная геморрагическая сыпь (рисунок 3). В ранней стадии болезни, чаще на туловище и нижних конечностях, может появляться кореподобная сыпь. Она быстро исчезает и обычно в течение нескольких часов сменяется типичной сыпью в виде неправильной формы звёздочек различной величины (средние по величине имеют в диаметром 3—7 миллиметров), плотной на ощупь и слегка выступающей над поверхностью кожи. Элементы геморрагий у одного и того же больного бывают различной величины — от мелкоточечных петехий до обширных кровоизлияний, наблюдающихся в тяжёлых случаях. Нередко геморрагическая сыпь сочетается с розеолезной или розеолезно-папулезной. Так как высыпание происходит неодновременно, то различные элементы сыпи имеют различную окраску и яркость. Наиболее характерной локализацией сыпи являются туловище, ягодицы, бедра, голени, руки, веки. Часто наблюдается энантема на переходной складке конъюнктивы и кровоизлияния в склеры. Сыпь на лице наблюдается реже и обычно при тяжёлых формах болезни. В соскобах из элементов сыпи, мазках крови у нелечённых антибиотиками больных иногда удаётся обнаружить менингококки. При обратном развитии сыпи розеолезные и розеолезно-папулезные элементы быстро исчезают, не оставляя следов, а мелкие геморрагии пигментируются. На месте значительных по площади кровоизлияний нередко образуются некрозы (рисунок 4) с последующим отторжением некротических участков и образованием дефектов. Встречаются также случаи некроза кончиков пальцев, стоп, ушных раковин, носа (рисунок 1 и 2). Возможны носовые кровотечения, кровоизлияния в слизистые другие оболочки.
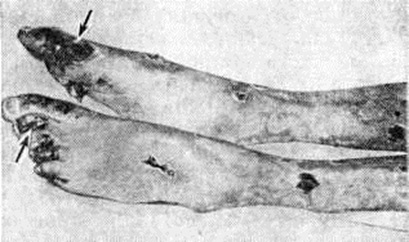
Рис. 1. Нижние конечности больного менингококкемией (10-й день болезни) с участками некроза (указаны стрелками) на пальцах стоп.

Рис. 2. Лицо больного менингококкемией (17-й день болезни) с дефектом мягких тканей носа после отторжения некротизированных участков.
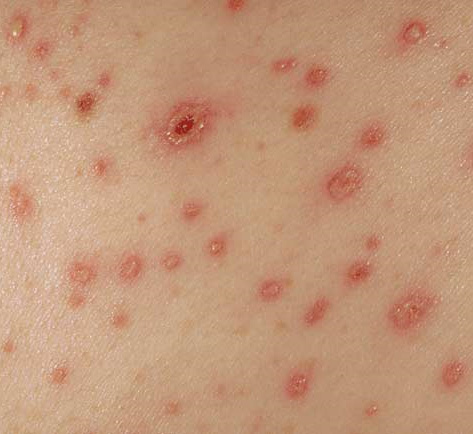
Рис. 3. Геморрагическая сыпь при менингококковой инфекции.
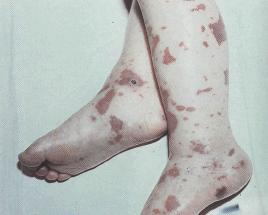
Рис.4
Геморрагическая сыпь с некрозом в области голеностопа.
Артриты и полиартриты (как серозные, так и гнойные) наблюдаются у 5—8% больных менингококкемией. В отдельных случаях возможно воспаление сосудистой оболочки глазного яблока (метастатическая офтальмия) — иридоциклохориоидит, чаще только увеит (смотри полный свод знаний), обычно односторонний. Описаны и такие поражения, как аортит, пневмония, плеврит и другие
Нередко у больных отмечается глухость сердечных тонов, изменение ритма сердца, тахикардия, снижение АД, обмороки, коллапс и другие признаки нарушения гемодинамики, степень выраженности которых коррелирует с тяжестью течения болезни. Существенно страдает сократительная способность миокарда. Возможно развитие менингококковых мио-, эндо и перикардитов.
В ряде случаев развивается гепатолиенальный синдром (смотри полный свод знаний), причём печень и селезёнка остаются мягкими, в связи с чем не всегда чётко пальпируются. Поражение почек у больных менингококкемией — преимущественно функциональный характера. Однако при тяжёлом течении менингококкемии эти изменения носят характер очагового гломерулонефрита (смотри полный свод знаний), на что указывает протеинурия, микрогематурия, лейкоцитурия, снижение скорости клубочковой фильтрации. Во многом патология внутренних органов объясняется кровоизлияниями в них.
Для менингококкемии характерны метаболический ацидоз, артериальная гипоксемия, венозная гипероксия и гипокапния. Количество недоокисленных продуктов в крови у отдельных больных в 3—4 раза превышает норму. Содержание аммиака при тяжёлом течении в крови в 2 раза, в цереброспинальной жидкости — в 6 раз выше нормы. У большинства больных в остром периоде заболевания наблюдается снижение уровня калия в плазме. Для менингококкемии средней тяжести характерно укорочение времени рекальцификации плазмы, повышение тромботеста и концентрации фибриногена, снижение фибринолитической активности крови. Гемограмма у больных менингококкемией характеризуется обычно высоким лейкоцитозом (20 000 — 40 000 в 1 микролитров), нейтрофильным сдвигом до юных, а иногда и до миелоцитов, анэозинофилией, ускорением РОЭ. Снижение количества лейкоцитов, особенно в первые часы болезни, является плохим прогностическим признаком.
Ведущим признаком в клинической картине крайне тяжёлой, молниеносной формы менингококкемии является инфекционно-токсический шок с нарушением микроциркуляции, с развитием так называемый капилляротрофической недостаточности. Заболевание начинается бурно с подъёма температуры и озноба, головной боли, рвоты. Нередки судороги, диспептические явления. Уже в первые часы болезни появляется обильная геморрагическая сыпь, АД нормальное или повышенное, но отчётливо выявляются тахикардия и умеренный цианоз. Болезнь быстро прогрессирует. Сыпь становится все более обильной, появляются обширные кровоизлияния. Больные бледны, жалуются на тягостное ощущение холода. Возникает рвота, нередко с кровью. Возможны носовые кровотечения, кровоизлияния во внутренние органы. АД прогрессивно падает. Пульс частый, еле уловимый, вскоре перестаёт прощупываться. Усиливается цианоз. На конечностях, а затем и на туловище появляются багрово-синюшные пятна. Нарастает одышка. Больные периодически впадают в обморочное состояние, появляется двигательное возбуждение, нередко судороги, а затем прогрессирующая прострация с потерей сознания. В терминальной фазе возможно развитие отёка и набухание головного мозга с его смещением (смотри полный свод знаний Дислокация мозга). Менингеальный синдром (смотри полный свод знаний Менингит), как правило, резко выражен. Температура тела, вначале повышенная, падает нередко до субнормальных цифр.
Наблюдаются резкие сдвиги в свёртывающей системе крови. Вероятно, вначале имеется кратковременная гиперкоагуляторная фаза тромбогеморрагического синдрома. Затем в случае шока развивается гипо- или афибриногенемия, выраженная тромбоцитопения, сопровождающиеся кровоточивостью. Одновременно наблюдается агрегация форменных элементов крови, изменение их объёма и формы. В случае выздоровления на 3—4-е суток часто вновь развивается склонность к гиперкоагуляции (гиперфибриногенемия).
Типичен гиперлейкоцитоз, повышенное содержание незрелых форм нейтрофильных гранулоцитов. При бактериоскопии мазка крови часто обнаруживаются диплококки, расположенные в цитоплазме лейкоцитов и внеклеточно.
Резко выражены признаки дыхательной недостаточности (смотри полный свод знаний). Функциональный исследования позволяют выявить глубокие нарушения гемодинамики, снижение сократительной способности миокарда, нарушение оксигенации крови за счёт лёгочных шунтов, резкое снижение почечного кровотока и клубочковой фильтрации вплоть до анурии. Возможно развитие симметричного кортикального некроза. Гипоксемия наряду с микроциркуляторными нарушениями и нарушениями газообмена в тканях приводит к тканевой аноксии, ацидозу. В крови обнаруживается некомпенсированный метаболический ацидоз, гипоксемия, гипокапния, при развитии острой почечной недостаточности — гиперкалиемия (смотри полный свод знаний).
Редким вариантом является менингококкемия с подострым и хронический течением. Заболевание протекает с периодическими подъёмами температуры, появлением на коже розеолезно-папулезной и геморрагической сыпи, иногда сопровождается артритами. Лихорадка неправильного типа или ремиттирующая от нескольких дней до 1—2 месяцев Затем наступает ремиссия. Хронический менингококкемия патогенетически часто связана с эндокардитом.
Менингококковый менингит (синонимы: цереброспинальный эпидемический менингит, эпидемический менингококковый менингит). Болезнь обычно начинается остро с потрясающего озноба, бурного подъёму, температуры до 38—40°. Общее состояние резко ухудшается. Уже через несколько часов появляется и быстро прогрессирует менингеальная симптоматика — ригидность мышц затылка, симптом Кернига, симптомы Брудзинского, Гийена, Эдельманна и другие. У лиц пожилого возраста начало болезни может быть менее острым, температура субфебрильной, менингеальные симптомы появляются на 3—4-й день болезни.
Характерна общая гиперестезия и гиперакузия. Наблюдается гиперемия лица, двигательное беспокойство. Расстройства сознания и психические нарушения чаще появляются на 2—4-й день болезни. Однако они могут доминировать в клинические, картине с первых часов заболевания. Возможно возбуждение, бред, галлюцинации или, напротив, заторможенность, адинамия, сопор, в тяжёлых случаях — кома. Нередко, особенно в детском возрасте, возникают общие и фокальные клонико-тонические судороги, иногда гиперкинезы. В большинстве случаев наблюдается усиление или угнетение сухожильных и периостальных рефлексов, анизорефлексия, появляются патологический рефлексы Бабинского, Гордона, Оппенгейма и другие. Из черепных нервов чаще поражаются II, III, VI, VII и VIII пары. Возможно развитие гнойного лабиринтита и ретролабиринтных поражений, приводящих к снижению или полной потере слуха. Значительно реже встречается неврит зрительного нерва. У ряда больных очаговая неврологический симптоматика является результатом отёка и набухания мозга. В этих случаях она быстро регрессирует. У других она возникает в результате энцефалита или кровоизлияний в мозг.
Лихорадка при менингите неправильного типа, в тяжёлых случаях возможны глубокие нарушения терморегуляции с развитием гипо- или гипертермии. На 3—4-й день болезни часто присоединяется герпетическая инфекция: высыпания могут быть обильными и иметь различную локализацию, их появление часто сопровождается новым повышением температуры и ухудшением общего состояния. Наблюдается умеренная одышка. У детей раннего возраста и пожилых часто присоединяется пневмония. Пульс лабилен, с наклонностью к тахикардии, но возможна и брадикардия. АД имеет тенденцию к повышению. Тоны сердца приглушены. ЭКГ указывает на дистрофические изменения миокарда. Язык обложен, сухой. Стул и мочеиспускание часто задержаны. Характерны изменения в цереброспинальной жидкости (таблица 1).

К редким вариантам течения менингококкового менингита относятся случаи, при которых цереброспинальная жидкость остаётся прозрачной или слегка опалесцирующей. Отмечается умеренный плеоцитоз с преобладанием лимфоцитов (но всегда с увеличенным содержанием нейтрофилов) и повышение содержания белка. Менингеальные симптомы слабо выражены. Чаще подобное течение менингита наблюдается при своевременно начатом и рационально проводимом лечении. Обнаружение менингококков в этих случаях затруднительно. В крови отмечается умеренный лейкоцитоз с нейтрофильным сдвигом. В некоторых случаях менингококкового менингита цереброспинальная жидкость и без лечения в течение всей болезни может оставаться серозной.
В крови у больных гнойным менингитом наблюдается значительный лейкоцитоз
(от 12 000 до 30 000 и более), главным образом за счёт полинуклеаров; эозинофилы, как правило, отсутствуют, РОЭ ускорена; иногда отмечается умеренная гипохромная анемия.
Менингококковый менингоэнцефалит характеризуется с первых дней болезни нарушением сознания, судорогами, рано проявляющимися параличами и парезами. Менингеальные явления при этом могут быть выражены слабо. В период лечения больных эндолюмбальным введением антибиотиков часто наблюдался менингоэнце-фалит с синдромом эпендиматита (вентрикулита). Клинически эпендиматит характеризуется в основном симптомами энцефалита с некоторыми специфическими особенностями, обусловленными локализацией процесса. Наблюдаются сонливость, стойкие или прогрессирующие расстройства сознания — кома или сопор (около 80%), очень высокая мышечная ригидность, иногда с развитием опистотонуса, судороги. Наряду с этим нарастают симптомы, указывающие на повышение внутричерепного давления: сильная головная боль, у грудных детей — выбухание и напряжение большого родничка с расхождением в более поздние сроки швов черепа, застойные явления в диске зрительного нерва, часто рвота, гиперестезия. Содержание белка в цереброспинальной жидкости увеличивается иногда до очень высоких цифр, нередко жидкость приобретает ксантохромную окраску. В случаях развития эпендиматита в ранние сроки болезни клинические, картина с самого начала носит характер менингоэнцефалита, синдром эпендиматита при этом маскируется менингеальными явлениями. Диагноз эпендиматита в этих случаях нередко устанавливается лишь на секции.
При менингите и менингоэнцефалите выделяют варианты течения с синдромом вклинения мозга, развитием церебральной гипотензии.
Смешанная форма — сочетание менингококкемии с менингитом, когда в одних случаях преобладают симптомы менингита, а в других — менингококкемии.
Менингококковый эндокардит протекает длительно и относительно благоприятно. Возможны одышка, цианоз; в лёгких нередко выслушиваются сухие, а иногда влажные хрипы, ослабленное дыхание. Может сопровождаться периодическими подъёмами температуры, высыпаниями на коже, припуханием суставов.
Менингококковый артрит (синовит), полиартрит чаще бывает серозный. Нередко поражаются пястно-фаланговые и межфаланговые суставы кисти, иногда крупные суставы. Больные жалуются на боли в суставах, ограничение движений, возможна гиперемия кожи над ними, флюктуация, увеличение объёма. Отёчность и гиперемия в области суставов исчезают при лечении в течение 2—4 дней, болезненность — в течение 3—6 дней. Восстановление функции суставов полное.
Менингококковый иридоциклит. Вокруг менингококковой эмболии в сосудах сетчатки или увеального тракта образуется воспалительный очаг с фибринозногнойной инфильтрацией в стекловидном теле. Первый признак иридоциклохориоидита — быстрое понижение зрения, которое за сутки может дойти до полной слепоты. Радужка шарообразно выпячена вперёд, передняя камера мелка. Зрачок сужен, иногда неправильной формы. Радужка приобретает ржавый цвет. Внутриглазное давление понижено. Затем развивается атрофия с уменьшением размера глазного яблока. В редких случаях наблюдается гнойный панофтальмит с некротическим распадом глаза. Иридоциклит почти всегда приводит к слепоте, и только при ранней интенсивной пенициллинотерапии зрение удаётся сохранить. Иридоциклохориодит, так же как и артриты, чаще развивается у больных менингококкемией, но изредка может быть изолированным.
Осложнения. Различают специфические осложнения раннего и позднего периода течения болезни, то есть связанные с патогенезом Менингококковая инфекция, и неспецифические осложнения. Специфические осложнения раннего периода болезни — токсико-инфекционный шок, острая почечная недостаточность, желудочно-кишечные и маточное кровотечение, паренхиматозно-субарахноидальное кровоизлияние, миоэндоперикардит, острое набухание и отёк мозга с синдромом вклинения, церебральная гипотензия, эпилептический статус, отёк лёгких, эпендиматит, лабиринтит, параличи и парезы и другие; специфические осложнения позднего периода болезни — некрозы, гормональная дисфункция, параличи и парезы, эпилепсия, гидроцефалия и другие.
Неспецифические осложнения: отит, герпес, пиелонефрит, пневмония и другие.
