
- •Сестринский процесс при заболеваниях новорожденных и некоторых наследственных заболеваниях Асфиксия новорожденных
- •Оценка состояния новорожденного ребенка по шкале Апгар
- •Реанимация новорожденных с асфиксией
- •Сестринский процесс при асфиксии новорожденного.
- •Сестринское вмешательство.
- •Родовые травмы и повреждения
- •Внутричерепная родовая травма
- •Сестринское вмешательство.
- •Вопросы для самостоятельной подготовки:
- •Гемолитическая болезнь новорожденных
- •Сестринский процесс при гемолитической болезни новорожденного.
- •Сестринское вмешательство.
- •Сестринский процесс при гнойно-септических заболеваниях
- •Везикулопустулез
- •Псевдофурункулез
- •Гнойный мастит новорожденных
- •Основные принципы лечения новорожденных с локальными формами гнойно-воспалительных заболеваний.
Родовые травмы и повреждения
 Родовая травма
- повреждение тканей и органов
плода во время
Родовая травма
- повреждение тканей и органов
плода во время
родов.
Различают родовые травмы и повреждения:
нервной системы:
- центральной (головного и спинного мозга);
- периферической (парезы и параличи плечевого сплетения, лицевого, диафрагмального нервов);
костей головы и черепа (родовая опухоль, кефалогематома, переломы лобных, теменных, височных костей);
позвоночника (растяжения, разрывы, вывихи, отрывы тела позвонка от диска);
других костей (переломы ключицы, бедра, голени);
мягких тканей (повреждения мышц, чаще всего грудино-ключично-сосцевидной);
внутренних органов (разрывы селезенки, почек, печени, кровоизлияния в надпочечники, легкие).
Родовая опухоль
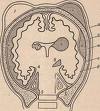 Родовая опухоль - физиологическое
явление, характеризуется отеком и
кровоизлиянием в мягких тканях предлежащей
части плода. При головном предлежании
родовая опухоль может определяться на
затылке, теменной или лицевой части.
Родовая опухоль - физиологическое
явление, характеризуется отеком и
кровоизлиянием в мягких тканях предлежащей
части плода. При головном предлежании
родовая опухоль может определяться на
затылке, теменной или лицевой части.
Клинические проявления родовой опухоли:
родовая опухоль безболезненна на ощупь, имеет мягкую консистенцию;
она распространяется за пределы одной кости;
иногда наблюдаются кровоизлияния в конъюнктиву и сетчатку глаз;
через 2-3 дня после рождения обычно рассасывается, не требуя лечения.
Кефалогематома

Кефалогематома – это поднадкостничное кровоизлияние, расположенное в области теменной, реже затылочной, лобной, височной, теменной костей и возникающее вследствие сдавления и смещения тканей и костей черепа во время родов.
В начале гематома малозаметна, а через 2-3 дня и в дальнейшем начинает увеличиваться.
Клинические признаки кефалогематомы:
опухоль чаще бывает односторонней, никогда ее границы не выходят за пределы поврежденной кости;
на ощупь вначале имеет упругую консистенцию, затем флюктуирует;
через 7-10 дней гематома начинает рассасываться;
массивные гематомы осложняются анемией, гемолитической желтухой, нагноением.
Лечение: направлено на остановку кровотечения и уплотнение сосудистой стенки (витамин К, кальция хлорид, аскорутин, давящая повязка, прикладывание холода к голове). При затянувшихся более 10 дней напряженных кефалогематомах во избежание некроза и рассасывания кости показано хирургическое лечение.
Внутричерепная родовая травма
По данным ВОЗ, ежегодно среди новорожденных около 1% детей рождается с внутричерепной родовой травмой. Около 300 тыс. из них умирают и у стольких же имеются тяжелые последствия в виде умственной отсталости, детских церебральных параличей, эпилепсии и других нарушений, обусловливающих их глубокую инвалидизацию.
Поэтому ВЧРТ это проблема не только медицинская, но и социальная.
Факторы риска развития повреждения ЦНС:
Гипоксия и асфиксия плода. Антенатальная – развивается вследствие заболеваний матери (ВПС, анемия, нефропатия и др.).
Интранатальная – развивается во время родов (отслойка плаценты, обвитие пуповины и пр.).
Механический фактор (сдавление головки плода при стремительных родах, ягодичном предлежании, неквалифицированном наложении акушерских щипцов и вакуум экстрактора).
Патология сосудов плода (повышение давления в них ведет к нарушению проницаемости и кровоизлияниям в ткани мозга).
Схема развития патологического процесса при внутричерепной родовой травме новорожденного:
П атология
беременности нарушение
маточно-плацентарного кровообращения
нарушение гемодинамики и гипоксия
мозга плода.
атология
беременности нарушение
маточно-плацентарного кровообращения
нарушение гемодинамики и гипоксия
мозга плода.
О
 сложнения
родов механический фактор
нарушение тонуса и проницаемости
сосудов мозга отек и кровоизлияние
в мозг нарушение структуры тканей
мозга.
сложнения
родов механический фактор
нарушение тонуса и проницаемости
сосудов мозга отек и кровоизлияние
в мозг нарушение структуры тканей
мозга.
Поражение ЦНС поражение других внутренних органов с развитием ДН, НК, надпочечниковой недостаточности метаболические нарушения нарушение иммунитета.
Т аким образом, ведущая роль при повреждениях ЦНС принадлежит внутриутробной гипоксии, приводящей к расстройству мозгового кровообращения, отеку мозговой ткани и вторичным деструктивным повреждениям мозговых клеток.
Выделяют следующие периоды течения заболевания:
Острый период (7-10 дней).
Ранний восстановительный период (до 4-6 месяцев).
Поздний восстановительный период (до 1 -2 лет).
Период остаточных явлений (после 2 лет).
Клинические признаки внутричерепной родовой травмы новорожденного:
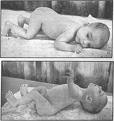 Признаки
поражения ЦНС выявляют, оценивая
неврологический статус новорожденного.
Для его определения используют следующие
показатели:
Признаки
поражения ЦНС выявляют, оценивая
неврологический статус новорожденного.
Для его определения используют следующие
показатели:
двигательную активность;
состояние мышечного тонуса;
наличие и силу безусловных физиологических рефлексов;
патологические неврологические знаки – общемозговые и очаговые.
В остром периоде заболевания преобладают общемозговые нарушения (синдром угнетения и синдром гипервозбудимости), симптомы очагового поражения мозга отступают на второй план.
Синдром угнетения:
дети пассивны, малоподвижны, подолгу лежат с широко открытыми глазами, периодически тихо протяжно стонут;
вяло сосут, плохо глотают;
выражена мышечная гипотония, рефлексы снижены или отсутствуют;
Синдром гипервозбудимости:
«мозговой» монототонный крик;
выражено двигательное беспокойство, тремор подбородка, конечностей, повышена реакция на внешние раздражители (сильные раздражители могут спровоцировать судороги);
мышечный тонус повышен, ригидность мышц затылка и гипертонус мышц разгибателей придает ребенку позу «фехтовальщика»: ребенок лежит с запрокинутой головкой и вытянутыми вдоль туловища конечностями, кисти сжаты в кулачки, прижаты к туловищу;
Судорожный синдром
локальные или генерализованные судороги тонического и клонического характера.
Очаговое поражение мозга
симптомы поражения черепномозговых нервов (птоз, опущение угла рта, нистагм глаз, косоглазие), патологические симптомы (симптом Грефе – «заходящего солнца», спастические параличи и парезы);
температура тела неустойчива;
дыхание аритмичное, судорожное, поверхностное, стонущее, учащенное, могут быть апноэ;
нарушение сердечно-сосудистой деятельности (брадикардия, гипотензия сменяется гипертензией).
В восстановительном периоде происходит постепенное угасание патологических неврологических симптомов. Быстрота динамики может быть различной от 3 месяцев до 1-2 лет.
Период остаточных явлений (после 2 лет) – у детей часто выявляется:
Гипертензионный синдром – характеризуется повышением внутричерепного давления. При спинномозговой пункции ликвор вытекает струей или частыми каплями.
Гидроцефальный синдром – обусловлен избыточной секрецией ликвора или нарушением его всасывания. Проявляется нарастанием размера головы, расхождением черепных швов, выраженной венозной сетью на волосистой части головы, выбуханием большого родничка.
Диагностика:
Изучение здоровья матери, ее акушерско-гинекологический анамнез;
УЗИ головного мозга, офтальмоскопия, рентгенологическое исследование черепа, спинномозговая пункция.
Основные принципы лечения внутричерепной родовой травмы.
В остром периоде:
Охранительный режим, максимально щадящие осмотры, сведение до минимума болезненных назначений.
При тяжелом состоянии целесообразна постановка двух артериальных катетеров (одного для лабораторного мониторинга, второго для парентерального питания).
Противосудорожная терапия: фенобарбитал, аминазин, седуксен, пипольфен, дроперидол.
Сосудоукрепляющие препараты: витамин К, рутин, глюконат кальция, аскорбиновая кислота.
Дегидратационная терапия: маннитол, лазикс и др.
Поддержание ОЦК: альбумин, реополиглюкин.
Средства, улучшающие процессы метаболизма нервной ткани: АТФ, глютаминовая кислота, глюкоза.
Предосторожность: Не следует использовать гепарин для промывания катетеров с целью профилактики тромбозов, так как он увеличивает риск развития внутричерепных кровоизлияний.
В раннем восстановительном периоде лечение направлено на ликвидацию ведущих очаговых синдромов:
Стимуляция трофических процессов в нервных клетках: АТФ, церебролизин, экстракт алоэ, витамины группы В.
Длительный прием ноотропных препаратов: аминалон, ноотропил, пантогам, пирацетам и др.
Средства, улучшающие мозговое кровообращение: кавинтон, стугерон, трентал, циннаризин.
В позднем восстановительном периоде к вышеперечисленным средствам добавляются: физиотерапевтические методы, массаж, лечебная физкультура.
В период остаточных явлений (после 2-х лет) повторяются курсы восстановительной терапии.
Возможные исходы внутричерепных родовых травм:
Полное выздоровление.
Проблемные дети с эмоциональной лабильностью и вегетативными расстройствами.
Развитие психоневрологических заболеваний (олигофрения, эпилепсия, гидроцефалия и др.).
Поражение опорно-двигательного аппарата (ДЦП, парезы, параличи).
Нарушение полового развития и репродуктивной функции.
Развитие иммунодефицитных состояний, хронических заболеваний.
Прогноз.
Определяется характером поражения, локализацией патологического процесса, адекватностью терапии, а также организацией внешних условий, влияющих на развитие ребенка.
Сестринский процесс при внутричерепной родовой травме.
Возможные проблемы ребенка:
нарушение дыхания и других жизненно важных функций вследствие гипоксии;
нарушение питания вследствие расстройства глотательного и сосательного рефлексов;
нарушение процессов терморегуляции;
нарушение двигательной активности;
нарушение формулы сна;
высокий риск развития иммунодефицитных состояний, присоединения госпитальной инфекции;
развитие психоневрологических заболеваний (олигофрении, эпилепсии, гидроцефалии и др.).
поражение опорно-двигательного аппарата (детский церебральный паралич, парезы, параличи);
нарушение полового развития, репродуктивной функции;
высокий риск инвалидизации;
угроза для жизни.
Возможные проблемы родителей:
тревога за ребенка при получении информации о родовой травме у ребенка;
трудность осознания и адекватной оценки случившегося;
страх за ребенка, неуверенность в благополучном исходе заболевания;
чувство вины перед ребенком;
преждевременное горевание:
ситуационный кризис в семье.
