
- •Итак, Признаки и симптомы внутреннего кровотечения
- •Первая помощь
- •Чего не делать
- •Чего не делать
- •Переохлаждение
- •Раны, Травмы.
- •Признаки и симптомы
- •Перевязочный материал
- •Как накладывать повязки: правила
- •Повязки на голову и шею.
- •Повязки на грудную клетку.
- •Повязки на область живота и таза.
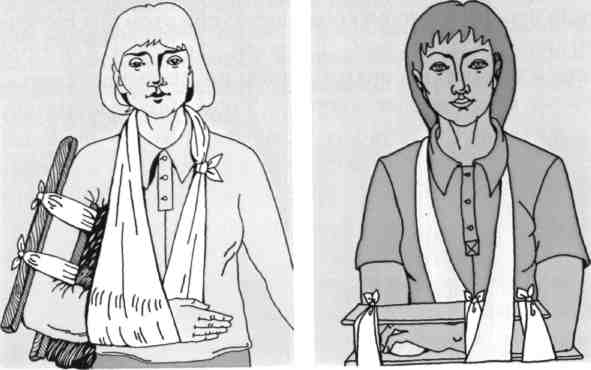
- •Повязки на верхнюю конечность.
- •Повязки на нижнюю конечностью.
- •Повязки на культи конечностей.
- •Итак, 1 фаза – возбуждение
- •Итак, 2 фаза – торможение
- •3 Стадия – может привести к летальному исходу.
- •Любое оказание первой помощи включает противошоковые меры:
- •Чего не делать
Раны,травмы, переохлаждения,обмооржения,повязки- подредактировать.
Алгоритм оказания ПП
Первичный осмотр:
угроза себе, угроза пострадавшему;
Прекращение воздействия на пострадавшего поражающего фактора
Оценка состояния пострадавшего: в сознании или без сознания. Показать, как это делается. Болевые точки. Слуховые анализаторы.
Сознание – это реагирование на внешние раздражители.
Главное дыхание, Пульс без дыхания может быть, а дыхания без пульса нет.
Если нет дыхания – нет пульса.
Если дыхание и пульс есть – не приводить человека в себя => убрать поражающие факторы, расстегнуть стесняющую одежду, убрать с солнца, если это солнечный удар.
Затем придать пострадавшему восстановительное положение, так как есть угроза западания языка, что может привести
к удушью.
Если пульса и дыхания нет – либо биологическая, либо клиническая смерть. Проверка реакции зрительного анализатора.
Немедленная сердечно-легочная реанимация:
показания к проведению СЛР:
Жесткая поверхность, положение лежа, голова запрокинута, руки по швам, ноги прямые; Нужно избавиться от того, что может мешать компрессиям (рубашка с пуговицами, какая то бляшка на груди, украшение);
место расположения рук при проведении закрытого массажа сердца - чуть выше мечевидного отростка
соотношение компрессий грудной клетки и искусственных вдохов - 2 вдоха, 30 компрессий;
глубина смещения грудины при проведении закрытого массажа сердца - 4-5 см, 100 раз в минуту
Привели в сознание => восстановительное положение.
2. Вторичный осмотр. Проверка симметричности головы, рук, тела, ног.
3. Оказания первой помощи (остановка кровотечения и т.д.)
4. Спросить, что случилось, Вызов 03.
Медицинская сортировка.
Сущность сортировки состоит в распределении пострадавших на группы по принципу нуждаемости в однотипных лечебно-профилактических и эвакуационных мероприятиях, в зависимости от медицинских показаний и конкретных условий обстановки. Цель сортировки - ускорение и своевременное оказание всем пострадавшим экстренной медицинской помощи (ЭМП) и обеспечение им дальнейшей, рациональной эвакуации.
Существует всем известное, предложенное Н.И. Пироговым, деление пораженных на четыре группы: I. "Агонирующие" - для выделения умирающих пострадавших, с травматическими повреждениями и (или) отравлениями, не совместимыми с жизнью. При одномоментном возникновении массовых потерь среди населения, либо в короткие сроки времени, при недостатке медицинских сил и средств, оказать своевременно всем пораженным помощь невозможно. Н. И. Пирогов писал: "Тут сначала выделяются отчаянные и безнадежные случаи... и тот час переходят к раненым, подающим надежду на излечение, на коих сосредоточивают все внимание". Крайне тяжелая степень поражения, наблюдается при крупных катастрофах у лиц со столь серьезными повреждениями, что для них практически нет шансов на выживание. Это та категория, о которой в своих трудах упоминал еще Гиппократ: " Медицина…к тем, которые уже побеждены болезнью, не протягивает своей руки".
II. "Неотложная помощь", подразумевает немедленное оказание помощи, при абсолютно неотложных состояниях. Наблюдаются у наиболее тяжело пораженных, чья жизнь находится под угрозой. Медицинская помощь оказывается на месте катастрофы с тем, чтобы создать для них условия способствующие выживанию.
III. "Срочная помощь", когда помощь может быть отсрочена в течение ограниченного периода времени и не приведет к летальному исходу. Это относительно неотложные состояния характерные для тяжело пораженных, но в меньшей степени, чем предыдущая категория. Для жизни нет непосредственной угрозы, помощь оказывают для стабилизации состояния с целью: - подготовки к последующей эвакуации, - исключения ухудшения состояния, - облегчения транспортировки.
IV. "Несрочная помощь" означающая, что помощь может быть отсрочена, пока она оказывается пострадавшим других категорий.
Кровотечения.
Первое, что необходимо установить при кровотечениях, какие кровеносные сосуды повреждены - вены, артерии, капилляры. Именно от этого будет зависеть первая помощь.
Артериальное.
Признаки:
При повреждении артерии кровь имеет ярко-алый цвет и фонтанирует из раны. Учитывая, что артериальная кровь поступает от сердца к периферии, кровотечение можно остановить, пережимая поврежденный сосуд выше места повреждения.
Первая Помощь при артериальном кровотечении:
Пальцевое прижатие. Для экстренной остановки кровотечения необходимо прижать артерию к кости пальцами либо, если это бедренная артерия, - кулаком. Однако долго удерживать пальцы с таким усилием Вам не удастся, поэтому пока Вы удерживаете артерию пальцами, кому-то надо срочно найти резиновый артериальный жгут, марлевые салфетки и вату.
Пережать артерию можно, лишь прижав ее к кости. Если кровотечение происходит из раны средней и нижней трети плеча, предплечья и кисти, прижимают плечевую артерию, если кровотечение из ран в области плечевого сустава, подмышечной, подключичной области, прижимают подключичную или сонную артерию. Если источник кровотечения на нижних конечностях, прижимают бедренную артерию.
Места пальцевого прижатия артерий.
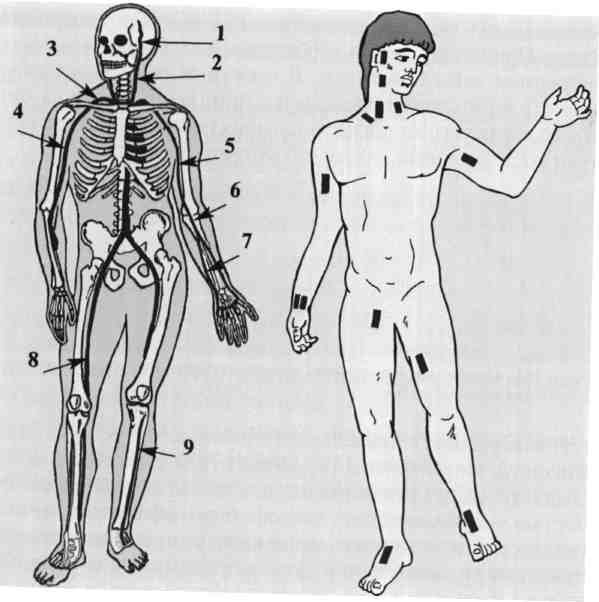
Места прижатия артерий: 1 — височная артерия; 2—общая сонная артерия; 3—подключичная артерия; 4—подмышечная артерия; 5— плечевая артерия; 6—локтевая артерия; 7—лучевая артерия; 8— бедренная артерия; 9— передняя большеберцовая артерия
Прижатие артерии в области ее проекции является самым простым, быстрым и доступным способом временной остановки кровотечения. Этот метод основан на сдавливании стенки магистрального сосуда.
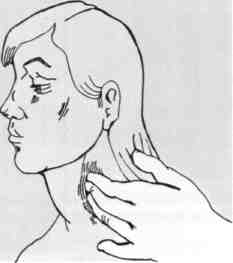
Общую сонную артерию прижимают пальцами у боковой поверхности щитовидного хряща к позвоночнику.
Сонную артерию можно определить, если скользить 2-м и 3-м пальцами сверху вниз вдоль сосцевидной (кивательной) мышцы по ее переднему краю.
Височную артерию прижимают к височной кости впереди и выше козелка уха.
Подмышечную артерию прижимают к головке плечевой кости в подмышечной впадине.
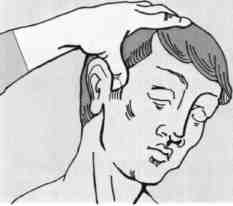
Прижатие подмышечной артерии
Прижатие сонной артерии
Прижатие височной
артерии
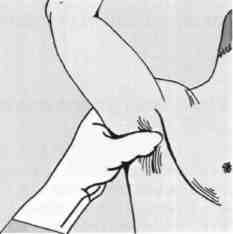
Плечевую артерию находят на внутренней поверхности плеча у края двуглавой мышцы (бицепса) и прижимают к плечевой кости
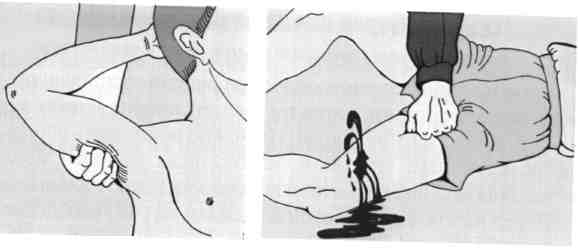
Прижатие плечевой артерии Прижатие бедренной артерии
Бедренную артерию находят ниже середины паховой складки и прижимают к лонной кости.
Наложение жгута.
Кровоостанавливающий жгут накладывают при повреждении крупных артериальных сосудов конечностей, если невозможно остановить кровотечение другими способами. Жгут накладывают выше места ранения. Место наложения жгута предварительно обертывают несколькими слоями одежды, бинта, косынки и др. Наложение жгута на голую конечность запрещается!
Правила наложения жгута: Накладывать поверх одежды, первый тур самый сильный. О правильном наложении жгута свидетельствует прекращение кровотечения из раны (после первого же тура затянутого жгута) и отсутствие пульсации ниже места наложения жгута. Слабо наложенный жгут только усилит кровотечение, так как при этом создается препятствие венозному оттоку крови. Если Вы прижимаете жгутом сонную артерию, обязательно подложите под жгут неразмотанный бинт, чтобы не пережать трахею и не задушить своего пациента. Обязательно написать записку с датой и временем наложения жгута на видном месте! Нельзя закрывать жгут, он должен быть виден. Если пострадавший с наложенным жгутом длительное время вынужденно находится при температуре окружающего воздуха ниже О °С, то конечность необходимо тщательно укрыть теплыми вещами, поверх одежды укрепить записку о наложенном жгуте.
После остановки кровотечения на рану накладывают стерильную повязку и проводят иммобилизацию поврежденной конечности с целью создания ее неподвижности. Это уменьшает болевые ощущения, способствует нормализации общего состояния пострадавшего, является одним из важных мероприятий в борьбе с шоком. Жгут ослабевать каждые полчаса (или половину времени, например – сначала через полчаса, потом через 15 минут и т.д.) затем снова затягивать. Кровотечение на это время останавливают пальцевым прижатием артерии.
Не держать жгут больше 2 часов летом и 1 час зимой. Затем необходимо госпитализировать пострадавшего в зону 03.
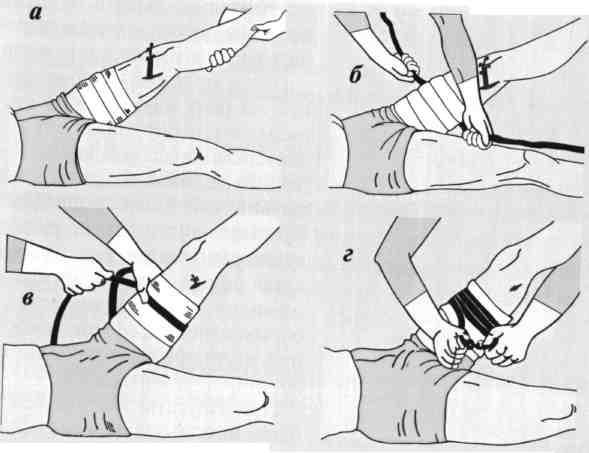
Этапы наложения кровоостанавливающего жгута на бедро:
а — подкладка (бинт, косынка или другой мягкий материал);
б — первый тур (оборот) жгута (должен быть самым тугим);
в — последующие туры (обороты) жгута менее тугие, чем первый;
г — фиксирование жгута
При отсутствии жгута может быть использован «импровизированный жгут», а также подручные средства: полотенце, платок, шарф, рукав рубашки и т.п., которые накладывают в виде закрутки.
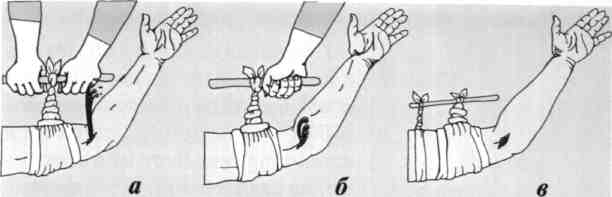 Этапы наложения
закрутки
Этапы наложения
закрутки
Способ форсированного сгибания конечности используется, если артериальное кровотечение не сопровождается переломами конечности. При кровотечении из кисти и предплечья с внутренней стороны сустава подкладывают бинт, руку сгибают до отказа в локтевом суставе и фиксируют ее с помощью бинта в таком положении к плечу. При кровотечении из ран плеча и подмышечной области руку до отказа заводят за спину и сгибают в локтевом суставе. Конечность фиксируют с помощью бинта. При кровотечении из нижней конечности бинт подкладывают под колено, сгибают ногу в колене до отказа и фиксируют ее к бедру. При кровотечении из бедра ногу сгибают и в коленном, и бедренном суставах. В область паха при этом подкладывают большой и тугой комок из ваты или одежды.
Венозное.
Признаки:
Если кровь темно-красного цвета и поступает из раны медленной либо слабо пульсирующей в такт дыханию струей, у Вашего пациента венозное кровотечение. Кровотечение из крупных вен (бедренной, подключичной, яремной) представляет опасность для жизни больного как вследствие быстрой кровопотери, так и возможности воздушной эмболии. Кровотечения, возникающие при ранении капилляров, вен или мелких артерий, характерны при повреждениях кожи, мышц, других мягких тканей. Кроме случаев травматического повреждения вен венозное кровотечение возможно при разрыве кровеносных сосудов в слизистой оболочке носа или варикозных вен нижних конечностей. Носовые кровотечения, обусловленные принятием аспирина, повышением артериального давления, могут не прекращаться длительное время и требуют госпитализации больного.
Первая помощь:
При любых венозных кровотечениях ПП предусматривает наложение давящей повязки, холод и возвышенное положение. Венозная кровь поднимается от периферических сосудов к сердцу.
Правила наложения давящей повязки: Перед наложением давящей повязки на рану накладывают атравматическую бактерицидную или стерильную салфетку, которую фиксируют бинтом. В проекции раны укладывают валик (тампон - плотно сложенная салфетка, бинт, марля, вата и т.д.) для локального сдавливания кровоточащих тканей. Валик туго бинтуют последующими турами (оборотами) бинта, полностью закрывая тампон со всех сторон. При микротравмах необходимо воспользоваться бактерицидным лейкопластырем. Если требуется сменить повязку, то бинтовать поверх старой! Сверху бинта в проекции к источнику кровотечения хорошо наложить пузырь со льдом или грелку, наполненную холодной водой. Через 30-40 мин холод необходимо убрать на 10 мин, чтобы восстановить общий кровоток в этой области. Если кровотечение происходит из конечности, ей следует придать возвышенное положение. Затем госпитализировать пострадавшего в зону 03.
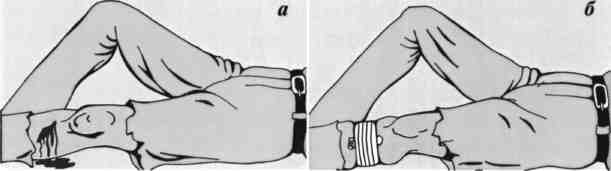
Остановка венозного кровотечения: а — место раны; б — забинтованный валик
Очень удобны в применении имеющиеся в укладке самофиксирующиеся бинты. В отличие от марлевых бинтов, они обладают следующими преимуществами: высокой эластичностью, растяжимостью; гидрофобным эффектом, не впитывают влагу, не теряют своих качеств при намокании; не нуждаются в завязывании, дополнительной фиксации пластырем, булавками и т.д.; за счет эффекта «слипания» наложенные туры такого бинта в повязке прочно фиксируются между собой, не сползают, не разлохмачиваются; как элемент фиксации могут использоваться неоднократно.
При носовом кровотечении крыло носа прижимают к его перегородке, хорошо предварительно ввести в носовой ход комочек ваты, смоченный 3 % перекисью водорода. На область переносицы или затылка прикладывают холод на 3-4 мин с перерывами в 3-4 мин до прекращения кровотечения. Голову запрокидывать не надо, потому что кровь будет стекать по задней стенке глотки.
Капиллярное.
Признаки:
Медленное истечение крови со всей поверхности раны - показатель капиллярного кровотечения. При всей кажущейся безобидности такой раны, остановка такого кровотечения представляет большие трудности, если больной страдает плохой свертываемостью крови (гемофилией).
Первая Помощь:
Промыть рану. Наложить антисептическую повязку.
Или: Наложение давящей повязки. Если в Вашей аптечке есть гемостатическая губка, ее следует наложить на рану, после чего сделать давящую повязку. Если такой губки нет, то на рану накладывают несколько слоев марлевых салфеток, которые фиксируют давящей повязкой.
В любом случае, если рана находится на конечности, ей следует придать возвышенное положение и обеспечить покой и холод (пузырь со льдом).
Внутреннее кровотечение.
Внутренние кровотечения подразделяют на явные (кровавая рвота, кровохарканье, темный "дегтеобразный" стул, красная моча, кровянистые маточные выделения) и скрытые - внутриполостные, невидимые глазом.
Признаки Признаками любого кровотечения являются внезапно появляющаяся и быстро нарастающая общая слабость, головокружение, потемнение в глазах, шум в ушах, жажда. При осмотре у пострадавшего наблюдается бледность кожи и слизистых оболочек, усталость, слабость, сонное состояние, кашель со сгустками крови, в случае, если это легочное кровотечение и рвота, сопутствующиеся кровью, а также темный стул, боли в области живота, холодный пот. Пострадавший мало активен. Дыхание поверхностное, учащенное. Пульс частый.
Легочное кровотечение наступает при повреждении легких. Причинами могут быть травмы - сильный удар в грудь, перелом ребер с повреждением легкого и т. п. Легочные кровотечения могут быть и следствием ряда заболеваний легких и сердца (туберкулеза легких, рака легкого, хронического бронхита с абсцессами, митрального порока сердца и др.). У больного при кашле с мокротой начинает выделяться алая пенистая кровь (кровохарканье), иногда в значительных количествах.
Пострадавший пытается принять «позу эмбриона» - наиболее щадящую в данной ситуации для него, позу. Живот вздутый, твердый, болезненны надавливания.
Может появится синдром «Ваньки Встаньки» - пострадавший приподнимается - теряет сознание - опускается, через некоторое время приходит в себя – приподнимается и т.д.
Итак, Признаки и симптомы внутреннего кровотечения
человек слабеет, боли может и не быть
бледность, холодный пот, озноб
«мушки перед глазами», головокружение
дыхание слабое, поверхностное
вздутый, твердый, болезненный при надавливании живот «поза эмбриона»
может быть синяк на животе
синдром «ваньки-встаньки» - пострадалец приподнимается - теряет сознание - опускается, через некоторое время приходит в себя – приподнимается и т.д.
Первая помощь
Вызвать "скорую",
Холод на область живота
Противошоковые меры
Транспортировать в «позе эмбриона»
Если трудно дышать – расстегнуть стесняющую одежду
Чего не делать
не обезболивать!
не кормить, не поить
Переломы.
Переломами называют повреждение кости с нарушением ее целостности. Переломы могут быть закрытыми (без повреждения кожного покрова) и открытыми (с повреждением кожного покрова). Возможны также трещины кости.
Признаки переломов костей конечностей:
Бывают абсолютными и относительными. Абсолютные признаки — патологическая (не свойственная для данной области у здорового человека) подвижность на протяжении кости, укорочение сегмента конечности за счет смещения отломков по длине, боль при нагрузке по оси кости и отломков. Относительные признаки: боль, нарушение конфигурации в области приложения травмы, нарушение функции.
деформация конечности в месте перелома;
невозможность движения конечности;
укорочение конечности;
похрустывание костных отломков под кожей;
боль при осевом поколачивании (вдоль кости);
больной жалуется на боль в области перелома;
место перелома опухает и синеет;
при ощупывании место перелома болезненно, ощущается хруст концов кости,
ненормальная подвижность конечности, деформация;
в случае открытого перелома на месте перелома образуется кровоточащая рана, видны костные концы
Если перелом сопровождается повреждением кожного покрова, его нетрудно распознать при наличии костных отломков, выходящих в рану. Сложнее установить закрытые переломы. Основные признаки при ушибах и переломах - боль, припухлость, гематома, невозможность движений - совпадают.
Открытые переломы — это переломы, при которых имеется рана в зоне перелома и область перелома сообщается с внешней средой. Они могут представлять собой опаность для жизни вследствие частого развития шока, кровопотери, инфицирования.
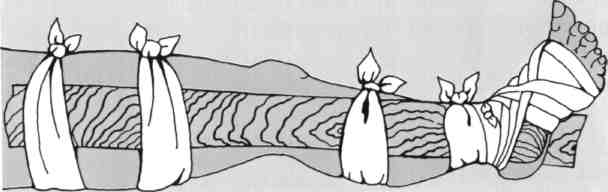
Первая Помощь: Остановить кровотечение, при его наличии. После этого наложить на рану асептическую (стерильную) повязку, провести иммобилизацию. Средства иммобилизации включают шины, вспомогательные приспособления. Категорически запрещается вправлять пальцами в рану отломки костей. При иммобилизации конечности следует обездвижить два сустава - выше и ниже места перелома. А при переломе бедренной и плачевой кости обездвиживают три сустава. Шину не укладывают на голую кожу - под нее обязательно подкладывают одежду или вату.
Закрытые переломы — это переломы, при которых отсутствует рана в зоне перелома. Характерными внешними признаками закрытых переломов являются нарушение прямолинейности и появление «ступеньки» в месте перелома. Отмечаются ненормальная подвижность, боль, хруст отломков, припухлость.
Первая помощь.
При закрытых переломах, точно также как и при вывихах, необходимо обеспечить иммобилизацию конечности и покой. Средства иммобилизации включают шины, вспомогательные приспособления. При переломах костей бедра и плеча шины накладывают, захватывая три сустава (голеностопный, коленный, бедренный и лучезапястный, локтевой и плечевой). В остальных случаях фиксируют два сустава - выше и ниже места перелома. Ни в коем случае не надо пытаться сопоставить отломки костей - этим Вы можете вызвать кровотечение.
Иммобилизация при переломах костей представляет собой комплекс мероприятий по различным способам фиксации костных отломков в функционально выгодном положении, препятствующем их патологическому смещению. От своевременности и полноценности выполненной иммобилизации поврежденного сегмента кости во многом зависит не только исход лечения, но и сама жизнь пострадавшего.
Грамотно проведенная транспортная иммобилизация относится к категории противошоковых мероприятий и способствует предупреждению возникновения осложнений: вторичных повреждений тканей, кровотечений и инфекционных осложнений.
Основные принципы иммобилизации:
• иммобилизация должна быть проведена как можно раньше с момента получения травмы
необходимо обеспечить неподвижность места перелома и двух смежных с ним суставов
шину при закрытых переломах накладывают поверх одежды, которая служит мягкой прокладкой
форма шине (моделирование) придается на здоровой конечности и осуществляется до ее наложения
придать конечности физиологическое положение, а шину после наложения необходимо зафиксировать (Правило буквы Zю. Фиксировать надо в том положении, в котором находится деформированная конечность.)
Иммобилизация перелома Иммобилизация перелома предплечья подручными средствами
плеча подручными материалов
Иммобилизация перелома бедра при помощи досок
Иммобилизация перелома голени подручными средствами
Иммобилизация верхних конечностей может быть осуществлена с помощью повязки медицинской косыночной.
Поврежденную конечность можно прибинтовать к здоровой
Крепление табельных шин, а также шин из подручных материалов к поврежденным конечностям осуществляют с помощью липкой прозрачной ленты типа «скотч», обычных бинтов, эластичных самофиксирующихся бинтов, рулонного лейкопластыря; в исключительных случаях используют ремень, шарф и др.
Фиксация верхней конечности с помощью косыночной повязки.
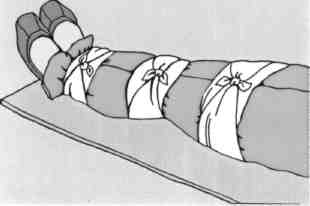
Фиксация поврежденной ноги к здоровой.
Правило четырех.
Сумма, иммобилизированных костей и суставов должна равнятся 4 (2 кости-2 сустава; 1 кость–3 сустава и т.д.)
Частные случаи.
Перелом костей ребер:
Возникает обычно при падении с высоты, сдавлении грудной клетки, прямом ударе.
Наблюдаются весьма характерные признаки: резкая местная боль, усиливающаяся при ощупывании, вдохе, кашле, чихании, а также при попытке сдавить грудь в поперечном или другом направлении. Вследствие усиления боли при глубоком вдохе и движениях больные с переломами ребер дышат поверхностно, боясь кашлянуть, и сохраняют вынужденное положение. Однако в некоторых случаях многие из перечисленных характерных признаков переломов ребер могут отсутствовать и тогда распознавание становится возможным лишь при помощи рентгеновского снимка.
Основной опасностью является возможное повреждение плевры и легкого острыми краями костных отломков. В случае повреждения легкого у больного может возникнуть подкожная эмфизема, т.е. проникновение воздуха в подкожную клетчатку. В этом случае заметно сглаживание межреберных промежутков, похожее на отек. Однако, в отличие от отека, при ощупывании места повреждения легко определить возникающее под пальцами "похрустывание" (как будто лопаются мелкие пузырьки).
Кстати! Если при переломе ребер одновременно имеется и повреждение плевры и легочной ткани, то воздух из поврежденного легкого может при дыхании нагнетаться в плевральную полость, а оттуда под давлением через рану плевры поступать в рыхлую жировую клетчатку грудной стенки, где и образуется подкожная эмфизема. В таких случаях при ощупывании груди под кожей ощущается потрескивание пузырьков воздуха. Нередко при повреждении ткани легкого наблюдается и кровохарканье. При повреждений отломками ребер не только плевры, но и других тканей, вплоть до кожи, возникает рана, при которой атмосферный воздух при дыхании свободно входит в полость груди и выходит из нее (открытый пневмоторакс). В этих случаях у пострадавших часто наблюдается тяжелое общее состояние: бледность или синюшность кожи, резкая одышка, частый пульс и другие явления шока.
Первая Помощь:
Первая помощь заключается в адекватном обезболивании пострадавшего и наложении тугой круговой повязки на грудную клетку. Если для наложения повязки не хватит бинта - можно использовать полосы ткани, полотенце. Нужно придать пострадавшему возвышенное положение с приподнятым изголовьем. Придать фиксированное положение пострадавшему с целью предупреждения повреждения плевры и ткани легких осколками ребер. Больного транспортировать в лечебное учреждение в положении сидя или полулежа с приподнятым головным концом.
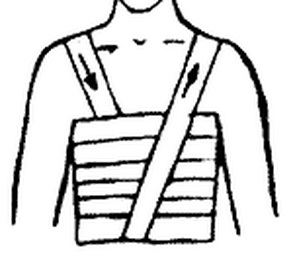 Повязка на грудную клетку
Повязка на грудную клетку
Перелом костей таза:
По количеству сопутствующих повреждений внутренних органов и смертности переломы таза уступают только перелому костей черепа. Наблюдаются при травмировании тазового кольца. Может встречаться при попадании пострадавшего в завал, под камнепад, при падении с высоты, прямом сильном ударе. Множественные переломы костей таза являются тяжелыми травмами, с массивной внутренней кровопотерей, — часто с повреждениями уретры и мочевого пузыря, прямой кишки, внешне проявляющиеся выделением крови с мочой или калом. Дополнительную опасность создает возможное развитие у больного травматического шока. Помните, что у всех больных с множественными повреждениями, находящихся в бессознательном состоянии, следует подозревать наличие перелома костей таза, если не доказано обратное.
Основным признаком перелома таза является очень резкая боль при любой попытке изменить положение тела. Иногда при осмотре заметно изменение формы таза. Резкие боли возникают и при надавливании на кости таза руками. Больной обычно лежит в "положении лягушки": на спине, с разведенными в стороны ногами, полусогнутыми в коленном и тазобедренном суставах. В месте удара обычно определяется гематома. Так же характерны такие признаки как: невозможности стоять, ходить, поднимать ногу, на припухлости и резкой болезненности в области перелома, усиливающейся при сдавливании таза, на наличии кровоизлияний в областях промежности, паховой или лонной, и др. При тяжелом шоке, бессознательном состоянии определить перелом костей таза можно по наличию дефекта в области лона, смещения кверху какой-либо половины таза, деформаций костей таза, укорочения бедра.
Первая помощь:
Пострадавших с поврежденными костей таза укладывают на жесткую поверхность на спину, с полусогнутыми в тазобедренных и коленных суставах и развернутыми в сторону ногами (положение лягушки). Под колени подкладывают валик из одеяла, подушки, свернутой одежды.
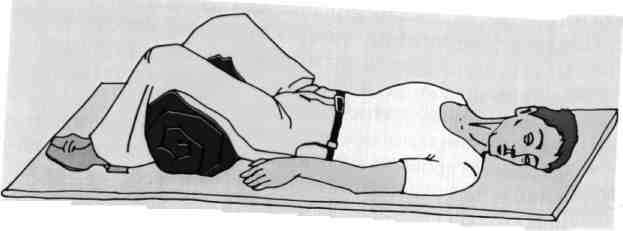
Положение пострадавшего с переломом костей таза(поза лягушки)
Перелом позвоночника:
Возникает при падении с высоты (или, наоборот, ударе головой о дно при нырянии), сильном ударе в спину (автотравма, камнепад), попадании под завалы. Основным признаком является очень сильная боль в спине при попытках движения. Опасность в данном случае заключается в возникновении повреждения спинного мозга, проходящего в позвоночном канале. Спинной мозг может быть травмирован осколками позвонков при любом их смещении.
Боль в спине, пострадавший не может пошевелить конечностями. Помимо обычных признаков перелома (боль и др.) характерны такие симптомы, как выпячивание и резкая болезненность остистых отростков поврежденных позвонков, резкая болезненность, а иногда и полная невозможность каких-либо движений в области позвоночника. При наличии сдавления или повеждения спинного мозга наблюдаются параличи (обездвиживание) конечностей, потеря чувствительности тела ниже области перелома, нарушение функций тазовых органов (задержка мочи и кала).
Первая Помощь:
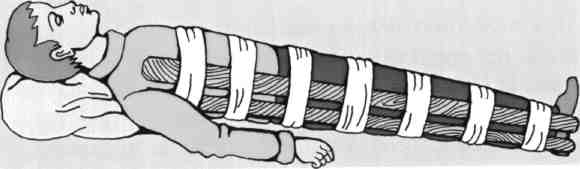
Заключается в организации немедленной, как можно более быстрой и как можно более бережной доставки пострадавшего в стационар и иммобилизации пострадавшего на жесткой поверхности.
Транспортировку следует проводить только после обездвиживания позвоночника с помощью специального табельного устройства — шины для фиксации головы, шейного и грудного отделов позвоночника. Воротник по высоте должен быть равен длине шеи, т.е. проходить от нижней челюсти больного до ключиц. Воротник можно сделать из картона или другого жесткого материала: вырезать под размер, обложить ватой или мягкой тряпкой, сверху замотать бинтом. Можно и просто обложить шею толстым слоем ваты, а сверху - замотать бинтом, наложить импровизированную ватно-марлевую повязку-шину. Переноска больного возможна только на жесткой ровной поверхности (деревянный щит, дверь, дощатый настил, носилки с жесткой поверхностью). Голову пострадавшего укладывают на плотный валик, сделанный из одежды, или на резиновый круг и фиксируют широким бинтом к щиту. При необходимости проводят искусственное дыхание. На мягких носилках больного лучше не переносить, однако в том случае, если ничего другого под рукой не окажется, больного следует уложить на носилки вниз животом. Перекладывание больного на носилки следует проводить очень осторожно, стараясь сохранить положение его тела. Лучше, если в этом процессе будут принимать участие 3-4 человека. Помните, что любые движения больного опасны развитием травмы спинного мозга!

Иммобилизация шейного отдела позвоночника жестким шейным воротником-шиной
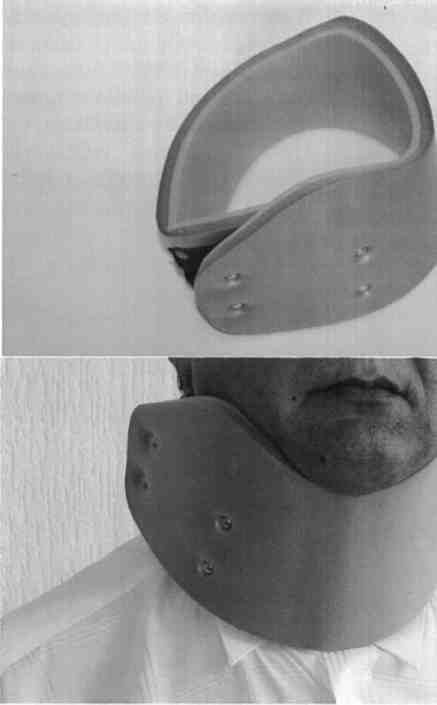
Иммобилизация шейного отдела позвоночника полужестким шейным воротником-шиной

Импровизированная
повязка-воротник
шейного отдела позвоночника
из бинта и ваты
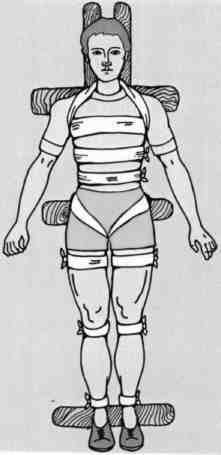
Иммобилизация позвоночника подручными средствами (принципиальная схема)
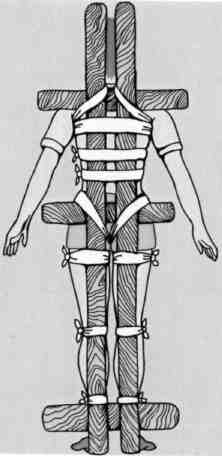
Иммобилизация позвоночника подручными средствами (принципиальная схема)
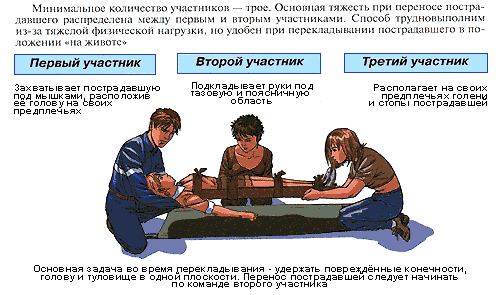
Как переложить
пострадавшего на носилки
 Способ
"Нидерландский мост"
Способ
"Нидерландский мост"
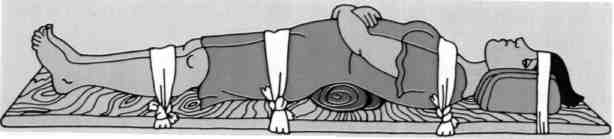
 Способ
"скрутка" или "скатка"
Способ
"скрутка" или "скатка"

Перелом черепа.
Переломы костей черепа. Наиболее опасный вид переломов. Возникают вследствие удара по голове твердым предметом. Чаще всего - при ударе падающим камнем, либо при падении на камни. Переломы свода черепа могут быть закрытыми и открытыми. Местные проявления — гематома в области волосяного покрова части головы, рана при открытом повреждении, другие изменения, выявляемые при ощупывании. Могут быть нарушения сознания от кратковременной его потери до комы, в зависимости от степени повреждения, что способно привести к нарушению дыхания. В месте перелома больной ощущает боль, возникает выраженный отек. При осторожном ощупывании зоны перелома можно почувствовать, как смещаются костные отломки, однако специально этого делать нельзя из-за опасности повредить головной мозг. Основная опасность переломов черепа и заключается именно в возможном повреждении головного мозга. При переломе основания черепа у больного обычно появляются темные синяки под глазами или даже вокруг глаз (симптом "очков"), из носа может выделяться прозрачная жидкость, слегка окрашенная кровью - ликвор. Больной обычно отмечает слабость, оглушенность, в глазах темнеет, может беспокоить тошнота, повторяющаяся рвота. Обратите внимание на то, что в первые минуты после травмы больной может чувствовать себя хорошо, настолько хорошо, что оценка собственного состояния станет для него просто невозможной. После этого "светлого" периода (его еще называют "периодом мнимого благополучия") состояние пострадавшего может внезапно резко ухудшиться, вплоть до остановки сердечной деятельности и дыхания.
Первая Помощь:
Госпитализация обязательна при любом подозрении на перелом костей черепа.
Пострадавшего надо уложить на спину на носилки, голову зафиксировать сложенным из одежды кольцом. На место травмы положите холод (пузырь со льдом или снегом, пакет с холодной водой и пр.). Если есть рана - ее необходимо обработать и закрыть стерильными салфетками, следя за тем, чтобы повязка не давила на область раны.
При бессознательном состоянии пострадавшего нужно уложить на носилки на спину в положении полуоборота, для чего под одну из сторон туловища подложить валик из верхней одежды. Голову повернуть в сторону, по возможности в левую, чтобы в случае возникновения рвоты рвотные массы не попали в дыхательные пути, а вытекли наружу. Расстегнуть всю стягивающую одежду. Если у пострадавшего имеются зубные протезы и очки, то снять их. При острых нарушениях дыхания произвести искусственное дыхание.

Перелом основания черепа. В раннем периоде отмечаются кровотечение из ушей, носовое кровотечение, головокружение, головные боли, потеря сознания. В более по зднем периоде появляются кровоизлияния в области глазниц, истечение из носа и ушей спинномозговой жидкости.
Первая помощь.
Пострадавшего уложить на спину, освободить дыхательные пути от слизи, рвотных масс, при нарушении дыхания провести искусственное дыхание; в случае выделения крови и спинномозговой жидкости из ушей и носа провести тампонацию на короткий промежуток времени; срочно госпитализировать.
Перелом ключицы.
Чаще всего перелом ключицы возникает при падении на вытянутую руку, иногда - при падении на плечевой сустав или при прямом ударе по ключице.
Больного беспокоят боли в области ключицы при попытке движений рукой. Обычно пострадавший держит руку прижатой к туловищу и сопротивляется любым попыткам произвести движения руки. Внешне хорошо заметна деформация ключицы, отек в области перелома. При осторожном ощупывании зоны перелома отмечается резкая болезненность. Наружная часть ключицы обычно смещается книзу и кпереди под тяжестью руки. Переломы ключицы могут сопровождаться повреждением глубжележащих сосудов и нервов (плечевого сплетения).
Первая помощь:
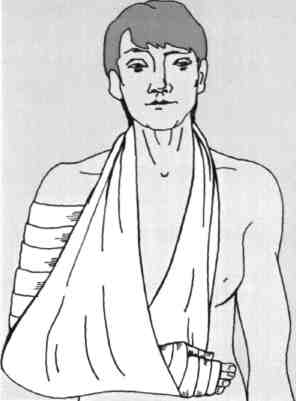
Заключается в подвешивании руки на косынку, либо прибинтовывании ее к туловищу при сгибании до 90 градусов в локтевом суставе. Больного доставляют в ближайшее лечебное учреждение для проведения репозиции отломков.
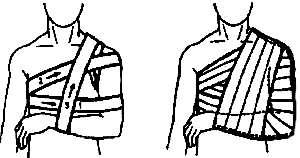
Повязка на грудную клетку при переломе ключицы: повязка Дезо
NB! При открытом или закрытом (со смещением костных отломков) переломе крупных костей необходима срочная госпитализация и репозиция (восстановление анатомического положения) костей в условиях больницы. Если после перелома прошло более 2 ч, а костные отломки не сопоставлены, возможно тяжелейшее осложнение - жировая эмболия, которая может привести к смерти или инвалидизации больного. Зная это, настаивайте в приемном покое, чтобы Вашему пациенту оказали срочную помощь.
Ожоги.
Ожог - это падание энергии в организм.
Ожоги являются следствием воздействия высокой температуры (термические ожоги), кислот и щелочей (химические ожоги), электрического тока, ионизирующего излучения.
При термических ожогах:
По глубине поражения выделяют 4 степени:
I степень - покраснение и отек кожи,
II степень - покраснение кожи, отечность, болезненность, отслоение кожи с образованием пузырей со светло желтой жидкостью пузыри целые. При нарушении их целостности видно ярко-розовое дно.
III степень - содержимое пузырей желеобразное или темное (с примесью крови) Часто целостность пузырей нарушена. При глубоком ожоге — образование струпа плотной корки темно-коричневого цвета.
IV степень - ткани черного цвета, нередко обугленные, пузырей нет, некроз (омертвение) тканей, кожи и подкожной клетчатки, мышц, костей.
Площадь ожогов ориентировочно определяется с помощью правила девяток и правила ладоней. Площадь ладони взрослого человека составляет около1 % площади тела. По правилу девяток крупные части тела составляют 9 или 18 % площади поверхности тела. Например, поверхность головы и шеи, поверхность руки составляют по 9 %, поверхность ноги, передняя поверхность туловища - по 18 %. Ожоги считаются тяжелыми, если общая поверхность повреждений составляет более 10 %.
Обширные ожоги осложняются ожоговым шоком, во время которого пострадавший мечется от боли, стремится убежать, в месте и обстановке ориентируется плохо. Возбуждение сменяется прострацией, заторможенностью.
Вдыхание горячего воздуха, пара, дыма может вызвать ожог дыхательных путей, отек гортани, нарушение дыхания. Это приводит к гипоксии (нарушению доставки кислорода к тканям организма).
Первая Помощь:
Первый шаг должен быть направлен на прекращение повреждающего действия термического агента (Убрать поражающий фактор!). Горящую одежду надо либо сорвать, либо накинуть на нее одеяло.
При 1й и 2й степенях:
Охлаждение ожоговой поверхности (холодной водой в течение 10—15 мин, максимум 20 минут или с использованием гипотермического пакета и др.). После охлаждения наложить чистую стерильную повязку (влажную). Затем можно нанести пену (пантенол), но не наносить на только что обожженное! При ожоге 2 степени не лопать волдыри! Не срывать пленку волдыря!
Затем нужно снять все вещи с обожженного участка тела: одежду, пояс, часы, кольца и прочие вещи. Прилипшую одежду отрезать вокруг, нельзя отрывать от ожога. Обеспечить пострадавшего обильным теплым питьем.
При 3 и 4 степенях:
Охлаждение ожоговой поверхности (холодной стоячей водой в течение 10-15 минут, максимум 20 минут). Наложить противоожоговые салфетки с гидрогелем, или влажные салфетки, стерильную повязку. Сверху холод. Обеспечить покой и противошоковые меры.
Нужно снять все вещи с обожженного участка тела: одежду, пояс, часы, кольца и прочие вещи. Прилипшую одежду отрезать вокруг, нельзя отрывать от ожога. Обеспечить пострадавшего обильным теплым питьем.
При ожоге дыхательных путей:
Признаки: Больно дышать, покраснение носогубного треугольника.
При первой помощи придать пострадавшему полусидячее положение, свободный приток воздуха. Осуществлять контроль сознания и дыхания.
Ожог дыхательных путей принимается равным за 30% ожога 1ой степени.
Возможно, что вследствие термических ожогов возникнут проблемы с дыханием. При ожоге верхних дыхательных путей проблемы могут возникнуть на 2-е – 3-е сутки.
