
Заболевания миокарда
Миокардит - воспалительное заболевание сердечной мышцы, которое возникает вследствие ревматизма, дифтерии, брюшного тифа, другой бактериальной и вирусной инфекций.
Рентгенологически сердце треугольной формы, поперечный размер увеличен. Мышечный тонус сердца снижен, краеобразующие дуги сглажены, плохо дифференцируются. Сократительная способность снижена, пульсация ослаблена, поверхностная, часто аритмичная. При вдохе поперечник сердца уменьшается, при выдохе - увеличивается. С помощью УЗИ, КТ, МРТ можно измерить размеры всех отделов сердца.
Кардиомиопатия - это заболевание сердечной мышцы невоспалительного характера. Причиной развития кардиомиопатии могут быть системные заболевания (системная красная волчанка, хронический алкоголизм, наркомания и т.п.). При кардиомиопатии (см. рис.. 29.) происходит нарушение обмена веществ в миокарде, что приводит к снижению тонической и сократительной функции миокарда, увеличению размеров сердца вследствие утолщения стенки, или расширения полостей, которое сопровождается развитием сердечной недостаточности. Увеличенные размеры сердца могут быть стабильными на протяжении нескольких лет, или могут прогрессировать, вследствие чего развивается относительная недостаточность клапанов сердца.
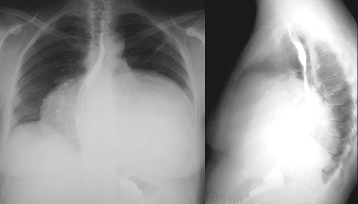
Рис..29. Кардиомиопатия.
Ишемическая болезнь сердца развивается вследствие нарушения коронарного кровообращения и развития ишемии участка миокарда, который клинически проявляется болью в сердце (стенокардией). Просвет венечных артерий уменьшается из-за атеросклероза или спазма. Проходимость венечных артерий изучают с помощью коронарографии. На коронарограмах определяют локализацию, протяжность, характер стенозов или окклюзий пораженных сосудов (см. рис 12). Перфузионная сцинтиграфия определяет снижение фиксации 210Тl-хлорида в месте поражения сердечной мышцы ( см рис.6, а). КТ с контрастированием позволяет локализовать участок ишемизированного миокарда.
Продолжительный спазм склеротически суженных венечных артерий вызывает инфаркт миокарда. Диагноз инфаркта миокарда устанавливается на основе клинической картины, ЭКГ, результатов биохимических исследований и др. Локализацию и распространенность поражения миокарда определяют с помощью УЗИ, МРТ и сцинтиграфии.
Осложнением инфаркта миокарда может быть аневризма сердца, образующаяся в связи с замещением некротизированного участка тонким слоем соединительной ткани. Вследствие внутрисердечного давления тонкий слой образованной соединительной ткани на рентгенограмме выпячивается в виде дополнительной тени в области аневризмы. Характерным рентгеноскопическим признаком аневризмы сердца является парадоксальная пульсация тени выпячивания по отношению к пульсации желудочков, т.е. во время сокращения желудочка происходит расширение тени аневризмы (рис.30).
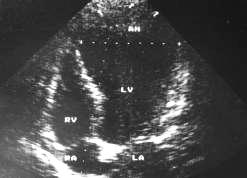
Рис..30. УЗИ, аневризма левого желудочка.
Внутрижелудочковый тромб, как осложнение инфаркта миокарда, может быть диагностирован УЗИ или МРТ.
Легочное сердце. Затруднение кровообращения в малом круге при заболеваниях легких вызывает гипертрофию и последующую дилятацию сердца, которое называется "легочным". Причиной легочного сердца может быть тромбоэмболия легочной артерии, острая пневмония, вентильный пневмоторакс, туберкулез, эмфизема, пневмосклероз и др.
Рентгенологически острое легочное сердце проявляется расширением корней легких, увеличением размеров правых отделов сердца, расширением верхней полой вены, высоким положением правой половины диафрагмы. На рентгенограмме в прямой проекции для хронического легочного сердца характерно вертикальное положение, митральна форма, малые поперечные размеры, относительно большой размер высоты сердца, выпячивание дуги легочного ствола, увеличение нижней дуги, создаваемое правым желудочком. Относительно малые размеры легочного сердца связаны с недостаточным заполнением его полостей кровью вследствие затрудненного легочного кровообращения.
Уточнению характера изменений полостей и крупных сосудов может способствовать ангиокардиография, УЗИ, КТ и МРТ с контрастированием.
Сердце при гипертонической болезни. При гипертонической болезни увеличивается нагрузка на левый желудочек, в связи с чем развивается гипертрофия желудочка и последующая дилятация его полости.
При рентгенологическом исследовании сердце аортальной формы, талия подчеркнута, дуга левого желудочка выступает влево, верхушка сердца погружена в диафрагму. Тень аорты расширена на всем протяжении. Пульсация контура левого желудочка усилена, глубокая. УЗД, КТ и МРТ позволяют уточнить характер изменений полостей сердца.
Перикардит. Причиной возникновения перикардита может быть ревматизм, туберкулез, пневмония, уремия, инфаркт миокарда, злокачественные опухоли легких и средостения. Различают сухие (фибринозные) и выпотные (экссудативные) перикардиты.
Клиника: одышка, тахикардия, боль в сердце, снижение артериального давления, глухие тоны сердца. При сухом перикардите во ІП-ІУ межреберьях слева от тела грудины выслушивается шум трения перикарда, при выпотном – расширение границ тупости сердца и исчезновение верхушечного толчка.
Сухие перикардиты рентгенологически не определяются. Иногда можно выявить тень утолщенного перикарда в виде полоски вдоль контура сердца толщиной около 2 мм или его обызвествление в виде отдельных комочков кальция, или сплошного обызвествления ("панцирное сердце"). УЗИ, КТ и МРТ позволяют уточнить характер изменений миокарда и перикарда.
Экссудативный перикардит рентгенологически визуализируется при накоплении в полости перикарда не менее 100-150 мл жидкости. Сердце приобретает трапециевидную или шаровидную форму, поперечный размер увеличен, высота сосудистого пучка снижена, краеобразующие дуги не дифференцируются при большом количестве экссудата (рис. 31). Пульсаторные движения сердца ослаблены или отсутствуют, пульсация аорты сохранена.
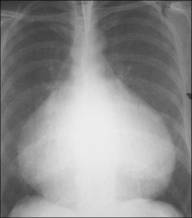
Рис..31. Перикардит.
С помощью ультразвукового исследования, КТ, МРТ можно выявить небольшое количество жидкости (50 мл) и ее распределение в полости перикарда.
