
- •Міністерство охорони здоров’я україни
- •Методичні вказівки для самостійної роботи студентів
- •1. Актуальність теми
- •2. Конкретні цілі.
- •4. Завдання для самостійної праці під час підготовки до заняття.
- •4.2. Теоретичні питання до заняття.
- •4.3. Практичні роботи (завдання), які виконуються на занятті.
- •1. Послідовність дій при здійсненні медичного догляду за здоровою новонародженою дитиною в пологовій залі.
- •2. Тепловий ланцюжок.
- •2.1. Організаційні умови забезпечення підтримки теплового ланцюжка.
- •4) Грудне вигодовування. [a].
- •5) Відкласти зважування та купання. [b].
- •6) Правильно одягнути та загорнути дитину. [а].
- •7) Цілодобове спільне перебування матері та дитини [a]
- •8) Транспортування в теплих умовах. [b]
- •3.3. Перевірка прохідності стравоходу.
- •3.5. Бактеріологічне дослідження фекалій, посівів зі шкіри пуповини, тощо.
- •3.6. Додаткове обстеження новонародженого (лабораторні, рентгенологічні, узд, консультації лікарів-спеціалістів тощо)
- •3.7.Зважування новонародженого.
- •4.2. Первинний лікарський огляд новонародженого в пологовій залі.
- •4.2.1. Мета первинного лікарського огляду:
- •4.2.2. Показники адаптації які необхідно визначити під час первинного лікарського огляду.
- •4.2.3. Схема первинного лікарського огляду новонародженого.
- •5. Спільне перебування матері та новонародженого [а].
- •5.1. Організаційні умови забезпечення спільного перебування матері та новонародженого.
- •5.2. Абсолютні протипоказання до спільного перебування матері та дитини:
- •6. Догляд за дитиною, яка народилась шляхом операції кесаревого розтину
- •7. Раннє грудне вигодовування.[a].
- •7.1. Прикладання дитини до грудей матері. Ознаки правильного прикладання дитини до грудей:
- •7.2. Як допомогти матері правильно прикласти дитину до грудей:
- •8.1. Організаційні умови та фізіологічне обґрунтування догляду за пуповиною, пуповинним залишком та пупковою ранкою.
- •8.2. Перетинання та клемування пуповини в пологовій залі (операційній):
- •8.3. Догляд за пуповинним залишком [a].
- •8.4. Догляд за пуповинним залишком (пупковою ранкою) після виписки з пологового стаціонару.
- •10. Профілактика геморагічної хвороби новонародженого (гхн) [а]
- •11.Вакцинація
- •11.1. Вакцинація новонароджених проти гепатиту b.
- •11.1.1. Організаційні умови вакцинації новонароджених проти гепатиту b.
- •11.2.Вакцинація новонароджених проти туберкульозу.
- •11.2.1. Організаційні умови вакцинації новонароджених проти туберкульозу:
- •11.2.2. Спосіб застосування та дозування.
- •12.1.3. Методика забору крові для скринінгового обстеження на фку та гіпотеріоз.
- •14. Виписка новонародженого з пологового стаціонару
- •15. Правила миття рук
- •15.1. Основні види обробки рук.
4.2. Теоретичні питання до заняття.
Класифікація жовтяниць новонароджених.
Білірубіновий обмін (якісні і кількісні показники).
Коньюгаційні жовтяниці новонароджених (вроджені і набуті).
Обмінно-ендокринні жовтяниці, генез, клініка.
Гемолітичні жовтяниці (вроджені, набуті).
Диференційна діагностика гемолітичних жовтяниць.
Диференційна діагностика кон’югаційних жовтяниць.
Лікувальна тактика при кон’югаційних жовтяницях .
Лікувальна тактика при гемолітичних жовтяницях.
Гемолітична хвороба новонароджених, клінічні ознаки.
Параклінічні обстеження при гемолітичній хворобі новонароджених.
Консервативне лікування гемолітичної хвороби новонароджених.
Покази до замінного переливання крові.
Білірубінова енцефалопатія, фактори ризику, профілактика.
Протокол замінного переливання крові.
Профілактика гемолітичної хвороби новонароджених.
Механічні жовтяниці новонароджених (генез, клініка).
Диференційна діагностика механічних жовтяниць новонароджених.
Паренхіматозні жовтяниці новонароджених.
Диференційна діагностика паренхіматозних жовтяниць.
4.3. Практичні роботи (завдання), які виконуються на занятті.
Класифікувати жовтяниці новонароджених.
Визначитись з показниками білірубіну у новонароджених в нормі і при патології (прямого і непрямого).
Оцінити клінічні ознаки жовтяниць в залежності від показників білірубіну (якісних і кількісних).
Скласти план обстеження щодо жовтяниць новонародженого.
Провести інтеграцію параклінічних обстежень.
Обгрунтувати діагноз жовтяниці новонароджених.
Провести диференційну діагностику жовтяниць.
Скласти план лікування жовтяниць новонароджених.
Визначити покази до замінного переливання крові.
Оцінити ризик білірубінової енцефалопатії.
Зміст теми
Неонатальна жовтяниця (жовтяниця новонароджених) розвивається у 60% у доношених новонароджених і у 80% у недоношених дітей.
Патогенез
В основі патогенезу жовтяниць лежить патологія білірубіновогообміну. Новонародженим дітям властиві ряд особливостей обмінубілірубіну, які зумовлюють високу частоту цієї патології.Джерелом утворення білірубіну є гемоглобін зруйнованихеритроцитів. У новонароджених тривалість життя еритроцитівменша, ніж у дорослих.
Утворення білірубіну відбувається в клітинах РЕС, звідки вінпотрапляє у кров. Це непрямий білірубін, якому властиві тропністьдо тканин, багатих на ліпіди, нерозчинність у воді, токсичнівластивості.
У плазмі непрямий білірубін з’єднується з альбуміном ітранспортується у клітини печінки.
Новонароджені мають нижчий рівень білку крові, тому частинабілірубіну залишається у вільному стані та дифундує у тканини, впершу чергу у підшкірну клітковину. Жовтяниця, яка виникаєвнаслідок цього є фізіологічною.
Печінці новонароджених властивий певний ступінь незрілості, томупроцеси кон’югації непрямого білірубіну в перші дні життясповільнені.
На 5-7 день життя ензимна функція печінки стає активнішою.
Перетворення непрямого білірубіну на прямий відбувається заучастю глюкуронової кислоти та ферментів УДФГ-дегідрогенази,глюкуронілтрансферази, цитохрому Р-450.На активність ферментів великий вплив мають ліки, які застосовуютьпід час пологів, а також складники грудного молока.Частина некон’югованого білірубіну потрапляє в кишечник, звідкиактивно всмоктується в кров, підтримуючи гіпербілірубінемію.Крім цього, у новонароджених вузькі жовчні протоки, низькаконцентрація жовчних кислот. Затримання елімінації меконіюпризводить до накопичення білірубіну в травному каналі,трансформації прямого білірубіну у непрямий за допомогоюкишкової бета-глюкуронідази, посилення його токсичної дії наорганізм.Концентрація непрямого білірубіну в крові вище 340 мкмоль/лнебезпечна для життя новонародженого, веде до розвиткубілірубінової енцефалопатії.
Методика клінічного обстеження та оцінки жовтяниці
Колір шкіри:
Огляд на наявність жовтяничного забарвлення шкіри слід проводити, коли дитина повністю роздягнена, за умови достатнього (оптимально денного) освітлення. Для цього здійснюється легке натискання на шкіру дитини до рівня підшкірної основи.
Поширеність жовтяничного забарвлення шкіри:
Для оцінки етапності появи жовтяниці та кореляції з рівнем білірубіну в сироватці крові доцільно використовувати модифіковану шкалу Крамера (рис. 1). Цей малюнок показує, що жовтяниця спочатку з’являється на обличчі, з подальшим поширенням у напрямку до кінцівок дитини, відображаючи ступінь зростання рівня білірубіну у сироватці крові. Поруч з малюнком наведені орієнтовні показники рівня білірубіну.
Етапність появи жовтяничного забарвлення шкіри у новонароджених в залежості від рівня білірубіну.
Зона |
1 |
2 |
3 |
4 |
5 |
ЗБС (мкмоль/л) |
100 |
1 |
200 |
250 |
Більше 250 |
Альтернативою використанню візуальної оцінки за шкалою Крамера може бути визначення рівня білірубіну шкіри методом транскутанної білірубінометрії (ТКБ)
При виявленні забарвлення шкіри дитини в зонах 3-5 рекомендується обов’язкове визначення загального білірубіну сироватки крові (ЗБС) або ТКБ.
Час появи жовтяниці та її важкість:
Жовтяниця, яка з’явилася в перші 24 години життя дитини, завжди є ознакою патології, тому цим новонародженим слід негайно розпочати фототерапію та одночасно визначити рівень білірубіну сироватки крові.
Також серйозними ознаками небезпеки є поширення жовтяничного забарвлення на зону 4 на другу добу життя дитини та на зону 5 після 48 годин
Критерії „небезпечної” жовтяниці
Вік дитини (годин) |
Локалізація жовтяниці |
Висновок |
24 |
Будь-яка |
„Небезпечна” жовтяниця |
24-48 |
Кінцівки |
|
> 48 |
Ступні, п’ясти рук |
При появі симптомів „небезпечної” жовтяниці необхідно негайно розпочати проведення фототерапії, не дочікуючись отримання результату загального білірубіну сироватки крові.
Клінічний стан новонародженого
При появі жовтяниці слід оцінювати клінічний стан дитини:
Ступінь адекватності дитини, активність рефлексів
Адекватність грудного вигодовування, яке повинне відбуватися не рідше 8 разів на добу
Стан тургору шкіри та вологість слизових оболонок
Розміри печінки та селезінки
Частоту сечовипускань та характер сечі
У новонароджених із жовтяницею вкрай важливо слідкувати за появою симптомів, що свідчать про гостре ураження центральної нервової системи (білірубінова енцефалопатія):
Поява загальмованості, сонливості, в’ялості та пригнічення смоктального рефлексу на ранніх стадіях ураження центральної нервової системи;
Підвищена дратівливість, м’язова гіпертонія, крик високої тональності, можливе підвищення температури в більш пізньому періоді;
На незворотних стадіях у дитини відмічається опістотонус, судоми, апное, монотонний пронизливий крик, глибокий ступор або кома.
Фактори ризику, що впливаються на рівень білірубіну та важкість жовтяниці:
При оцінці новонародженого з жовтяницею необхідно брати до уваги різні фактори, які можуть вплинути на підвищення рівня білірубіна в сироватці крові:
Недоношеність
Крововиливи (кефалогематома, геморагії шкіри)
Недостатнє харчування, часте блювання
Різке зниження маси тіла дитини
Наявність генералізованої інфекції
Несумісність крові матері та дитини за групою та резус фактором
Спадкова гемолітична анемія або гемолітична хвороба
Важливо також оцінювати фактори ризику розвитку гострого ураження центральної нервової системи (білірубінова енцефалопатія):
Неонатальна асфіксія
Ацидоз
Недоношеність
Гострий гемоліз
Неадекватна терапія неонатальної жовтяниці або її відсутність
Гіпоальбумінемія
Основні принципи ведення новонароджених з жовтяницею (Дивись додаток Протокол №152):
Дослідження на допологовому етапі та в ранньому післяпологовому періоді
На антенатальному етапі усім вагітним жінкам слід визначити групу та резус-належність крові.
Негайно після народження дитини від матері з Rh-негативною приналежністю слід взяти кров з пуповини новонародженого для визначення групи крові та її резус-належності. Якщо у дитини визначається резус-позитивна приналежність крові, слід додатково провести пряму пробу Кумбса та визначити рівень білірубіну з набраної пуповинної крові.
При народженні дитини від жінки з невідомою групою та резус-приналежністю крові в дитини слід взяти кров з пуповини для визначення її групи та резус-приналежності, прямої проби Кумбса та рівня білірубіну.
При народженні дитини від жінки з групою крові 0 (I) та резус-негативною приналежністю слід взяти кров з пуповини новонародженого для визначення групи крові. Якщо у дитини визначається будь-яка група крові, окрім 0 (I), слід додатково визначити її резус-приналежність та рівень білірубіну.
Догляд за новонародженим з неонатальною жовтяницею:
Принципи догляду за новонародженим з неонатальною жовтяницею повністю відповідають положенням, викладеним в Протоколі медичного догляду за здоровою новонародженою дитиною. При цьому особливу увагу слід приділяти дотриманню теплового захисту дитини.
Рекомендується оглядати новонародженого як мінімум кожні 8-12 годин під час знаходження в медичній установі для раннього виявлення жовтяниці.
Забезпечення частоти годування грудьми принаймні 8 -12 разів на добу без нічної перерви дозволяє знизити ризик розвитку дефіциту калорій та / або дегідратації дитини і, таким чином, посилення гіпербілірубінемії . Водночас, оральне призначення новонародженим з жовтяницею води або глюкози не запобігає розвитку гіпербілірубінемії та не зменшує рівня білірубіну сироватки.
При неможливості забезпечення адекватного грудного вигодовування доцільно догодовувати дитину зцідженим грудним молоком.
У разі, якщо кількість отриманого грудного молока не може забезпечити необхідний добовий об’єм рідини (Таблиця 2), можливе внутрішньовенне призначення рідини.
Загальна добова потреба в рідині доношених новонароджених (вигодовування та / або внутрішньовенне введення)
День життя |
1 |
2 |
3 |
4 |
5 |
6 |
7 і старше |
Мл / Кг маси тіла |
60 |
80 |
100 |
120 |
140 |
150 |
160 і більше |
Використання медикаментозної терапії:
На сьогодні немає науково-доказової бази для рутинного застосування медикаментозних препаратів в лікуванні неонатальної жовтяниці.
Основні принципи обстеження та лікування новонародженого з жовтяницею:
Новонароджений з рівнем білірубіну пуповинної крові більше 50 мкмоль/л
Необхідно повторно визначити загальний білірубін сироватки крові (ЗБС) не пізніше ніж через 4 години після народження та розрахувати погодинний приріст рівня білірубіну. Надалі рекомендується проводити лабораторне обстеження в залежності від клінічного стану дитини.
Новонароджений з ранньою або „небезпечною” жовтяницею
Необхідно негайно розпочати фототерапію.
Одночасно з початком фототерапії провести забір крові для визначення ЗБС.
У випадку, якщо при народженні дитини її група крові, резус-приналежність та пряма проба Кумбса не визначалися, слід провести дані дослідження
Рекомендується визначенні рівня гемоглобіну, гематокриту, а також підрахунок кількості еритроцитів та ретикулоцитів
При наявності клінічних даних, що свідчать про інші захворювання, проводяться додаткові обстеження згідно відповідних протоколів
Новонароджений з неускладненою „фізіологічною” жовтяницею
Результати клінічного обстеження |
Обстеження та лікування |
Жовтяниця з’являється з кінця другої доби, не переходить нижче пупкової лінії (зони 1-2 за шкалою Крамера) |
При можливості - провести транскутанну білірубінометрію
Забезпечити адекватне грудне вигодовування
Забезпечити подальше спостереження та догляд за дитиною
|
Дитина активна, рефлекси фізіологічні, активний смоктальний рефлекс, температура тіла в нормі |
|
Печінка та селезінка не збільшені |
|
Сеча світла, кількість сечовипускань відповідає віку дитини, випорожнення забарвлені |
Новонароджений з ускладненою „фізіологічною” жовтяницею
Результати клінічного обстеження |
Обстеження та лікування |
Жовтяниця з’являється з кінця другої доби та розповсюджуєтьсяна ділянки нижче пупкової лінії та на кінцівки (зони 3-4 за шкалою Крамера) |
При непорушеному стані дитини: Визначити загальний білірубін сироватки крові Вирішити питання про початок фототерапії на підставі Малюнків 2 і 3 Забезпечити адекватне грудне вигодовування Забезпечити подальше спостереження та догляд за дитиною При порушеному стані дитини: Негайно розпочати фототерапію Визначити загальний білірубін сироватки крові Забезпечити адекватне грудне вигодовування Забезпечити подальше спостереження та догляд за дитиною Забезпечити виявлення та лікування супутніх захворювань |
Стан дитини може порушуватися у вигляді появи в’ялості, загальмованості, порушення рефлексів (в тому числі і смоктального рефлексу) |
|
Печінка та селезінка можуть бути збільшені |
|
Сеча світла, кількість сечовипускань відповідає віку, випорожнення забарвлені
|
Новонароджений з пролонгованою (затяжною) та пізньою жовтяницею
Результати клінічного обстеження |
Обстеження та лікування |
Жовтяниця залишається більше 14 днів у доношених та більше 21 дня у недоношених без чіткої тенденції до зниження Або Жовтяниця з’явилася після 7 дня життя |
Визначити загальний білірубін сироватки та його фракції При збільшенні печінки визначити АЛТ та АСТ Провести контроль ваги новонародженого Оцінити адекватність грудного вигодовування Забезпечити подальше обстеження для виявлення неонатальної жовтяниці Негайна госпіталізація новонародженого в наступних випадках: Погіршення стану дитини Загальний білірубін сироватки більше 200 мкмоль/л Фракція прямого білірубіну більше 34 мкмоль/л (більше 20% від рівня ЗБС) Збільшення печінки або селезінки Наявність темної сечі та / або знебарвленого стільця |
Стан дитини може бути задовільним або порушеним |
|
Печінка та селезінка можуть бути збільшені |
|
Можлива зміна забарвлення сечі та випорожнень |
У новонароджених, які знаходяться на виключно грудному вигодовуванні, жовтяниця може мати два піки підвищення білірубіну (між 4-5 та 14-15 днями). В таких випадках спостерігається сповільнене зменшення інтенсивності жовтяничного забарвлення шкіри, і жовтяниця може залишатися до 12 тижня життя дитини. Дана жовтяниця діагностується методом виключення у здорових доношених дітей при відсутності порушень загального стану. Така жовтяниця не потребує проведення медикаментозної терапії та припинення грудного вигодовування.
Фототерапія
Методика проведення фототерапії при неонатальній жовтяниці
Фототерапія, безумовно, є найбільш ефективним методом зниження рівня білірубіну у новонароджених з неонатальною жовтяницею [A] (Додаток 3). Своєчасна і правильно проведена фототерапія знижує потребу в замінному переливанні крові до 4% та зменшує вірогідність розвитку ускладнень неонатальної жовтяниці.
П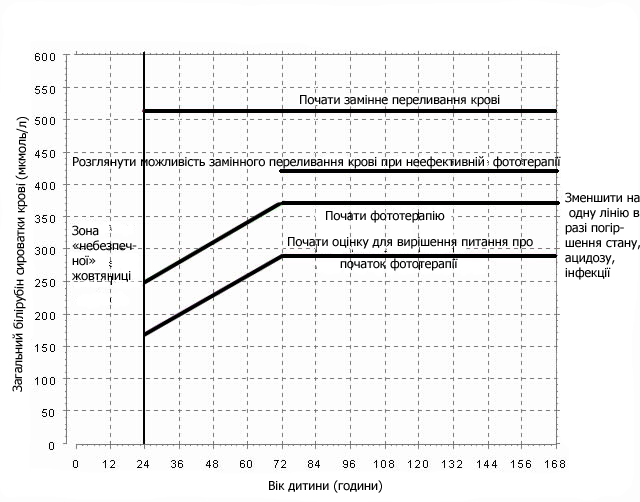 оказання
до фототерапії та замінного переливання
крові в залежності від рівня загального
білірубіну в сироватці крові
оказання
до фототерапії та замінного переливання
крові в залежності від рівня загального
білірубіну в сироватці крові
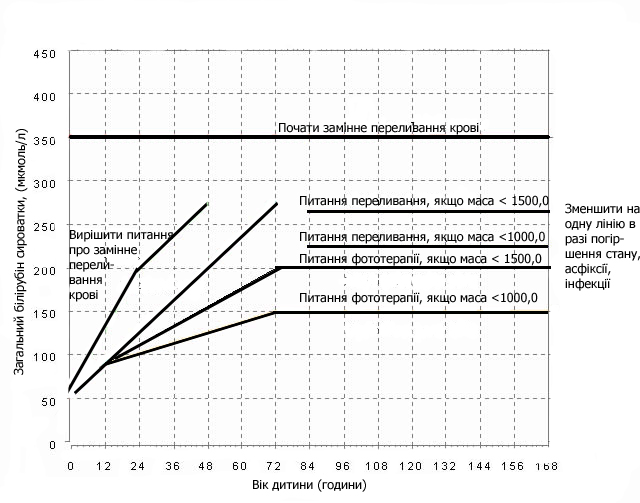
Показання до фототерапії та замінного переливання крові у новонародженої дитини з ознаками гемолітичної хвороби або в недоношеного новонародженого
Здійснення моніторингу під час фототерапії
Необхідно проводити оцінку клінічного стану новонародженого з жовтяницею не рідше 3 разів на добу. При цьому слід пам’ятати, що:
Під час фототерапії відбувається швидке зникнення білірубіну зі шкіри дитини, тому забарвлення шкіри не відтворює наявного рівня гіпербілірубінемії під час фототерапії і протягом 24 годин після її припинення
Під час фототерапії рекомендується підтримувати температуру тіла дитини в межах 36,5-37,5 С° та здійснювати її контроль кожних три години
Необхідно здійснювати контроль ваги дитини не рідше 1 разу на добу
Грудне вигодовування продовжити на вимогу без нічної перерви не рідше 8 разів на добу
Лабораторний контроль
У випадку ранньої та / або „небезпечної” жовтяниці проводити повторне визначення загального білірубіну сироватки крові через 4-6 годин після початку фототерапії, надалі – в залежності від результату ЗБС та клінічного стану дитини. В нормі фототерапія супроводжується зниженням загального білірубіну сироватки на 20-35 мкмоль/л або зниженням інтенсивності приросту нижче рівня, що вимагає замінної трансфузії протягом 4-6 годин від початку фототерапії. В протилежному випадку слід розглянути питання про неефективність фототерапії, що проводиться, та перейти до інтенсивної фототерапії або замінного переливання крові.
У випадку ускладненої „фізіологічної” жовтяниці або пролонгованої (затяжної) жовтяниці питання про повторне лабораторне обстеження вирішувати індивідуально в кожному випадку в залежності від клінічного стану дитини.
Тривалість та припинення фототерапії
Фототерапія у доношеного новонародженого припиняється у випадку отримання результату загального білірубіну сироватки крові нижче рівня, згідно віку дитини та наявності або відсутності факторів ризику
Фототерапія у недоношеного новонародженого припиняється при утриманні результату білірубіну нижче рівня, вказаного на малюнку 3 згідно віку дитини протягом як мінімум 12 годин
Проведення фототерапії у новонародженого
У випадку задовільного клінічного стану дитини фототерапію слід проводити за умов спільного перебування матері та дитини.
На сьогодні існують наступні методи проведення фототерапії:
Класична фототерапія за допомогою батареї ламп, яка є найбільш ефективною.
Волоконно-оптична фототерапія за допомогою матрацика або пелюшки
„Інтенсивна” фототерапія з використанням кількох джерел світла
„Плямиста” фототерапія з використанням галогенних джерел світла
Практичні аспекти проведення фототерапії:
Лампа для проведення фототерапії встановлюється якомога ближче до дитини (згідно інструкції виробника)
Дитина повинна бути повністю роздягнена. Немає необхідності прикривати хлопчикам калитку світлонепроникною пов’язкою.
Під час проведення фототерапії очі дитини захищають окулярами або світлонепроникною пов’язкою.
При використанні одного джерела світла доцільно міняти положення тіла дитини (бажано після кожного годування) для того, щоб опромінювалася максимальна поверхня тіла новонародженого.
Для отримання ефекту від фототерапії її слід проводити безперервно, окрім періодів годування дитини.
При вираженій гіпербілірубінемії доцільно перейти до проведення інтенсивної фототерапії з використанням принаймні 2 джерел світла: лампа фототерапії та / або фотоматрасик. В разі відсутності кількох джерел світла для збільшення поверхні опромінювання можна закрити бокові стінки ліжечка або інкубатора фольгою або білою тканиною.
Якщо під час проведення фототерапії дитина отримує інфузійну терапію або годується зцідженим грудним молоком, доцільно підвищити обсяг рідини, що вводиться, та / або молока на 10% від обсягу добової потреби або на 0,5-1,0 мл/кг/год
Під час проведення фототерапії необхідно продовжити лікування основного або супутнього захворювання
Під час проведення фототерапії необхідно звертати увагу на можливі її ускладнення для своєчасного їх усунення:
Діарея
Опіки
Дегідратація
Висипки на шкірі
Питання про проведення замінного переливання крові вирішується у випадку неефективності фототерапії, розвитку клініки гострої білірубінової енцефалопатії або у випадку наростання загального білірубіну сироватки крові до критичних рівнів.
Замінне переливання крові
Замінне переливання крові (ЗПК) показано у випадках:
Появи перших симптомів білірубінової енцефалопатії незалежно від рівня загального білірубіну сироватки крові
Неефективності фототерапії, якщо рівень білірубіну перевищує значення, вказані на малюнках 2 та 3. До прийняття рішення про ЗПК рекомендується застосовувати інтенсивну фототерапію
ЗПК проводиться, в основному, у новонароджених з гемолітичною хворобою з важким перебігом.
Прогноз та виписка
У випадку виписки дитини на 3 добу життя необхідно оглянути дитину вдома до досягнення дитиною 120 годин життя (5 діб).
При неускладненому протіканні „фізіологічної” жовтяниці, поширеності жовтяничного забарвлення шкіри не нижче пупкової лінії, хорошому клінічному стані дитини та налагодженому грудному вигодовуванні дитину може бути виписано додому під нагляд дільничного педіатра або сімейного лікаря.
При успішно проведеній фототерапії питання про виписку дитини з медичної установи може бути вирішено не раніше ніж через 24 години після завершення фототерапії та у випадку задовільного клінічного стану дитини, відсутності підвищення жовтяничного забарвлення шкіри після припинення фототерапії. Результат останнього вимірювання загального білірубіну сироватки крові (ЗБС) слід відмітити на номограмі.
Якщо фототерапія не проводилася, але на час ймовірної виписки жовтяничне забарвлення шкіри поширюється нижче пупкової лінії, слід визначити концентрацію загального білірубіну сироватки та відмітити значення на номограмі .
Якщо результат ЗБС знаходиться в зоні високого ризику, або в зоні високого проміжного ризику при наявності у дитини супутніх факторів ризику, існує висока вірогідність перевищення рівнем білірубіну в найближчі дні 95-ї перцентилі, що може вимагати лікування. В такому разі слід відкласти виписку принаймні на 24 години або перевести новонародженого в неонатологічне відділення.
Якщо результат ЗБС знаходиться в зоні низького ризику, вірогідність подальшого зростання гіпербілірубінемії мінімальна.
Якщо результат ЗБС знаходиться в зоні проміжного ризику, слід враховувати наявність супутніх факторів ризику та вирішувати питання про виписку індивідуально.
Номограма для визначення ризику розвитку значної гіпербілірубінемії (Bhutani).
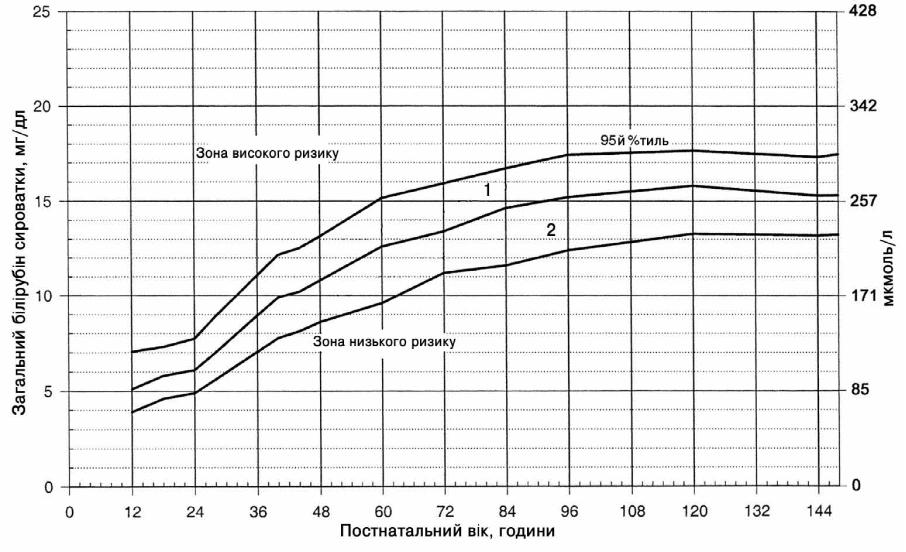
1 - зона високого проміжного ризику
2 - зона низького проміжного ризику.
До виписки дитини з медичної установи необхідно довести до матері або осіб, що доглядатимуть дитину, інформацію по догляду та контролю за станом дитини .
Після виписки з пологового стаціонару дитини з жовтяницею або при її появі після виписки:
Оцінити локалізацію жовтяниці, загальний клінічний стан дитини, адекватність вигодовування
При наявності жовтяничного забарвлення шкіри дитини лише до рівня пупкової лінії та за хорошого клінічного стану дитини слід спостерігати за дитиною вдома без обов’язкового лабораторного обстеження.
При поширенні жовтяниці на кінцівки (особливо долоні та підошви зони 4-5 за шкалою Крамера) та / або тривалому зберіганні жовтяничного забарвлення цих зон слід забезпечити направлення дитини в медичну установу.
Патогенетична класифікація неонатальних жовтяниць
Жовтяниця, що викликана підвищеним утворенням білірубіну (некон”югована гіпербілірубінемія) |
Жовтяниця, що викликана зниженою кон’югацією білірубіну (переважно некон”югована гіпербілірубінемія) |
Жовтяниця, що викликана зниженою екскрецією білірубіну (переважно з підвищеною прямою фракцією білірубіну) |
А. Гемолітичні причини
В. Негемолітичні причини
|
|
|
Ведення окремих станів:
Жовтяниця недоношених новонароджених
Якщо рівень білірубіну сироватки крові відповідає рівню, що вимагає фототерапії, необхідно продовжити фототерапію.
Якщо вік дитини менше 3 діб, необхідно оглядати дитину на предмет жовтяниці протягом 24 годин після припинення фототерапії.
Якщо жовтяниця зберігається до 3 тижнів життя або пізніше, таку жовтяницю слід лікувати як пролонговану (затяжну).
Гемолітична хвороба новонароджених (ГХН)
Причиною гемолітичної хвороби новонароджених найчастіше є несумісність за Rh-фактором або АВО (групова) крові матері та дитини, або за іншими антигенами еритроцитів.
Клінічні форми ГХН:
Жовтянична форма зустрічається найчастіше. Вона проявляється жовтяничним забарвленням шкіри та слизових.
Анемічна форма зустрічається у 10-20% новонароджених і проявляється блідістю, низьким рівнем гемоглобіну (<120 г/л) та гематокриту (< 40%) при народженні.
Набрякова форма (hydrops foetalis) є найважчим проявом захворювання та має високий відсоток летальності. Практично завжди пов’язана із несумісністю крові матері та дитини за Rh-фактором. Проявляється генералізованими набряками та анемією при народженні.
При змішаній формі об’єднуються симптоми 2 або 3 форм, описаних вище.
Обов’язкові обстеження:
Визначення групи крові дитини та її резус-належності (якщо це не було визначено раніше)
Визначення рівня загального білірубіну в сироватці крові
Визначення погодинного приросту рівня білірубіну
Визначення прямої проби Кумбса
Загальний аналіз крові з підрахунком еритроцитів, гемоглобіну, гематокриту, частини ретикулоцитів.
Критерії діагнозу
Народження дитини з генералізованими набряками та анемією (гемоглобін <120 г/л та гематокрит < 40%)
Поява жовтяничного забарвлення шкіри дитини в 1 добу після народження та позитивна проба Кумбса. Рівень загального білірубіну сироватки відповідає рівню проведення замінного переливання крові (малюнки 2 та 3)
Поява блідого забарвлення шкіри в 1 добу та лабораторне підтвердження анемії (гемоглобін <135 г/л та гематокрит < 40%), а також підвищення рівня ретикулоцитів
Лікування
Як мінімум 50% новонароджених з групи ризику по розвитку гемолітичної хвороби не мають клінічних проявів даної патології після народження і не потребують терапії.
У дітей з клінічними проявами гемолітичної хвороби новонароджених основними цілями терапії є наступні:
Попередження розвитку ураження центральної нервової системи внаслідок токсичного впливу білірубіну
Попередження розвитку важкої гемолітичної анемії .
Найчастішим проявом гемолітичної хвороби новонароджених є жовтянична форма, при якій стартовим методом лікування є фототерапія. При неефективності фототерапії з урахуванням динаміки показників погодинного приросту рівня білірубіну необхідно розглянути питання про проведення замінної трансфузії.
Показання до замінного переливання крові в доношених новонароджених з ГХН
Фактори |
Показники |
Рівень загального білірубіну в пуповинній крові |
> 80 мкмоль/л * |
Погодинний приріст білірубіну (за умови фототерапії, що проводиться): - несумісність за Rh-фактором - несумісність за системою АВО |
≥ 7 мкмоль/л ≥ 10 мкмоль/л |
Рівень білірубіну відповідно малюнку 3 |
|
Анемія на першу добу (незалежно від рівня білірубіну) |
Нb 100 г/л**, Ht<35%* |
Співвідношення рівнів загального білірубіну сироватки (мкмоль/л) та альбуміну (г/л)*** в залежності від ваги дитини: < 1250.0 грам 1250,0-1499,0 грам 1500,0-1999,0 грам 2000,0-2500,0 грам > 2500,0 грам |
Білірубін (мкмоль/л) = Альбумін (г/л) 6,8 8,8 10,2 11,6 12,2 |
* Ці лабораторні показники є також показанням до замінного переливання крові в недоношених новонароджених
** Зниження рівня гемоглобіну 100 г/л в першу добу є показаннями до замінного переливання крові незважаючи на рівень білірубіну
*** Співвідношення рівнів загального білірубіну сироватки (мкмоль/л) та альбуміну (г/л) визначається у випадках, коли проводилося визначення рівня альбуміну.
Матеріали для самоконтролю
Тести
1.Гіпербілірубінемія, обумовлена підвищенням переважно рівня прямого білірубіну, характерна для:
А.Кон`югаційної жовтяниці
Б.Гемолітичної хвороби новонароджених
В.Спадкової гемолітичної анемії
Г.Атрезії жовчовивідних шляхів
2.Хлопчик 2 днів. Народився від 3 вагітності. Перші дві вагітності закінчилися викиднем. Стан дитини важкий. Виражена жовтушність шкірних покривів, гепатоспленомегалія. У матері 0(1) група крові,резус-негативний. Загальний білірубін 215 мкмоль/л, непрямий-60 мкмоль/л, прямий-155мкмоль/л. Ваш попередній діагноз?
А.Гемолітична хвороба новонародженого за резус-чинником
Б. Гемолітична хвороба новонародженого за АВО системою
В.Внутрішньоутробне інфікування,гепатит
Г.Фізіологічна жовтяниця
3. У доношеної новонародженої дитини на 3 добу з’явилася жовтяниця, стан дитини задовільний. Печінка не збільшена. Білірубін загальний 147,8 мкмоль/л(непрямий 132,7 мкмоль/л). Встановіть діагноз:
А.Гемолітична хвороба новонародженого
Б.Фізіологічна гіпербілірубінемія
В.Спадкова жовтяниця
Г.Внутрішньоутробна інфекція
4.Фізіологічна гіпербілірубінемія пов’язана з:
А. Великою кількістю фетального гемоглобіну
Б. Низька активність глюкозо-6-фосфатдегідрогенази
В. Низька активність глюкоронілтрансферази
Г. Порушенням прохідності жовчовивідних шляхів
5. Доношеному новонародженому 12 днів при патронажному огляді лікар відмічає в’ялість дитини. Недостатній приріст маси тіла, жовтяницю. Визначено рівень непрямого білірубіну-256 мкмоль/л. Лікар запідозрив білірубінову енцефалопатію із загрозою жовтяниці. Тактика лікаря?
А. Фототерапія
Б. Корекція годування дитини
В. Госпіталізація в відділення патології новонароджених
Г. Динамічний нагляд
6. Новонароджений,14 днів, від перших ускладнених пологів. У матері під-час вагітності відмічалась жовтяниця, виявлений HbsAg, антиHBs IgG. Загальний стан дитини важкий. Загальний білірубін – 156 мкмоль/л (прямий-112мкмоль/л). АЛТ-3,2 мкмоль/л, протромбіновий індекс - 40%. Випорожнення ахолічні, сеча темна. Діагноз?
А. Вірусний гепатит А
Б. Вірусний вроджений гепатит В
В. Кон’югаційна жовтяниця
Г. Гемолітична хвороба новонароджених
7. Дитина народилася від перших пологів, 39 тижнів. Безводний період 14 годин, вага при народженні 3550 г. Через 18 годин з’явилася жовтяниця. Рівень білірубіну 120 мкмоль/л. Перинатальних ускладнень не було. Що з переліченого найменш вірогідне?
А. Фізіологічна жовтяниця
Б. Гемолітична хвороба новонароджених
В. Сепсис
Г. Вроджена гемолітична анемія
8. Дівчинка від ІІІ вагітності, доношена, народилась з жовтяничним забарвленням шкіри та слизових оболонок. Навколоплідні води жовто–зеленого кольору. Запідозрено гемолітичну хворобу. Що найбільш ймовірно підтвердить діагноз?
рівень Er та Hb у пуповинній крові
акушерський анамнез матері
група крові та Rh матері і дитини
рівень білірубіну у пуповинній крові
погодинний приріст білірубіну
9. Дитина народилась доношеною, з масою 3500г, оцінка за Апгар 8 - 9 балів. У жінки І необтяжена вагітність. Мати 0 (І) Rh (-), батько – А (ІІ) Rh (+), дитина 0 (І) Rh (+). Який метод профілактики Rh – конфлікту треба призначити породіллі?
ентеросорбенти
не потребує профілактики
вітаміни
антигістамінні препарати
анти Rh - імуноглобулін
10. Дитина від ІІ вагітності, пологи в строк у жінки з 0 (І) групою крові, Rh(-). З перших днів життя у дитини мала місце жовтяниця, непрямий білірубін 328 ммоль/л. На 3 добу з’явились зригування, погане смоктання. Печінка та селезінка збільшені. Er 4,0•1012/л та Hb 140г/л. Який найбільш ймовірний діагноз?
фетальний гепатит
фізіологічна жовтяниця
гемолітична хвороба новонароджених
кон’югаційна жовтяниця
атрезія жовчних шляхів
11.Пологи завершились народженням доношеної дівчинки. Об’єктивно: дитина млява, шкіра бліда, дещо іктерична. Набряків немає. Живіт м’який, печінка та селезінка збільшені. У матері група крові А (ІІ), Rh (-), у дитини А (ІІ), Rh (+). Яку патологію можна припустити?
порушення мозкового кровообігу
гемолітична хвороба
фізіологічна жовтяниця
фетальний гепатит
внутрішньочерепна мозкова травма
12.У доношеної дитини з 3 по 10 добу життя відмічалась жовтяниця. Загальний стан задовільний. Максимальний рівень білірубіну в крові у цей період 102 мкмол/л, з них 8,2 мкмоль/л за рахунок прямого. Розвиток якого стану найбільш ймовірний у даної дитини?
атрезія жовчновивідних шляхів
фізіологічна жовтяниця
гемолітична хвороба
спадкова гемолітична анемія
фетальний гепатит
13.Доношений новонароджений від І вагітності та пологів. Мати 0 (І) Rh (+), дитина А (ІІ) Rh (+). Жовтяниця з 2 доби життя, швидко прогресує. Білірубін крові на 3 добу життя – 250 мкмоль/л, непрямий 240 мкмоль/л. Пряма проба Кумбса слабо позитивна, Нt 0,55. Найбільш ймовірний діагноз?
фізіологічна жовтяниця
жовтяниця від грудного молока
кон’югаційна жовтяниця
фетальний гепатит
АВО-конфлікт
14.У новонародженої дитини діагностована фізіологічна жовтяниця. Для цього стану характерно:
поява жовтого забарвлення на 2-3 добу життя
поява жовтяниця протягом 1 доби життя
тривалість жовтяниці більше 10 діб
повторне зростання інтенсивності жовтяниці
знебарвлені випорожнення
15. Новонароджений від нормальної вагітності і пологів. На 12 добу життя виражена жовтяниця шкіри, гепатоспленомегалія відсутня. Дитина активна. Er 4,8•1012/л та Hb 140г/л, Нt 0,45. Група крові матері В(ІІІ) Rh (+), дитини В(ІІІ) Rh (+). Білірубін крові 130 мкмоль/л, непрямий 100 мкмоль/л. Діагноз?
фізіологічна жовтяниця
жовтяниця через АВО-конфлікт
кон’югаційна жовтяниця
синдром холестазу
фетальний гепатит
16.Дитина народилась від ІІ вагітності, ІІ термінових пологів від матері, яка має А (ІІ) Rh (-) кров. Група крові дитини 0(І) Rh (+). Рівень непрямого білірубіну у пуповинній крові складав 45 мкмоль/л. Через 3 години у сироватці крові непрямий білірубін 105 мкмоль/л. Що слід призначити у даний момент?
інфузійну терапію
фототерапію
антибіотик
ентеросорбенти
замінне переливання крові
17. Роды завершились живой, доношенной девочкой, без асфикции.Объективно: ребенок вялый, кожа бледная, слегка желтоватая. Отеков нет. Живот мягкий, печень и селезенка увеличены. Исследования крови на резус принадлежность показали, что у матери группа крови - А[II], Rh -, у ребенка - А[II], Rh +. Какую патологию
новорожденного можно предположить?
A Гемолитическая болезнь новорожденного
B Нарушение мозгового кровообращения
C Аномалии развития паренхиматозных органов
D Физиологическая желтуха
E Внутричерепная мозговая травма
18.У дитини з вірусним гепатитом спостерігається тривала жовтяниця, печінка + 1,0 см, край її щільнуватий, свербіж шкіри. В крові: загальний білірубін - 180 мкмоль/л, прямий -150 мкмоль/л, непрямий - 30 мкмоль/л. АлАт - 1,2 ммоль/чхл . Лужна фосфатаза значно підвищена. Який синдром переважає?
A Холестатичний
B Мезенхімальний
C Цитолітичний
D Алергічний
E Гемоліз еритроцитів
19.Вагітна Р., 26 років, надійшла до пологового будинку в потужному періоді. Дана вагітність друга, перша закінчилась передчасним пологами мертвого плоду. Через 30 хвилин від початку потуг народилась жива дівчинка масою 3600 г, крик з’явився відразу, шкіра блідна, трохи жовтушна, визначається збільшення печінки та селезінки. Послід відшарувався та виділився через 15 хвилин, маса плаценти - 800 г. У матері - резус-негативний тип крові 0(1) групи, у дитини - 0(1) група, резус-позитивний. В крові дитини білірубін складає 64 мкмоль\л, гемоглобін 160 г\л. Який з діагнозів найбільш імовірний?
A *Гемолітична хвороба новонародженого, жовтушно-анемічна форма
B Внутрішньочерепна пологова травма новонародженого
C Асфіксія новонародженого важкого ступеню
D Пологова пухлина
E Внутрішньоутробне інфікування
20. У детини на 5-й день життя в крові рівень білірубіна 280 ммоль/л, із них прямий 90 ммоль/л. Із перекислених заключень не відповідає показникам:
*Цитомегаловірусна інфекція
Вірусний гепатит В.
Синдром згущення жовчі
Гемоліз на фоні дефіциту глюкозо-6-фосфат-дегидрогенази
Задачі.
Задача №1
Дитині 1 міс. Народилась в строк від жінки з вагітністю і пологами без ускладнень, з масою 3200,0. Вигодовування грудне, по вимозі; маса – 4200, сон задовільний. Шкіра при огляді дільничним педіатром день здорової дитини інтенсивно істерична, ІІ ст.. Зі слів мами жовтяниця з’явилась ще в пологовому будинку, на 3 добу від народження і поступово наростала після виписки додому на 5 добу.
Пальпація живота – м’який, доступний пальпації, печінка + 1,5 см, селезінка не палькується. Стілець жовтого кольору, сеча – прозора.
Попередній діагноз.
План обстеження
План лікування
Диференційний діагноз
Тактика лікаря
Задача №2
Новонароджена дитини, 28 діб, виписана додому на 6 добу. Народилась дитина від жінки, під час вагітності у якої відмічався токсикоз І половини. Маса при народженні 3000,0 на штучному вигодовуванні з перших днів життя. Смокче активно, але вагу набирає повільно, маса тіла 3200,0.
Мама звернулась в поліклініку зі скаргами, що періодичні зригування з моменту народження перейшли на часту блювоту «фонтаном», майже після кожного годування. Звертає на себе жовтяниця яскрава ІІІ ст. з бронзовим відтінком, яка поступово прогресувала з моменту народження. Відмічається млявість, гіподинамія, гіпотонія, живіт збільшений в об’ємі, печінка + 2 см з-під краю реберної дуги.
Ендоскопія шлунку: гіпертрофія пілоричних складок,пролабування в просвіт шлунку,не відкриття пілорусу.
Попередній діагноз.
План обстеження
Тактика лікаря
Диференційна діагностика
Механізм розвитку жовтяничного синдрому при пілоростенозу
Задача №3
Дитині 1 міс. Мама звернулася до дільничного лікаря зі скаргами на підсилення жовтушності шкіри, склер, зниження апетиту, в’ялість. На штучному вигодовуванні маса 3600,0 при народженні 3200,0. Відмічається зниження тонусу, тургору, еластичності, в’яле смоктання.
Дитина від ІІІ вагітності у жінки з групою крові О(І), Ph (-); в анамнезі 2 штучних переривань вагітності. Жовтушність шкіри з’явилась з перших днів життя, поступово підсилювалась, з приводу чого знаходилась на лікуванні у відділенні патології новонароджених. Однократно проводилось ЗПК, жовтяниця зменшилась і дитина у задовільному стані виписана додому на 10 добу. В поліклініці проведені пара клінічні обстеження : Нв – 104 г/л, Е- 3,2*1012/л, к.п. – 0,8, Л – 5,7*1012/л, п – 4, с – 43, е – 4, л – 46, м – 3, ШОЕ – 5 мм/год. Білірубін крові – загальний 249 мкмоль/л, прямий - 241 мкмоль/л, непрямий – 8 мкмоль/л.
Попередній діагноз.
Диференційна діагностика
Головний синдром для проведення діагнозу.
План обстеження.
Інтерпретація параклінічних обстежень.
Задача №4
Дитині 1 міс 10 діб. Огляд дільничим педіатром на дому. Дитина біля грудей, смокче в’яло, молока достатньо, не зригує. Вага при народженні 4200,0 теперішня 4600,0. Мама скаржиться на появу жовтушного забарвлення шкіри, яке наростало поступово до інтенсивного кольору, типу «орхи» шкіри, а також слизових. При огляді знижений тонус, спастичність, тургір, рухова активність. Язик великий виступає з рота, широке перенісся, коротка шия. Живіт збільшений, м’який. Печінка + 3 см. З анамнезу – мама страждає на хворобу щитовидної залози.
Попередній діагноз.
План обстеження
Тактика дільничного лікаря.
Диференційний діагноз.
Механізм розвитку жовтяничного сидрому при даній патології.
Задача №5
Дівчинка 6 міс. На прийомі у дільничного лікаря скарги (зі слів мами) на періодично виникаючу збудливість, частий невмотивований плач, неспокійний поверхневий сон, поганий апетит, зригування. Вага при народженні 2800,0 зріст 54 см., теперішня вага 5000,0.
При огляді: колір шкіри блідий, виражений флексор ний тонус у руках в поєднанні з підвищенням систензорним тонусом у ногах, посилення спонтанної рухової активності; пожвавлення безумовних рефлексів; тремор кінцівок і підборіддя.
З анамнезу - вагітність доношена, але ускладнена (анемія, токсикоз І і ІІ половини, гіпоксія плода) Проведені амбулаторно пара клінічні обстеження: ан. крові - Нв – 120 г/л, Е- 3,8*1012/л, к.п. – 0,8, Л – 7*109/л, п – 2, е – 2, л – 61, м – 8, ШОЕ – 6 мм/год.
Нейросонографія головного мозку: шлуночкова система мозку не змінена. Бічні шлуночки не розширені, правий – 1,6 мм, лівий 1,6 мм. МПЩ – зімкнута, ППП – 2,1 мм. Суарахноїдальний простір не розширений. Пульсація судин мозку підвищена. Паренхіма ущільнена. Субепендимальні кістки справа – 2 мм.
І.Попередній діагноз.
ІІ.Тактика лікаря
ІІІ. План лікування.
ІV.Диференційний діагноз.
V.Прогноз.
Задача №6
Новонароджений у віці 3 діб. Жовтушність з'явилася на другу добу після народження, дитина млява, апатичний. Пологи І, дитина народилася з вагою 3500г, гестаційний вік 40 тижнів, після народження закричала відразу, до грудей приклали в кінці першої доби життя. Група крові матері 0 (I), резус - позитивна. Група крові дитини А (II), резус - позитивна. Об'єктивно: стан дитини тяжкий, шкіра і склери інтенсивно жовтяничного кольору, тонус м'язів різко знижений, рефлекси Бабкіна, Моро, Робінсона невикликаються, рефлекс Переса пригнічений. Рефлекси ссання і ковтання різко знижені, в зв'язку з чим дитина вигодовується через зонд. Температура тіла нормальна. Перкуторно над легенями - легеневий звук, аускультативно - дихання з жорстким відтінком, хрипів немає, ЧД - 40 за хв. Пульс ритмічні, 140 ударів на хв, тони серця чисті. Живіт м'який, при пальпації безболісний. Печінка виступає на 2 см з-під краю реберної дуги, селезінка - на 1 см. У дитини періодично з'являється симптом "сонця". Загальний аналіз крові: Нb - 126 г / л, еритроцити - 5,0 Т / л, лейкоцити - 13,5 Г / л, п - 23%, с - 59%, е - 1%, лімфоцити - 17%, моноцити -10%, ШОЕ - 3 мм / год Загальний білірубін - 530 мкм / л, прямий - 3,1 мкм / л, Непрямий -526,9 мкМ / л. Загальний аналіз сечі: колір коричневий, прозора, щільність - 1004, реакція слабокисла, сліди білка, епітелій плоский 8-10 у полі зору, лейкоцити -3-5 в полі зору, формені елементи пофарбовані в жовтий колір. Копрограма: колір темно-зелений, лейкоцити - 1-2 в полі зору, мікрофлора звичайна.
Дайте відповіді на питання:
1. Обгрунтування діагнозу.
2. Диференціна діагностика
3. Інтерпретація лабораторного обстеження.
4. Лікування невідкладна допомога
5. Ускладнення даного захворювання.
Задача №7
Н овонароджений,
другий день життя. Інтенсивна
ектеричність з'явилася на кінець першого
дня життя. З
анамнезу відомо, що дитина від ІІ
вагітності та пологів. Маса
при народженні 4100г, довжина 54 см.
Об'єктивно: загальний стан дитини
середньої тяжкості. Шкіра
чиста, жовтого кольору, відзначається
ектеричність склер. Тонус
м'язів і температура тіла нормальні. Велике
тім’ячко не напружене, на рівні кісток
черепа, розмірами 3х3 см. Рефлекси ковтання
і ссання виражені, рефлекси Бабкіна,
Бабинського, Робінсона і Моро
викликаються. Перкуторно
над легенями легеневий звук, при
аускультації вислуховується пуерільне
дихання, ЧД 42 в хв, пульс ритмічний 146 в
хв, тони серця чисті. Живіт
м'який, при пальпації безболісний. Печінка
виступає на 3 см з-під реберної дуги,
селезінка - на 1 см. пупковий залишок у
скобці підсихає. Група
крові матері - 0 (І), резус-негативна,
дитини - 0 (І), резус-позитивна. Загальний
аналіз крові: Нb - 124 г / л, еритроцити -
4,0 Т / л, лейкоцити - 16,5 Г / л, п - 6%, с - 38%, е.
- 2%, лімфоцити - 45%, моноцити -
9%, ШОЕ - 4 мм / ч. Аналіз
сечі: питома щільність 1005, реакція
слабокисла, білок - сліди, глюкоза - не
виявлена, лейкоцити - 1-2 в полі зору,
еритроцитів немає.
Копрограма:
консистенція кашкоподібна, колір
коричневий, лейкоцити 2-3 в полі
зору. Білірубін
загальний 440 мкМ / л, прямий - 15,0, непрямий
- 425,0 мкМ / л. Загальний
білок крові: 68,3 г / л.
Дайте
відповіді на питання:
1. Обґрунтування
діагнозу.
овонароджений,
другий день життя. Інтенсивна
ектеричність з'явилася на кінець першого
дня життя. З
анамнезу відомо, що дитина від ІІ
вагітності та пологів. Маса
при народженні 4100г, довжина 54 см.
Об'єктивно: загальний стан дитини
середньої тяжкості. Шкіра
чиста, жовтого кольору, відзначається
ектеричність склер. Тонус
м'язів і температура тіла нормальні. Велике
тім’ячко не напружене, на рівні кісток
черепа, розмірами 3х3 см. Рефлекси ковтання
і ссання виражені, рефлекси Бабкіна,
Бабинського, Робінсона і Моро
викликаються. Перкуторно
над легенями легеневий звук, при
аускультації вислуховується пуерільне
дихання, ЧД 42 в хв, пульс ритмічний 146 в
хв, тони серця чисті. Живіт
м'який, при пальпації безболісний. Печінка
виступає на 3 см з-під реберної дуги,
селезінка - на 1 см. пупковий залишок у
скобці підсихає. Група
крові матері - 0 (І), резус-негативна,
дитини - 0 (І), резус-позитивна. Загальний
аналіз крові: Нb - 124 г / л, еритроцити -
4,0 Т / л, лейкоцити - 16,5 Г / л, п - 6%, с - 38%, е.
- 2%, лімфоцити - 45%, моноцити -
9%, ШОЕ - 4 мм / ч. Аналіз
сечі: питома щільність 1005, реакція
слабокисла, білок - сліди, глюкоза - не
виявлена, лейкоцити - 1-2 в полі зору,
еритроцитів немає.
Копрограма:
консистенція кашкоподібна, колір
коричневий, лейкоцити 2-3 в полі
зору. Білірубін
загальний 440 мкМ / л, прямий - 15,0, непрямий
- 425,0 мкМ / л. Загальний
білок крові: 68,3 г / л.
Дайте
відповіді на питання:
1. Обґрунтування
діагнозу.
2. Диференційна діагностика 3. Принципи лікування.
4. Інтерпретація лабораторних показників
5. Можливі ускладнення.
Задача №8
Дитина В. Від І вагітності, термінових пологів, вагою 3600. Через 8 годин після народження появилась жовтяниця. У матері 0(І) група резус позитивний тип крові, у дитини - В(ІІІ) група, резус позитивний тип крові. При обстеженні білірубіну крові: загальний – 52,3 мкмоль/л, прямий – 0, непрямий – 52,6 мкмоль/л. Через 1 годину: загальний білірубін – 61,3мкмоль/л, прямий – 0, непрямий -61,3 мкмоль/л.
1. Обґрунтувати діагноз.
2. Провести диференційний діагноз.
3. План лікування.
4. Скласти вимогу на станцію переливання крові.
5. Інтерпретація лабораторних аналізів
Найбільш часті форми жовтяниць у новонароджених.
Симптоми |
Фізіологічна жовтяниця |
Гемолітична хвороба новонароджених |
Гемолітична жовтяниця Мінковського-Шоффара |
Вроджені дефекти розвитку |
Жовтяниця при сепсисі |
Інфекційний гепатит |
Вроджений токсоплазмоз |
Вроджений сифіліс |
Жовтяниця (початок) |
2-3-і доби, максимум-4-5-е, у недоношених 7-а доба |
З народження і 1-2-ту добу життя, максимум 3-4 добу |
Проявляється рідко, жовтяниця може бути з перших днів , часом слабшає, але не зникає |
З перших днів повільно прогресує |
Проявляється пізніше на тлі основного захворювання |
Початок різному, частіше пізніше 2-3-х діб або 1-3-го тижня |
З 1-2 доби |
За 3-7 дні на фоні інших ознак сифілісу
|
Загальний стан |
Не порушено |
не порушуючи при легких формах, при важких - страждає, швидко погіршується |
При легких формах не порушено, при важких порушено |
Прогресивно погіршується |
Страждає, прогресивно погіршується |
Помітно порушується |
Помітно страждає |
Порушено
|
Білірубін крові |
Підвищений, непрямий, погодинний приріст не перевищує 0,19 мг |
Підвищений, непрямий, погодинний приріст перевищує 0,2 і більше мг на добу |
Підвищений, непрямий, залежить від ступеня гемолізу |
Підвищений прямий і непрямий |
Незначно підвищений, прямий і непрямий |
Підвищено, переважає прямий білірубін |
Підвищений непрямий і прямий |
Невеликий, підвищений прямий і непрямий
|
Анемія |
Немає |
Наростає і залежить від важкості хвороби з ерітробластозом |
Помірна або значна, ретікулоцітоз, мікроглобулія |
Наростає пізніше лейкопенія, відносний нейтрофільоз |
Повільно наростає, нейтрофільоз зі зрушенням вліво |
Спочатку немає розвитку пізніше |
Рідко при легких формах, при важких - з явищами ерітробластоза |
є
|
Осмотическая стойкость эритроцитов |
У межах норми |
У межах норми |
Знижена |
У межах норми |
У межах норми |
У межах норми або підвищена |
У межах норми |
У межах норми |
Збільшення печінки |
Немає |
Збільшена |
Збільшена |
Збільшена, щільна |
Збільшена |
Збільшена |
Збільшена |
Збільшена, щільна |
Збільшення селезенки |
Немає |
Збільшена |
Збільшена |
Збільшена пізніше |
Збільшена |
Інколи злегка збільшується |
Збільшена |
Збільшена |
Геморагічний висип на шкірі |
Немає |
Може з'явиться на 3-5 добу |
Може бути |
Проявляється пізніше при розвитку цирозу |
У період інтоксикації |
Може бути |
Може бути |
Немає |
Сеча |
Забарвлена нормально, реакція на білірубін негативна |
Інтенсивно пофарбована, реакція Гмеліна позитивна |
Інтенсивно пофарбована, реакція Гмеліна негативна |
Інтенсивно пофарбована, результат реакції Гмеліна позитивний |
реакція Гмеліна слабо позитивна |
Інтенсивно пофарбована |
Забарвлена нормально |
Забарвлена нормально |
Серологічні дослідження |
Ні |
Резус або АВО несумісність |
Ні |
Ні |
Ні |
Ні |
Позитивні РСК і з барвником Сербіна-Фельдмана |
Позитивна реакція Вассермана |
|
ЗАТВЕРДЖЕНО наказ МОЗ України від _04.04.2005_ № _152__ |
Протокол
медичного догляду за здоровою новонародженою дитиною
Вступ
Сучасні принципи перинатальної допомоги базуються на концепції ВООЗ щодо фізіологічного ведення вагітності, пологів та фізіологічного догляду за дитиною з обмеженням медичних втручань без належних показань.
Протокол медичного догляду за здоровою новонародженою дитиною, розроблений з метою покращання стану здоров’я дітей, застосування сучасних ефективних технологій фізіологічного догляду за новонародженим, практичної допомоги медичному персоналу щодо їх здійснення.
Протокол базується на основних принципах науково-доказової медицини. Він включає в себе інтеграцію нових знань в практику і процес прийняття рішень з оцінкою потенційного ризику, ефективності та обґрунтованості медичних втручань для новонародженого.
Розробка технологій протоколу базується на використанні систематичних оглядів, рандомізованих контрольованих досліджень(РКД) бібліотеки Кокрана з оцінкою їх важливості і ступеня достовірності.
Характеристика досліджень, що лягли в основу клінічних рекомендацій (шкала рівнів доказовості).
А – систематичний огляд рандомізованих контрольованих досліджень та/або/ високоякісний мета-аналіз ;
В – високоякісний систематичний огляд когортних досліджень або досліджень „випадок-контроль”, високоякісне когортне дослідження або дослідження „випадок-контроль” , РКД ;
С – когортне дослідження або дослідження „випадок-контроль” без рандомізації, РКД з низькою вірогідністю виникнення систематичних похибок;
D – описування серії випадків або неконтрольоване дослідження, або думка експертів;
При здійсненні догляду за новонародженим використовуються методики та технології усіх рівнів з обов’язковим урахуванням дотримання вимоги поінформованої згоди матері.

 50
50