
Симптоматологія синдромів артеріальної гіпертензії, коронарної недостатності. Синдром артеріальної гіпертензії (АГ) – симптомокомплекс, основним проявом якого є підвищення артеріального тиску – систолічного (САТ) і/або діастолічного (ДАТ). За рекомендаціями ВООЗ підвищеним вважається САТ, що дорівнює або перевищує 140 мм рт.ст., ДАТ – 90 мм рт.ст. За етіологією АГ поділяється на первинну (гіпертонічну хворобу) та вторинну (симптоматичну) артеріальну гіпертензію.
Гіпертонічна хвороба (ессенціальна) – це захворювання, при якому підвищення АТ виникає за відсутності очевидної причини. Симптоматична АГ – це стан за якого причина підвищення АТ може бути встановлена.
Правила вимірювання АТ
вимірювання АТ необхідно проводити у стані спокою, не менше 2 разів з інтервалом 2-3 хвилини
тиск вимірюють на обох руках як в горизонтальному так і в вертикальному (сидячи) положенні
до уваги беруться більш високі значення АТ, які точніше відповідають внутріартеріальному АТ
Найбільш інформативним методом дослідження АТ є добовий моніторінг АТ, за допомогою якого можна виключити гіпертензію “білого халата”, провести диференційну діагностику між симптоматичними артеріальними гіпертензіями
Рівень артеріального тиску визначається співвідношенням між серцевим хвилинним викидом крові і периферійним опором судин. Серцевий викид крові залежить від скоротливої здатності лівого шлуночка, а периферійний опір – за рахунок тонусу мілких судин.
Класифікація АГ за рівнем артеріального тиску
категорії |
САТ, мм рт. ст. |
ДАТ, мм рт.ст. |
нормотензія |
||
оптимальний |
<120 |
<80 |
нормальний |
<130 |
<85 |
висок.нормальн. |
130-139 |
85-89 |
гіпертензія |
||
І ступ. (м'яка АГ) |
140-159 |
90-99 |
ІІ ступ. (помірна) |
160-179 |
100-109 |
ІІІ ступ. (тяжка) |
≥180 |
≥110 |
Ізольована САГ |
≥140 |
≤90 |
Скарги хворих з синдромом артеріальної гіпертензії
Церебральні: головний біль (переважно потиличної ділянки), головокружіння, шум у вухах, шум у голові, миготіння “мушок” перед очима, роздратованість (виникають через порушення тонусу судин – то розширенням то спазмуванням їх, в наслідок цього порушується мозковий кровотік. А також через подразнення рецепторів судин головного мозку підвищеним АТ).
Кардіальні: біль або дискомфорт у ділянці серця, серцебиття, інколи перебої у роботі серця (пов'язані з невідповідністю між коронарним кровотоком і потребою міокарда у кисні, оскільки серце працює у підвищеному режимі)
Загальні: кволість, зниження працездатності, порушення сну
Для встановлення стадії артеріальної гіпертензії (як гіпертонічної хвороби, так і симптоматичної АГ) застосовується класифікація за ураженням органів - мішеней Існує 3 стадії артеріальної гіпертензії
Класифікація АГ за ураженням органів-мішеней
Стадія І: Об'єктивні ознаки ушкоджень органів-мішеней відсутні
Стадія ІІ: Є об'єктивні ознаки ушкодження органів-мішеней без клінічних ознак порушення їх функції
Серце - гіпертрофія лівого шлуночка (за даними ЕКГ, ЕхоКГ, рентгенографії),
Очне дно - генералізоване звуження артерій сітківки,
Нирки - мікроальбумінурія чи протеінурія та/або незначне збільшення креатиніну в плазмі (у чоловіків 115-133 мкмоль/л або 1,3-1,5 мг/дл, у жінок 107-124 мкмоль/л або 1,2-1,4 мг/дл).
Стадія ІІІ - наявність об'єктивних ознак ушкодження органів-мішеней із клінічними проявами порушення їх функції (стадія ускладнень)
Серце – інфаркт міокарда, серцева недостатність ІІ-ІІІ ст.
Мозок - інсульт, транзиторна ішемічна атака, гостра гіпертензивна енцефалопатія, хронічна гіпертензивна енцефалопатія ІІІ стадії, судинна деменція
Очне дно - крововиливи та ексудати в сітківці з набряком диску зорового нерва або без нього
Нирки - концентрація креатиніну в плазмі у чоловіків >133 мкмоль/л або >1,5 мг/дл, у жінок >124 мкмоль/л або 1,4 мг/дл
Судини – розшарування аорти
Клініка гіпертонічної хвороби
І стадія – характеризується непостійним підвищенням АТ, яке супроводжується церебральними, кардіальними та загальними скаргами. Об'єктивні ознаки крім підвищення АТ відсутні.
ІІ стадія – характеризується стабільно підвищеним АТ і скаргами, які тривалі і мають тенденцію до повторювання та прогресування. Є присутність об'єктивних ознак ураження органів-мішеней (серцевий поштовх – сильний, резистентний, високий; ліва межа серця зміщена назовні за рахунок гипертрофії лівого шлуночка, ослаблення І тону та акцент ІІ тону на аорті; ЕКГ та УЗД ознаки гіпертрофії лівого шлуночка), поява гіпертонічних кризів. Достатньо виявити ознаки ураження хоча б одного органа-мішені, причому незалежно від величини АТ.
ІІІ стадія – характеризується високим та стійким підвищенням АТ і об'єктивними ознаками ускладнень з боку органів-мішеней, частими гіпертензивними кризами
Гіпертензивний криз (ГК) – це раптове підвищення САТ та ДАТ вище індивідуально звичайних цифр у хворих на гіпертонічну хворобу або симптоматичну АГ, що супроводжується вираженими об'єктивними змінами в органах-мішенях.
Виділяють 2 типи гіпертензивних кризів за клінікою розвитку: адреналовий криз (І тип) і норадреналовий (ІІ тип)
І тип (адреналовий) ГК
Виникає частіше в І-ІІ стадіях гіпертонічної хвороби
Характеризується швидким початком (кілька годин)
Переважне підвищення систолічного АТ
Виражені вегетативні порушення (головний біль, тремтіння тіла, серцебиття, відчуття приплавів, жару, збільшення частоти сечовиділення)
Під час огляду визначається гіперемія обличчя
Триває кілька хвилин або годин, незавжди закінчується грубими ускладненнями з боку органів-мішеней
ІІ тип (норадреналовий) КГ
Виникає на пізніх стадіях гіпертонічної хвороби
Характеризується повільним розвитком (десятки годин, діб)
Переважне підвищення діастолічного АТ
Триває до доби
Часто супроводжується ускладненнями з боку органів-мішеней – порушенням зору, онімінням кінцівок, нудотою, блюванням (симптоми набряку мозку), порушенням координації рухів, прогресуванням серцевої недостатності, набряком легень, інфарктом міокарду, порушенням ритму серця
Вторинні (симптоматичні) артеріальні гіпертензії
Нефрогенні
-реноваскулярні (стеноз ниркової артерії)
-паренхіматозне ураження нирок (пієлонефрит, гломерулонефрит, нефросклероз)
-ураження нирок за туберкульозу, пухлин, сепсису, дифузних захворювань сполучної тканини
-за вроджених аномалий нирок
-за діабетичних нефропатій, амілоідозу, гломерулосклерозу
Ендокринні АГ
дифузний токсичний зоб (Базедова хвороба)
феохромоцитома
первинний альдостеронізм
синдром Іценко-Кушинга
акромегалія
Гемодинамічні (кардіоваскулярні) АГ
Коарктація аорти
Атеросклероз аорти і крупних судин
Повна атріовентрикулярна блокада
Недостатність аортального клапана
Мітральна недостатність та інші
Нейрогенні АГ
Травми черепа
Запальні захворювання ЦНС
Пухлини мозку
Екзогенні АГ
Медикаментозні (застосування ГКС, протизаплідних препаратів)
Аліментарні (тирамін)
Верифікація діагнозу
Для встановлення діагнозу гіпертонічної хвороби, необхідно перш за все виключити симптоматичні артеріальні гіпертензії
Раптове, стійке і часто рефрактерне до гіпотензивної терапії підвищення АТ свідчить про наявність вторинної АГ
Вперше виявлене підвищення АТ у молодому (до 30) і старше 60 років підвищення АТ більш характерне для симптоматичної АГ
Діагностичні ознаки гіпертонічної хвороби, симптоматичних артеріальних гіпертензії, ішемічної хвороби серця.
Ішемічна хвороба серця (ІХС) – називають групу захворювань (стенокардію, інфаркт міокарда, кардіосклероз) в основі яких лежить невідповідність між коронарним кровообігом і потребою міокарда в кисні, спричинених атеросклерозом вінцевих артерій. Клінічна класифікація розрізняє 5 класів ІХС. Ми розглянемо 3 різновидності – стабільну стенокардія (відноситься до хронічної ІХС), нестабільну стенокардію та інфаркт міокарда (гостраІХС).
Фактори ризику виникнення ІХС:
Гіперхолестеринемія
Артеріальна гіпертензія
Гіподинамія
Нервово-психічні перенапруження
Цукровий діабет
Тютюнопаління
Спадкова схильність
Стенокардія (angina pectoris) – поширене захворювання, основним клінічним симптомом якого є напади загрудинного болю. Крім атеросклерозу причиною виникнення стенокардії може бути коронароспазм (спазм анатомічно незмінених вінцевих артерій), спричинений психоемоційним або надмірним фізичним перенапруженням.
Деталізація болю
Ірадіація

Локалізація
Характер болю
Тривалість болю
Чим провокується виникнення болю
Чим знімається
Чим супроводжується
Еквівалент болю
Функціональні класи стабільної стенокардії
І ФК – виникнення болю під час підвищеного фізичного навантаження (біг, перенесення значних вантажів)
ІІ ФК – виникнення болю спричинюється ходою по рівній дорозі більше 500 м, підйом вище 1 поверху. Біль може з'являтись в холодну та вітряну погоду.
ІІІ ФК – біль з'являється під час незначного навантаження: хода по рівній дорозі – 100-500 метрів, підйом на 1 поверх.
ІV ФК – мінімальне фізичне навантаження – хода до 100 метрів, напади болю в спокої
Ознаки стенокардії
Клінічні ознаки стенокардії не є специфічними; під час перкусії, аускультації серця ознаки не виявляються. Тільки запис ЕКГ під час нападу стенокардії дає можливість поставити правильний діагноз. Визначаються ознаки порушення коронарного кровотоку - ↓ST нижче ізолініі, від'ємний або згладжений зубець T. Після завершення нападу стенокардії характерні ознаки на ЕКГ зникають. Тому доцільним методом діагностики є холтер- ЕКГ.
Нестабільна стенокардія – обумовлює перехід від хронічної фази до гострої, в результаті активації атеросклеротичної бляшки, коли запускається процес швидкого тромбоутворення. Критеріями переходу стабільної стенокардії у нестабільну є:
Збільшення частоти нападів стенокардитичного болю
Подовження їх тривалості
Збільшення кількості вживання нітрогліцерину
Основні методи обстеження хворих із ознаками ІХС
ЕКГ
ВЕМ, тредміл-тест
Холтерівський моніторінг
Коронарографія – визначення ступеня звуження та оклюзії вінцевих артерій
Крайнім проявом ІХС є інфаркт міокарда. Інфаркт міокарда (ІМ) – захворювання, яке проявляється утворенням некротичного осередку в серцевому м'язі внаслідок порушення коронарного кровообігу. Причиною виникнення ІМ є атеросклероз вінцевих артерій (95%). Або внаслідок емболії вінцевої артерії у хворих на септичний ендокардит або тромбофлебіт, на тлі запальних уражень вінцевих артерій – ревматичного коронариту, вузликового періартеріїту. Приоритет у вивченні інфаркту міокарда належить видатним вітчизняним клініцистам В.П. Образцову і М.Д. Стражеску. Які в 1909 році найбільш повно і чітко описали клінічну картину тромбозу коронарних артерій.
Патологічний процес відбувається в ендотелії або інтимі коронарних артерій. Виникає активація системи тромбоутворення, розрив атеросклеротичної бляшки. Колагенові волокна бляшки контактують з тромбоцитами, що призводить до агрегації і утворення тромба.
Інфаркт міокарда в своєму розвитку проходить декілька стадій: І. – найгостріша стадія (відповідає періоду ішемії міокарда) – триває від 30 хвилин до 2 годин і її проявом є інтенсивний больовий синдром – біль за грудиною або в ділянці серця стискаючого, давлячого або ріжучого характеру, значної інтенсивності тривалістю більше 30 хвилин з ірадіацією в ліву руку, спину, щелепу, або ж охоплює всю поверхню грудної клітини, супроводжується страхом смерті, зниженням АТ, холодним липким потом; не знімається нітрогліцерином. Так протікає типова – ангінозна форма ІМ (status anginosus).
Найгостріша стадія ІМ
На ЕКГ зявляються гігантські зубці Т, які високоамплітудні, гострокінцеві. Вони є ознаками субендокардіального ураження, а саме ці зони є вразливими до ішемії


ІІ. Гострий період ІМ відповідає періоду формування ділянки некрозу серцевого м'язу. У цей період біль зникає або значно зменшується (знищення больових рецепторів у ділянці некрозу). Підвищується температура тіла до 37,5-38 С (через резорбцію некротичних мас). В загальному аналізі крові відмічається лейкоцитоз із зсувом вліво, ШОЕ залишається нормальною. У біохімічному аналізі крові - ↑рівень креатинфосфокінази (КФК) (№ - 0,05-0,417 мккат/л), лактатдегідрогенази (ЛДГ) 1-5 фракції (№ 207-414од/л), ↑ рівень аспартатамінотрансферази (АСТ) (№ - 1,5 мкмоль/л), позитивний СРБ, збільшення рівня міоглобіну в крові (№1:2-1:64) та сечі. У звязку з недостатньою специфічностю і чутливістю цих ферментів вагоме значення мають нові маркери ураження міокарда – серцеві тропоніни І та Т, концентрація яких підвищується (№ до 0,5 неограм/мг).
Гостра стадія ІМ
На ЕКГ з'являється монофазна крива (коли низхідне коліно зубця R не доходячи до ізолінії переходе в сегмент ST і позитивний зубець Т, формується патологічний (глибокий і дещо розширений) зубець Q як ознака некрозу, амплітуда зубця R може знижуватись.


Локалізація патологічного процесу
І, ІІ, avl, V1 V2 – передня стінка лівого шлуночка
ІІІ, ІІ, avf – задня стінка лівого шлуночка
V3 - перетинка
V4 - верхівка
V5 V6 – бокова стінка лівого шлуночка
ІІІ,
ІІ, avf
– задня
стінка лівого шлуончку V4
V5
V6
– верхівка,
бокова
стінка лівого шлуночку
V4
V5
V6
– верхівка,
бокова
стінка лівого шлуночку

ІІІ. Підгострий період (з 10 дня до декількох тижнів) – завершується процес організації рубця. У хворого нормалізується температура тіла, ↓лейкоцитоз, ↑ШОЕ – як ознака активації рубцьових процесів
Підгостра стадія ІМ
Сегмент ST наближається до ізолінії, зубець Q патологічний, глибокий негативний зубець Т


ІV. Стадія рубцювання (триває до 6 місяців)
Сегмент ST розташований на ізолінії, патологічний з. Q, з. Т негативний, двофазний або позитивний


Види інфаркту міокарда (в залежності від глибини ураження): Q-інфаркт (великовогнищевий і трансмуральний) – характеризується наявністю Q-зубця або з. QS і не Q-інфаркт (дрібновогнищевий – субендокардіальний, інтрамуральний, субепікардіальний) – характеризується відсутністю зубця Q.
Гострий дрібновогнищевий інфаркт міокарда


ЕКГ зміни при дрібновогнищевому передньоперегородковому інфаркті міокарда

Гострий великовогнищевий інфаркт міокарда
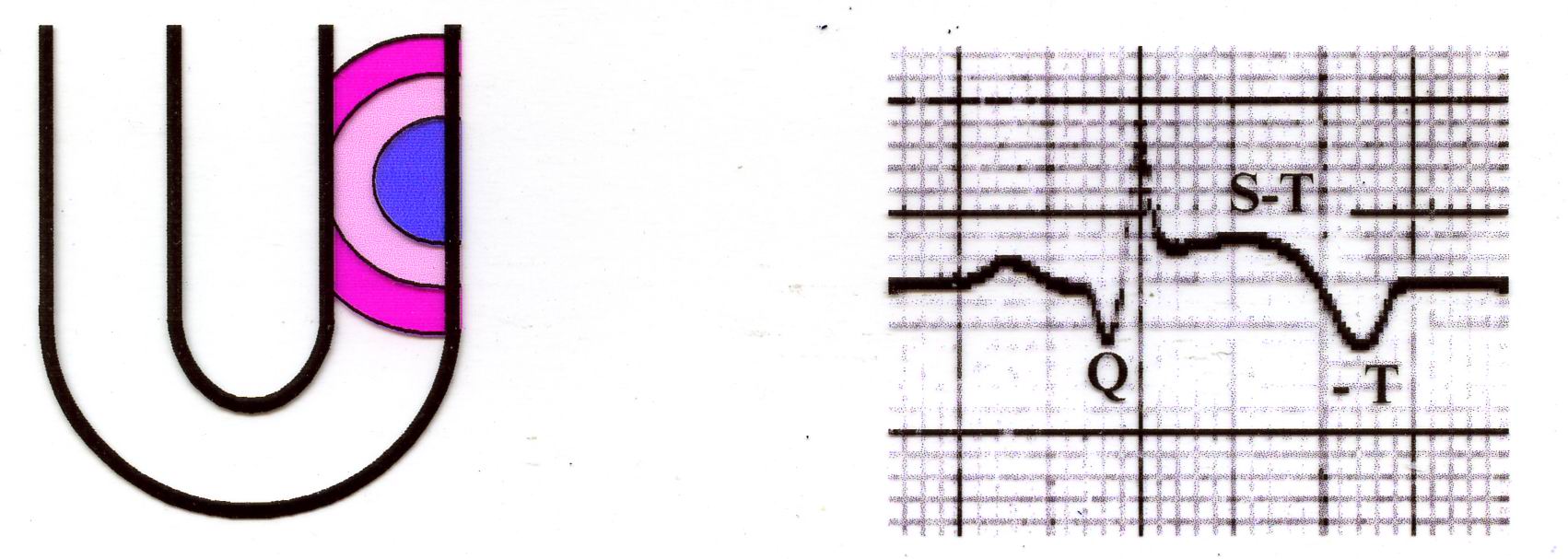
ЕКГ зміни при великовогнищевому задньодіафрагмальному інфаркті міокарда

Гострий трансмуральний інфаркт міокарда

ЕКГ зміни при трансмуральному передньобоковому інфаркті міокарда

Атипові форми інфаркта міокарда
Абдомінальна (гастралгічна) – характеризується локалізацією болю у животі, переважно епігастрію, може бути нудота, блювання, затримка випорожнення. Спостерігається за наявності ІМ задньої стінки лівого шлуночка.
Астматична – починається з нападу серцевої астми і набряку легень без больових явищ. Основним проявом є виражена задишка або ядуха.
Аритмічна – характеризується раптовим виникненням у хворого розладів ритму або блокади серця без болю.
Церебральна – проявляється розладами мозкового кровообігу.
Безбольова – коли у хворого клінічних ознак захворювання немає.
Ускладнення інфаркту міокарда
Кардіогенний шок
Гостра лівошлуночкова недостатність (серцева астма, набряк легень)
Тромбоемболія легеневої артерії
Аневризма серця (у разі великовогнищевого та трансмурального ураження)
Порушення ритму серця (пароксизмальна тахікардія, A-V-блокада, фібриляція шлуночків)
Розрив міокарда з тампонадою
