
- •Раздел 1 Обследование харургического больного 7
- •Раздел 3 Асептика и антисептика 26
- •Раздел 4 Гнойные заболевания кожи и подкожно-жировой клетчатки 47
- •Раздел 5 кровотечение 77
- •Раздел 6 Переливание крови и кровезаменители 103
- •Раздел 7 Раздел VI раны 148
- •Раздел 8 Десмургия 162
- •Раздел 9 Ожоги, отморожения, єлектротравма 181
- •Раздел 10 Травмы 218
- •Раздел 11 Сепсис 240
- •Раздел 12 Опухоли 276
- •Раздел 1Обследование харургического больного
- •Сбор информации
- •Объективные методы обследования
- •Лабораторные исследования
- •Инструментальные исследования
- •Раздел 2
- •Раздел 3Асептика и антисептика
- •3.1Асептика
- •3.1.1Определение и основные принципы асептики
- •3.1.2Основные пути распространения инфекции
- •3.1.3Профилактика воздушно-капельной инфекции
- •Организация хирургических отделений и их планировка. Разделение потоков больных.
- •Особенности уборки хирургического отделения.
- •Гигиена и поведение больных. Пропускной режим.
- •Гигиена персонала и спецодежда, масочный режим
- •Бактерицидные лампы
- •Проветривание и вентиляция
- •Профилактика контактной инфекции
- •Обработка рук хирурга
- •Современные методы обработки рук.
- •Исторические методы обработки рук:
- •Хирургические перчатки
- •Обработка операционного поля
- •Стерилизация инструментария
- •Физические методы стерилизации
- •Химические (или «холодные») методы стерилизации
- •Порядок стерилизации инструментов
- •Стерилизация операционного белья и перевязочного материала
- •Контроль стерильности
- •Профилактика имплантационной инфекции
- •Стерилизация шовного материала
- •Стерилизация протезов, катетеров, деталей остеосинтеза
- •3.1.4Профилактика эндогенной инфекции
- •3.2 Антисептика
- •3.2.1Определение и основные принципы антисептики
- •Механическая антисептика
- •Физическая антисептика
- •Химическая антисептика
- •Антисептики и средства для дезинфекции
- •Галогены и галогенсодержащие соединения
- •Окислители
- •Кислоты и щелочи
- •Альдегиды
- •Соли тяжелых металлов и фенолы
- •Красители
- •Производные хиноксалина
- •3.2.2Биологическая антисептика
- •Антибиотики
- •Антибиотики
- •Вакцины и сыворотки
- •Раздел 4Гнойные заболевания кожи и подкожно-жировой клетчатки
- •4.1Фуругкул
- •4.1.1Этиология, локализация и патогенез
- •4.1.2Течение и клиническая картина
- •Стадия формирования и отторжения гнойно-некротического стержня.
- •4.1.3Лечение
- •4.1.4Осложнения
- •4.1.5Особенности фурункулов с локализацией на лице
- •4.2Карбункул
- •4.2.1Этиология, локализация и патогенез
- •4.2.2Клиническая картина
- •4.2.32.3. Лечение
- •4.33. Гидраденит
- •4.3.1Этиология, локализация и патогенез
- •4.3.2Течение и клиническая картина
- •4.3.3Лечение
- •4.4Абцесс
- •4.4.1Этиология и патогенез
- •4.4.2Клиническая картина
- •4.4.3Лечение
- •4.5Флегмона
- •4.5.1Этиология и патогенез
- •4.5.2Клиническая картина
- •5.3. Лечение
- •4.6Рожистое воспаление (Рожа)
- •4.6.1Этиология и патогенез
- •4.6.2Классификация рожистого воспаления
- •4.6.3Клиническая картина
- •4.6.4Осложнения
- •4.6.5Лечение
- •4.6.6Профилактика
- •4.7Эризипелоид (Свиная рожа)
- •4.7.1Этиология и патогенез
- •4.7.2Течение и клиническая картина
- •4.7.3Лечение и профилактика
- •4.8Гнойный мастит
- •4.8.1Этиология и патогенез.
- •4.8.2Клиника мастита
- •4.8.3Лечение и профилактика
- •4.9Газовая гангрена
- •4.9.1Этиология.
- •4.9.2Клиника.
- •4.9.3Лечение и профилактика
- •4.10Остеомиелит
- •4.11Гнойные процессы пальцев: панариции, пандактили
- •Раздел 5кровотечение
- •5.1Классификация кровотечений
- •5.2Изменения в организме при острой кровопотере
- •5.2.1Компенсаторно-приспособительные механизмы
- •5.2.2 Изменения в системе кровообращения
- •5.2.3Клиническая картина внутренних кровотечений
- •5.2.4Диагностика внутренних кровотечений
- •5.2.5Определение локализации источника кровотечения:
- •5.2.6Классификация и определение степени кровопотери
- •5.3Оценка степени кровопотери
- •5.4Факторы, определяющие объем кровопотери и исход кровотечения
- •5.5Гемостаз
- •5.5.1Система спонтанного гемостаза
- •5.5.2Процесс свертывания состоит из 3 фаз:
- •Способы временной остановки кровотечения
- •Общие правила наложения
- •Ошибки при наложении жгута:
- •Способы окончательной остановки кровотечения
- •Воздействие низкой температуры
- •Воздействие высокой температуры
- •Биологические методы
- •Раздел 6Переливание крови и кровезаменители
- •6.1Основные антигенные системы крови
- •6.1.1Клеточные антигены
- •6.1.2Эритроцитарные антигены
- •Антигенная система аво
- •Антигенная система резус-фактора.
- •Второстепенные антигенные системы
- •6.1.3Лейкоцитарные антигены
- •Система hla
- •Антигены полиморфно-ядерных лейкоцитов
- •Антигены лимфоцитов
- •6.1.4Тромбоцитарные антигены
- •6.1.5Плазменные антигены
- •6.2Группы крови
- •6.3Методика определения групп крови ав0
- •6.3.1Определение групп крови по стандартным изогемагглютинирующим сывороткам
- •Необходимое оснащение
- •Техника проведения реакции
- •Трактовка результатов
- •6.3.2Определение групп крови по стандартным изогемагглютинирующим сывороткам и стандартным эритроцитам (перекрестный способ).
- •Необходимое оснащение
- •Техника проведения реакции
- •Трактовка результатов
- •6.3.3Определение групп крови моноклональными антителами Необходимое оснащение
- •Техника проведения реакции
- •6.4Определение резус-фактора
- •6.4.1Способы определения резус-фактора
- •Экспресс-метод определения Rh-фактора стандартным универсальным реагентом в пробирке без подогрева.
- •Лабораторные методы определения резус-фактора
- •6.5Механизм действия перелитой крови
- •6.5.1Заместительный эффект
- •6.5.2Гемодинамический эффект
- •6.5.3Иммунологический эффект
- •6.5.4Гемостатичеекий эффект
- •6.5.5Стимулирующий эффект
- •6.6Показания к переливанию крови
- •6.6.1Абсолютные показания:
- •6.6.2Относительные показания:
- •6.7Противопоказания к переливанию крови
- •6.8Способы переливания крови
- •Аутогемотрансфузия
- •Переливание донорской крови
- •6.9Техника переливания крови
- •6.10 Проба на индивидуальную совместимость
- •6.11Биологическая проба
- •6.12Осуществление переливания крови
- •6.13Документация
- •6.14Наблюдение за больным после гемотрансфузии
- •6.15Осложнения переливания крови
- •Осложнения механического характера
- •Осложнения реактивного характера
- •Гемотрансфузионные осложнения
- •Гемотрансфузионный шок
- •Осложнения при переливании крови, несовместимой по резус-фактору и другим системам антигенов эритроцитов
- •Синдром массивных гемотрансфузий
- •Цитратная интоксикация
- •Калиевая интоксикация
- •6.16Консервирование крови
- •6.17Компоненты и препараты крови Основные компоненты крови
- •6.18Препараты крови
- •Препараты комплексного действия
- •Корректоры системы гемостаза
- •Препараты иммунологического действия
- •6.19 Кровезамещающие растворы
- •Кровезаменители гемодинамического действия
- •Декстран
- •Полиглюкин
- •Реополиглюкин
- •Дезинтоксикационные растворы
- •Кровезаменители для парентерального питания
- •Кристаллоидные растворы.
- •Осмодиуретики.
- •Переносчики кислорода
- •Раздел 7 Раздел VI раны
- •7.1Определение
- •7.2Клинические признаки раны
- •7.3Разновидности ран и их особенности
- •7.3.1Классификация ран по области по локализации
- •7.3.2Классификация ран по отношению к полостям тела
- •7.3.3Классификация ран по происходению.
- •7.3.4Классификация ран по характеру повреждения тканей.
- •7.3.5Классификация ран по степени инфицированности
- •7.4Течение раневого процесса. Заживление ран.
- •7.4.1Фазы раневого процесса.
- •7.4.2Типы заживления ран.
- •7.5Лечение ран
- •7.5.1Неотложная помощь на догоспитальном этапе
- •7.5.2Лечение ран на госпитальном этапе
- •Лечение операционных (асептических) ран
- •Лечение инфицированных ран
- •Лечение гнойных ран
- •Раздел 8Десмургия
- •8.1Общие понятия
- •8.2Разновидности повязок
- •8.3Техника наложения повязок
- •8.3.1Безбинтовые повязки Клеевые повязки
- •Косыночные и пращевидные повязки
- •Лейкопластырные повязки
- •Повязки из эластичного бинта
- •8.3.2Бинтовые повязки
- •Правила бинтования
- •Типы бинтовых повязок.
- •Повязки на голову
- •Повязки на верхней конечности
- •Повязки на грудь, живот и промежность
- •Повязки на нижние конечности
- •Некоторые особые повязки
- •9.1.3Классификация ожогов.
- •9.1.4Диагностика ожогов. Формулирование диагноза
- •9.1.5Клиника ожогов
- •Головы, шеи, груди, верхних и нижних конечностей
- •9.1.6Ожоговая болезнь
- •Ожоговый шок
- •Острая ожоговая токсемия
- •Септикотоксемия
- •Реконвалесценция
- •9.1.7Лечение ожогов Неотложная помощь обожженным с термическими травмами
- •Лечение ожогов на госпитальном этапе
- •Общее лечение
- •9.1.8Особенности химических ожогов
- •9.1.9Особенности лучевых ожогов
- •9.2 Отморожения
- •9.2.1Определение
- •9.2.2Этиология и патогенез
- •9.2.3Классификация
- •9.2.48.2.4. Клиника и диагностика
- •I степень
- •II степень
- •III степень
- •IV степень
- •9.2.5Лечение
- •9.3Электротравма
- •Общие симптомы
- •Раздел 10Травмы
- •10.1Определения
- •10.2Классификация травм
- •10.3Последствия и осложнения травм
- •9.4. Особенности обследования и оказания помощи травмированным
- •10.3.1Закрытые травмы
- •Ушиб (contusio)
- •Растяжения и разрывы (distorsio et ruptura)
- •Сотрясение (contusio)
- •Синдром длительного сдавления (сдс, crash-синдром)
- •Вывихи (Luxatio)
- •Переломы (fracturae)
- •Раздел 11Сепсис
- •11.1Этиология сепсиса
- •11.1.1 Особенности современной этиологии сепсиса
- •11.2Патогенез сепсиса
- •Этапы развития системной воспалительной реакции (свр)
- •Основные патогенетические механизмы развития системного воспалительного ответа
- •Патогенез грамположительного и грамотрицательного сепсиса
- •11.3Клиника сепсиса
- •11.4Лечение сепсиса и септического шока
- •11.4.1Принципиальные положения интенсивной терапии
- •Гемодинамическая поддержка
- •Санация инфекционного очага (хирургическое лечение)
- •Антибактериальная терапия
- •Десенсибилизирующая (антимедиаторная) терапия
- •Метаболическая терапия
- •Методы экстракорпоральной детоксикации
- •Энтеросорбция
- •11.4.2Коррекция нарушений гемостаза, лечение синдрома двс
- •Нутритивная поддержка
- •Профилактика образования стресс-язв в жкт
- •Приложения
- •Раздел 12Опухоли
- •12.1Основные определения и морфологическая классификация
- •12.2Причины возникновения и развития опухолей
- •12.3Общая характеристика опухолей
- •12.4Клиника и диагностика опухолей
- •12.5Клинические классификации опухолей Классификация злокачественных опухолей тnм
- •Клиническая классификация злокачественных опухолей
- •Классификация доброкачественных опухолей
- •12.6Принципы лечения опухолей.
- •Приложения тестовые задания для самоконтроля
- •36. На санпропускник ожогового центра доставлена женщина 40 лет с термическими ожогами правой кисти 1-2 степени площадью 2%. Тактика врача-комбустиолога:
4.10Остеомиелит
Остеомиелит- гнойная инфекция кости, поражающая все ее слои от надкостницы до костного мозга. Различают 2 разновидности остеомиелита:
гематогенный остеомиелит
травматический остеомиелит
Гематогенный остеомиелит возникает в результате проникновения гноеродной микрофлоры в кость гематогенным путем из отдаленного очага инфекции в организме (напр., хронич. периодонтит).
Острый гематогенный остеомиелит проявляется обычно в детском и юношеском возрасте в период интенсивного роста костей. Мальчики болеют в 2-3 раза чаще, чем девочки.
Острым гематогенным остеомиелитом может быть поражена любая кость. Процесс локализуется преимущественно в длинных трубчатых костях, реже поражает плоские и еще реже - короткие кости. Наиболее часто поражаются бедренная, большеберцовая и плечевая кости. В зависимости от пораженного отдела различают остеомиелит метафизарный, диафизарный и эпифизарный.
Проникновение возбудителя в кровь при гематогенном остеомиелите может происходить различными путями - через слизистые оболочки ротовой полости, лимфоидное кольцо глотки, пораженную кожу. Большие значение в возникновении гематогенного остеомиелита имеют предшествующие гнойные процессы в других органах. Острый гематогенный остеомиелит начинается как диффузный воспалительный процесс в костном мозге, распространяющийся на гаверсовы каналы и надкостницу.
Воспалительный процесс вначале развивается не в костной ткани, а в сосудисто-соединительном аппарате кости. Воспаление имеет характер флегмоны, сопровождающейся некрозом костного мозга и впоследствии - компактной пластинки. Гнойное расплавление и отграничение очагов воспаления приводит к формированию гнойников, возникающих уже на 3-й - 4-е сутки. При прогрессирующем остеомиелите вслед за образованием поднадкостничного абсцесса следует прорыв гнойного скопления через надкостницу в окружающие мягкие ткани и через кожу наружу. После прорыва абсцесса состояние больного быстро улучшается, температура тела снижается, процесс принимает хроническое течение. В благоприятных случаях, особенно при раннем применении антибиотиков, абсцедирование может не наступить и ликвидация очага поражения происходит еще до образования секвестров.
Классификация. В зависимости от клинического течения выделяют три формы гематогенного остеомиелита: I) токсическую или адинамическую. Развивается быстро, молниеносно, преобладают общие септические явления, ведущие к быстрой смерти больных (в первые дни до развития местных явлений; 2) септикопиемическую, или тяжелую. Яркая картина острых местных изменений в кости сочетается с общими явлениями сепсиса; 3) легкую, или местную, при которой местные воспалительные явления преобладают над изменениями общего состояния.
Клиника гематогенного остеомиелита. При токсической форме на фоне быстрого подъема температуры тела и нарушения общего состояния быстро наступают потеря сознания, судороги, адинамия, падение сердечной деятельности. Местные явления обычно не успевают развиться, так как больные умирают в первые 2-3 дня. В настоящее-время при современных способах лечения антибиотиками широкого спектра действия токсическая форма встречается очень редко.
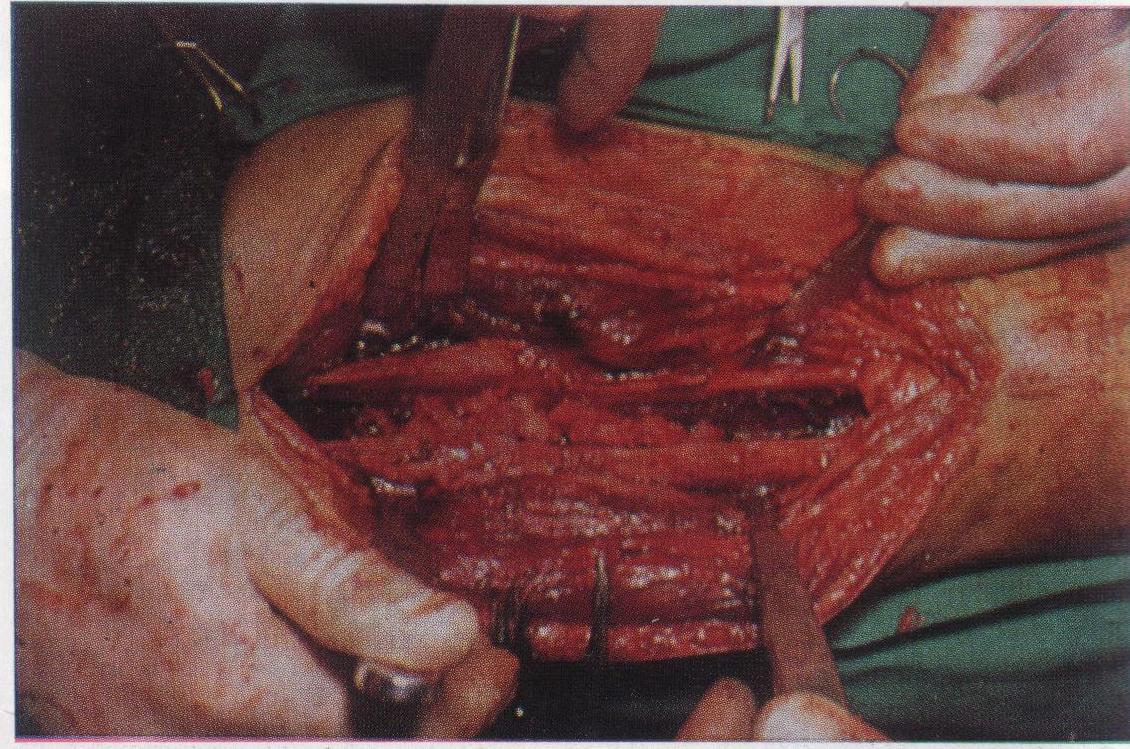 Рисунок
3.17 - Гематогенный
остеомиелит бедренной кости. Видны
вскрытые костные секвестры
Рисунок
3.17 - Гематогенный
остеомиелит бедренной кости. Видны
вскрытые костные секвестры
При септикопиемической форме нарушение общего состояния развивается одновременно с местными изменениями. В течение первых 2 сут боль в конечности становится локальной. Пораженная конечность согнута в вынужденном положении (болевая контрактура). Активные движения в ней отсутствуют, пассивные ограничены. В мягких тканях вокруг области поражения кости быстро нарастают отек и гиперемия кожи.
Появление отека соответствует началу образования поднадкостничного абсцесса, воспалительные изменения кожи возникают после прорыва абсцесса в мягкие ткани. В это время удается определить глубокую флюктуацию. Одновременно может развиться сочувственный артрит одного или обоих прилежащих суставов. Реактивный серозный выпот в сустав может инфицироваться и превратиться в гнойный. Развивается гнойный артрит.
Местная форма остеомиелита отличается преобладанием локальных изменений и отсутствием септических явлений. Состояние удовлетворительное, лихорадка умеренного типа, воспалительные изменения в кости носят ограниченный характер.
Для диагностики гематогенного остеомиелита большую ценность представляет рентгенологическое исследование, однако начальные изменения в костях - остеопороз, утолщение и отслойка надкостницы - выявляются на 2-3-й неделе от начала заболевания.
Лечение острого гематогенного остеомиелита комплексное и проводится в условиях стационара. При транспортировке больного необходимо обеспечить иммобилизацию больной конечности стационарной или импровизированной транспортной шиной.
Для лечения в условиях стационара используют антибиотики широкого спектра действия в максимальной дозировке внутримышечно или внутривенно, витаминотерапию, сердечные средства, введение 5 % раствора глюкозы, гемодеза, плазмы крови, 1 % раствора норсульфазола внутривенно. Местно делают ранние разрезы с вскрытием костномозгового канала. Показаны активная аспирация гноя, надежное дренирование и постоянное капельное введение изотонического раствора натрия хлорида с антибиотиками широкого спектра действия к месту поражения в кости. Диета должна быть калорийной, молочно-растительной, с достаточным количеством витаминов, солей кальция. Показано обильное питье. В случае отказа от пищи назначают парентеральное питание.
Травматический остеомиелит развивается при проникновении микрофлоры непосредственно в кость из раны, что происходит наиболее часто при открытых переломах конечностей. Бактерии заносятся не гематогенным путем, а непосредственно через раневой канал. Входными воротами для инфекции могут быть открытые переломы, травмы, связанные с оперативным вмешательством на костях, иногда введение спицы или наложение скелетного вытяжения.
Наиболее часто (70 % случаев) травматический остеомиелит развивается при огнестрельных переломах костей (огнестрельный остеомиелит). Развитию инфекции способствуют, помимо открытого повреждения кости, повреждения мягких тканей, сосудов, нервов и надкостницы. В области перелома мягкие ткани становятся мало жизнеспособными, ухудшается кровоснабжение, могут быть гематомы, инородные тела (куски одежды, осколки). Размозженные мягкие ткани подвергаются некрозу, сопровождающемуся обильным гнойным отделяемым. Нередко образуются гнойные затеки, флегмоны и флебиты. Большое количество продуктов распада и токсины вызывают длительный спазм артерий, повреждения нервов. Костные отломки и концы кости, лишенные надкостницы и питания, являются первичными секвестрами, которые в гнойной ране подвергаются не воспалению, а гнилостному разложению, что усиливает интоксикацию.
В дальнейшем воспалительный процесс с мягких тканей переходит на живую кость, что сопровождается образованием вторичных и третичных секвестров. При наличии трещин в кости воспаление распространяется выше и ниже очага повреждения, нередко переходит на сустав. Костный мозг на периферических концах отломков костей замещается соединительной тканью. Вследствие нарушения трофики, а также из-за больших дефектов кости и гибели надкостницы костная мозоль или не развивается, в связи с чем образуется ложный сустав, или развивается медленно, бывает непрочной, поэтому нередко возникают вторичные переломы.
Клиника травматического остеомиелита. В начале заболевания наблюдается картина местного гнойного воспаления, принимающего вялый и затяжной характер. Температура тела повышается до 38-39 °С. Отмечаются обильное выделение гноя с ихорозным запахом, рост температуры тела в течение первого месяца, в более поздний период лейкоцитоз отсутствует. На 2-3-м месяце развивается сепсис, для которого характерна картина раневого истощения при нарастающей анемии. Обращают на себя внимание нарастающее исхудание больного, потеря массы тела, прогрессирующее снижение гемоглобина и числа эритроцитов при нормальном количестве лейкоцитов, апатия. Местно определяются вялые грануляции, ихорозный гной, отеки конечностей, флебиты, свищи, затеки гноя. Отсутствует сращение на месте перелома.
Течение острое и хроническое. Длительное лихорадочное состояние при гноящейся ране. Нередки рецидивы через много лет.
Диагностика травматического остеомиелита. Большое значение имеют анамнез и затяжное течение нагноительного процесса в ране. Основным методом диагностики является рентгенологическое исследование, выявляющее остеонекроз и остеолизис кости и явления регенерации со стороны надкостницы. Нужно учитывать, что рентгенологические данные бывают убедительны через 1 мес. с момента заболевания. При хроническом остеомиелите ценные данные о динамике процесса дают повторные рентгеновские снимки, которые следует повторять через каждые 3-4 нед.
Профилактика и лечение травматического остеомиелита: ранняя первичная хирургическая обработка раны и раннее раскрытие гнойной полости, вскрытие всех затеков, удаление нежизнеспособных тканей, особенно костных отломков; иммобилизация; противовоспалительная терапия, а также комплексная общеукрепляющая, терапия. Если после раскрытия гнойной полости септическое состояние не ликвидируется и нарастает истощение, показана ампутация конечности.
При хроническом остеомиелите операция рекомендуется при ограничении очага поражения зоной склероза, образовании секвестральной капсулы, наличии секвестров и сращении перелома. При огнестрельном остеомиелите во избежание вспышки столбняка или анаэробной инфекции повторные хирургические вмешательства необходимо производить после профилактического введения противостолбнячной, а иногда и противогангренозной сыворотки.
