
- •Топографо- анатомические особенности и оперативная хирургия верхней конечности
- •Топографо-анатомические особенности и оперативная хирургия верхней конечности детского возраста
- •Топографо-анатомические особенности и оперативная хирургия нижней конечности
- •Топографическая анатомия и оперативная хирургия области черепа
- •Топографо-анатомические особенности и оперативная хирургия в области мозгового отдела черепа
- •Топографо-анатомические особенности и оперативная хирургия в области мозгового отдела черепа детского возраста
- •Топографо-анатомические особенности и оперативная хирургия в боковой области лица
- •Топографо-анатомические особенности и оперативная хирургия в боковой области лица детского возраста
- •Топографо-анатомические особенности и оперативная хирургия в передней области лица
- •Топографо-анатомические особенности и оперативная хирургия в передней области лица детского возраста
- •Топографо-анатомические особенности и оперативная хирургия шеи
- •Топографо-анатомические особенности и оперативная хирургия шеи детского возраста
- •Топографо-анатомические особенности и оперативная хирургия грудной клетки и органов грудной полости
- •Топографо-анатомические особенности и оперативная хирургия грудной клетки и органов грудной полости детского возраста
- •Топографо-анатомические особенности и оперативная хирургия передней брюшной стенки
- •Топографо-анатомические особенности и оперативная хирургия органов верхнего этажа брюшной полости
- •Топографо-анатомические особенности и оперативная хирургия органов верхнего этажа брюшной полости
- •Топографо-анатомические особенности и оперативная хирургия поясничной области и забрюшинного пространства
- •Топографо-анатомические особенности и оперативная хирургия промежности
Топографо-анатомические особенности и оперативная хирургия нижней конечности
Ягодичная область – Regio gluteus
Границы области:
сверху – гребеньподвздошной кости
снизу – ягодичная складка
медиально – срединная линия крестца и копчика
латерально – линия, идущая от spina iliaca anterior superior к большому вертелу бедра
Отверстия:
Foramen suprapiriforme ограничен нижним краем m. gluteus medius и верхним краем m. piriformis.
Foramen infrapiriforme ограничен нижним краем m. piriformis и lig. sacrospinale.
Foramen ischiadicum minus – между lig. sacrospinale и lig. sacrotuberale.
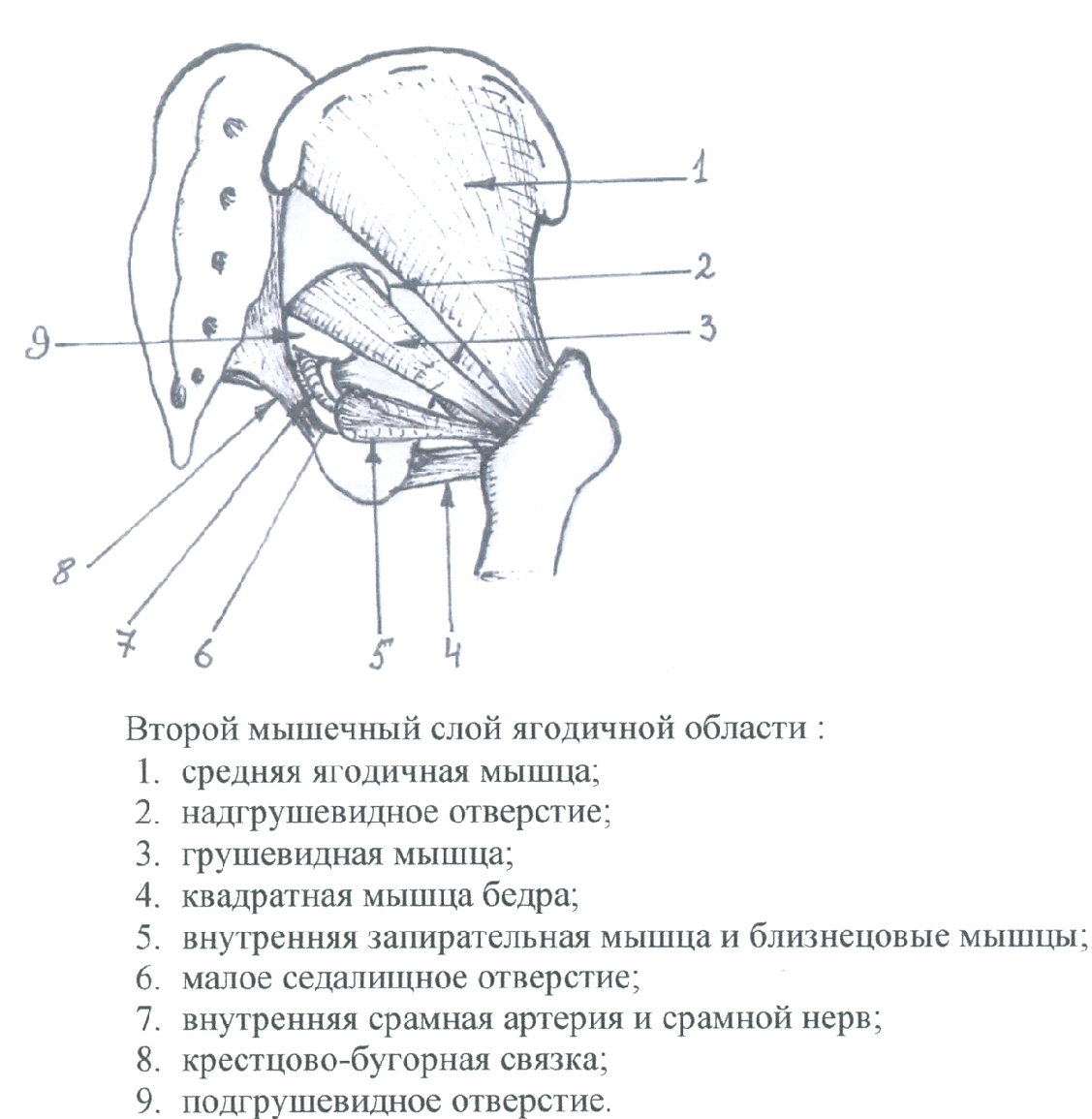
Синтопия сосудисто-нервных образований:
через for. suprapiriforme из полости малого таза выходят a. v. glutea superior, n. gluteus superior;
через for. infrapiriforme выходят n. pudendus, a. v. pudenda interna, кнаружи от них – n. gluteus inferior, n. ischiadicus, n. cutaneus femoris posterior, a. v. glutea inferior;
через for. ischiadicum minus проходят m. obturatorius internus, n. pudendus, a. v. pudenda interna.
Пути распространения гнойных затёков через отверстия, щели, по ходу сосудов и нервов, по протяжению: в подкожной клетчатке гнойники ограничены фасциальными перемычками, идущими от кожи к ягодичной фасции. Глубокая клетчатка сообщается:
через foramen supra et infrapiriforme с клетчаткой таза;
через foramen idchiadicum minus с клетчаткой fossa ischiorestalis;
по ходу n. ischiadicus – с задним фасциально-мышечным ложем бедра и fossa poplitea;
по ходу ramus posterior a. obturatoriae – с медиальным фасциально-мышечным ложем.
Проекционные линии для обнажения: n. ischiadicus обнажается по проекционной линии от середины расстояния между tuber ischii и trochanter major к середине расстояния между мыщелками бедра.
Бедро – Regio femoris
Границы области:
спереди и сверху – паховая связка;
сзади и сверху – ягодичная складка;
снизу – линия, проведённая на два пальца выше основания надколенника.
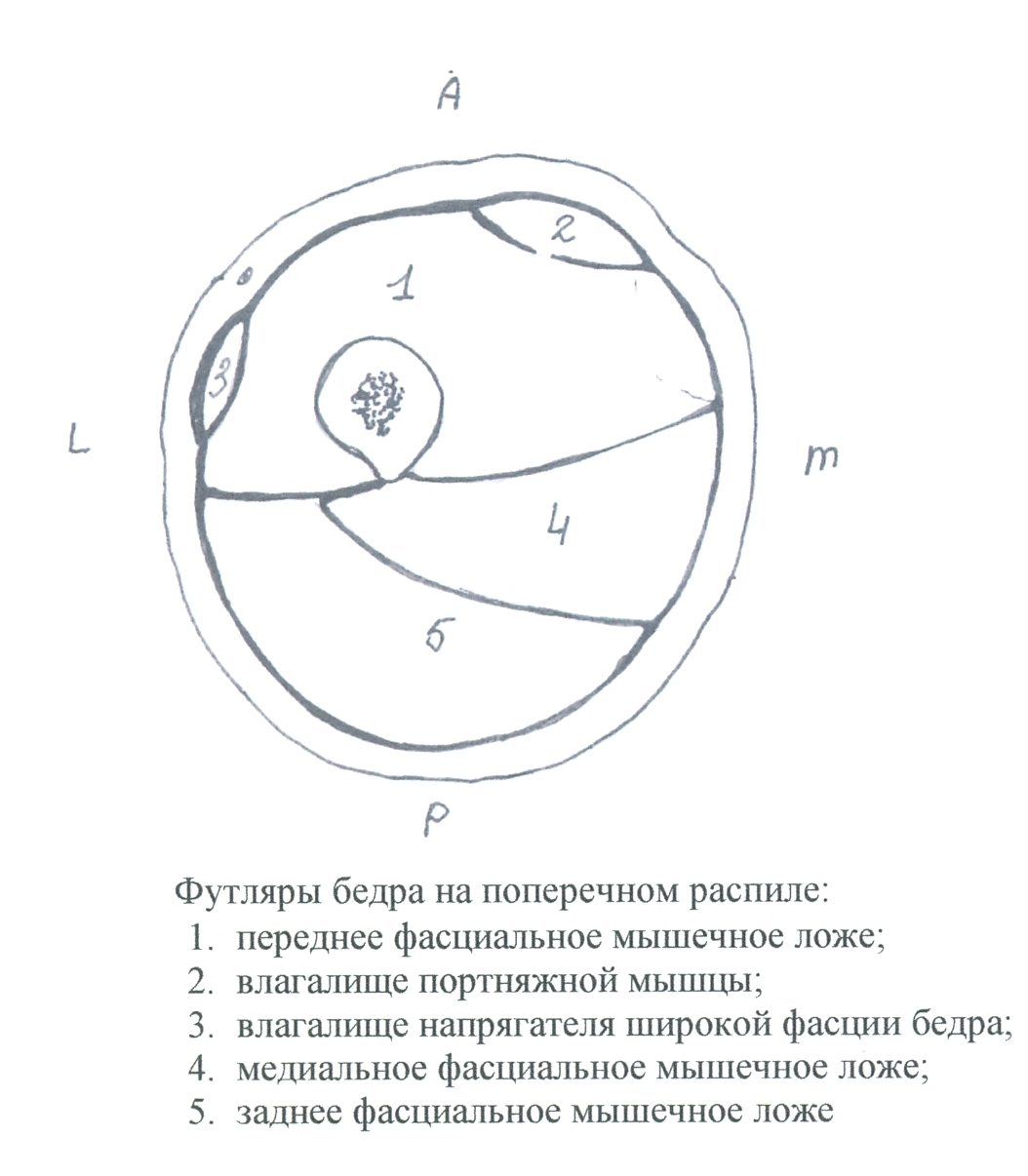
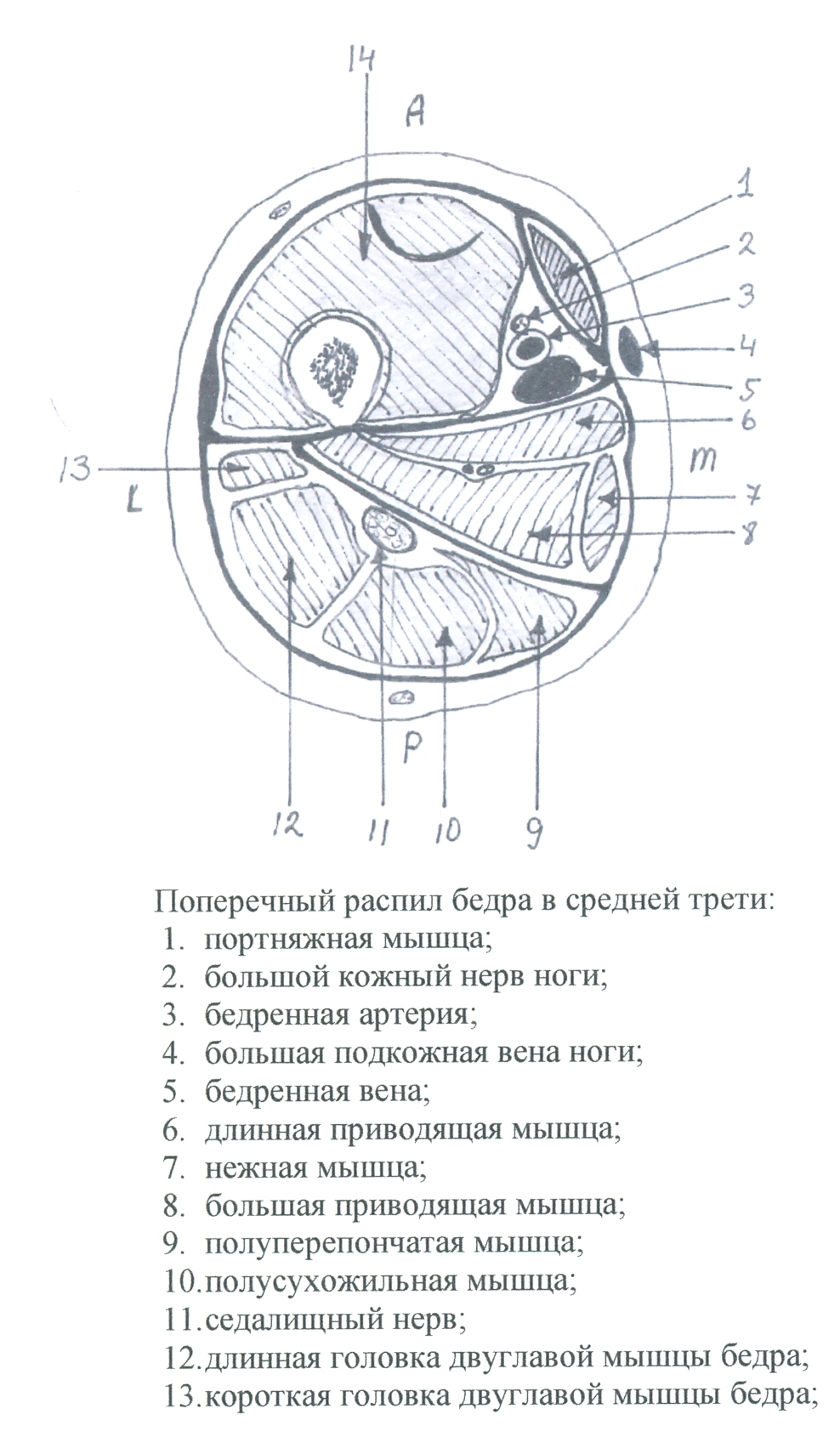
Фасциальные перегородки: septum intermusculare laterale, mediale, posterius.
Фасциально-мышечные ложа:
переднее фасциально-мышечное ложе: m. sartorius, m. quadriceps fempris, n. femoralis;
медиальное фасциально-мышечное ложе: m. pectineus, m. adductor longus, m. gracillis, m. adductor brevis, m. adductor minus, m. adductor magnus, n. obturatorius;
заднее фасциально-мышечное ложе: m. biceps femoris, m. semitendinosus, m. semimembranosus, n. ischiadicus.
Схема сосудистой и мышечной лакун
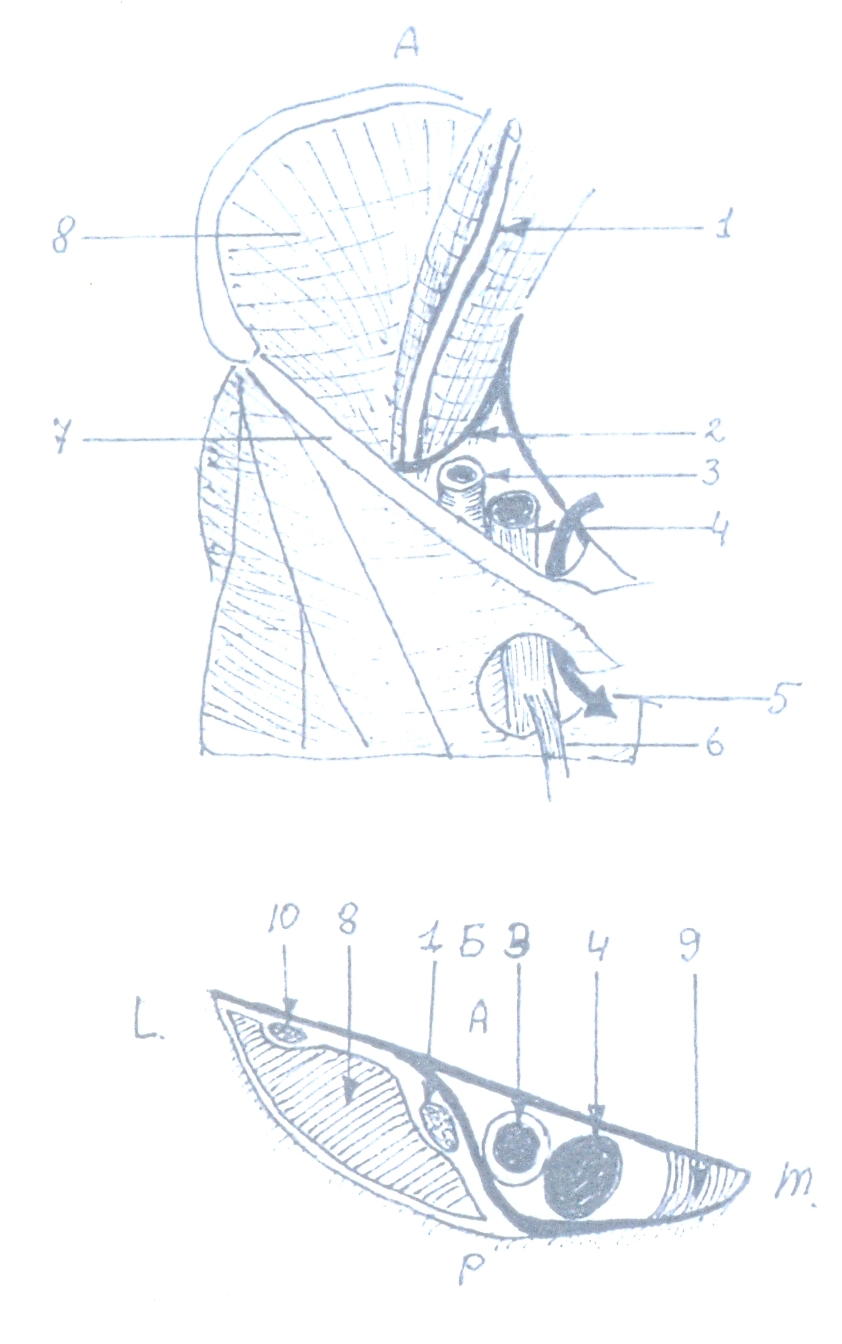
Каналы, борозды, треугольники, отверстия:
Lacuna musculorum ограничена спереди lig. inguinale; сзади, снаружи – подвздошной костью; снутри – lig. iliopectineum; содержит m. psoas, n. femoralis;
Lacuna vasorum ограничена спереди lig. inguinale; снаружи – lig. iliopectineum; снутри – lig. lacunare; сзади – lig. pectineale; проходят через lacuna vasorum a. v. femoralis, ramus femoralis n. genitofemoralis;
Бедренный канал имеет границы: спереди cornu superius processus falciformis fasciae latae; сзади – глубокий листок fasciae latae; снаружи – v. femoralis; снутри – lig. lacunare;
Поверхностное отверстие канала – annulus saphenus – ограничено margo falciformis fasciae latae, покрыто fasciae cribrosa, через которое проходит v. saphena magna;
Глубокое отверстие бедренного канала – annulus femoralis profundus ограничен спереди – lig. inguinale, сзади – lig. pectineale (Купера), снаружи – v. femoralis, снутри – lig. lacunare.
Бедренный треугольник (Скарпа) ограничен сверху – lig. inguinale; снаружи – m. sartorius; снутри – m. adductor longus.
Canalis adductori - us (Гунтера) ограничен: снаружи – m. vastus medialis, снутри – m. adductor magnus, спереди – lamina vastoadductoria, канал имеет 3 отверстия: верхнее, переднее, нижнее; в канале проходят n. saphenus, a. v. femoralis.
Canalis obturatorius ограничен сверху горизонтальной ветвью лобковой кости, снизу – запирательной мембраной и обеими запирательными мышцами; проходят здесь n. obturatorius и a. v. obturaroria.
Синтопия сосудисто-нервных образований:
В переднем фасциально-мышечном ложе под паховой связкой и в треугольнике Скарпа располагаются снаружи внутрь n. femoralis, a. femoralis, v. femoralis. В Гунтеровом канале располагаются спереди назад n. saphenus, a. femoralis, v. femoralis; через переднее отверстие n. saphenus выходит в подкожную клетчатку и иннервирует кожу передне-медиальной поверхности бедра, голени, медиального края стопы;
В медиальном фасциально-мышечном ложе под m. pectineus проходят n. obturatorius, кнутри и кзади от него – a. obturatoria и v. obturatoria;
В заднем фасциально-мышечном ложе проходят n. ischiadicus, a. comitans n. ischiadici, сначала – между нижним краем m. gluteus maximus и m. biceps femoris, затем – между m. semitendinosus и m. semimembranosus (снутри), m. biceps femoris (снаружи), m. adductor magnus (спереди).
Пути распространения гнойных затёков через отверстия, щели, по ходу сосудов и нервов, по протяжению: из заднего фасциально-мышечного ложа гнойные затёки могут распространяться по параневральной клетчатке n. ischiadicus кверху в клетчатку ягодичной области; книзу – в fossa poplitea; кпереди – по ходу aa. perforantes (ветви a. profunda femoris). По ходу бедренных сосудов и нерва клетчатка переднего фасциально-мышечного ложа сообщается: книзу с клетчаткой подколенной ямки; кверху с клетчаткой подвздошной ямки; по ходу aa. perforantes – с клетчаткой заднего и медиального фасциально-мышечных лож; клетчатка медиального фасциально-мышечного ложа по ходу canalis obturatorius и одноимённых сосудов сообщается с пристеночной клетчаткой малого таза.
Проекционные линии для обнажения: a. femoralis в треугольнике Скарпа обнажается по линии Кэна, линии, проведённой от середины расстояния между spina iliaca anterior superior и tuberculum pubicum к медиальному мыщелку бедра, при ноге, согнутой в тазобедренном и коленном суставах и отведённой кнаружи, в Гунтеровском канале обнажается на 1,5 см кнутри от линии Кэна, с таким расчётом, чтобы середина разреза была на уровне проекции переднего отверстия канала, т.е. на 14 см выше медиального мыщелка бедра.
Подколенная ямка – fossa poplitea
Стенки области:
Сверху и снаружи – сухожилие m. biceps femoris;
Сверху кнутри – сухожилие m. semitendinosus et m. semimembranosus;
Снизу снаружи – латеральная головка m. gastrocnemius;
Снизу кнутри – медиальная головка m. gastrocnemius;
Дно ямки составляет – задний отдел сумки коленного сустава, fascia poplitea, lig. popliteum obliquum et arcuatum, m. popliteus.
Каналы, борозды, треугольники, отверстия:
A. v. femoralis через нижнее отверстие canalis adductorius проходят в подколенную ямку и называются a. v. poplitea, у нижнего угла подколенной ямки a. poplitea делится на a. tibialis anterior и a. tibialis posterior.
Через входное отверстие canalis cruropopliteus a. tibialis posterior проходит в заднее фасциально-мышечное ложе голени.
A. tibialis anterior из подколенной ямки через membrana interossea cruris проходит в переднее фасциально-мышечное ложе голени.
N. ischiadicus у верхнего угла подколенной ямки делится на n. tibialis и n. peroneus communis.
Синтопия сосудисто-нервных образований:
По срединной линии подколенной ямки от верхнего угла к нижнему проходят n. tibialis, кпереди кнутри от него – v. poplitea, ещё более кнутри и кпереди (на кости) – a. poplitea.
N. peroneus communis – по линии, проведённой от верхнего угла подколенной ямки к головке малоберцовой кости.
Голень – regio cruris
Границы области:
Сверху – горизонтальная плоскость, проходящая через tuberositas tibiae.
Снизу – линия, проведённая через верхушки лодыжек.
Фасциальные перегородки: septum intermusculare cruris anterius et posterius.
Фасциально-мышечные ложа:
Переднее: m. tibialis anterior, m. extensor digitorum longus, m. extensor hallucis longus.
Заднее: m. gastrocnemius, m. soleus, m. popliteus, m. flexor digitorum longus, m. tibialis posterior, m. flexor hallucis longus.
Латеральное: m. peroneus longus, m. peroneus brevis.
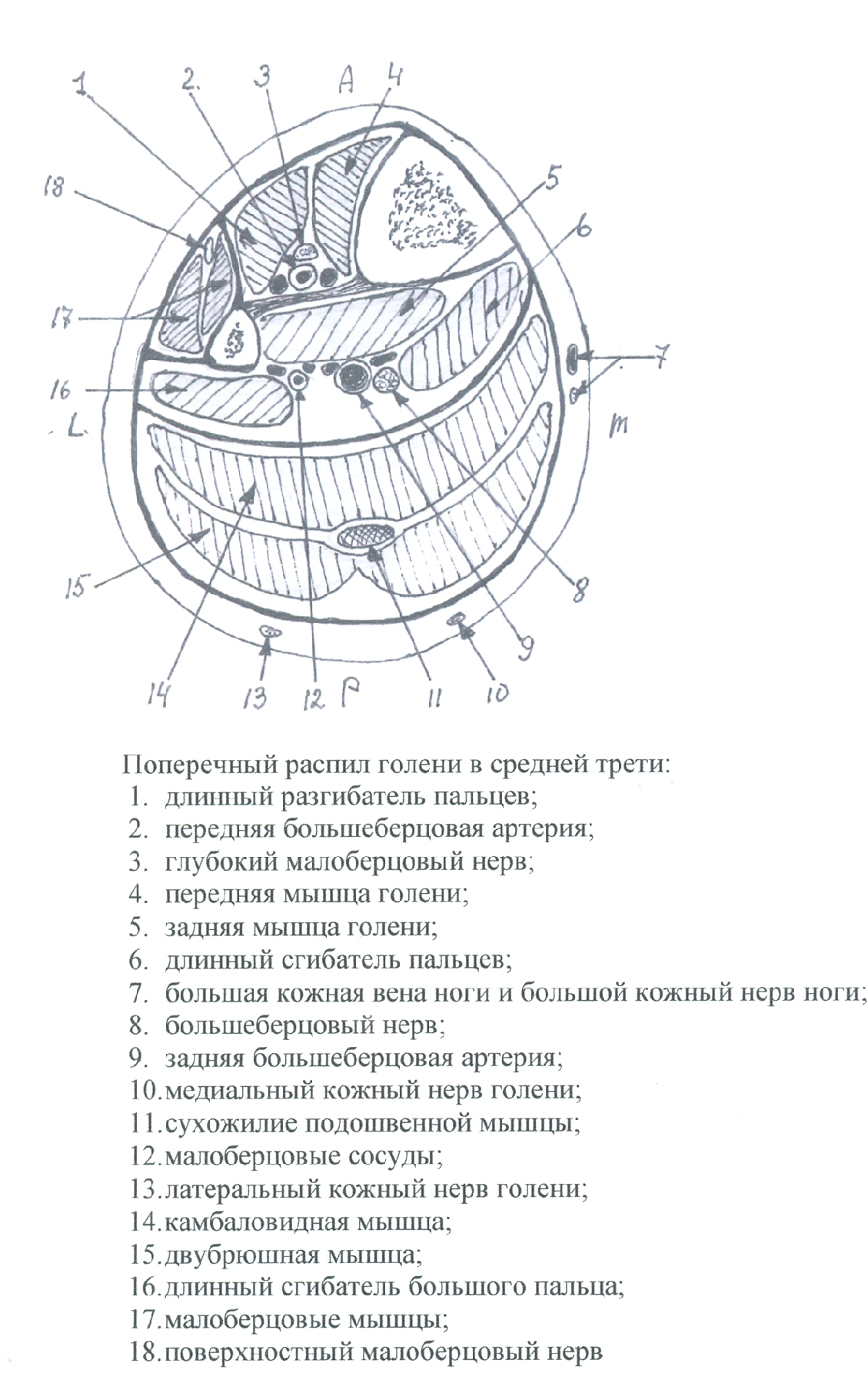
Каналы:
Canalis cruropopliteus ограничен: спереди – m. tibialis posterior; сзади – m. soleus; медиально – m. flexor digitorum longus; латерально – m. flexor hallucis longus.
Canalis musculoperoneus superior располагается между os fibulae и m. peroneus longus, в нём проходит n. peroneus communis, который делится здесь на n. peroneus superficialis и n. peroneus profundus.
Canalis musculoperoneus inferior располагается между os fibulae и m. flexor hallucis longus, в нём проходит a. peronea (ветвь a. tibialis posterior).
Синтопия сосудисто-нервных образований:
В переднем фасциально-мышечном ложе на membrana interossea cruris располагаются n. peroneus profundus, a. v. tibialis anterior; в верхней трети голени нерв находится кнаружи от артерии, в средней трети пересекает артерию спереди; в нижней трети голени лежит медиально от артерии, заканчивается в области первого межпальцевого промежутка.
В заднем фасциально-мышечном ложе в canalis cruropopliteus проходят n. tibialis, a. v. tibialis posterior; нерв располагается латерально от артерии.
В латеральном фасциально-мышечном ложе располагаются n. peroneus superficialis и a. peronea; в нижней трети голени нерв выходит в подкожную клетчатку и иннервирует кожу тыльной поверхности стопы, кроме первого межпальцевого промежутка.
Пути распространения гнойных затёков через отверстия, щели, по ходу сосудов и нервов, по протяжению. Глубокая клетчатка голени сообщается: кверху с клетчаткой подколенной ямки; кпереди – по ходу a. tibialis anterior с клетчаткой переднего фасциально-мышечного ложа; книзу – по ходу сухожилий сгибателей пальцев, a. tibialis posterior et n. tibialis и sulcus malleolaris medialis – с клетчаточными пространствами подошвенной поверхности стопы.
Проекционные линии для обнажения:
A. tibialis anterior et n. peroneus profundus по линии, проведённой от середины расстояния между головкой малоберцовой кости и tuberositas tibiae к середине расстояния между лодыжками.
A. v. tibialis posterior, n. tibialis обнажаются по линии, проведённой от точки, расположенной на 1 – 1,5 см кнутри от внутреннего края большеберцовой кости к середине расстояния между медиальной лодыжкой и ахилловым сухожилием.
Стопа – regio pedis
Границы области: линия, проведённая от верхушки лодыжек через подошву, переходящая на тыл стопы.
Фасциальные перегородки: septum intermusculare plantaris mediale et laterale.

Фасйиально-мышечные ложа:
Латеральное фасциально-мышечное ложе: m. adductor digiti minimi, m. flexor digiti minimi brevis.
Медиальное фасциально-мышечное ложе:m. flexor hallucis brevis, m. flexor hallucis longus, m. adductor hallucis, m. abductor hallucis.
Срединное фасциально-мышечное ложе: m. flexor digitorum brevis, m. quadrates plantae, m. flexor digitorum longus, mm. lumbricales.
Глубокое фасциально-мышечное ложе: mm. interossei plantares.
Каналы ,борозды:
Sulcus plantaris medialis между m. flexor digitorum brevis и m. abductor hallucis.
Sulcus plantaris lateralis между m. flexor digitorum brevis et m. abductor digiti minimi.
Canalis plantaris образован фасциальными перегородками: снаружи сверху – длинной связкой подошвы, снизу – глубокой фасцией подошвы, расположенной между m. flexor digitorum brevis и m. quadrates plantae.
Синтопия сосудисто-нервных образований:
На тыле стопы: a. dorsalis pedis и n. peroneus profundus проходят между m. extensor hallucis longus et m. extensor digitorum longus.
На подошвенной поверхности стопы: a. v. n. plantaris medialis проходят в sulcus plantaris medialis; a. v. n. plantaris lateralis в sulcus plantaris lateralis.
Пути распространения гнойных затёков через отверстия, щели, по ходу сосудов и нервов, по протяжению. Среднее ложе подошвы сообщается: вдоль червеобразных мышц и головки m. adductor hallucis longus, по межпальцевым промежуткам, вдоль глубокой подошвенной ветви тыльной артерии с тылом стопы; по sulcus malleolaris medialis по ходу сухожилий сгибателя пальцев и сосудисто-нервного пучка с глубоким клетчаточным пространством задней поверхности голени.
Проекционные линии для обнажения: A. v. dorsalis pedis и нерв – по линии от середины расстояния между лодыжками к первому межпальцевому промежутку.
Тазобедренный сустав – articulatio coxae
Суставные поверхности: головка бедренной кости и вертлужная впадина безымянной кости.
Конгруентность суставных поверхностей: увеличение вертлужной впадины за счёт labrum glenoidale.
Форма сустава: шаровидная.
Виды движения и оси вращения: по фронтальной плоскости – сгибание, разгибание; по сагиттальной – приведение, отведение; по вертикальной – повороты кнаружи и кнутри.
Капсула сустава: прикрепляется по краю вертлужной впадины бедренной кости спереди по linea intertrochanterica, сзади – на границе средней и наружной трети шейки бедренной кости. Вертелы остаются вне полости сустава.
Завороты и сумки: bursa ileopectinea.
Связки сустава:
Спереди: lig. iliofemorale – от spina iliaca anterior inferior к linea intertrochanterica.
Снутри: lig. pubofemorale – от верхней ветви лонной кости к малому вертелу.
Сзади: lig. ischiofemorale – от края acetabulum к большому вертелу.
Zona orbicularis – залегает в толще сумки, охватывает шейку бедра, прикрепляясь к spina iliaca anterior inferior.
Lig. capitis femoris проходит в полости сустава от lig. transversum acetabuli и incisura acetabuli к ямке на головке бедра.
Lig. transversum acetabuli – над incisura acetabuli.
Мышцы, укрепляющие сустав:
Спереди: m. iliopsoas, m. rectus femoris, m. pectineus.
Латерально: m. gluteus minimus.
Сзади: m. pirifomis, mm. obturatorius externus et internus, mm. gemellus superior et inferior, m. quadrates femoris.
Слабые участки сустава: сзади и снизу.
Вывихи: задне-верхний подвздошный (80 – 85% случаев); задне-нижний седалищный; передне-верхний подлонный, передне-нижний запирательный.
Пути распространения гнойных затёков: вдоль m. obturatorius internus в ягодичную область; по верхнему краю этой мышцы до foramen ischiadicum minus и в полость малого таза, по ходу m. iliopsoas в ложе приводящих мышц, по наружному краю этой мышцы – под прямую мышцу бедра.
Кровоснабжение: aa. circumflexa femoris lateralis et medialis, артерия круглой связки бедра.
Иннервация: n. ischiadicus, n. femoralis, n. obturatorius.
Лимфоотток: в nodi lymphatici inguinalis profundi.
Пункция:
На середине линии, соединяющей середину пупартовой связки с большим вертелом бедренной кости.
Спереди – на середине расстояния между точкой пульсации a. femoralis и большим вертелом.
С латеральной стороны – во фронтальной плоскости сразу над верхушкой большого вертела.
Доступы:
Передний доступ: разрез от spina iliaca anterior superior по медиальному краю m. sartorius, разводят кнаружи m. sartorius и m. rectus femoris, кнутри – m. iliopsoas и n. femoralis; или по наружному краю m. Sartorius и мышцу отводят кнутри.
Наружный доступ: разрез от spina iliaca anterior superior дугообразно книзу и кзади ниже большого вертела на 2 – 2,5 см в сторону седалищного бугра, разводят m. vastus lateralis, отсекают иногда большой вертел.
Задний доступ (для дренирования): разрез от середины расстояния между spina iliaca posterior superior и inferior, кпереди до trochanter major, разводят волокна большой ягодичной мышцы, рассекают грушевидную мышцу или отделяют от trochanter major грушевидную, внутреннюю, наружную запирательные и близнецовые мышцы.
Медиальный доступ: разрез начинается на 2 см проксимальнее линии, соединяющей spina iliaca anterior superior и tuber ischii, проводится по наружному краю m. adductor magnus (опасность: повреждение запирательного нерва и артерии).
Коленный сустав – articulatio genus
Суставные поверхности: мыщелки бедра, большеберцовая кость и надколенник.
Конгруентность суставных поверхностей: суставные поверхности дополняются менисками: латеральный – напоминает часть окружности; медиальный – имеет полулунную форму, передний и задний концы их прикрепляются к eminentia intercondillaris большеберцовой кости, передние края соединены между собой lig. transversum genus.
Форма сустава: вращательно-блоковидная.
Виды движения и оси вращения: сгибание до 160; пронация и супинация до 40.
Капсула сустава: капсула слабо натянута, срастается с сухожилием четырёхглавой мышцы бедра. На бедре прикрепляется спереди чуть выше суставного хряща, по бокам – почти у хряща, сзади – по его краю, на большеберцовой кости и на надколеннике – по краю суставных поверхностей. Головка малоберцовой кости остаётся вне сустава. Суставная полость разделяется менисками на верхний и нижний отделы, крестообразными связками и plicae alares – на латеральный и медиальный отделы, коллатеральными и крестообразными связками – на передний и задний отделы.
Завороты: передне-верхний (доходит до нижней трети бедра), передне-верхне-наружный, передне-верхне-внутренний, передне-нижне-наружный, передне-нижне-внутренний, задне-верхне-наружный, задне-верхне-внутренний, задне-нижне-наружный, передне-нижне-внутренний.
Сумки: bursa mucosa suprapatellaris, bursa praepatellaris subcutanea, bursa praepatellaris subfascialis, bursa praepatellaris subtendinea, bursa infrapatellaris profunda.
Связки сустава:
Lig. collaterale tibiale mediale – от медиального надмыщелка к большеберцовой кости, срастается с медиальным мыщелком.
Lig. collaterale fibulare laterale – от латерального надмыщелка бедра к головке fibula.
Retinaculum patellae mediale et laterale от боковых отделов надколенника к мыщелкам бедра и большеберцовой кости.
Lig. popliteum obliquum – от epiconylus medialis большеберцовой кости epicondylus lateralis бедра.
Lig. popliteum arcuatum – от epicondylus lateralis к lig. popliteum obliquum и к задней стенке сумки.
Lig. cruciatum anterius – от внутренней поверхности латерального мыщелка бедра к area intercondylaris anterior tibiae.
Lig. cruciatum posterius – от внутренней поверхности медиального мыщелка бедра к area intercondylaris posterior tibiae.
Lig. transversum genus соединяет мениски.
Lig. patellae – от надколенника к tuberositas tibiae.
Мышцы, укрепляющие сустав:
Спереди – сухожилие квадратной мышцы m. quadriceps femoris.
Сзади – m. biceps femoris, m. semitendinosus, m. semimembranosus, головки m. gastrocnemius, m. popliteus.
Снутри – сухожилие m. gracilis et m. sartorius.
Вывихи: встречаются крайне редко, различают передний (чаще), задний, латеральный, медиальный (реже).
Пути распространения гнойных затёков: гной из полости сустава распространяется в завороты, затем из задне-верхне-наружного в bursa m. popliteus, из задне-верхне-внутренного в bursa m. semitendinosus et bursa capitis medialis m. gastrocnemii, из передне-верхнего – в bursa suprapatellaris. Вокруг сустава развиваются параартикулярные флегмоны.
Кровоснабжение: rete articulare genus.
Иннервация: n. peroneus communis – сзади, снаружи; n. femoralis – спереди; n. tibialis – сзади.
Лимфоотток: от переднего отдела сустава в паховые лимфоузлы, от заднего – в подколенные.
Пункция: вкол иглы над надколенной чашечкой сверху вниз или на середине высоты надколенной чашечки.
Доступы:
Передне-внутренний.
Боковые производятся разрезом около мыщелка бедра.
Передние
Парапателлярный – разрез проводится по внутреннему и наружному краям надколенника, делаются контрапертуры на задней поверхности сустава.
U-образный.
Опасность: повреждение n. peroneus communis, a. poplitea.
Голеностопный сустав – articulatio talocruralis
Суставные поверхности: дистальные концы большеберцовой и малоберцовой костей и блок таранной котси.
Форма сустава: блоковидная.
Виды движения и оси вращения: по фронтальной оси – сгибание и разгибание, по сагиттальной – приведение и отведение.
Капсула сустава: суставная сумка прикрепляется по краю суставного хряща большеберцовой и малоберцовой костей, по передней поверхности тела таранной кости и к шейке таранной кости. Передние и задние отделы капсулы слабо натянуты.
Связки сустава:
Lig. mediale (deltoideum) состоит из 4х частей:
Pars tibiotalaris anterior – от медиальной лодыжки к задне-медиальной поверхности таранной кости;
Pars tibionavicularis – от медиальной лодыжки к задне-медиальной поверхности ладьевидной кости;
Pars tibiocalcanea – от медиальной лодыжки к sustenttaculum tali.
Lig. talofibulare posterius – от латеральной лодыжки к задне-медиальному отделу таранной кости.
Lig. talofibulare anterius – от латеральной лодыжки к боковой поверхности шейки таранной кости.
Lig. calcaneofibulare – от латеральной лодыжки к пяточной кости.
Мышцы, укрепляющие сустав:
Сзади – Ахиллово сухожилие.
Спереди – m. tibialis anterior, m. extensor digitorum longus, m. extensor hallucis longus.
Снаружи – mm. peroneus longus et brevis.
Изнутри – m. tibialis posterior, m. flexor digitorum longus, m. flexor hallucis longus.
Слабые участки сустава: сустав укреплён хорошо; передние и задние отделы капсулы менее прочные.
Вывихи: редки, обычно сочетаются с переломом лодыжки.
Пути распространения гнойных затёков: при артрите гной выпячивает капсулу спереди и сзади. Гной может прорываться вверх, в промежуток между берцовыми костями, в подтаранный сустав и в синовиальное влагалище длинного сгибателя большого пальца.
Кровоснабжение: спереди – ветви a. tibialis anterior, сзади снутри – ветви a. tibialis posterior, снаружи – ветви a. peronea.
Иннервация: n. saphenus – снутри, n. suralis – снаружи, n. peroneus profundus – спереди.
Лимфоотток: из медиального отдела в паховые узлы, из латерального – в подколенные.
Пункция: вкол иглы спереди у наружной или внутренней лодыжки.
Доступы: артротомия по Кохеру – дугообразный разрез между роазгибателями и малоберцовыми мышцами. Проводится зажим внутрь и дополнительный разрез на противоположной стороне сустава.
Топографо-анатомические особенности и оперативная хирургия нижней конечности детского возраста
Кожа тонкая, эластичная.
Подкожная клетчатка развита хорошо, отмечается густая сеть кожных вен.
Фасции необычайно тонки, поэтому через мышечные влагалища хорошо просвечивают вены и сухожилия.
Мышцы развиты слабо и имеют широкое прикрепление к надкостнице, сгибатели развиты сильнее, сухожильная часть мышц короткая, менее развита. С возрастом соотношение мышечной и сухожильной частей мышц изменяется.
Особенности строения трубчатых костей. Костные выступы, к которым прикрепляются мышцы и сухожилия почти не выражены: (например, головка, шейка и большой вертел бедренной кости представляют собой одну компактную массу). Кости имеют губчатое строение, тонки, эластичны, костно-мозговая полость отсутствует. Эпифизы хрящевые. Между эпифизом и диафизом – метаэпифизарная ростковая зона. Рост костей в основном моноэпифизарный, опережает рост мягких тканей. Бедренная кость растёт в длину за счёт дистального эпифиза, кости голени – за счёт проксимальных эпифизов (преобладает рост малоберцовой кости). Особенности роста костей учитываются при ампутации конечностей. Надкостница толстая, прочная, образует футляр вокруг кости, придает кости гибкость и создает условия для эпифизеолиза (смещение эпифиза по отношению к диафизу) и для поднадкостничных переломов по типу «зелёной ветви». Надкостница легко отделяется от кости, поэтому часто встречаются поднадкостничные гематомы.
Особенности кровоснабжения трубчатых костей. Имеются две независимые системы кровоснабжения: диафизарная и эпифизарная. Диафизарные артерии многочисленны, но с возрастом роль диафизарной системы ослабевает. Сосуды носят концевой характер, наиболее крупные артерии располагаются вблизи зоны роста кости. Место входа диафизарных артерий – на сгибательных поверхностях конечности на уровне верхней и средней трети диафизов.
Суставы не сформированы, поверхности не вполне конгруентны (например, головки бедренной кости округлой формы, суставные впадины уплощены, окаймляющая их хрящевая губа не выражена). Капсула сустава тонкая, туго натянута, относительные размеры полостей суставов больше, чем у взрослых. Синовиальные сумки недоразвиты и легко разрываются при повышении давления в полости суставов. Укрепляющие связки суставов тонкие, эластичные, некоторые связки отсутствуют. Гибкость и эластичность суставных частей обусловливает большую свободу движения и создают условия для переразгибания, вывихов и подвывихов.
Особенности сосудисто-нервного пучка конечности. Диаметры отдельных вен мало отличаются друг от друга, стенки бедренной артерии очень тонкие, с возрастом стенка утолщается, увеличивается толщина мышечной оболочки. Нервные стволы тонкие, утолщаются за счёт роста эпиневрия. Отхождение крупных ветвей располагается относительно высоко. Сосудисто-нервные пучки у детей располагаются более кнаружи по сравнению с проекционными линиями у взрослых. Преимущественное скопление субфасциальной жировой клетчатки по ходу основных сосудисто-нервных пучков способствует распространению гематом и гнойных затёков в основном по ходу сосудов и нервов.
Амниотические перетяжки бывают частичными или полными, могут проникать до апоневроза или до кости, сдавливая сосуды и нервы.
Синдактилия. Чаще срастаются IV и V или III и IV пальцы.
Полидактилия. Наличие добавочных пальцев.
Врождённый вывих бедра. С возрастом по мере усиления нагрузки и действия мышц головка бедренной кости смещается по подвздошной кости вверх и кзади, суставная впадина остаётся плоской, капсула сустава растягивается и утолщается, изменяется длина и функция ягодичных мышц.
Врождённая косолапость. Связана с врождённым укорочением медиальных и задних связок и сухожилий. Характеризуется: супинацией стопы, приведением её в суставах Лисфранка и Шопара, подошвенным сгибанием и подошвенным перегибом стопы.
