
- •Хирургические заболевания тонкой кишки и их оперативное лечение
- •Оглавление
- •Глава I. Анатомо-физиологические особенности
- •Глава II. Основы оперативной хирургии тонкой кишки _______________ 25
- •Глава III. Хирургические заболевания тонкой кишки ________________ 43
- •Глава IV. Операции на тонкой кишке _______________________________ 108
- •Предисловие
- •Глава I. Анатомо-физиологические особенности тонкой кишки
- •1.1. Топографическая анатомия тонкой кишки
- •(Брыжейка тонкой кишки откинута влево)
- •Р 1 10 11 4 5 6 2 3 7 8 9 ис. 4. Корень брыжейки тонкой кишки и задняя пристеночная брюшина
- •1.2. Физиология тонкой кишки
- •Тонкой кишки
- •2.1. Шовный материал
- •2.2. Кишечные швы
- •Углового шва
- •2.3. Кишечные анастомозы
- •Непроникающим швом
- •Глава III. Хирургические заболевания тонкой кишки
- •3.1. Клиника и диагностика заболеваний тонкой кишки
- •3.1.1. Синдромология болезней тонкой кишки
- •3.1.2. Критерии диагностики
- •3.2. Частная хирургическая энтерология
- •3.2.1. Врожденные аномалии тонкой кишки
- •Аномалии желточного протока
- •Аномалии тонкой кишки
- •3.2.2. Острая тонкокишечная непроходимость
- •Этиология
- •Патогенез
- •Клинико-инструментальная диагностика
- •Брюшной полости
- •Брюшной полости
- •Тонкокишечной исчерченности
- •Некоторые формы окн
- •3.3. Нарушения мезентериального кровоснабжения
- •Патоморфологические изменения
- •Mesenterica superior
- •Клиника
- •Инструментальная диагностика
- •3.4. Болезнь Крона
- •3.5. Редкие болезни тонкой кишки
- •3.5.1. Дивертикулярная болезнь
- •3.5.2. Опухоли тонкой кишки
- •3.6. Болезни оперированного кишечника
- •Синдром "короткой тонкой кишки"
- •3.6.2.Синдром «слепых мешков»
- •3.7. Трансплантация тонкой кишки
- •Глава IV. Операции на тонкой кишке
- •Выделение; 2- пересечение и перевязка брыжеечных сосудов;
- •Выключение петли тонкой кишки y-образным способом по Ру
- •Эталоны ответов к тестовым заданиям и ситуационным задачам
- •Список рекомендуемой литературы
Инструментальная диагностика
Рентгенологические методы:
обзорная рентгеноскопия (-графия) органов брюшной полости не позволяет выявить специфических симптомов острого нарушения мезентериального кровоснабжения, возможно определение признаков ОКН – повышенная пневматизация кишечника, чаши Клойбера, симптомы перистости и арки;
ангиография – рентгенологический метод исследования, заключающийся в пункции периферических артерий и последующим контрастированием либо аорты (аортография), либо брыжеечных сосудов (селективная мезентерикография).
Аортография показана при окклюзии I сегмента верхней брыжеечной артерии, пристеночных и восходящих тромбозах аорты, аневризмах аорты.
Селективная мезентерикография показана при окклюзионных поражениях II и III сегментов верхней брыжеечной артерии.
Использование данного метода достаточно ограничено, так как при наличии данной ургентной сосудистой патологии ангиография может выполняться лишь в специализированных отделениях.
Лапароскопия. Проведение данного исследования в I стадию заболевания малоинформативно, т.к. возможно определить лишь признаки уменьшения кровоснабжения кишечника в виде возникшей анемии кишечной стенки.
II стадия заболевания лапароскопически характеризуется гипоксическими изменениями кишечной стенки при артериальной окклюзии (серозный покров кишки тусклый, кишечная стенка серого цвета, небольшое количество выпота в брюшной полости) и выраженными изменениями при венозной патологии (геморрагический выпот в брюшной полости, стенка кишки красного цвета, отечна, аперистальтична, резкое утолщение внутристеночных вен, нередко с их тромбированием по брыжеечному краю).
В III стадию заболевания выявляются признаки перитонита – в брюшной полости мутный геморрагический выпот, брюшина тусклая, серая, покрыта нитями фибрина, кишечник раздут, не перистальтирует, стенка грязно-зеленого либо черного цвета.
Лечение острых нарушений мезентериального кровоснабжения оперативное, выполняется в экстренном порядке. Задачами операции являются восстановление брыжеечного кровотока, удаление некротизированного сегмента кишечника, лечение перитонита. На ранних стадиях развития, когда признаков гангрены кишечника не выявляется, при нарушениях кровоснабжения артериального генеза производят сегментарную тромбинтимэктомию (либо тромбоэмболэктомию). В других случаях показана резекция кишечника, при этом ее объем варьирует от сегментарной резекции тонкой кишки до резекции участка тонкой кишки в сочетании с правосторонней гемиколэктомией. При тотальном поражении кишечника, выявленном на операции, к сожалению, процесс трактуется как неоперабельный.
3.4. Болезнь Крона
Заболевание впервые описано в 1932 г. совместно В.В.Crohn, L. Ginsberg, G.D. Oppenheimer как воспалительное поражение терминального отдела подвздошной кишки, характеризующегося наличием гранулематозного процесса. Позднее было выявлено, что данный процесс может встречаться и в других органах ЖКТ.
С точки зрения современных подходов, болезнь Крона – неспецифическое воспалительное заболевание слизистой оболочки органов ЖКТ неустановленной этиологии с преимущественным поражением дистального отдела тонкой кишки, рецидивирующим течением и часто возникающими осложнениями, а также системными проявлениями (артриты, поражение глаз, кожи).
Причины и патогенез заболевания до настоящего времени малоизученны, большое значение в развитии данной патологии придается генетическим факторам. В большинстве случаев наличие болезни Крона сочетается с такими заболеваниями как анкилозирующий спондилит, синдром Тернера, семейный характер заболевания выявляется в 35% случаев. В развитии данной патологии большое значение отводится иммунологическим, бактериальным и нейрогуморальным механизмам.
Патоморфологические изменения стенки кишки. Основным отличием болезни Крона при гистологическом исследовании является наличие специфического для данного заболевания гранулематозного воспаления стенки кишки. Гранулемы представляют собой неказеозные саркоидоподобные очаги с наличием в них гигантских клеток Пирогова-Лангханса. При этом воспалительный процесс захватывает все слои кишечной стенки (рис. 46), что макроскопически характеризуется утолщением пораженной кишки, стенозированием ее просвета за счет инфильтрации лимфоидными клетками, наличия язвенной деформации и эрозий слизистой оболочки (вид "булыжной мостовой").
Классификация
Клинически заболевание может протекать в 4 стадии (В.В.Crohn):
острый энтерит, при этом патологический очаг локализуется в терминальном отделе подвздошной кишки, а симптоматика может напоминать клинику острого аппендицита;
хронический энтерит с приступами кишечных колик, наличием в кале патологических примесей (кровь, слизь);
стенозирующий илеит, сопровождающийся явлениями кишечной непроходимости;
илеит, протекающий с образованием кишечных свищей.
Однако в настоящее время нет единой общепринятой классификации болезни Крона. Это связано не только с отсутствием единых взглядов на возникновение и течение болезни, а в большей степени с разнообразием клинической картины и множественным поражением органов.
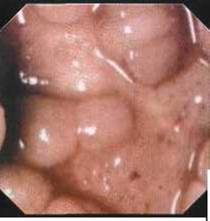
Рис. 46. Слизистая тонкой кишки по типу "булыжной мостовой" при илеоскопии
По анатомической локализации выделяют два типа болезни Крона (Парфенов А.И., 2002):
I тип – изолированное сегментарное поражение кишечника:
а) ограниченного сегмента тонкой кишки (по клинике – острый еюноилеит, еюноилеит с синдромом тонкокишечной непроходимости и нарушенного всасывания);
б) илеоцекального угла (острый илеотифлит);
в) ограниченного сегмента толстой кишки (гранулематозный колит и проктит);
II тип – сочетанное поражение кишечника:
а) вовлечение в процесс сегментов тонкой и толстой кишок;
б) сочетанное поражение кишечника, желудка, пищевода.
По клинике выделяют острое и рецидивирующее течение, по фазам – обострение и ремиссия.
По наличию осложнений: кишечная непроходимость, кровотечение, кишечные свищи, перфорация, перитонит.
Диагностика очень затруднительна, т.к. данное заболевание зачастую протекает бессимптомно, а общие жалобы (лихорадка, боли в животе неопределенного характера, нарушения стула, слабость, утомляемость, потеря веса) не являются специфическими для болезни Крона. При стенозирующей и первично хронической форме диагноз может быть установлен спустя 3-5 лет после появления клинических симптомов. Это же касается и большинства больных, поступающих в экстренное хирургическое отделение при острой форме болезни Крона либо при возникновении осложнений, когда диагноз устанавливается в момент операции.
Для оценки степени тяжести течения заболевания был разработан индекс активности болезни Крона (индекс Best W., 1976), который рассчитывается по 8 показателям (табл.1).
Таблица 1
Расчет степени активности болезни Крона по индексу Беста
|
Критерии (оценка в баллах) |
Коэффициент |
1. |
число дефекаций неоформленным стулом за неделю |
х 2 |
2. |
интенсивность боли в животе в течение недели (0 – нет боли, 1 – легкая, 2 – выраженная, 3 – сильная боль) |
х 5 |
3. |
самочувствие в течение недели (0 – хорошее, 1 - удовлетворительное, 2 – плохое, 3 – очень плохое) |
х 7 |
4. |
напряжение живота при пальпации (0 – нет, 2 – сомнительно, 5 – есть) |
х 10 |
5. |
необходимость в симптоматическом лечении диареи (0 – нет, 1 – есть) |
х 30 |
6. |
разница должного и фактического гематокрита |
х 6 |
7. |
дефицит массы тела 1 – фактическая масса тела/должная масса тела |
х 100 |
8. |
наличие системных проявлений и осложнений (один симптом – 1 балл) |
|
У здоровых людей индекс Беста равен 0. Изменение его в пределах 80-149 свидетельствует о легкой, 150-249 – средней, более 250 – выраженной активности болезни Крона.
Большое значение в диагностике данной патологии отводится рентгенологическим методам исследования. При обзорной рентгенографии брюшной полости возможно определить признаки кишечной непроходимости. Методы контрастного исследования (с барием на протяжении, ирригоскопия (рис. 47)) позволяют выявить морфологические стадии течения болезни Крона:
I – стадия ранних изменений характеризуется утолщением и уплощением складок слизистой оболочки, наличием множественных поверхностных язв до 0, 2 см, при этом стенка кишки сохраняет свою эластичность;
II – стадия промежуточных изменений, когда отмечается изъязвления, атрофия и рубцевание слизистой оболочки, ригидность брыжеечного и выбухание противобрыжеечного краев кишечной трубки за счет псевдодивертикулов, при этом стенка кишки значительно утолщена, однако просвет кишки остается в пределах нормы;
III – стадия выраженных изменений имеет типичные рентгенологические признаки в виде изменения рельефа слизистой по типу "булыжной мостовой", глубоких щелевидных изъязвлений со спазмом и сформировавшимся сужением просвета по типу "шнура". Возможности эндоскопических исследований значительно ограничены, их эффективность увеличивается лишь при локализации болезни Крона в пищеводе, желудке, ДПК или в толстом кишечнике. При этом ФГДС или колоноскопию всегда необходимо сочетать с гистологическим исследованием биоптатов.

Рис. 47. Ирригограмма
утолщение и ригидность стенки подвздошной кишки при болезни Крона
В последнее время для диагностики болезни Крона, особенно на ранних стадиях, используются специфические для этой патологии тесты (Anti-Saccharomyces cerevisiae mannan antibodies (ASCA), antineutrophil cytoplasmic (ACA)). У 96% больных сочетание положительного ASCA и отрицательного АСА-тестов говорит о наличии болезни Крона.
Лечение болезни Крона может быть как медикаментозным, так и оперативным.
Лечебная тактика зависит от степени активности болезни Крона, рассчитываемой по индексу Беста.
Основными принципами консервативного лечения являются адекватная диета, адекватная противовоспалительная, антибактериальная, симптоматическая (витамины, спазмолитические, противодиарейные препараты) терапия.
Все применяемые при болезни Крона диеты (4, 4б, 4в) способствуют уменьшению интенсивности бродильных и гнилостных процессов, препятствуют нарушению обменных процессов, что достигается щадящим режимом приготовления пищи (варка, протирание), исключением из блюд углеводов и белков, содержащихся в продуктах, богатых клетчаткой и клеточными оболочками, добавлением в рацион микроэлементов (кальций, железо, магний, цинк) и витаминов (жирорастворимых, фолиевую кислоту, витамин В12).
При легкой активности болезни Крона возможно применение лишь одной диеты. При среднетяжелом течении заболевания необходимо назначение элементных диет, которые представляют собой сбалансированные порошкообразные смеси, освобожденные от шлаков. Они включают все необходимые для жизнедеятельности вещества, микроэлементы и витамины в необходимых суточных дозах (нутрилан, нутрен, изокал).
При тяжелом течении заболевания применяется парентеральное питание, которое обеспечивается введением в организм аминокислот, жиров и углеводов. В настоящее время в качестве белковых препаратов, применяются растворы аминокислот (аминостерил II, III, вамин 14, 18, интрафузин, полиамин) и комплексные препараты аминокислот в сочетании с электролитами (вамин N, инфезол 40, аминостерил 10%), электролитами и углеводами (аминоплазмаль 10%, вамин глюкоза), ионами и витаминами (аминостерил L 600, L 800, аминостерил форте). В качестве липидсодержащих растворов применяются интралипид 10-30%, липовеноз 10, 20%, липофундин.
Противовоспалительная терапия при легкой и средней активности болезни Крона проводится препаратами группы сульфасалицилатов:
сульфасалазин эффективен в отношении патологических очагов, локализующихся в толстой кишке и илеоцекальной области, назначается по 3-6 г в сутки в течение 2 недель, однако, большое количество осложнений и непереносимость данного препарата ограничивают широкое применение;
препараты, производные 5-АСК (месалазин, салофальк, месакол, салозинал), благодаря наличию растворимой в тонкой кишке оболочки, возможно применять при болезни Крона различной локализации, что позволяет значительно уменьшить частоту рецидивов (табл. 2).
Таблица 2.
Применение препаратов 5-АСК
Препарат |
Точка приложения |
Дозировка |
Asacol |
дистальный отдел подвздошной, толстая кишки при рН>7 |
400-800 мг 3 в сутки |
Salofalk |
подвздошная и толстая кишки при рН>6 |
500-1000 мг 3 раза в сутки |
Mesacol |
дистальный отдел подвздошной, толстая кишки |
400-800 мг 3 в сутки |
Pentasa |
толстая кишка |
2 г 2 раза в сутки |
При тяжелом течении заболевания и при отсутствии эффекта от применения вышеперечисленных препаратов необходимо назначение кортикостероидных препаратов. При этом дозировка должна подбираться индивидуально в зависимости от локализации и степени тяжести процесса (максимально допустимые дозы 1-2 мг/кг с 3-4-х кратным введением с последующим снижением дозы на 5 мг в неделю). В некоторых случаях показана краткосрочная пульс-терапия гормональными препаратами.
Иммунодепрессанты при болезни Крона могут применяться при длительной терапии кортикостероидами с целью достижения стойкого клинического эффекта с помощью минимальных доз (азатиоприн (имуран) 2,5-4 мг/кг в сутки в течение 2-4 мес), что способствует заживлению свищей. Однако применение препаратов данной группы может привести к тяжелым последствиям в виде лейкопении и повышению риска развития злокачественных новообразований.
Антибактериальная терапия показана в случаях присоединения вторичной инфекции, наличии осложнений и проводится препаратами групп пенициллинового, цефалоспоринового (I-III поколений) ряда в сочетании с метронидазолом.
Показания к хирургическому лечению:
абсолютные – осложнения: перфорация, перитонит, токсическая дилятация кишки, тяжелые кровотечения, ОКН, кишечные свищи, локальные гнойники;
относительные – отсутствие эффекта от медикаментозной терапии (частые рецидивы, упорное течение заболевания), явления хронической частичной кишечной непроходимости, при сочетании болезни Крона с системными проявлениями.
Особенностями оперативного вмешательства на тонкой кишке при данной патологии является экономное иссечение участка пораженной кишки, т.к. данный метод лечения направлен на устранение причины осложнения, а не на излечение самого заболевания, и лишь способствует его ремиссии.
