
- •►ПОВРЕЖДЕНИЕ И ГИБЕЛЬ КЛЕТОК И ТКАНЕЙ◄
- •ДИСТРОФИИ
- •ПАРЕНХИМАТОЗНЫЕ (ВНУТРИКЛЕТОЧНЫЕ) ДИСТРОФИИ
- •ПАРЕНХИМАТОЗНЫЕ БЕЛКОВЫЕ ДИСТРОФИИ (ДИСПРОТЕИНОЗЫ)
- •ПАРЕНХИМАТОЗНЫЕ ЖИРОВЫЕ ДИСТРОФИИ
- •ПАРЕНХИМАТОЗНЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ (МЕЗЕНХИМАЛЬНЫЕ, ВНЕКЛЕТОЧНЫЕ) ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ БЕЛКОВЫЕ ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ ЖИРОВЫЕ ДИСТРОФИИ
- •СТРОМАЛЬНО-СОСУДИСТЫЕ УГЛЕВОДНЫЕ ДИСТРОФИИ
- •СМЕШАННЫЕ ДИСТРОФИИ
- •НАРУШЕНИЕ ОБМЕНА ХРОМОПРОТЕИДОВ (ЭНДОГЕННЫХ ПИГМЕНТОВ)
- •НАРУШЕНИЕ ОБМЕНА НУКЛЕОПРОТЕИДОВ
- •НАРУШЕНИЯ ОБМЕНА МИНЕРАЛОВ
- •КЛЕТОЧНАЯ ГИБЕЛЬ. СМЕРТЬ
- •НЕКРОЗ
- •АПОПТОЗ
- •СМЕРТЬ, ПРИЗНАКИ СМЕРТИ
- •НАРУШЕНИЯ КРОВООБРАЩЕНИЯ
- •НАРУШЕНИЯ КРОВЕНАПОЛНЕНИЯ
- •АРТЕРИАЛЬНАЯ ГИПЕРЕМИЯ
- •ВЕНОЗНАЯ ГИПЕРЕМИЯ
- •ИШЕМИЯ
- •НАРУШЕНИЯ ПРОНИЦАЕМОСТИ СОСУДИСТОЙ СТЕНКИ
- •КРОВОТЕЧЕНИЕ
- •ПЛАЗМОРРАГИЯ
- •НАРУШЕНИЯ ТЕЧЕНИЯ И СОСТОЯНИЯ КРОВИ
- •СТАЗ, СЛАДЖ-ФЕНОМЕН
- •ТРОМБОЗ
- •СИНДРОМ ДИССЕМИНИРОВАННОГО ВНУТРИСОСУДИСТОГО СВЕРТЫВАНИЯ
- •ЭМБОЛИЯ
- •ЭТИОЛОГИЯ. МОРФОГЕНЕЗ
- •ВОСПАЛЕНИЕ
- •ЭКССУДАТИВНОЕ ВОСПАЛЕНИЕ
- •ПРОЛИФЕРАТИВНОЕ (ПРОДУКТИВНОЕ) ВОСПАЛЕНИЕ
- •ИММУНОПАТОЛОГИЯ
- •КОМПЕНСАТОРНО-ПРИСПОСОБИТЕЛЬНЫЕ ПРОЦЕССЫ
- •АТРОФИЯ
- •ГИПЕРТРОФИЯ
- •ГИПЕРПЛАЗИЯ
- •РЕГЕНЕРАЦИЯ
- •ОРГАНИЗАЦИЯ
- •МЕТАПЛАЗИЯ
- •ДИСПЛАЗИЯ
- •I. ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ
- •II. МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ
- •III. ОПУХОЛИ МЕЛАНИНОБРАЗУЮЩЕЙ ТКАНИ
- •IV. ОПУХОЛИ НЕРВНОЙ СИСТЕМЫ И ОБОЛОЧЕК МОЗГА
- •V. ОПУХОЛИ КРОВИ
- •VI. ТЕРАТОМЫ
- •ОПУХОЛИ ДЕТСКОГО ВОЗРАСТА
- •ГЕМОБЛАСТОЗЫ
- •ЛЕЙКОЗЫ
- •ЛИМФОМЫ
- •АНЕМИИ
- •СОДЕРЖАНИЕ
61
КЛЕТОЧНАЯ ГИБЕЛЬ. СМЕРТЬ
Смерть как биологическое понятие является выражением необратимого прекращения жизнедеятельности организма. В большинстве стран организм считается мертвым, когда наступает полное и необратимое прекращение деятельности мозга.
Смерть клетки может происходить двумя путями: путем некроза и путем апоптоза. Поскольку биологические признаки, а также значение некроза и апоптоза различны, эти процессы рассматриваются отдельно.
НЕКРОЗ
Некроз (от греч. nekros – мертвый) – омертвение, гибель клеток и тканей в живом организме под воздействием болезнетворных факторов. Этот вид гибели клеток генетически не контролируется.
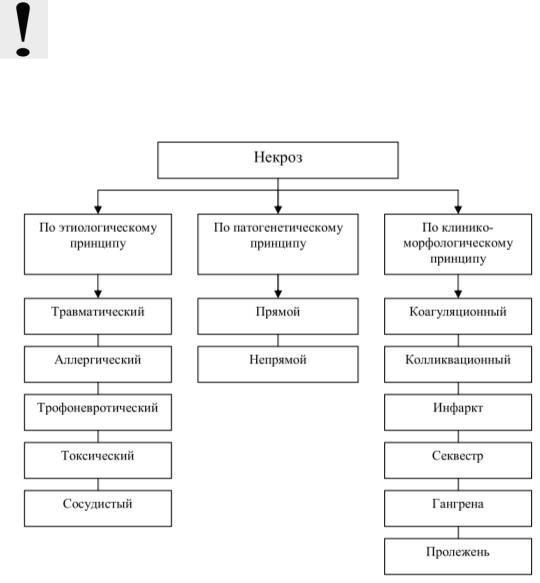
Общая классификация разновидностей некроза представлена на рис. 18.
Рис. 18. Классификация некроза.

62
ЭТИОЛОГИЯ
По этиологическому принципу выделяют следующие виды некроза:
1.Травматический некроз – возникает при непосредственном действии физических (ранение, радиация, электричество, низкие и высокие температуры – отморожение и ожог) и химических (кислоты, щелочи, соли тяжелых металлов, ферменты, лекарственные препараты, этиловый спирт) факторов на повреждаемые ткани.
2.Аллергический некроз – возникает при иммунопатологических и аллергических реакциях, феномене Артюса, инфекционноаллергических заболеваниях (ревматизм, ревматоидный артрит, системная красная волчанка, гломерулонефрит).
3.Трофоневротический некроз – связан с нарушением микроциркуляции и иннервации тканей при хронических заболеваниях (пролежни, незаживающие язвы).
4.Токсический некроз – возникает при действии бактериальной и другой природы (бактерии, вирусы, простейшие и др.).
5.Сосудистый – возникает при нарушении кровоснабжения органа
(инфаркт).
ПАТОГЕНЕЗ. МОРФОГЕНЕЗ
В зависимости от механизма действия патогенного фактора
различают:
прямой некроз, обусловленный непосредственным действием фактора (травматические и токсические некрозы);
непрямой некроз, возникающий опосредованно через сосудистую и нервно-эндокринную системы (аллергические, сосудистые и трофоневротические некрозы).
Для всех форм некроза является характерной последовательность морфологических изменений (морфогенез):
1.Паранекроз – изменения подобные некротическим, но обратимые.
2.Некробиоз – необратимые дистрофические изменения, характеризующиеся преобладанием катаболических реакций над анаболическими.
Анаболизм – совокупность химических процессов, составляющих одну из сторон обмена веществ в организме, направленных на образование составных частей клеток и тканей.
63
Катаболизм – процесс метаболического распада, разложения на более простые вещества (дифференциация) или окисления какого-либо вещества, обычно протекающий с высвобождением энергии в виде тепла и в виде АТФ.
3.Аутолиз – разложение мертвого субстрата под действием гидролитических ферментов погибших клеток и клеток воспалительного инфильтрата.
ОБЩИЕ МОРФОЛОГИЧЕСКИЕ ПРИЗНАКИ НЕКРОЗА
Макроморфологические изменения зависят от своеобразия органа, в котором возникает некроз, а также от характера повреждающего фактора. При некрозе изменяется блеск, цвет, консистенция поврежденной ткани или органа. Изменение цвета ткани происходит вследствие появления примесей крови. Изменение консистенции ткани – в результате коагуляции и мумификации, либо моляции и колликвации.
1.Изменения в ядрах: одним из важных и наглядных морфологических признаков некроза клетки является изменение структуры ядра:
кариопикноз – хроматин мертвой клетки конденсируется в виде крупных глыбок. Ядро уменьшается в объеме, становится сморщенным, плотным, интенсивно базофильным, то есть, окрашивается в темно-синий цвет гематоксилином.
кариорексис – распад ядра на фрагменты.
кариолизис – лизирование (растворение) ядра.
2.Цитоплазматические изменения:
плазмокоагуляция – приблизительно через 6 часов после того, как клетка подверглась некрозу, цитоплазма ее становится гомогенной и выражено ацидофильной, то есть окрашивается интенсивно кислыми красителями, например, в розовый цвет при окраске эозином. Возникает в результате коагуляции цитоплазматических белков и разрушения (исчезновения) рибосом.
плазморексис – фрагментация цитоплазмы
64
плазмолиз – рассасывание цитоплазмы.
3.Изменения межклеточного вещества охватывают как межуточное вещество, так и волокнистые структуры. Чаще всего развиваются изменения, характерные для фибриноидного некроза: коллагеновые, эластические и ретикулиновые волокна превращаются в плотные, гомогенные розовые, иногда базофильные массы, которые могут подвергаться фрагментации, глыбчатому распаду либо лизироваться. Реже может наблюдаться отек, лизис и ослизнение волокнистых структур, что свойственно колликвационному некрозу.
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ФОРМЫ НЕКРОЗА
Некроз проявляется различными клиническими и морфологическими изменениями. Различия зависят от структурнофункциональных особенностей органов и тканей, скорости и типа некроза, а также причины его возникновения и условий развития. Среди клинико-морфологических форм некроза различают следующие:
1.Коагуляционный (сухой) некроз – происходит в органах богатых белками и бедных жидкостями (например, в почках, миокарде, надпочечниках, селезенке) обычно в результате недостаточного кровообращения и аноксии, действия физических, химических и других повреждающих факторов.
Некротизированные участки сухие, плотные, крошащиеся, белого или желтого цвета.
Клетки, лишенные ядра, выглядят как масса коагулированной, гомогенной, розовой цитоплазмы, погибшие клетки сохраняют свои очертания в течение нескольких дней.
Вкачестве разновидностей коагуляционного некроза выделяют:
Восковидный (ценкеровский) некроз – некроз мышц, чаще передней брюшной стенки и бедра, при тяжелых инфекциях (брюшной и сыпной тиф, холера).
Пораженная мышца бледной окраски, поверхность разреза сухая, восковидная, рисунок ткани не выражен; нередко в толще пораженной мышцы отчетливо выступают темнокрасные очаги кровоизлияний.

65
Мышечные волокна набухшие либо колбовидно вздуты, интенсивно окрашены эозином. В наиболее пораженных волокнах отмечают распад саркоплазмы на однородные глыбки, располагающиеся на некотором расстоянии друг от друга. Встречаются волокна, в которых наступил разрыв сарколеммы и полный распад саркоплазмы на мелкие глыбки и зерна. В соответствующих местах можно наблюдать также разрыв сосудов.
Казеозный (творожистый) некроз – развивается при туберкулезе, сифилисе, лепре, а также при лимфогранулематозе. Макроскопически во внутренних органах выявляется сухой, крошащийся ограниченный участок ткани беловато-желтого цвета. Микроскопическая картина видоизменяется в зависимости от вида возбудителя.
Фибриноидный некроз – тип некроза соединительной ткани, который наблюдается при аллергических и аутоиммунных болезнях (например, ревматизме, ревматоидном артрите и системной красной волчанке). Этот некроз характеризуется потерей нормальной структуры коллагеновых волокон и накоплением гомогенного, ярко-розового некротического материала.
Жировой некроз:
Ферментный жировой некроз – происходит при остром панкреатите и повреждениях поджелудочной железы, когда панкреатические ферменты выходят из протоков в окружающие ткани. При панкреатитах возможно попадание липазы в кровоток с последующим широким распространением, что является причиной жирового некроза во многих участках организма. Наиболее часто повреждаются подкожная жировая клетчатка и костный мозг.
Вжировой ткани, окружающей поджелудочную железу и в ней самой определяются непрозрачные белые (как мел) бляшки и узелки (стеатонекрозы).
Морфологическая картина острого панкреанекроза – в ткани железы визуализируются зоны с более бледной окраской (стеатонекрозы), по периферии которых лейкоцитарный вал.

66
Неферментный (травматический) жировой некроз –
наблюдается в молочной железе, подкожной жировой ткани и в брюшной полости. Такой вид некроза вызывает воспалительный ответ, характеризуемый наличием многочисленных макрофагов с пенистой цитоплазмой, нейтрофилов и лимфоцитов. Затем следует фиброзирование; при этом данный процесс бывает трудно отличить от опухоли.
2.Колликвационный (влажный) некроз – характеризуется расплавлением мертвой ткани. Развивается в тканях, относительно бедных белками и богатых жидкостью, где имеются благоприятные условия для гидролитических процессов. Лизис клеток происходит в результате действия собственных ферментов (аутолиз). Типичным примером влажного колликвационного некроза является очаг серого размягчения (ишемический инфаркт) головного мозга.
3.Инфаркт – некроз тканей, возникающий при нарушении кровообращения (сосудистый, ишемический некроз). Развивается вследствие тромбоза, эмболии, длительного спазма артерий или функционального перенапряжения органа в условиях недостаточного кровоснабжения.
Инфаркты разделяют по следующим критериям:
По форме – форма инфаркта определяется ангиоархитектоникой
иможет быть конусовидной или неправильной. Инфаркт имеет форму конуса, если закрывается просвет артерии магистрального типа. Основание конуса лежит под капсулой, а вершина обращена к воротам (селезенка, почка, легкое). Инфаркт неправильной формы возникает при закупорке артерии рассыпного типа с обилием анастомозов (миокард, головной мозг).
По виду и цвету – инфаркт может быть ишемический (белый), геморрагический (красный) и белый с геморрагическим венчиком.
Ишемический (белый) инфаркт – возникает обычно в участках недостаточного коллатерального кровоснабжения, что исключает поступление крови в область некроза. Чаще возникает в головном мозге (неправильной формы очаг серого размягчения) и селезенке.
На примере инфаркта селезенки: очаг конусовидной формы, белого цвета, суховатый и плотный.
67
В области инфаркта – структурные элементы в виде однородной мелкозернистой, розовой массы, кариолизис, кариорексис. По периферии инфаркта – зоны кровоизлияний с гемолизом эритроцитов и отложением бурого пигмента (см. фото № 5)
Белый инфаркт с геморрагическим венчиком – возникает,
когда спазм сосудов по периферии инфаркта сменяется паретическим их расширением и развитием диапедезных кровоизлияний. Часто возникает в миокарде и почках.
На примере инфаркта миокарда: в миокарде – очаг неправильной формы, дряблой консистенции, желтоватобелого цвета, окруженный зоной диапедезных кровоизлияний.
В зоне инфаркта – кардиомиоциты, лишенные ядер (кариолизис), с глыбчатым распадом цитоплазмы; по периферии некроза – демаркационное воспаление в виде полнокровия сосудов и инфильтрации ткани полиморфноядерными лейкоцитами и эритроцитами.
Геморрагический (красный) инфаркт – возникает обычно в условиях хронического венозного застоя. Характерен для легких и кишечника. Так, в легких кровь из бронхиальной артерии устремляется по анастомозам под большим давлением в область омертвения, при этом происходит разрыв капилляров и пропитывание омертвевшей ткани эритроцитами.
На примере инфаркта легкого: инфаркт легкого конусовидной формы, темно-красного цвета, плотной консистенции.
Разрыв межальвеолярных перегородок, отсутствие ядер в альвеолярном эпителии, диффузная инфильтрация эритроцитами, а в зоне демаркационного воспаления – лейкоцитарная инфильтрация. Сохранившаяся легочная ткань повышенной воздушности (эмфизема).
4.Секвестр – участок мертвой ткани, который не подвергается аутолизу, не замещается соединительной тканью и свободно располагается среди живых тканей. Как правило, сопровождается развитием гнойного воспаления с образованием свищевых ходов, через которые фрагменты секвестра могут выходить. Возникает преимущественно в костях.

68
5.Гангрена (от греч. gangraina – пожар) – некроз тканей, сообщающихся с внешней средой и изменяющихся под ее воздействием. Различают сухую, влажную и газовую гангрены:
Сухая гангрена – это некроз тканей, соприкасающихся с внешней средой, протекающий без участия микроорганизмов. Сухая гангрена наиболее часто возникает на конечностях в результате ишемического коагуляционного некроза тканей. Примеры: сухая гангрена конечности при атеросклерозе и тромбозе ее артерий (атеросклеротическая гангрена), облитерирующем эндартериите; при отморожении или ожоге; пальцев при болезни Рейно или вибрационной болезни; кожи при сыпном тифе и др. инфекциях.
Некротизированные ткани кажутся черными, сухими, они четко отграничены от смежной жизнеспособной ткани. На границе со здоровыми тканями возникает демаркационное воспаление. Изменение цвета обусловлено превращением гемоглобиногенных пигментов в присутствии сероводорода
всульфид железа.
Влажная гангрена – развивается обычно в тканях, богатых влагой. Она может встречаться на конечностях, но чаще – во внутренних органах, например, в кишечнике при непроходимости брыжеечных артерий (тромбоз, эмболия), в легких как осложнение пневмонии (грипп, корь).
У ослабленных инфекционным заболеванием (чаще корью) детей может развиться влажная гангрена мягких тканей щек, промежности, которую называют нома (от греч. nome – водяной рак). Острое воспаление и рост бактерий являются причиной того, что некротическая область становится отечной
икрасно-черной, с обширным разжижением мертвой ткани.
Газовая гангрена – возникает при инфицировании раны анаэробной флорой (например, Clostridium perfringens). Характеризуется обширным некрозом ткани и образованием газов в результате ферментативной активности бактерий. Основные проявления сходны с влажной гангреной, но с дополнительным присутствием газа в тканях. Крепитация (феномен потрескивания при пальпации) – частый клинический симптом при газовой гангрене.
69
Ниже в таблице представлены основные различия между сухой и влажной гангреной.
Таблица 4. Критерии дифференциальной диагностики гангрен
Признаки |
Сухая гангрена |
Влажная гангрена |
|||||
Локализация |
Преимущественно |
|
Ткани богатые |
влагой |
|||
|
конечности |
|
|
(внутренние органы) |
|||
Механизм |
Артериальная окклюзия |
Обтурация |
|
вен, |
|||
|
|
|
|
|
артериальная окклюзия |
||
Макро |
Ткань |
|
высыхает, |
Ткань |
набухает, |
||
|
уплотняется, |
|
|
становится |
отечной, со |
||
|
сморщивается, |
|
серо- |
зловонным запахом |
|||
|
бурого или черного цвета |
|
|
|
|||
Гниение |
Ограничено |
|
из-за |
Выражено |
|
из-за |
|
|
небольшого |
|
|
гиперемии органа |
|
||
|
кровоснабжения |
|
|
|
|
||
Демаркационная |
Четко |
определяется |
Демаркационная |
линия |
|||
зона |
между |
здоровой |
и |
не выражена |
|
|
|
|
некротизированной |
|
|
|
|
||
|
тканью |
|
|
|
|
|
|
Прогноз |
Более благоприятный, т.к. |
Неблагоприятный |
из-за |
||||
|
менее |
|
выражена |
выраженной токсемии |
|||
|
септицемия |
|
|
|
|
|
|
6.Пролежень – омертвение поверхностных участков тела (кожа, мягкие ткани), подвергающихся сдавлению между постелью и костью. Чаще возникают в области крестца, остистых отростков позвонков, большого вертела бедренной кости. По своему генезу это трофоневротический некроз, так как сдавливаются сосуды и нервы, что усугубляет нарушения трофики тканей у тяжелобольных, страдающих сердечно-сосудистыми, онкологическими, инфекционными или нервными болезнями.
ИСХОДЫ НЕКРОЗА
Различают следующие исходы некроза:
1.Регенерация – восстановление утраченной ткани.
2.Организация – замещение участка некроза соединительной тканью с формированием рубца.
3.Инкапсуляция – отграничение участка некроза соединительнотканной капсулой.
4.Петрификация (кальцификация) – пропитывание участка некроза солями кальция.
