
- •Лекции по курсу генетики человека с основами медицинской генетики
- •Оглавление
- •Предисловие
- •Глава I. Введение. Цитологические основы наследственности.
- •Глава II. Биохимические основы наследственности
- •Генетический код и его свойства
- •Свойства генетического кода.
- •Строение гена.
- •Генная инженерия.
- •Глава III. Закономерности наследования признаков.
- •Типы наследования менделирующих признаков у человека
- •Множественные аллели. Наследование групп крови.
- •Хромосомная теория наследственности.
- •Глава IV. Методы изучения наследственности человека
- •Генеалогический метод
- •Глава V. Наследственность и среда
- •Глава VI. Наследственность и патология.
- •Наследственные болезни и их классификация
- •Хромосомные болезни
- •Генные болезни
- •2. Нарушения обмена углеводов.
- •3. Нарушение обмена липидов
- •4. Мукополисахаридозы ( мпс)
- •5. Нарушение обмена гормонов
- •Мультифакториальные заболевания
- •Методы выявления наследственных заболеваний
- •Глава VII. Медико - генетическое консультирование
- •Этапы консультирования.
- •Организационная система медико-генетического консультирования.
- •Евгеника
- •Литература
Этапы консультирования.
1 этап – это уточнение диагноза заболевания с помощью генетического анализа (генеалогического, цитогенетического, биохимического и других методов).
Генеалогический метод дает большую информацию для постановки диагноза, особенно когда речь идет о неизвестных формах или о тех формах, для которых не существует точных методов биохимической диагностики. В медико-генетической консультации клинико-генеалогический метод используется во всех случаях без исключения.
Цитогенетические исследования применяются не менее чем в половине консультируемых случаев.
Биохимические, иммунологические и другие параклинические методы не являются специфическими для генетической консультации, но применяются также широко, как и при диагностике не наследственных заболеваний.
Для проведения генетического анализа требуется высокая генетическая квалификация врача-консультанта.
Точный клинический и генетический диагноз заболевания определяет последующую стратегию медико-генетического консультирования семьи: установление степени генетического риска и выбор методов пренатальной диагностики или профилактического лечения.
2 этап – определение риска рождения больного ребенка
Установив диагноз наследственного заболевания, закономерности его передачи в семье и определив, является ли данная патология следствием новой мутации или возникла как результат скрытого носительства патологической мутации, производится расчет повторного риска рождения больного ребенка в семье. Это входит в функции врача-генетика.
Генетический риск выражает вероятность появления определенной аномалии обратившегося за консультацией или его потомков и определяется двумя способами: либо путем теоретических расчетов, основанных на генетических закономерностях, либо с помощью эмпирических данных.
Основные варианты генетических задач по оценке риска наследственных болезней приведены в таблице (Приложение 2).
1)При моногенно наследуемой патологии – выясняют теоретический риск на основе генетических закономерностей;
2)При полигенно наследуемой патологии методы теоретического расчета неприменимы, и риск устанавливается на основе эмпирических данных. Такие полигенные болезни, как шизофрения, эпилепсия и другие, встречаются часто, о них накоплен достаточный фактический материал на основе которого рассчитан эмпирический риск, созданы специальные таблицы, где данные риска рассчитаны в зависимости от состояния здоровья родителей, уже родившихся детей и других родственников. (Приложение 3).
3)При хромосомной патологии, в том числе числовые аномалии, структурные аномалии – таблицы эмпирического риска (Приложение ), теоретические расчеты по типам образующихся гамет.
4)При обнаружении мозаицизма у кого-либо из родителей пробанда риск для сибсов определяется по формуле
Х
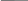 х
К, где
х
К, где
(2 – Х)
Х – доля аномального клеточного клона
К – коэффициент элиминации несбалансированных зигот в эмбриогенезе.
Например, при синдроме Дауна К= 0,5.
При хромосомных болезных, вызванных числовыми аномалиями хромосом, вероятность повторного рождения больного ребенка в семье крайне мала (не превышает 1%), если известно, что ни у одного из родителей нет хромосомной аномалии, а также отсутствуют другие факторы риска (например, возраст матери).
Прогноз для потомства в семье, в которой родился ребенок с транслокационной формой болезни Дауна, не благоприятен. В таком случае необходимо определить кариотип у обоих родителей, установить, кто является носителем сбалансированной транслокации, и только после этого определить повторный риск рождения ребенка с болезнью Дауна.Так, при транслокации 14/21 риск для потомства равен 10%, если носитель транслокации мать, и 2,5%, если носитель отец. При транслокации 21-й хромосомы на ее гомолог риск повторного рождения больного ребенка составляет 100% независимо от того, отец или мать несут эту транслокацию.
3 этап – обратившихся в МГК знакомят с генетическим прогнозом для потомства, т.е. с величиной риска рождения больного ребенка, и дают им соответствующие рекомендации.
Генетический риск 5% расценивается как низкий и не является противопоказанием к продолжению деторождения.
Риск от 6 до 20% принято считать средним. В этом случае рекомендации относительно планирования дальнейших беременностей зависят от тяжести наследственного или врожденного заболевания и возможности его пренатальной диагностики.
Генетический риск свыше 20% относится к категории высокого риска, и при отсутствии методов пренатальной диагностики соответствующей патологии дальнейшее деторождение в данной семье не рекомендуется.
Таким образом, давая заключение, необходимо учитывать не только величину риска рождения больного ребенка, но и тяжесть заболевания, эффективность его лечения, возможности пренатальной диагностики.
Необходимо объяснить родителям случайность распределения генов и отсутствие их вины за рождения больного ребенка, а также сообщить им, что вероятность появления аномалии во время каждой беременности составляет 4-6% (общепопуляционный риск).
Врач должен разъяснить, помочь советом, но в любом случае принятие решений остается за семьей.
