
- •Оглавление
- •Глава 5. Собственный материал и исследования 128
- •Глава 6. Клиническая картина видов хронической артериальной ишемии конечностей 142
- •Глава 7. Лечение хроническИх артериальных ишемий конечностей 159
- •Глава 1.Используемые сокращения
- •Хаик– хроническая артериальная ишемия конечностей
- •Введение
- •Глава 2. Современные представления о хронических артериальных ишемиях конечностей (обзор литературы)
- •2.1.Хронические артериальные ишемии конечностей: вертеброгенные, ангиоспастические и при облитерирующих заболеваниях артерий
- •2.2.Классификации артериальных ишемий конечностей
- •2.2.1.При функциональных заболеваниях артерий
- •2.2.2.При органических заболеваниях артерий
- •2.3.Лечение хронических артериальных ишемий конечностей
- •Консервативное лечение хронической артериальной ишемии конечностей Медикаментозное лечение
- •Физиотерапевтические методы лечения
- •Оксигенобаротерапия
- •Нетрадиционные методы лечения
- •Оперативное лечение хронической артериальной ишемии конечностей
- •Обсуждение оперативных методов лечения
- •Глава 3. Собственная классификация хронических артериальных ишемий конечностей
- •Классификация хронических артериальных ишемий конечностей
- •Глава 4. Диагностика артериальных ишемий конечностей
- •4.1.Методы клинической диагностики
- •4.2. Методы функциональной диагностики
- •4.2.1.Реовазография
- •4.2.2.Термография
- •4.2.3.Рентгенография
- •4.2.4.Рентгеноконтрастная артериография
- •4.2.5.Внутриартериальная радиоизотопная ангиосцинтиграфия
- •Техника исследования
- •Меры предосторожности
- •Оценка сцинтиллятионной картины сегментов конечности в разных проекциях
- •4.2.6.Ультразвуковая допплерография
- •Качественный анализ допплеровских кривых усредненной по объему скорости кровотока
- •4.2.7.Лазерная флоуметрия (допплерография)
- •4.2.8.Транскутанное определение напряжения кислорода
- •Глава 5. Собственный материал и исследования
- •5.1.Количество больных и их распределение по группам
- •5.2.Виды и количество диагностических исследований
- •Глава 6. Клиническая картина видов хронической артериальной ишемии конечностей
- •6.1.Клиника ангиоспастической хронической артериальной ишемии конечностей
- •6.2.Клиническая картина хронической артериальной ишемии конечностей при облитерирующих заболеваниях
- •6.3.Дифференциальная диагностика форм хронической артериальной ишемии конечностей
- •Глава 7. Лечение хроническИх артериальных ишемий конечностей
- •7.1.Общие принципы и тактика лечения
- •7.2.Биохирургические методы лечения
- •7.2.1.Биохирургическая сегментарная реваскуляризация конечностей
- •7.2.2.Подвздошная биохирургическая реваскуляризация
- •Техника подвздошной биохирургической реваскуляризации
- •7.2.3.Тазовая биохирургическая реваскуляризация
- •Техника тазовой биохирургической реваскуляризации
- •7.2.4.Направленная биохирургическая реваскуляризация
- •7.3.Мануальные методы лечения
- •7.4.Лазерные методы лечения
- •Техника выполнения лазерных процедур Реваскуляризация паравертебральных симпатических ганглиев
- •Лазеропунктурная реваскуляризация конечностей
- •Сканирующее облучение
- •Облучение крови
- •7.5.Хирургические методы лечения
- •7.5.1.Восстановительные операции на магистральных артериях
- •7.5.2.Операции Илизарова-Зусмановича
- •7.5.3.Ампутации
- •7.6.Исходы лечения больных с хаик
- •Заключение
- •Практические рекомендации
- •Список литературы
Оперативное лечение хронической артериальной ишемии конечностей
Вид оперативного лечения хронической артериальной ишемии конечностей выбирается в зависимости от формы и степени артериальной ишемии.
Обычно к врачу больные при хронической артериальной ишемии конечностей обращаются с жалобами, когда наступает вторая стадия ишемии по Фонтену-Леришу.
Арсенал оперативных методов лечения хронической артериальной ишемии конечностей чрезвычайно мал: поясничная симпатэктомия (ганглиэктомия), протезирование или шунтирование окклюзированных магистральных артерий, эндартерэктомия (интимтромбэктомия) или дезоблитерация магистральных облитерированных артерий, эндоваскулярная дилятация (баллонная ангиопластика), операция Илизарова-Зусмановича, операция Зусмановича, ампутация, комбинированные методы (Илизаров Г.А., Зусманович Ф.Н., 1983; Зусманович Ф.Н., 1986; Спиридонов А.А., Клионер Л.И., 1989; Вагнер Е.А. с соавт., 1993; Нацвлишвили З.Г., Прозоров С.А., 1993; Никоненко А.С. с соавт., 1993; Малахов Ю.С. с соавт., 1995; Лыткин М.И., Диденко В.М., Ю.М.Стойко, 1998; Абалмасов К.Г. с соавт., 2000; Андриевских И.А. с соавт., 2000; Дуданов И.П. с соавт., 2000; Затевахин И.И. с соавт., 2000).
Летальность после операций на магистральных сосудах достигает 13%. Частота ампутаций при облитерирующих заболеваниях артерий конечностей - 47,6%, по В.И.Филатову, И.П.Шуляк (1972); после реконструктивных операций - 10%, по А.А. Спиридонову, Л.И.Клионер (1989); 20-30%, по K.Robinson (1980); 18%, по М.Д.Дибирову (2000). Ранняя непроходимость искусственного сосуда возникает довольно часто - в 18,4% случаев (Алентьев А.А., Доронин Ю.Г., 1995), а всевозможные осложнения после операций могут достигать 69% (Вавилов В.Н., 1989). Шунты на нижней конечности через 5 лет функционируют при 3 ст. ишемии, по данным Ю.И.Казакова с соавт. (2000), в 17% случаев, при 4 ст. ишемии - 0%. Наибольшее количество поздних осложнений (60, 2%) реконструктивных операций на нижних конечностях, требующих повторных операций, приходится на первые 3 года (Максимов А.В. с соавт., 2000).
Как видим, эффективность методов оперативного лечения хронической артериальной ишемии конечностей пока низкая. Основной причиной этого является несоответствие восстановленного русла притока крови руслу оттока (Оппель В.А., 1911, Гринёв К.М. с соавт., 1997). Предпринимается масса усилий для совершенствования техники названных операций, разрабатываются их модификации, комбинации. Однако значительно улучшить итоговые результаты этих операций пока никому не удаётся. Коротко и конкретно о каждой из них.
Симпатэктомия. В последнее время некоторые ангиохирурги считают, что операцию нужно называть ганглиэктомия (Долинин В.А., Лебедев Л.В., Перегудов И.Г., 1996). Суть от этого не меняется. Традиционное название приемлемо для большинства ангиохирургов. Впервые поясничная симпатэктомия (удаление 2 и 3 поясничных симпатических ганглиев) была выполнена в 1925 году Diez. Детально эта операция обсуждена на научной конференции, проходившей в Военно-медицинской академии в 1987 году, и тщательно проанализирована в докторской диссертации Г.Г.Прохорова (1989). В настоящее время многими исследованиями установлено, что симпатэктомия при облитерирующих заболеваниях периферических артерий эффективна у больных с функциональными изменениями сосудистой системы (Атаев С.Д., Агабабов Я.А., 1968). Поясничная симпатэктомия приносит временный минимальный эффект не более чем на 3-4 года у пациентов лишь со 2 ст. артериальной ишемии (Затевахин И.И. с соавт., 1999). Однако перемежающаяся хромота у подавляющего большинства больных остаётся на прежнем уровне (Лисицын К.М. с соавт., 1984). При декомпенсации регионарного кровообращения симпатэктомия не показана, поскольку не даёт положительного результата (Прохоров Г.Г., 1989), а иногда даже ухудшается питание тканей (Ситенко В.М., 1980). По нашим представлениям, такая ситуация возникает в следующих случаях. Операционная травма при симпатэктомии (как всякая травма) создаёт региональную посттравматическую ангиоспастическую ишемию. В этот регион входят как позвоночно-двигательные сегменты, так и оставшиеся симпатические нервы и узлы, которые на периферии, в подконтрольных сосудистых сегментах конечностей, создают центральный ангиоспазм, от которого уменьшение суммарного объёмного кровотока в конечности превышает прирост объёмного кровотока в десимпатизированных сосудистых сегментах конечности. Артериальная ишемия в конечности увеличивается, клинический эффект от симпатэктомии – отрицательный. Это бывает в случаях, когда ангиоспастическая доля ишемии незначительна или она практически отсутствует. Вышеизложенное объясняет и нередко возникающее после симпатэктомии обострение радикулярного синдрома. Послеоперационная региональная ангиоспастическая артериальная ишемия приводит к дегидратации пульпозного ядра межпозвонкового диска, его высота уменьшается, уменьшается межпозвонковое отверстие, что приводит к раздражению корешка спинного мозга.
Симпатэктомия у больных с хронической артериальной ишемией конечностей 3-4 ст. неэффективна у всех (Григорович К.А., 1964; Прохоров Г.Г., 1989; Затевахин И.И. с соавт., 1999). Есть убеждение, что ганглиэктомия нецелесообразна при поражении сосудов верхних конечностей (Ситенко В.М., 1973). Однако для верхних конечностей в последнее время некоторые авторы (Андриевских И.А. с соавт., 2000) рекомендуют грудные симпатэктомии в качестве способа хирургической компенсации коллатерального кровообращения. Многие авторы (Атаев С.Д., Агабабов Я.А., 1968) справедливо считают, что для определения показаний к симпатэктомии необходимо ставить нитроглицериновую пробу С.Я.Штейнберга и блокаду симпатических узлов. Часто стали комбинировать выполнение поясничной симпатэктомии с другими операциями, например, роторной остеотрепанацией на голени при ишемии 3-4 ст., что, по данным М.Д.Дибирова с соавт.(2000), приводит к снижению ишемии у 89% при 3 ст. и у 25% больных - при 4 ст. У тяжёлых больных возможно выполнение малотравматичной химической десимпатизации (Серажитдинов А.Ш. с соавт., 2000). Нужно заметить, что исходя из функциональной взаимозаменяемости паравертебральных симпатических узлов при симпатэктомии необходимо удалять три рядом расположенных узла. На практике обычно удаляют один, реже - два узла, как рекомендуют авторитетные ангиохирурги (Спиридонов А.А., Клионер Л.И., 1989; Долинин В.А., Лебедев Л.В., Перегудов И.Г., 1996). Когда удаляют второй и третий поясничные симпатические узлы, то результат получается лучший (Лисицын К.М., Кохан Е.П. с соавт., 1984). И всё-таки, несмотря на выше изложенное об этой операции, её продолжают делать при 3 и 4 ст. артериальной ишемии конечностей, хотя симпатэктомия представляет собой антифизиологическое вмешательство (Залманов А.С., 1991) и лишает врача одного из важнейших рычагов воздействия на артериальное кровоснабжение конечностей через симпатическую нервную систему для стимуляции коллатерального кровотока (Вилянский М.П., 1964). До сих пор является правильным утверждение К.А.Григоровича (1964), что вопрос о показаниях к симпатэктомии решается после применения различных проб, например, новокаиновой блокады 2-3 поясничного симпатического узлов с учётом реактивной гиперемии и кожной температуры до и после блокады.
Эндартерэктомия - это удаление интимы артерии с облитерирующими тканями. Это была первая операция для восстановления кровотока в магистральных артериях при облитерирующих заболеваниях артерий (Рухляда Н.В. с соавт., 1994). Операция выполняется, когда протяжённость облитерации незначительна, на протяжении не более 5 см ,с нормальным наружным слоем артерии (Де Бекей М.Е.с соавт., 1960), при сохранности периферического микроциркуляторного русла (Вишневский А.А., Краковский Н.И., Золотаревский В.Я., 1972; Ситенко В.М., 1980). Однако операция выполняется нередко и при деструктивных формах артериальных ишемий, при которых страдает периферическое микроциркуляторное русло. Исходы операции у таких больных неудовлетворительны почти у 25% больных в ближайший послеоперационный период (Вишневский А.А. с соавт., 1972). Модификации этой операции для уменьшения её травматичности по Cannon (1955) позволили выполнять её при обтурации протяжённостью 20-25 см. А.А.Алентьевым, А.Б. Сазоновым (1989) тотальная эверсионная эндартерэктомия выполнялась от общей бедренной артерии до подколенной, по Н.И.Краковскому - 28 см. Метод "выворачивания" (Harrison, 1967; Connoly, 1968) позволяет выполнять её на аортоподвздошном сегменте, но в этом случае артерия превращается в тонкостенный аутопротез.
Протезирование и шунтирование магистральных артерий. Проводятся два вида шунтирования: аорто-бедренное и бедренно-подколенное. Показаниями к таким операциям считают наличие перемежающейся хромоты не более 100 м, боли в покое, деструктивные изменения в дистальных отделах конечности (Долинин В.А., Лебедев Л.В., Перегудов И.Г., 1996). В качестве протеза артерий используются синтетические, пуповина, аутовена. Большой клинический опыт многих хирургов позволил сделать вывод, что лучшим сосудистым протезом является аутовена. В числе первых к этому выводу пришёл Bouchet (1976). Он же сообщил, что при шунтировании артерий на голени у большинства больных тромбоз шунта наступает через 6 месяцев. Аллопластика сосудов при восстановительных операциях на магистральных артериях конечностей показала, что через год процент функционирующих сосудов быстро уменьшается (Ситенко В.М., Лыткин М.И., Лебедев Л.В., 1964). Результаты реконструктивно-восстановительных операций на магистральных артериях конечностей значительно отличаются у разных авторов, вероятно, из-за несхожести оперированных больных по тяжести заболевания. Так, у Ю.В.Белова с соавт. (1997) реконструктивно-восстановительные операции у больных с хронической критической артериальной ишемией нижних конечностей положительный результат дали в 96% случаев, через год проходимость шунтов была у 63,5% больных, а сохранность конечностей - у 79%. При декомпенсированной ишемии нижних конечностей отмечаются ранние послеоперационные осложнения у 15, 4% больных (Конысов М.Н. с соавт., 2001), такие операции осложняются (до 22% случаев) нагноением операционной раны и инфицированием сосудистого протеза, что сопровождается высокой летальностью - до 75% (Михайлов И.П. с соавт., 1998). По сводной статистике J.P.Cron et al. (1994), на 547 оперированных пациентов, из которых у 65% была хроническая артериальная ишемия 2 ст., у 30% - 3 ст., у 5% - 4 ст., при 2,5% послеоперационной летальности хороший результат получен в 94,5% случаев.
Существуют методы непрямой реваскуляризации конечностей с хронической артериальной ишемией. К ним относят реваскуляризацию изолированным лоскутом из широчайшей мышцы спины, передней зубчатой мышцы, большим сальником, метод Илизарова-Зусмановича, метод Зусмановича, метод Бытка-Чикалэ. Методы непрямой реваскуляризации должны применятся, по убеждению ряда авторов (Самодай В.Г.с соавт., 1998), при критической ишемии дистальных отделов нижних конечностей - 3-4 ст. ишемии по А.В.Покровскому, когда невозможно произвести шунтирование.
Способ лечения хронической ишемии конечности - операция Илизарова-Зусмановича. Метод предусматривает создание оперативным путём костных продольных фрагментов долотом или пилой от бедренной и большеберцовой костей, через которые проводят спицы с упорными площадками. Последние фиксируют к тягам, которые крепят в аппарате Илизарова. За эти спицы через 5 суток начинают поперечную тракцию 1-1,5 мм в сутки фрагментов бедренной кости, а через 9 суток после операции - фрагментов большеберцовой кости 0,25-0,5 мм в сутки. Время тракции на бедре - 30-40 дней, на голени - 40-60 дней. После этого фиксация в течение 2-4 недель до уплотнения костных регенератов. В процессе дистракции образуются пучки сосудов, направленных по вектору растяжения, которые являются бассейном для усиливающегося притока крови и обеспечивают кровоснабжение растущей кости и окружающих её тканей. Метод начали разрабатывать в 1982 году в КНИИЭКОТ (г. Курган). Он применяется, когда исчерпаны возможности реконструктивных операций для улучшения кровообращения в коллатеральном и микроциркуляторном русле. Увеличиваются длина и диаметр межкостной артерии и количество мелких артериальных сосудов, стимулируется рост капилляров. Ведь, в конечном счёте, микроциркуляция определяет течение и исход заболевания (Шатохин В.Д., 1993). От стенок переживших сосудов происходят множественное новообразование капилляров и формирование сосудистых модулей, врастающих в межсосудистые зоны. Возникают новые шунтовые связи между оставшимися сосудистыми звеньями, что обеспечивает компенсацию дефицита притока крови (Шеховцева Н.С. с соавт., 1993). При этом достигается увеличение объёмного кровотока в поражённом сегменте конечности в среднем на 43,7% (Лосев Р.З. с соавт., 1999). Скорость тканевого кровотока нормализуется, интенсивность перемежающейся хромоты уменьшается в 8-10 раз (Шурова Е.Н., Шуров В.А., Петровская Н.В., 1993), исчезают боли, язвы очищаются, гранулируются и эпителизируются (Шевцов В.И., Пепеляев А.Г., 1993).
Применение метода показано при атеросклерозе с дистальным поражением артерий, когда другие методы неэффективны, а хирургическая реконструкция берцовых и стопных артерий невыполнима (Фокин А.А. с соавт., 1993), а также в условиях распространённой микро- и макроангиопатии у больных с сахарным диабетом (Бунакова Е.А., 2001). Операцию возможно выполнить одновременно на двух и даже трёх конечностях (Шевцов В.И., Пепеляев А.Г., 1993). Метод не исключает возможности применения антикоагулянтов, дезагрегантов, физиотерапевтических методов лечения, сочетания с симпатэктомией (Шатохин В.Д., Марьев А.Ю., 1993; Шевцов В.И., Пепеляев А.Г., 1993). При критической ишемии конечности этот метод является достойной альтернативой ампутации. Изложенное свидетельствует о перспективности данного направления в неотложной ангиохирургии (Проценко Н.В. с соавт. 1991).
Метод Ф.Н. Зусмановича (1986) - операция Ф.Н.Зусмановича, предусматривающая создание 8-9 трепанационных отверстий в трубчатой кости бедра или голени в пределах поражения сосудов сверлом диаметром 1/6 диаметра трепанируемой кости в проекции биологически активных точек (Зусманович Ф.Н., 1991). По данным автора, активизируется коллатеральное кровообращение с проявлением выраженных клинических положительных изменений к 12-14 дню. Метод простотой выполнения является солидной альтернативой ампутациям, к которым приходится в итоге прибегать при критической ишемии нижних конечностей (Миначенко В.К., Вараксин В.А., 1997; Табердиев Ю.Б., Сталковский А.В., Артюнянц Р.Р., 1997). Так, по данным Каримова с соавт. (1993), из 17 больных с критической ишемией нижних конечностей после выполнения этой операции на вторые сутки у 15 прошли боли в покое и начались регенеративные процессы в области язв и некрозов. Напряжение кислорода в стопе, определяемое транскутанно, возросло с 18 мм. рт.ст. до 50 мм. рт.ст. в ортостазе. У двух больных улучшение носило временный характер, и им пришлось делать ампутацию через 2 и 3 недели. Остеотрепанация в сочетании с десимпатизацией даёт положительный эффект во всех случаях с ишемией 2 ст. и снижает уровень ампутации при критической ишемии (Асотов В.В. с соавт., 2000; Аюпов А.М. с соавт., 2000; Серажитдинов А.Ш. с соавт., 2000). Положительный эффект наблюдался у 82,6% пациентов при соблюдении противопоказаний: ишемического отёка и гнойно-некротических изменений (Бельков Ю.А. с соавт., 2000). Некоторые авторы рекомендуют повторную остеотрепанацию при рецидиве хронической ишемии нижних конечностей (Бельков Ю.А. с соавт., 2001).
Метод П.Ф.Бытка - Е.Т.Чикалэ (а.с. № 724134,
1980) предусматривает инфильтрацию мягких
тканей голени и стопы поражённой
конечности аутокровью, взятой из
бедренной артерии больного, в количестве
до 60-80 мл для стопы и 150-180 мл для голени.
На стопе инфильтрируется подкожная
клетчатка тыла стопы, межпальцевые
складки, межкостные промежутки и передний
отдел подошвы, подкожная клетчатка и
фасциальные ложа подапоневротического
пространства на уровне плюсны и частично
предплюсны, подкожная клетчатка передних
и боковых отделов области голеностопного
сустава и частично нижней трети голени.
Ткани голени инфильтрируются через
четыре точки переднего мышечно-фасциального
ложа и также - заднего (рис.8). Курс лечения
рассчитан на 30 дней. Каждый сегмент
конечности обрабатывается дважды через
две недели. На курс лечения расходуется
420-520 мл крови. Авторы рекомендуют
применять этот способ, когда исключается
возможность выполнения реконструктивной
операции. Самый большой материал по
результатам применения способа
опубликован в 1987 г. ( Бытка П.Ф., Чикалэ
Е.Т. с соавт., 1987) при лечении 729 больных.
Из них хроническая артериальная ишемия
конечностей 3-4 ст. была у 63,3% больных,
периферическая форма - у 41,7% больных.
Непосредственные результаты: плохие с
выполнением ампутации - у 21,8% больных,
удовлетворительные и хорошие - у 78,2%
больных. Из последних обострение
наступило через 1,5-2 года у 33,2%, из коих
лечение закончено ампутациями у 20,6%
больных. Следует отметить, что у больных
с 4 ст. ишемии после применения этого
способа лечения ампутацию пришлось
сделать почти каждому второму больному
(42,5%). Способ направлен на восстановление
сосудов микроциркуляторного русла
конечности (Бытка П.Ф., 1970). Возможна
повторная инфильтрация мягких тканей
поражённой конечности, что даёт несколько
лучший результат (Чикала Е.Т., 1987).
Некоторые авторы сочетали применение
этого способа с методом Илизарова-Зусмановича
(Лосев Р.З. с соавт., 1999). 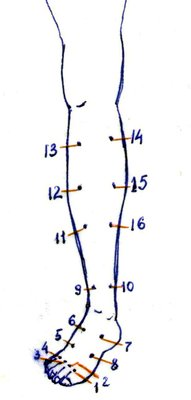
Точки инфильтрации по Бытка-Чикалэ
Эндоваскулярная коррекция в виде баллонной ангиопластики (Дроздов С.А. с соавт., 1998), транслюминальной ангиопластики (Путилин С.А., 1987; Dotter C.T., Judkins M.P., 1964; Probst et al., 1983; Zeitler E. et al., 1983; Wilson S.E. et al., 1989) и стенирования (Хабазов с соавт., 1998) и их комбинации при поражениях артерий выгодно отличается от традиционных операций и даёт до 78% хороших и удовлетворительных результатов (Нацвлишвили З.Г., Прозоров С.А., 1993; Никоненко А.С. с соавт., 1993). Баллонная ангиопластика, будучи самостоятельным методом, выгодно дополняет другие реконструктивные операции на артериях нижних конечностей (Затевахин И.И. с соавт., 2000). К баллонной ангиопластике близка по смыслу лазерная ангиопластика (Кшипидзе Н.Н. с соавт., 1990), когда с использованием высокоинтенсивного лазерного излучения в окклюзированном сосуде создаётся гемиодинамически значимый канал.
Конечно, нельзя не упомянуть и о самом радикальном оперативном методе лечения, об ампутации. Хроническая критическая артериальная ишемия конечностей встречается у 1,5% мужчин в возрасте до 50 лет (Dormandy J. et al., 1989). Из них 25% нуждаются в первичной ампутации (Widmer L.K. et al., 1964; Kannel B.W. et al., 1970; Jelnes R. et al., 1986). У оперированных больных через год необходимость в ампутации возникает у 25% больных (Wolf J.H.N. et al., 1986). По данным В.М.Филатова, И.П.Шуляк (1972), 47,6% ампутаций производится у больных с облитерирующими заболеваниями артерий конечностей. У больных с инсулиновой недостаточностью у 30-35% больных развивается диабетическая гангрена, заканчивающаяся ампутацией (Кулешов Е.В., Кулешов С.Е., 1996). Летальность у 43,8% обусловлена интоксикацией вследствие тяжёлой ишемии или гангрены конечности, по данным В.С.Савельева с соавт. (1983). Ампутация имеет абсолютные и относительные показания. Абсолютные показания - некротические изменения в ишемизированной конечности с развитием клиники токсикоза. Относительные показания - трудно купируемый ишемический болевой синдром, безуспешность лечения ишемических язв конечностей. Важнейшим вопросом при выполнении ампутаций является правильное определение уровня ампутации, на котором существует артериальное кровоснабжение, достаточное для первичного заживления операционной раны культи.
В последнее время начинает преобладать убеждение, что при хронической артериальной ишемии конечностей необходимо динамическое ангиологическое наблюдение больных, у больных с критической артериальной ишемией нижних конечностей необходимо проводить комбинированную реваскуляризацию (Буров Ю.А. с соавт., 2000). При этом они нуждаются в проведении комплексного лечения, медикаментозного в сочетании с нетрадиционными методами, для развития коллатерального и микроциркуляторного кровообращения (Герасимов В.Г. с соавт., 1997). У таких больных должны превалировать малотравматические операции, особенно у лиц пожилого возраста.
