
- •Оглавление
- •Глава 5. Собственный материал и исследования 128
- •Глава 6. Клиническая картина видов хронической артериальной ишемии конечностей 142
- •Глава 7. Лечение хроническИх артериальных ишемий конечностей 159
- •Глава 1.Используемые сокращения
- •Хаик– хроническая артериальная ишемия конечностей
- •Введение
- •Глава 2. Современные представления о хронических артериальных ишемиях конечностей (обзор литературы)
- •2.1.Хронические артериальные ишемии конечностей: вертеброгенные, ангиоспастические и при облитерирующих заболеваниях артерий
- •2.2.Классификации артериальных ишемий конечностей
- •2.2.1.При функциональных заболеваниях артерий
- •2.2.2.При органических заболеваниях артерий
- •2.3.Лечение хронических артериальных ишемий конечностей
- •Консервативное лечение хронической артериальной ишемии конечностей Медикаментозное лечение
- •Физиотерапевтические методы лечения
- •Оксигенобаротерапия
- •Нетрадиционные методы лечения
- •Оперативное лечение хронической артериальной ишемии конечностей
- •Обсуждение оперативных методов лечения
- •Глава 3. Собственная классификация хронических артериальных ишемий конечностей
- •Классификация хронических артериальных ишемий конечностей
- •Глава 4. Диагностика артериальных ишемий конечностей
- •4.1.Методы клинической диагностики
- •4.2. Методы функциональной диагностики
- •4.2.1.Реовазография
- •4.2.2.Термография
- •4.2.3.Рентгенография
- •4.2.4.Рентгеноконтрастная артериография
- •4.2.5.Внутриартериальная радиоизотопная ангиосцинтиграфия
- •Техника исследования
- •Меры предосторожности
- •Оценка сцинтиллятионной картины сегментов конечности в разных проекциях
- •4.2.6.Ультразвуковая допплерография
- •Качественный анализ допплеровских кривых усредненной по объему скорости кровотока
- •4.2.7.Лазерная флоуметрия (допплерография)
- •4.2.8.Транскутанное определение напряжения кислорода
- •Глава 5. Собственный материал и исследования
- •5.1.Количество больных и их распределение по группам
- •5.2.Виды и количество диагностических исследований
- •Глава 6. Клиническая картина видов хронической артериальной ишемии конечностей
- •6.1.Клиника ангиоспастической хронической артериальной ишемии конечностей
- •6.2.Клиническая картина хронической артериальной ишемии конечностей при облитерирующих заболеваниях
- •6.3.Дифференциальная диагностика форм хронической артериальной ишемии конечностей
- •Глава 7. Лечение хроническИх артериальных ишемий конечностей
- •7.1.Общие принципы и тактика лечения
- •7.2.Биохирургические методы лечения
- •7.2.1.Биохирургическая сегментарная реваскуляризация конечностей
- •7.2.2.Подвздошная биохирургическая реваскуляризация
- •Техника подвздошной биохирургической реваскуляризации
- •7.2.3.Тазовая биохирургическая реваскуляризация
- •Техника тазовой биохирургической реваскуляризации
- •7.2.4.Направленная биохирургическая реваскуляризация
- •7.3.Мануальные методы лечения
- •7.4.Лазерные методы лечения
- •Техника выполнения лазерных процедур Реваскуляризация паравертебральных симпатических ганглиев
- •Лазеропунктурная реваскуляризация конечностей
- •Сканирующее облучение
- •Облучение крови
- •7.5.Хирургические методы лечения
- •7.5.1.Восстановительные операции на магистральных артериях
- •7.5.2.Операции Илизарова-Зусмановича
- •7.5.3.Ампутации
- •7.6.Исходы лечения больных с хаик
- •Заключение
- •Практические рекомендации
- •Список литературы
7.5.3.Ампутации
Среди оперативных методов лечения ампутации являются, к сожалению, самыми радикальными методами оперативного лечения тяжёлых облитерирующих заболеваний артерий конечностей. Ампутация - древнейший и по-прежнему актуальный вопрос хирургии. Его актуальность обусловлена не уменьшающимся из года в год количеством ампутаций конечностей в связи с травмами, онкологическими и сосудистыми заболеваниями. Большинство ампутаций производится по поводу сосудистых заболеваний - в 47,6%, по В.И.Филатову, И.П.Шуляк (1972). Несмотря на определённый прогресс хирургии, ближайших и отдалённых неблагоприятных последствий ампутаций достаточно много. Это некрозы и нагноения культей, концевые остеомиелиты, ампутационные и фантомные боли, частота возникновения которых достигает 40%. А такие осложнения, как пролежни, экзостозы, остеофиты, болезненные рубцы и язвы культей, контрактуры, наблюдаются почти в 80% случаев (Japola, 1960; Альбрехт Г., 1927). Эти осложнения в отдельности, а иногда в сочетании друг с другом, часто встречаются у сосудистых больных. Тяжесть этих операций обуславливает летальность: 4-18,4% - по В.Н.Климову с соавт. (1987); по Robinson (1980) - 30% при ампутации бедра, 7% - при дистальных ампутациях; по данным G.D.Tracy et al. (1982), 29% - при ампутации бедра, 10,5% - при ампутации голени, 4,8% - при ампутации стопы (на 719 ампутаций).
Почти за два десятилетия по поводу облитерирующих заболеваний сосудов конечностей с критической ишемией у 556 больных были произведены ампутации бедра, у 418 больных - ампутации голени, у 32 больных - ампутации стопы, у 258 больных ампутировано 339 пальцев. Распределение больных, перенёсших ампутацию бедра, по полу и возрасту представлено в таблице 21.
Распределение больных с ампутацией бедра по полу и возрасту
Возраст Пол |
20-40 лет |
40-60 лет |
60-80 лет |
Более 80 лет |
Всего |
Мужчины |
2 |
101 |
380 |
13 |
494 |
Женщины |
2 |
42 |
18 |
|
62 |
Итого: |
4 |
143 |
398 |
13 |
556 |
Таким образом, большинство больных с ампутацией бедра были люди зрелого и пожилого возраста. Причиной ампутации почти у всех был облитерирующий атеросклероз артерий конечностей (таблица 22).
Распределение больных с ампутацией бедра по этиологическому заболеванию и полу
Пол Заболевание |
Мужчины |
Женщины |
Всего |
Облитерирующий атеросклероз |
488 |
61 |
549 |
Эндартериит |
6 |
|
6 |
Диабетическая ангиопатия |
|
1 |
1 |
Итого: |
494 |
62 |
556 |
Распределение больных, которым была выполнена ампутация голени, по полу и возрасту представлено в таблице 23.
Большинство больных, которым была выполнена ампутация голени, относятся к тем же возрастным группам, что и больные с ампутацией бедра, к пожилому и зрелому возрасту. Основные заболевания, которые привели к критической ишемии конечности, а затем и к ампутации голени, показаны в таблице 24.
Распределение больных с ампутацией голени по полу и возрасту
Возраст Пол
20-40 лет
40-60 лет
60-80 лет
Более 80 Лет
Всего
Мужчины
34
93
212
2
341
Женщины
3
19
55
77
Итого:
34
96
231
7
418
Распределение больных с ампутацией голени по заболеванию и полу
Пол Заболевание |
Мужчины |
Женщины |
Всего |
Облитерирующий атеросклероз |
333 |
75 |
408 |
Эндартериит |
8 |
|
8 |
Диабетическая ангиопатия |
|
2 |
2 |
Итого: |
341 |
77 |
418 |
Ббольшинство ампутаций голени сделано мужчинам по поводу облитерирующего атеросклероза артерий конечностей (табл.24).
Такой же вес занимает облитерирующий атеросклероз у больных, которым сделана ампутация стопы. Всего таких больных было 32: 30 мужчин и 2 женщины. Из них мужчины в возрасте 40-60 лет - 2 человека, 60-80 лет - 24 человека, старше 80 лет - 4 человека; женщины в возрасте от 60 до 80 лет. Основным заболеванием был облитерирующий атеросклероз артерий конечностей - у 28 мужчин и у 1 женщины; эндартериит - у 2 мужчин; диабетическая ангиопатия - у 1 женщины.
Ампутации пальцев выполнены у 258 больных, всего ампутировано 339 пальцев (табл. 25).
Подавляющее большинство больных, у которых были ампутированы пальцы, составляли мужчины.
Таблица 25.Распределение больных с ампутациями пальцев по полу и возрасту
Возраст Пол |
40-60 лет |
60-80 лет |
Старше 80 лет |
Всего |
Мужчины |
72 |
99 |
64 |
235 |
Женщины |
11 |
12 |
|
23 |
Итого: |
83 |
111 |
64 |
258 |
Характер заболевания у больных с ампутированными пальцами представлен в таблице 26.
Распределение больных с ампутацией пальцев по заболеванию и полу
Пол Заболевание |
Мужчины |
Женщины |
Всего |
Облитерирующий атеросклероз |
213 |
14 |
227 |
Эндартериит |
17 |
|
17 |
Диабетическая ангиопатия |
4 |
6 |
10 |
Болезнь Рейно |
1 |
3 |
4 |
Итого: |
235 |
23 |
258 |
Анализ операций у представленных больных показал, что осложнения и пороки культей в том или ином виде встречались у 40% больных. Аналогичные результаты получили другие авторы. Так, по данным В.Г.Санина и Н.Г.Никоненко (1972), на 1000 инвалидов с болезнями культей установлено в 25,2% культей бедра, 19,5% голени, порочные культи бедер выявлены у 36,4%, голени - в 46,2%.
Наиболее частыми осложнениями ампутаций у больных с облитерирующими заболеваниями артерий являются: некрозы и нагноения культей, концевые остеомиелиты, пролежни, ампутационные и фантомные боли, каузалгия, контрактуры, болезненные рубцы и язвы культей, остеофиты и экзостозы, лигатурные свищи, отклонения малоберцовой кости, неправильный опил костей, контрактура и анкилоз суставов.
Значительную часть этих осложнений можно избежать за счёт совершенствования техники ампутаций.
Абсолютным показанием к ампутации, как известно, является гангрена конечности. Относительным показанием к ампутации являются длительно существующие ишемические язвы, не имеющие тенденции к заживлению и не поддающиеся закрытию всеми доступными способами, постоянные, истощающие больного "боли в покое", единственным избавлением от которых является применение наркотиков, прогрессирующее развитие местной инфекции. Однако последние положения справедливы при невозможности выполнения реконструктивно-восстановительных операций на магистральных артериях. Противопоказанием к ампутации является предагональное состояние.
Уровень ампутации определяется достаточностью кровоснабжения жизнеспособных тканей в месте пересечения (Андросова Т.П., 1961). Определение границ этой достаточности является самой трудной задачей при выполнении ампутации. Обычно чаще всего это определяется линией сечения сегмента конечности на одну треть выше уровня гангрены для голени и бедра. Гангрена стопы с переходом на нижнюю треть голени требует ампутации на уровне верхней трети голени. Гангрена голени, распространяющаяся до средней её трети, требует ампутации в нижней трети бедра. Вопрос оптимального усечения конечностей при данном виде патологии является весьма трудным, известные пробы С.Ф.Годунова (1967) и др. помогают мало. Не позволяют надёжно определить уровень ампутации ангиография, радиоизотопные и другие методы, в том числе и биопсия тканей. Наиболее надёжной из них является внутриартериальная радиоизотопная ангиосцинтиграфия, которую при окклюзии общей бедренной артерии сделать невозможно. Остаются способы, которые можно выполнить всегда, - это термография, лазерная допплеровская флоуметрия и транскутанное определение напряжения кислорода.
При плановой ампутации, когда имеется достаточно времени на обследование конечности, необходимо использовать несколько способов исследования кровоснабжения её для определения границы ампутации. Чем больше применяется методов обследования, тем точнее можно определить правильный уровень ампутации.
При экстренных ампутациях необходимо использовать надёжные и с малой затратой времени исследования для определения уровня ампутации - это термография (Волошин В.Н., 1997) и транскутанное определение напряжения кислорода (Тс рО2). На термограмме уровень ампутации указывает изотермальная линия в 32°С на бедре и 27°С на голени при отсутствии воспалительных процессов, а Тс рО2 - 25-30 мм рт.ст.
Правильность установленного уровня ампутации, определяемого клинически до операции, обязательно контролируется во время операции по степени достаточности кровоснабжения жизнеспособных тканей на уровне ампутации. Оценка степени артериального кровоснабжения мышц на уровне их сечения при ампутациях принята нами трёхстепенная:
1. Хорошее - струйное кровотечение из мышечных артерий первого, второго и третьего порядка, мышцы ярко-красные, мышечные волокна хорошо сокращаются от физического раздражения.
2. Удовлетворительное - кровотечение из мышечных артерий первого и, местами, второго порядка, мышцы малиновые, мышечные волокна сокращаются от физического раздражения.
3. Неудовлетворительное - слабое кровотечение из мышечных артерий первого порядка или его отсутствие, мышцы имеют бледно-розовый или "варёный" цвет, мышечные волокна не сокращаются от физического раздражения.
Уровень ампутации считаем приемлемым при хорошем и удовлетворительном кровоснабжении всех групп мышц на уровне пересечения тканей, что позволяет рассчитывать на заживление культи после операции первичным или вторичным натяжением. При неудовлетворительном кровоснабжении одной из групп мышц на уровне ампутации перемещали уровень усечения проксимальнее на одну треть сегмента.
В условиях специализированного стационара гильотинный метод ампутации неприемлем, круговые способы ампутации: одномоментный по Цельсу, двухмоментный, а также трёхмоментный по Пирогову - считаем нерациональными. Оптимальными, по нашему убеждению, являются лоскутные способы, которые при хорошем техническом исполнении дают пригодную для протезирования культю. Костно-пластические ампутации бедра нецелесообразны при облитерирующих заболеваниях сосудов из-за удлинения времени операции и сомнительных результатов функционального выигрыша, который значительно меньше опасности замедленной консолидации и других осложнений. При проведении операции ампутации эластический жгут на проксимальный сегмент бедра не накладывли, так как он может быть причиной тромбозов и некрозов мышц и кожно-фасциальных лоскутов. Кроме того, при наложенном жгуте невозможно определить степень артериального кровоснабжения мышц на уровне их сечения.
Ампутацию бедра на всех уровнях начинали с выкраивания кожно-фасциальных лоскутов. При этом учитывали следующие особенности.
В нижней трети бедра при окклюзии поверхностной бедренной артерии бóльшим выкраивается задний кожно-фасциальный лоскут. В средней трети выкраивали кожно-фасциальные лоскуты одинаковой величины. В верхней трети бедра задний кожно-фасциальный лоскут должен быть на треть больше переднего. Принцип этих расчётов определяется уровнем окклюзии магистральных артерий: при окклюзии подвздошной и общей бедренной артерии основным для закрытия ампутационной раны культи является задний кожно-фасциальный лоскут.
Мышцы пересекали на уровне основания кожно-фасциальных лоскутов. Мышечные сосуды перевязывали прошивными кетгутовыми лигатурами. Магистральные сосуды перевязывали отдельно шёлком дважды, дистальная лигатура - прошивная. Аналогично лигировали и окклюзированные артерии. Уровень лигирования сосудов определяли в плоскости сечения сократившихся мышц.
Крупные нервные стволы начинали обрабатывать с введения в его толщу как можно проксимальнее 2-4 мл 2% раствора новокаина. Через 10 минут производли усечение нерва комбинированным способом. Нерв подтягивали, с небольшим усилием передавливали зажимом и перевязывали кетгутом по полученной борозде. Дистальнее лигатуры повторно передавливали зажимом и отсекалинерв по наружному краю зажима. Такой способ можно назвать - по де-Мартелю-Крюгеру (Kruger,1916). Аналогичным способом рекомендовал обрабатывать нерв В.Н.Шамов. Сопровождающие нерв сосуды перевязывали отдельно кетгутовыми лигатурами.
Необходимо обратить особое внимание на осторожное обращение с нервом. Излишняя травматизация и потягивание нерва приводят к разрыву эндоневральных сосудов и образованию внутристволовых гематом, которые вызывают послеампутационные и фантомные боли.
Перед перепиливанием бедренной кости сократившиеся мышцы подтягивали ретрактором, пересекали надкостницу циркулярно на 3-4 см дистальнее и распатором сдвигаем её чулком проксимальнее, перепиливали кость у сдвинутой надкостницы, сохраняя её целостность. Опил кости обрабатывали напильником и укрывали надкостницей наложением на неё кетгутового кисетного, вворачивающего края надкостницы внутрь шва. Отсутствие кровотечение из внутрикостной артерии являлось неблагоприятным прогностическим признаком. Кисетный шов надкостницы предупреждает возникновение гематомы у опила кости, которая в последующем является причиной нагноения, концевого остеомиелита или образования остеофитов.
Культю бедренной кости, усечённых сосудов и нервов укрывали мышечной "подушкой", которая формируется в результате подшивания 4-5 кетгутовыми швами передней или задней, более длинной, культи усечённой группы мышц. Многие авторы (Ляндерс З.А., 1961; Dederich R., 1960, 1963; Кондрашин Н.И., Санин В.Г., 1984; Климов В.Н. с соавт., 1987), считали, что подшивание мышц культи даёт им точку опоры при сокращениях и не выключает работу венозного мышечного насоса. Это уменьшает послеоперационный отёк и предупреждает ишемические осложнения в культе. Ушивали поверхностную фасцию, чередуя кетгутовые и шелковые швы. Резиновые трубчатые дренажи выводли через отдельные разрезы на заднебоковых поверхностях культи, подшивая их шелковыми лигатурами к коже. Шелковые швы на кожу. Асептическая спиртовая повязка. Иммобилизация культи пердне-задней гипсовой лонгетой в течении недели. Осуществляли вакуумное отсасывание по дренажам, которые удаляли через сутки. Швы снимали по мере заживления операционной раны на 10-14 сутки при хорошем артериальном кровоснабжении культи, и на 21 сутки - при удовлетворительном. В послеоперационном периоде применяем антибиотики в течение 7-10 суток, сосудорасширяющие препараты, корригировали реологические свойства крови. Такая техника ампутации бедра позволяла избежать осложнений.
При ампутации голени оптимальным методом являются лоскутные способы ампутации, которыми создаётся удобная для протезирования культя. В основу нашей оперативной техники ампутаций голени положена тактика, разработанная E.Burgess (1969).
После определения уровня ампутации и соответственно ему на голени определяли размеры и форму лоскутов, учитывая следующие соображения.
Основание переднего кожно-фасциального лоскута должно быть с внутренней стороны на 2 см кзади от внутреннего края большеберцовой кости, снаружи - в проекции фасции, разъединяющей переднюю и заднюю группы мышц. Длина лоскута не должна превышать 2 см от центра основания. Это объясняется анатомическими особенностями кровоснабжения кожи и подкожной клетчатки голени спереди, где оно обеспечивается перфорантными артериями с площадью кровоснабжения 4-6 см в диаметре (Чень Вэй-пей, 1959). При увеличении длины переднего лоскута более 2 см может развиться в послеоперационном периоде краевой некроз над опилом большеберцовой кости.
Задний кожно-мышечный лоскут. Ширина его основания определяется как оставшаяся длина окружности голени после определения основания переднего кожно-фасциального лоскута. Длина его (L) должна быть равна диаметру голени на уровне ампутации с учётом сократимости (2/3 R) и толщины мышечного слоя лоскута (4-5 см), т.е. L= 2R + 2/3R + 5 см.
Ампутация проводится следующим образом. Выкраивали передний кожно-фасциальный лоскут. Отпрепаровывали его до основания от передней группы мышц и надкостницы большеберцовой кости. Пересекали переднюю группу мышц, определяли степень их кровоснабжения, осуществляли гемостаз прошивными кетгутовыми лигатурами. Отступя от уровня сечения мышц на 4 см дистальнее, циркулярно пересекали надкостницу большеберцовой кости и сдвигали её в проксимальном направлении до уровня сечения кости. Изогнутым зажимом проводили петлю пилы Джигли сзади вокруг большеберцовой кости. Перепиливали заднюю половину кости перпендикулярно её оси. При этом лопатками Буяльского или крючками Фарабефа предохраняли надкостницу и переднюю группу мышц от механического повреждения. Пересекали продольно по гребню большеберцовой кости надкостницу и распатором отделяли её края на 4-5 см проксимальнее от уровня сечения кости до вершины разреза надкостницы. Кость перепиливали пилой Джигли под углом в 45 градусов к продольной оси. Отодвигали мягкие ткани расположенные вокруг малоберцовой кости, подводли под неё пилу Джигли перпендикулярно оси перепиливали её перпендикулярно оси и проксимальнее уровня сечения большеберцовой кости на 3-4 см. Перед пересечением задней группы мышц выделяли большеберцовый нерв и обрабатывали его так же, как нервы при ампутациях бедра. Не сгибая голень рассекали кожу, подкожную клетчатку и собственно фасцию по обозначенному контуру заднего лоскута. Ассистент гибал голень на уровне перепиленных костей на 45-60 градусов, оператор поднимал голень ладонью сзади, благодаря чему задняя группа мышц образовывала выпуклость спереди, которая от уровня сечения большеберцовой кости срезалась ампутационным ножом по краям собственной фасции заднего лоскута. Определяли степень кровоточивости мышц. Выполняли гемостаз. Обрабатывали анестезированный берцовый нерв, пересекали его на 3 см проксимальнее уровня опила большеберцовой кости. Длину культи большеберцовой кости определяли следующим образом. При ампутации в средней трети голени уровень опила большеберцовой кости соответствовал основанию кожно-фасциального лоскута и определялся возможностями выкраивания заднего кожно-мышечного лоскута, дистальный край которого не должен заходить за вершину угла, образованного брюшками икроножных мышц, переходящих в сухожилие. При ампутации на уровне верхней трети голени основание переднего кожно-фасциального лоскута и, соответственно, уровень сечения большеберцовой кости не должны быть менее 7-10 см от суставного края большеберцовой кости для удобства протезирования. Острые края опила большеберцовой кости обрабатывали напильником, особенно у переднего края большеберцовой кости. Надкостницу в 1-1,5 см от её края прошивали кисетным кетгутовым швом на расстоянии в 1-1,5 см от её края с погружением дистальной части её в костномозговой канал, что создаёт гемостаз. Подшивание заднего кожно-мышечного лоскута и дренирование культи осуществляли так же, как и при ампутации бедра. Если жизнеспособность передней группы мышц сомнительная, то рассекаем межкостную фасциальную мембрану по краю малоберцовой кости на 3-4 см, чем создаётся "окно" для сосудистого анастомозирования передней и задней групп мышц. Торец культи укрывали задним кожно-мышечным лоскутом без натяжения мышц, фасции и кожи. Иммобилизировали конечность передне-задней гипсовой лонгетой. Придаём приподнятое положение культе в течение недели.
При такой технике ампутации голени (124 операции) краевой некроз кожи возник у 10% больных, некроз тканей, потребовавший некрэктомии - у 6,5%, некроз тканей потребовавший реампутации, - у 4,8% больных. Количество больных с первичным заживлением культи возросло на 20%.
Исход операции зависел от степени кровоснабжения мышц. У 293 больных при хорошем кровоснабжении мышц заживление первичным натяжением было в 70,4% случаев, при удовлетворительном – в 25,9% случаев. При неудовлетворительном кровоснабжении развилось нагноение - у 9,1%, нагноение с некрозом - у 18,2%, некроз, потребовавший реампутации, - у 72, 7% больных.
При ампутации стопы применяли способы Гаранжо, Шарпа, Лисфранка, Жобера и способ автора.. При выполнении ампутаций стопы старались выполнить одну техническую особенность. Сохраняли точки прикрепления или создавали их для сухожилий мышц разгибателей стопы (m.tibialis anterior, прикрепляющейся к клиновидной кости и головке 1 метатарзальной кости) и сгибателей стопы (m.tibialis posterior, прикрепляется к бугристости полулунной кости и клиновидным костям; m. peronaeus longus, прикрепляется к первой клиновидной кости и к основанию второй плюсневой кости, m. peronaeus brevis, прикрепляется к бугристости пятой плюсневой кости). Сохранение точек опоры для сокращения этих мышц обеспечивает функцию сгибания и разгибания стопы после неполной ампутации.
При экзартикуляциях по суставным щелям мы всегда иссекали суставной хрящ на кости до обнажения губчатого вещества. Это способствует возникновению сосудистых анастомозов между костью и кожно-фасциальным лоскутом, сохранению жизнеспособности и заживлению операционной раны.
При наличии показаний к ампутации в связи с гангреной пальцев и дистальной части стопы мы стремились сохранить максимальную длину конечности, хотя в таких случаях обычно ампутацию проводят на уровне голени. Для сохранения длины конечности, исключающей необходимость пользоваться протезом, разработана следующая техника операци. За прототипбрали технику ампутации голени по Пирогову, дополнив её компрессионным остеосинтезом (рис.72) с помощью танталового шурупа (рис.73).
При выполнении ампутации по Пирогову удаляются лодыжки, в которые с наружной стороны входят лодыжечные внутрикостные артерии, кровоснабжающие дистальные части берцовых костей. Сращение костей происходит медленно, часты трофические нарушения. Предложенная операция выполнялась следующим образом.
Р
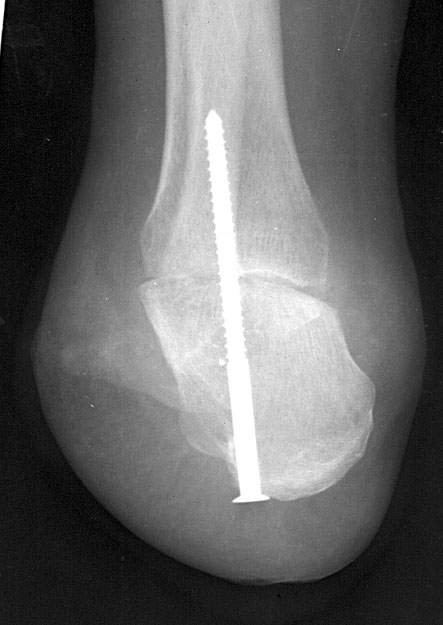 ентгенограмма
культи голени после ампутации её по
Пирогову, и внутрикостным компрессионным
металлоостеосинтезом
ентгенограмма
культи голени после ампутации её по
Пирогову, и внутрикостным компрессионным
металлоостеосинтезомТ
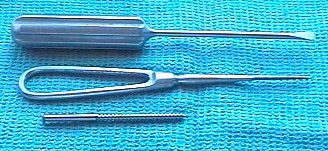 анталовый
шуруп с широким шагом, шило и отвёртка
для
металлоостеосинтеза при ампутации
стопы в разработке автора
анталовый
шуруп с широким шагом, шило и отвёртка
для
металлоостеосинтеза при ампутации
стопы в разработке автораС
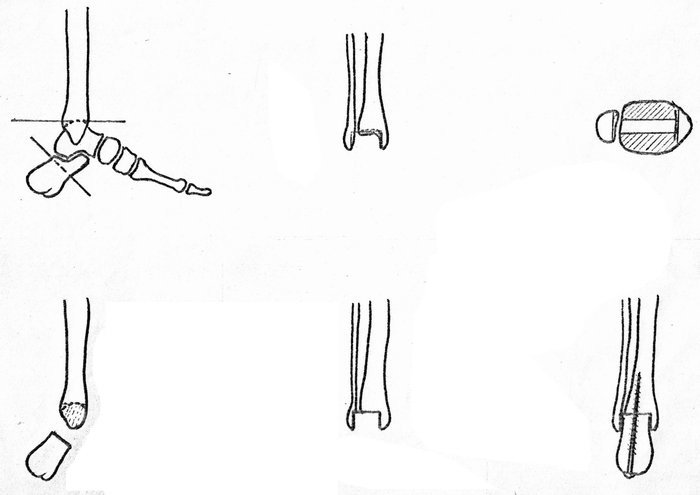 хема
операции - ампутация стопы с
металлоостеосинтезом
хема
операции - ампутация стопы с
металлоостеосинтезом
Полуовальным разрезом кожи, подкожной клетчатки и фасции от передне-дистального угла одной лодыжки до другой и уровня щели голеностопного сустава образуют кожно-фасциальный лоскут, который отворачивают вверх и временно фиксируют к передней поверхности голени швом. От краёв основания лоскута строго вниз параллельно оси голени через подошвенную поверхность выполняют соединяющий разрез по типу шпоры с пересечением кожи подкожной клетчатки и фасции. Все сухожилия мышц голени подтягиваются на 3-5 см и пересекаются. Стопу вычленяют по таранно-пяточному и голеностопному суставу с удалением таранной кости. Пяточную кость перепиливают перпендикулярно её продольной оси по дистальному краю её суставной поверхности. Через центр опила пяточной кости по продольной оси её костным шилом создают канал, не повреждая кожу пятки. Рассекают скальпелем длиной 1 см кожу пятки над остриём шила. Суставная
О
 перация
по технике автора
перация
по технике автора
поверхность голеностопного сустава опиливают П-образно таким образом, что образуется с боков губчатая костная поверхность лодыжек, а на горизонтальной поверхности остаётся компактная пластинка кости шириной 2 см и длиной от одной лодыжки до другой. По её центру эту пластинку перфорируют шилом. Ввинчивают через разрез кожи на пятке по образованному шилом каналу пяточной кости танталовый шуруп с широким шагом и глубокой винтовой нарезкой в 2 мм и длиной 10 см (рис.75). Примеряют к отверстию в компактной пластине большеберцовой кости выступающий конец шурупа на опиле пяточной кости. Пяточная кость плотно прижимают к ней опилом, и ввинчивают шуруп в большеберцовую кость, создавая компрессию между опилом пяточной кости и горизонтальным опилом большеберцовой кости. Подшивают тыльный кожно-фасциальный лоскут послойно кетгутом к кожно-фасциальному срезу на пяточной кости. Шов на рану пятки. Через ниппельный дренаж в область компрессии костей вводится 10 мл стандартного, ампульного, подогретого раствора желатины с 1 млн. ед. пенициллина.
Дренаж убирают через сутки. Наступать на культю разрешают после стихания болей. Происходит первичное сращение пяточной и большеберцовой костей. Шуруп извлекают через 6-10 месяцев. Больной не нуждается в протезе, носит ортопедическую обувь (рис.76).
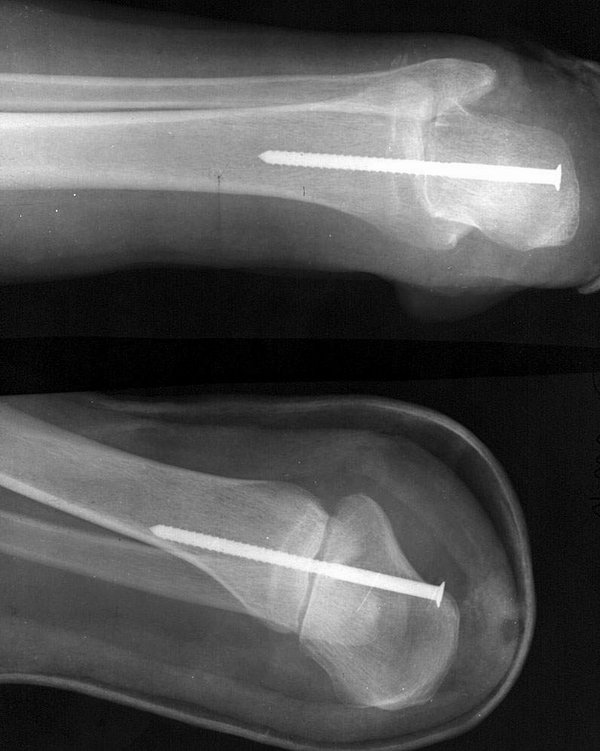
Р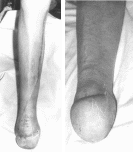 исунок
73.Ампутационные культи стоп
исунок
73.Ампутационные культи стоп
после операции по технике автора
Таких ампутаций стопы выполнено 14. У первых трёх больных из-за неровного и неплотного прилегания опилов костей не удалось создать необходимую компрессию. Поэтому сращение костей длилось около 6 месяцев.
Ампутации пальцев. При наличии больших некрозов на них или гангрены местной инфильтрационной анестезией никогда не пользовались, хотя она сама собой напрашивается. Такая анестезия ухудшает кровоснабжение пограничных с некрозом тканей, и это приводит в образованию краевых некрозов в ране. Ампутацию чаще экзартикуляцию, пальца производим крайне щадяще. Ткани нельзя сдавливать зажимами и пинцетами. Гемостаз осуществляем придавливанием сосуда или прикладыванием салфетки, смоченной горячим физиологическим раствором. С суставной поверхности головки плюсневой кости соскабливали хрящ до обнажения губчатой кости. Рану зашивали наложением одного-двух кожных провизорных швов с оставлением дренажа из перчаточной резины, которую удаляли через сутки. Нередки случаи, когда у одного больного возникает необходимость удалять два или три пальца. Ампутацию пальца необходимо проводить после возникновения демаркации некроза в пределах жизнеспособных тканей.
Кроме перечисленных ампутаций на нижних конечностях были выполнены 4 ампутации плеча, 3 - предплечья, 3 - кисти. Пациентами были мужчины в возрасте от 40 до 60 лет, страдающие болезнью Рейно. Все раны зажили первичным натяжением.
Исходы вышеперечисленных ампутаций представлены в табл. 27.
Исходы ампутаций конечностей у больных с критической ишемией
Исход Операция |
Первичное заживление |
Нагноение |
Некроз |
Всего |
Ампутация бедра |
400 |
81 |
75 |
556 |
Ампутация голени |
336 |
27 |
55 |
418 |
Ампутация стопы |
18 |
6 |
8 |
32 |
Ампутация пальцев |
152 |
17 |
89 |
258 |
Итого: |
906 |
131 |
227 |
1264 |
Число осложнений при различных ампутациях довольно велико (табл.28). В первые годы они возникали у каждого третьего больного. Это заставило глубоко вникнуть в эту проблему, выяснить причины осложнений и усовершенствовать диагностику уровня ампутаций и технику операций. В результате в последующие годы осложнения после ампутаций возикали в 1-2% случаях.
