
- •Оглавление
- •Глава 5. Собственный материал и исследования 128
- •Глава 6. Клиническая картина видов хронической артериальной ишемии конечностей 142
- •Глава 7. Лечение хроническИх артериальных ишемий конечностей 159
- •Глава 1.Используемые сокращения
- •Хаик– хроническая артериальная ишемия конечностей
- •Введение
- •Глава 2. Современные представления о хронических артериальных ишемиях конечностей (обзор литературы)
- •2.1.Хронические артериальные ишемии конечностей: вертеброгенные, ангиоспастические и при облитерирующих заболеваниях артерий
- •2.2.Классификации артериальных ишемий конечностей
- •2.2.1.При функциональных заболеваниях артерий
- •2.2.2.При органических заболеваниях артерий
- •2.3.Лечение хронических артериальных ишемий конечностей
- •Консервативное лечение хронической артериальной ишемии конечностей Медикаментозное лечение
- •Физиотерапевтические методы лечения
- •Оксигенобаротерапия
- •Нетрадиционные методы лечения
- •Оперативное лечение хронической артериальной ишемии конечностей
- •Обсуждение оперативных методов лечения
- •Глава 3. Собственная классификация хронических артериальных ишемий конечностей
- •Классификация хронических артериальных ишемий конечностей
- •Глава 4. Диагностика артериальных ишемий конечностей
- •4.1.Методы клинической диагностики
- •4.2. Методы функциональной диагностики
- •4.2.1.Реовазография
- •4.2.2.Термография
- •4.2.3.Рентгенография
- •4.2.4.Рентгеноконтрастная артериография
- •4.2.5.Внутриартериальная радиоизотопная ангиосцинтиграфия
- •Техника исследования
- •Меры предосторожности
- •Оценка сцинтиллятионной картины сегментов конечности в разных проекциях
- •4.2.6.Ультразвуковая допплерография
- •Качественный анализ допплеровских кривых усредненной по объему скорости кровотока
- •4.2.7.Лазерная флоуметрия (допплерография)
- •4.2.8.Транскутанное определение напряжения кислорода
- •Глава 5. Собственный материал и исследования
- •5.1.Количество больных и их распределение по группам
- •5.2.Виды и количество диагностических исследований
- •Глава 6. Клиническая картина видов хронической артериальной ишемии конечностей
- •6.1.Клиника ангиоспастической хронической артериальной ишемии конечностей
- •6.2.Клиническая картина хронической артериальной ишемии конечностей при облитерирующих заболеваниях
- •6.3.Дифференциальная диагностика форм хронической артериальной ишемии конечностей
- •Глава 7. Лечение хроническИх артериальных ишемий конечностей
- •7.1.Общие принципы и тактика лечения
- •7.2.Биохирургические методы лечения
- •7.2.1.Биохирургическая сегментарная реваскуляризация конечностей
- •7.2.2.Подвздошная биохирургическая реваскуляризация
- •Техника подвздошной биохирургической реваскуляризации
- •7.2.3.Тазовая биохирургическая реваскуляризация
- •Техника тазовой биохирургической реваскуляризации
- •7.2.4.Направленная биохирургическая реваскуляризация
- •7.3.Мануальные методы лечения
- •7.4.Лазерные методы лечения
- •Техника выполнения лазерных процедур Реваскуляризация паравертебральных симпатических ганглиев
- •Лазеропунктурная реваскуляризация конечностей
- •Сканирующее облучение
- •Облучение крови
- •7.5.Хирургические методы лечения
- •7.5.1.Восстановительные операции на магистральных артериях
- •7.5.2.Операции Илизарова-Зусмановича
- •7.5.3.Ампутации
- •7.6.Исходы лечения больных с хаик
- •Заключение
- •Практические рекомендации
- •Список литературы
7.2.4.Направленная биохирургическая реваскуляризация
Направленная биохирургическая реваскуляризация – это неоангиогенез при лечении региональных артериальных хронических ишемий. В данном разделе представляются первые шаги по его реализации. Но поскольку это, с нашей точки зрения, является очень перспективным и очень важным направлением в практическом применении неоангиогенеза в лечении артериальных ишемий, то приводим описания отдельных больных, которые были излечены, будучи абсолютно бесперспективными для общепринятого лечения. Количество таких больных пока невелико. Однако здесь главное не в количестве, а в качестве полученных результатов. Привожу несколько клинических примеров.
Больной Е.Ю.В., и.б. № 2994, 1976 года рождения, поступил в клинику 17.01.97 с жалобами на постоянные боли в области левого тазобедренного сустава, болезненность в левом бедре, повышенную зябкость левой ноги, ограничение активных и пассивных движений в левом тазобедренном суставе.
10.01.95 в Чечне получил огнестрельное пулевое ранение левой подвздошной области с повреждением ободочной кишки, мочевого пузыря, перелом седалищной и лонной костей, разрушение левого тазобедренного сустава, повреждение левой наружной подвздошной артерии. В ОМОСН 10.01.95 произведена лапаротомия, ушивание ран мочевого пузыря, эпицистостомия, выведена колостома. 12.01.95 эвакуирован в госпиталь. 19.01.95 произведён краевой шов наружной левой подвздошной артерии, реконструкция эпицистостомы, шов мочевого пузыря, дренирование абсцесса паравезикального пространства. 24.01.95 оперирован по поводу повторного артериального кровотечения из левой подвздошной артерии, поставлен сосудистый шунт от общей подвздошной артерии до общей бедренной артерии. 29.01.95 оперирован по поводу эвентрации кишечника и межкишечного абсцесса. Эвакуирован в ГВКГ. 01.02.95 операция: резекция сигмовидной кишки с анастомозом "конец в конец". Лечение по поводу посттравматической стриктуры задней уретры с резким нарушением акта мочеиспускания, левостороннего пузырно-мочеточникового рефлюкса, хронического пиелонефрита.
Б
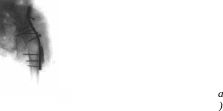
 ольной
Е.Ю.В., 22 лет.
Диагноз: Последствия
огнестрельного ранения (Чечня) левой
подвздошной области с повреждением
мочевого пузыря, сигмовидной кишки
левой подвздошной артерии и вены, левой
подвздошной и лобковой кости
с
многооскольчатым переломом головки,
шейки и вертелов левой бедренной кости,
тромбозом и нагноением шунта левой
подвздошной артерии, огнестрельным
остеомиелитом головки и шейки левой
бедренной кости, критической хронической
посттравматической артериальной
ишемией левой нижней конечности.
а)
Рентгенограмма: накостный металлоостеосинтез
левой бедренной кости. б) Рентгенограмма
области левого тазобедренного
сустава
после излечения огнестрельного
остеомиелита левой бедренной кости.
в)
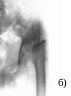
Компьютерная спиральная томограмма
костей таза
и верхней трети бедренных
костей после излечения остеомиелита.
г)
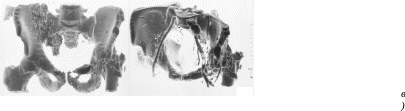
Компьютерная спиральная томограмма
подвздошных сосудов:
справа –
нормального, слева – тромбоз и нагноение
подвздошного искусственного сосудистого
протеза, аневризмы у проксимального
анастомоза сосудистого протеза с общей
подвздошной артерией, нагноившейся
аневризмы у дистального анастомоза
сосудистого протеза
ольной
Е.Ю.В., 22 лет.
Диагноз: Последствия
огнестрельного ранения (Чечня) левой
подвздошной области с повреждением
мочевого пузыря, сигмовидной кишки
левой подвздошной артерии и вены, левой
подвздошной и лобковой кости
с
многооскольчатым переломом головки,
шейки и вертелов левой бедренной кости,
тромбозом и нагноением шунта левой
подвздошной артерии, огнестрельным
остеомиелитом головки и шейки левой
бедренной кости, критической хронической
посттравматической артериальной
ишемией левой нижней конечности.
а)
Рентгенограмма: накостный металлоостеосинтез
левой бедренной кости. б) Рентгенограмма
области левого тазобедренного
сустава
после излечения огнестрельного
остеомиелита левой бедренной кости.
в)
Компьютерная спиральная томограмма
костей таза
и верхней трети бедренных
костей после излечения остеомиелита.
г)
Компьютерная спиральная томограмма
подвздошных сосудов:
справа –
нормального, слева – тромбоз и нагноение
подвздошного искусственного сосудистого
протеза, аневризмы у проксимального
анастомоза сосудистого протеза с общей
подвздошной артерией, нагноившейся
аневризмы у дистального анастомоза
сосудистого протеза
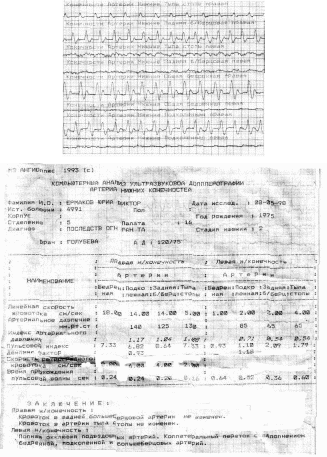
е) Допплерограммы перед операцией по поводу аневризм, тромбоза и нагноения сосудистого протеза
ж
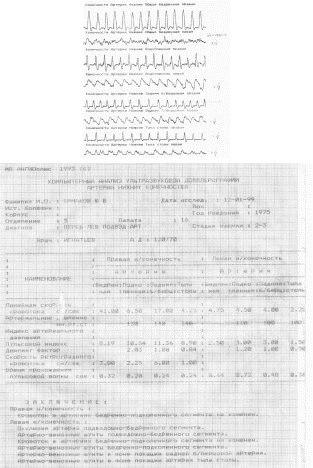 )
Допплерограмма артерий нижней
конечности
после направленной
реваскуляризации левой нижней конечности
)
Допплерограмма артерий нижней
конечности
после направленной
реваскуляризации левой нижней конечности
з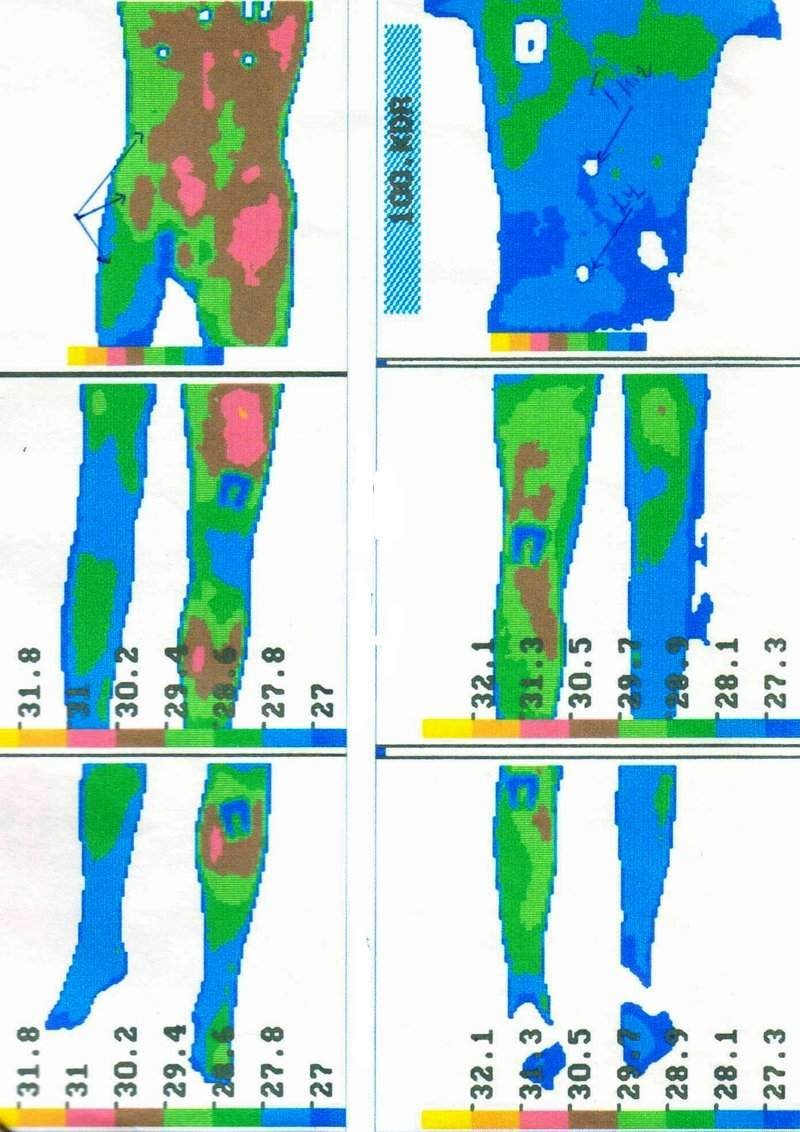
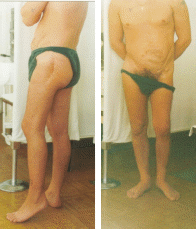 )
Термограммы
после направленной
реваскуляризации
левой нижней
конечности.
)
Термограммы
после направленной
реваскуляризации
левой нижней
конечности.
и) Внешний вид больного перед выпиской. Цвет левой нижней конечности нормальный, левая нижняя конечность короче правой на 2 см, артериальное кровоснабжение левой нижней конечности компенсировано полностью, температура ее выше, чем здоровой (правой) – синдром обкрадывания правой, признаков ишемии левой нижней конечности нет
В клинике 19.02.97 операция: артродез левого тазобедренного сустава со свободными алло- и аутотрансплантатами с фиксацией спице-стержневым аппаратом. Перед операцией кровоток в магистральных артериях нижней конечности был компенсированным. 14.05.97 - перемонтаж аппарата внешней фиксации. Артродез не состоялся. Аппарат снят. 12.11.97 - внутренний стабильный остеосинтез пластиной и винтами. Нагноение, возник остеомиелит головки и шейки левой бедренной кости с секвестрами. 13.01.98 - удаление металлоконструкций, секвестрэктомия. Секвестры образовались из головки и шейки бедренной кости. Гипсовая тазобедренная повязка.
Через два месяца появились жалобы на боли в левой подвздошной и паховой областях, не связанные с нагрузкой на левую нижнюю конечность, повышение температуры тела до 38,6 градусов. В левой паховой области появился воспалительный инфильтрат 12х5 см. Выявлен тромбоз сосудистого протеза с нагноением, аневризма в области дистального анастомоза сосудистого протеза с общей бедренной артерией. 27.04.98 - операция. Гематома вокруг левых подвздошных артерий 8х6 см. Вскрыта нагноившаяся гематома. Кровотечение. Перевязка левой общей подвздошной артерии. Прошивание и перевязка внутренней подвздошной артерии, удаление тромбированного и инфицированного сосудистого протеза. У дистального его анастомоза обнаружен абсцесс с гнойно-геморрагическим содержимым. Прошита и перевязана левая общая бедренная артерия. Симпатэктомия слева L-2-3. С 30.04.98 начали нарастать нарушения чувствительности в левой голени и стопе и боли в них. Возникли онемение левой стопы и голени, бледность левой нижней конечности, значительное снижение её температуры, отёк и зябкость левой голени и стопы. Атрофия бедра на 8 см, голени на 7 см. Постоянные ноющие боли в левом бедре, голени и стопе, не дающие сна без наркотических аналгетиков, применение которых дошло до 7 мл в сутки. Вентральная грыжа левой подвздошной области, отсутствие головки и шейки левой бедренной кости, остеомиелитический свищ у большого вертела левой бедренной кости, на левой отёчной стопе появилась синюшность пальцев. Встал вопрос об ампутации конечности. Лазерная реваскуляризация паравертебральных грудных и поясничных симпатических ганглиев 0,89 мкм 120 мВт по 45 сек на узел ежедневно в течение 12 дней и одновременно сканирующее облучение левой пояснично-ягодичной области в дозе 120 мВт в течение 5 мин. Ослабли боли в левой нижней конечности, исчезла синюшность на левой стопе, уменьшилось потребление наркотических аналгетиков. 26.01.99 произведена направленная биохирургическая реваскуляризация левой нижней конечности путём воссоздания сосудистого тракта из бассейна левых нижних рёберных артерий сзади через левую поясничную и ягодичную области. Свищ в области большого вертела левой бедренной кости закрылся. После повторной направленной реваскуляризации 12.02.99 ишемические боли в конечности прошли, температура её повысилась до уровня здоровой правой. После третьей реваскуляризации 10.03.99 левая нижняя конечность стала теплее здоровой правой в положении лёжа. В положении стоя через 1 мин левая нижняя конечность становилась розовой с голубоватым оттенком, который проходит через 5 мин. Больного стали беспокоить чувство распирания в левой ягодице, временами ощущает левую ногу горячей. 17.03.99 транскутанное напряжение кислорода в положении лёжа на тыле правой стопы 25 мм Hg, на тыле левой стопы - 15 мм Hg, сидя - 17 мм Hg, стоя - 26 мм Hg. Больной нормально питается и хорошо спит. Ходит, приступая на левую ногу с костылём. В 1998 г. произведено протезирование левого тазобедренного сустава с удлинением конечности на 10 см, что вызвало критическую ишемию левой нижней конечности. Потребовалась направленная реваскуляризация в левой поясничной и ягодичной областях. Курс лазерной реваскуляризации левой нижней конечности. Артериальное кровоснабжение компенсировано.
Осмотрен 20.06.2002 г. На осмотр приехал на велосипеде за 275 км. Артериальное кровоснабжение левой нижней конечности полностью компенсировано. Конечность на 2 см короче, поэтому больной при ходьбе чуть прихрамывает. Наблюдается 8 лет.
Больной Н.В.И., и.б. № 19498, 1938 года рождения, поступил в клинику 23.10.91 с диагнозом облитерирующий эндартериит, культи предплечий, культя правого бедра, гангрена культи левого бедра. Болен с 1979 года, когда впервые появились некротические изменения пальцев стоп. В последующие годы перенёс многократные ампутации конечностей и двухстороннюю поясничную симпатэктомию. Два месяца назад стала темнеть культя левого бедра, появились постоянные боли в ней, а две недели назад почернела кожа на торце культи. Была произведена некрэктомия на левой культе бедра, начата активная консервативная терапия: внутривенные капельные инфузии спазмолитиков, вазодилятаторов, дезагрегантов. Лечебный эффект не получен. Некроз тканей культи левого бедра медленно распространяется проксимальнее, производится систематическая некрэктомия. 17.04.92 произведена направленная реваскуляризация из бассейна 10-12 левых межрёберных артерий по задней поверхности грудной клетки, через левую поясничную область до левой ягодицы гепарин-гемоновокаиновой смесью в количестве 160 мл с 15 тыс. ед. гепарина. Через 4 дня боли в левой культе бедра уменьшились, больной стал спать ночами. 07.05.92 произведена повторная аналогичная направленная реваскуляризация с продолжением до основания культи левого бедра. Через неделю боли в культе прошли, распространение некроза приостановилось. Через две недели появились грануляции на ране культи левого бедра. Консервативное лечение. 24.09.92 произведена третья направленная биохирургическая реваскуляризация 140 мл гепарин-гемоновокаиновой смесью. Начался активный рост грануляций в ране культи левого бедра. 09.10.92 произведена пересадка кожи по Тиршу на грануляции культи бедра. Лоскуты прижили. Язва культи бедра заэпителизировалась. Выписан. Наблюдение 3 года.
Больной Ч.В.Н., и.б. № 32025/99, 1946 года рождения, поступил в клинику 10.03.99 с жалобами на постоянные боли в покое в левой нижней конечности, возникновение нетерпимых болей в голенях через 3-5 шагов. По поводу эндартериита в 1995 году оперирован, сделано аорто-бедренное бифуркационное шунтирование. В 1997 году сделано бедренно-подколенное
а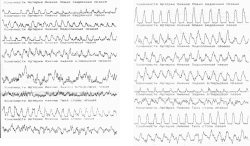 ) б)
) б)
в)
Больной Ч.В.Н., 53 лет. а) Допплерограммы магистральных артерий нижних конечностей до лечения. б) Допплерограммы магистральных артерий нижних конечностей после лечения. В артериях появился магистральный кровоток в) Термограмма после лечения
ш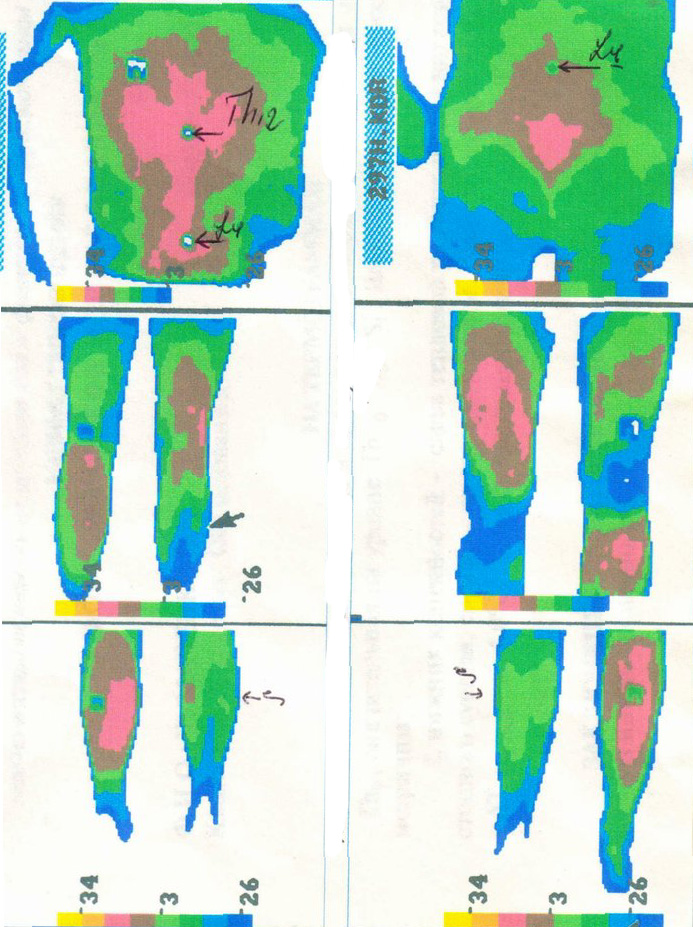 унтирование
слева. В 1999 году при тромбозе всех шунтов
сделана двухсторонняя поясничная
симпатэктомия. В 1995 году перенёс гепатит.
14.04.99 произведена направленная
реваскуляризация из бассейнов левых
межрёберных артерий через поясничную
область к левой ягодице, затем - подвздошная
биохирургическая реваскуляризация,
повторная направленная реваскуляризация
слева через поясничную область,
биохирургическая реваскуляризация
левого бедра, голени и стопы. Произведена
подвздошная биохирургическая
реваскуляризация справа, затем
биохирургическая реваскуляризация
правой нижней конечности. В итоге - жалоб
на нижние конечности не имеет. Ходит
без палочки, сколько необходимо. Работает
заместителем директора строящейся
фабрики (рис.51). Наблюдение 6 лет.
унтирование
слева. В 1999 году при тромбозе всех шунтов
сделана двухсторонняя поясничная
симпатэктомия. В 1995 году перенёс гепатит.
14.04.99 произведена направленная
реваскуляризация из бассейнов левых
межрёберных артерий через поясничную
область к левой ягодице, затем - подвздошная
биохирургическая реваскуляризация,
повторная направленная реваскуляризация
слева через поясничную область,
биохирургическая реваскуляризация
левого бедра, голени и стопы. Произведена
подвздошная биохирургическая
реваскуляризация справа, затем
биохирургическая реваскуляризация
правой нижней конечности. В итоге - жалоб
на нижние конечности не имеет. Ходит
без палочки, сколько необходимо. Работает
заместителем директора строящейся
фабрики (рис.51). Наблюдение 6 лет.
Таких больных, как в вышеприведённых примерах, немного, всего восемь, все мужчины. Возраст: одному - 21 год, четырём - от 40 до 60 лет и двум – 65 лет. Заболевание: у одного - посттравматическая ишемия, у одного - облитерирующий эндартериит, у шестерых - облитерирующий атеросклероз артерий нижних конечностей. У всех больных была 4 ст. артериальной ишемии по Фонтену-Леришу. Однако уникальность, тяжесть их заболевания и нетипичность решения проблемы их лечения с получением вполне удовлетворяющих дали основание для написания данного раздела. Есть уверенность, что эти примеры интересны не только для чтения, но могут быть полезны для практического использования соответствующими специалистами.
