
- •Оглавление
- •Глава 5. Собственный материал и исследования 128
- •Глава 6. Клиническая картина видов хронической артериальной ишемии конечностей 142
- •Глава 7. Лечение хроническИх артериальных ишемий конечностей 159
- •Глава 1.Используемые сокращения
- •Хаик– хроническая артериальная ишемия конечностей
- •Введение
- •Глава 2. Современные представления о хронических артериальных ишемиях конечностей (обзор литературы)
- •2.1.Хронические артериальные ишемии конечностей: вертеброгенные, ангиоспастические и при облитерирующих заболеваниях артерий
- •2.2.Классификации артериальных ишемий конечностей
- •2.2.1.При функциональных заболеваниях артерий
- •2.2.2.При органических заболеваниях артерий
- •2.3.Лечение хронических артериальных ишемий конечностей
- •Консервативное лечение хронической артериальной ишемии конечностей Медикаментозное лечение
- •Физиотерапевтические методы лечения
- •Оксигенобаротерапия
- •Нетрадиционные методы лечения
- •Оперативное лечение хронической артериальной ишемии конечностей
- •Обсуждение оперативных методов лечения
- •Глава 3. Собственная классификация хронических артериальных ишемий конечностей
- •Классификация хронических артериальных ишемий конечностей
- •Глава 4. Диагностика артериальных ишемий конечностей
- •4.1.Методы клинической диагностики
- •4.2. Методы функциональной диагностики
- •4.2.1.Реовазография
- •4.2.2.Термография
- •4.2.3.Рентгенография
- •4.2.4.Рентгеноконтрастная артериография
- •4.2.5.Внутриартериальная радиоизотопная ангиосцинтиграфия
- •Техника исследования
- •Меры предосторожности
- •Оценка сцинтиллятионной картины сегментов конечности в разных проекциях
- •4.2.6.Ультразвуковая допплерография
- •Качественный анализ допплеровских кривых усредненной по объему скорости кровотока
- •4.2.7.Лазерная флоуметрия (допплерография)
- •4.2.8.Транскутанное определение напряжения кислорода
- •Глава 5. Собственный материал и исследования
- •5.1.Количество больных и их распределение по группам
- •5.2.Виды и количество диагностических исследований
- •Глава 6. Клиническая картина видов хронической артериальной ишемии конечностей
- •6.1.Клиника ангиоспастической хронической артериальной ишемии конечностей
- •6.2.Клиническая картина хронической артериальной ишемии конечностей при облитерирующих заболеваниях
- •6.3.Дифференциальная диагностика форм хронической артериальной ишемии конечностей
- •Глава 7. Лечение хроническИх артериальных ишемий конечностей
- •7.1.Общие принципы и тактика лечения
- •7.2.Биохирургические методы лечения
- •7.2.1.Биохирургическая сегментарная реваскуляризация конечностей
- •7.2.2.Подвздошная биохирургическая реваскуляризация
- •Техника подвздошной биохирургической реваскуляризации
- •7.2.3.Тазовая биохирургическая реваскуляризация
- •Техника тазовой биохирургической реваскуляризации
- •7.2.4.Направленная биохирургическая реваскуляризация
- •7.3.Мануальные методы лечения
- •7.4.Лазерные методы лечения
- •Техника выполнения лазерных процедур Реваскуляризация паравертебральных симпатических ганглиев
- •Лазеропунктурная реваскуляризация конечностей
- •Сканирующее облучение
- •Облучение крови
- •7.5.Хирургические методы лечения
- •7.5.1.Восстановительные операции на магистральных артериях
- •7.5.2.Операции Илизарова-Зусмановича
- •7.5.3.Ампутации
- •7.6.Исходы лечения больных с хаик
- •Заключение
- •Практические рекомендации
- •Список литературы
7.2.2.Подвздошная биохирургическая реваскуляризация
Ни у кого из ангиохирургов не вызывает сомнения факт, что при синдроме Лериша, сопровождающемся критической артериальной ишемией нижних конечностей, спасение их от ампутации возможно с помощью операции аорто-бедренного бифуркационного шунтирования (Де Бекки М.Е. с соавт., 1960). Однако известно, насколько тяжелы эти операции, как опасны для жизни больного и нередко заканчиваются ампутацией конечности (Лыткин М.И., Лебедев Л.В., Перегудов И.Г., 1975, Ашуров, 1983, Котляров А.В., 1986).
Окклюзия подвздошной артерии с критической ишемией нижней конечности до сих пор устраняется, как правило, оперативным путем, который нередко дает неудовлетворительные исходы из-за несоответствия резко возросшего объема притекающей крови пропускной способности дегенеративного дистального микроциркуляторного русла.
Поиски альтернативных методов лечения столь тяжёлой сосудистой патологии привели к разработке автором метода подвздошной биохирургической реваскуляризации (заявка на патент, рег. № 94027267/14).
Постепенное усиление кровотока по артериальным анастомозам и коллатералям с увеличением его объема, одновременное включение в кровоток всего сохранившегося дистального микроциркуляторного русла со стимуляцией его развития и регенерации обеспечиваются подвздошной биохирургической реваскуляризацией.
Техника подвздошной биохирургической реваскуляризации
Положение больного на боку. Обрабатывается операционное поле области передней верхней ости подвздошной кости. Производится инфильтрационная анестезия 0,25% раствором новокаина кожи, подкожной клетчатки и надкостницы этой ости.
Более длинной иглой делается прокол до надкостницы ости, и далее проводится игла с подачей впереди 0,25% раствора новокаина параллельно верхнему краю и внутренней поверхности крыла подвздошной кости на 5-10 см. Обычно больной ощущает в это время "удар током" - это результат раздражения иглой n.n.iliohipogastricus, ilioinguinalis. Это же означает, что игла находится в нужном межфасциальном пространстве - в подвздошной межфасциальной клетчаточной щели (Лебедев А.М., 1959), в которой проходят нервы поясничного сплетения. Через иглу в эту щель медленно вводится вся гепарин-гемоновокаиновая смесь. В зависимости от размеров тела больного количество этой смеси варьирует от 240 до 320 мл. При введении смеси больной не должен испытывать никаких неприятных ощущений, о чём нужно постоянно расспрашивать больного. Если они возникают, то инфузию смеси нужно немедленно прекратить, а затем в течение суток активно наблюдать больного.
Когда инфузия проходит нормально, то после её окончания и наложения асептической повязки больного нужно оставить на столе в том же положении в течение получаса. Затем больного снимают со стола, транспортируют до постели на том же боку, и ещё 12 часов он лежит на этом боку в постели. Затем разрешается, соблюдая в течение суток постельный режим, поворачиваться. Через двое суток после реваскуляризации больной может ходить.
Введённая смесь по межфасциальной щели и по ходу нервных стволов под силой тяжести доходит до тел 1-5 поясничных позвонков (Тонков В.Н., 1953; Бабич А.Н., 1962), до аорты, подвздошных сосудов и паравертебрального симпатического ствола. При этом она омывает сегментарные нервы и соответствующие паравертебральные симпатические узлы, а также находящиеся в этом межфасциальном пространстве артериальные анастомозы. Достигается улучшение микроциркуляторного кровоснабжения симпатических ганглиев, нервных стволов и магистральных сосудов, включаются в кровоток все коллатеральные сосуды и артериальные анастомозы, начинается процесс неоангиогенеза. Проходит ишемия нервных стволов, восстанавливается проводимость симпатических волокон в них, улучшается кровоснабжение стенок магистральных артерий, способствуя восстановлению ишемических деструкций, под влиянием паравертебральных симпатических ганглиев раскрывается сохранившееся микроциркуляторное русло в конечности, стимулируется его развитие.
Клинический эффект наступает через час, постепенно усиливается в течение недели, достигая своего максимума, затем интенсивность нарастания положительного клинического эффекта ослабевает и прекращается к 12-14 дню.
Повторная реваскуляризация через две недели закрепляет первый положительный результат и поднимает его ещё на одну ступень, дополнительно стимулирует развитие артериальных анастомозов и коллатеральный кровоток, усиливает микроциркуляторное кровоснабжение нервных стволов, магистральных артерий, сегментов конечности благодаря неоангиогенезу. Критическая ишемия конечности проходит, начинаются регенеративно-восстановительные процессы в местах деструктивных ишемических изменений: заживают язвы, демаркируются и отторгаются некрозы, зарастают дефекты после них.
Подвздошная биохирургическая реваскуляризация выполнена 54 больным. Распределение их по полу и возрасту показано в таблице 10.
Распределение больных с выполненной подвздошной биохирургической реваскуляризацией по полу и возрасту
Возраст Пол |
До 20 лет |
20-40 лет |
40 - 60 лет |
60 - 80 лет |
Более 80 лет |
Всего |
Мужчины |
|
2 |
18 |
30 |
1 |
51 |
Женщины |
|
|
2 |
1 |
|
3 |
Итого: |
|
2 |
20 |
31 |
1 |
54 |
Все больные имели артериальную ишемию нижней конечности по Фонтену-Леришу: 3 ст. - 31 человек, 4 ст. - 23 человека. У последних: гангрена 1 пальца правой стопы - у трех больных, язва 1 пальца правой стопы - у одного, язвы стопы - у одиннадцати, 2 язвы правой стопы - у одного, 2 язвы правой голени в средней трети - у одного, некротическая язва правой голени верхней трети – у одного, деформирующий коксартроз - у тринадцати.
Все больные имели облитерирующие заболевания артерий нижних конечностей. Этим больным выполнено 56 подвздошных биохирургических реваскуляризаций. Их число у больных мужского и женского пола в зависимости от характера заболевания представлено в таблице 11.
Распределение больных с выполненной подвздошной биохирургической реваскуляризацией по этиологическому заболеванию и полу
Заболевание |
Мужчины |
Женщины |
Всего |
Облитерирующий атеросклероз |
37 |
2 |
39 |
Облитерирующий эндартериит |
8 |
|
8 |
Диабетическая ангиопатия |
6 |
3 |
9 |
Итого: |
51 |
3 |
56 |
Срок наблюдения первого больного 9 лет. Достигнутая компенсация артериального кровотока не вызывает необходимости в применении других, в том числе оперативных, методов лечения. Обычно проводили одну подвздошную реваскуляризацию, некоторым больным - дважды. Осложнений не наблюдалось. Срок наблюдения от 3 до 9 лет. Рецидивов не выявлено.
У всех больных получен положительный лечебный эффект. Ишемические боли в покое проходили в первые сутки. В течение нескольких дней (обычно до двух недель) наблюдается нарастающее улучшение артериального кровоснабжения ишемизированной конечности, определяемое клинически и объективными методами исследования.
Всё вышеизложенное позволяет заключить, что описанными методиками можно достичь вполне компенсированного артериального кровоснабжения нижних конечностей при критической ишемии в них 3-4 ст. по Фонтену-Леришу, вызванной облитерирующим заболеванием артерий, аорты, окклюзией подвздошных артерий, при синдроме Лериша.
Привожу клинический пример.
Больной А.В.В., и.б. № 15624, 1945 года рождения, поступил в клинику 29.10.99 с жалобами на постоянную ломящую боль в левой голени и стопе, наличие двух язв на левой стопе, резкое усиление болей в левой конечности при ходьбе. Месяц назад был ушиб левой стопы. Через 2 дня в стопе возникли сильная боль и значительный отёк. Обратился к врачу, госпитализирован. В больнице был поставлен диагноз флегмона и произведёно два разреза. Возникли две некротические незаживающие язвы. Неоднократная некрэктомия. Грануляции вялые. Тенденции к заживлению нет. Выписан. Амбулаторное лечение неэффективно. Госпитализирован в клинику. Обследован: термография, допплерография, дуплексное сканирование магистральных артерий (рис.47а). Выявлена окклюзия левой общей подвздошной артерии в начальном отделе, артериальная ишемия левой нижней конечности 4 ст. по Фонтену-Леришу. Операция 04.11.99 - подвздошная биохирургическая реваскуляризация слева. Боли в левой нижней конечности прошли. Язвы зажили эпи-
телизацией с периферии. Функция левой нижней конечности восстановилась полностью. При контрольном обследовании: допплерографически - восстановление кровотока по левой общей бедренной артерии, термографически - нормализация термокарты левой нижней конечности, при дуплексном сканировании - восстановление кровотока по левой подвздошной артерии (рис.47б). Возник синдром обкрадывания правой нижней конечности. Выписан 05.12.99.
По нашему мнению подвздошная биохирургическая реваскуляризация заслуживает пристального внимания для применения при синдроме Лериша и окклюзии брюшной аорты. Она лишена опасных осложнений, доступна для проведения в любом хирургическом стационаре и даже в амбулаторных условиях при соответствующем опыте хирурга, не требует больших материальных затрат. Лечение каждого больного с тяжёлыми сопутствующими заболеваниями с окклюзией подвздошной артерии, при синдроме Лериша желательно и прагматично начинать биохирургической реваскуляризацией.
1)
2) 3)
Р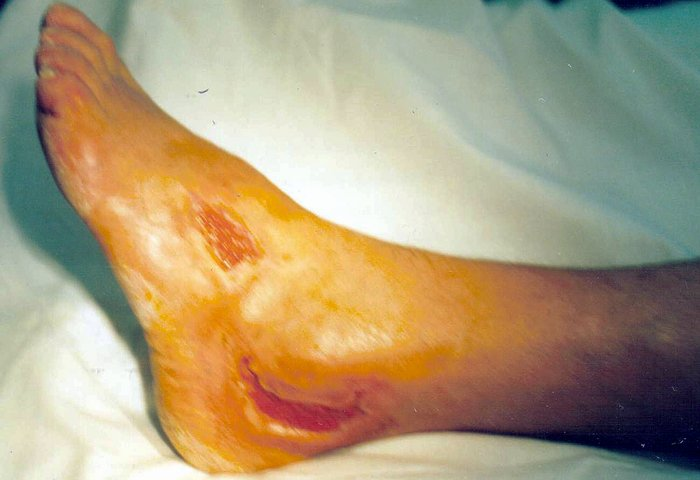
 исунок
47-1. Больной А.В.В., 54 лет.
Диагноз:
Облитерирующий атеросклероз артерий
нижних конечностей, окклюзия левой
подвздошной артерии, хроническая
артериальная ишемия нижних конечностей
4 ст. а) При поступлении: 1) Внешний вид
левой стопы с язвами; 2) Термограммы
нижних конечностей. Температура голени
и стопы 27-29°С; 3) Допплерограммы
магистральных артерий нижних конечностей.
исунок
47-1. Больной А.В.В., 54 лет.
Диагноз:
Облитерирующий атеросклероз артерий
нижних конечностей, окклюзия левой
подвздошной артерии, хроническая
артериальная ишемия нижних конечностей
4 ст. а) При поступлении: 1) Внешний вид
левой стопы с язвами; 2) Термограммы
нижних конечностей. Температура голени
и стопы 27-29°С; 3) Допплерограммы
магистральных артерий нижних конечностей.
1)
Р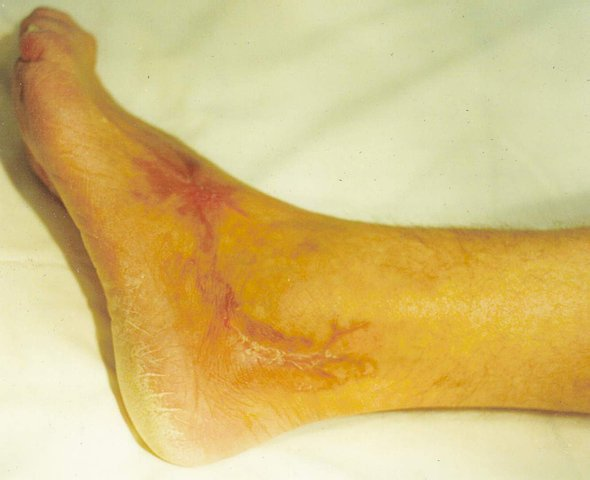
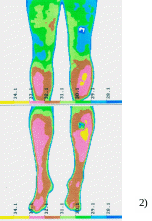
 исунок
48-2 . Больной А.В.В., 54 лет. б) После
лечения:
1) Внешний вид левой стопы с
зажившими язвами;
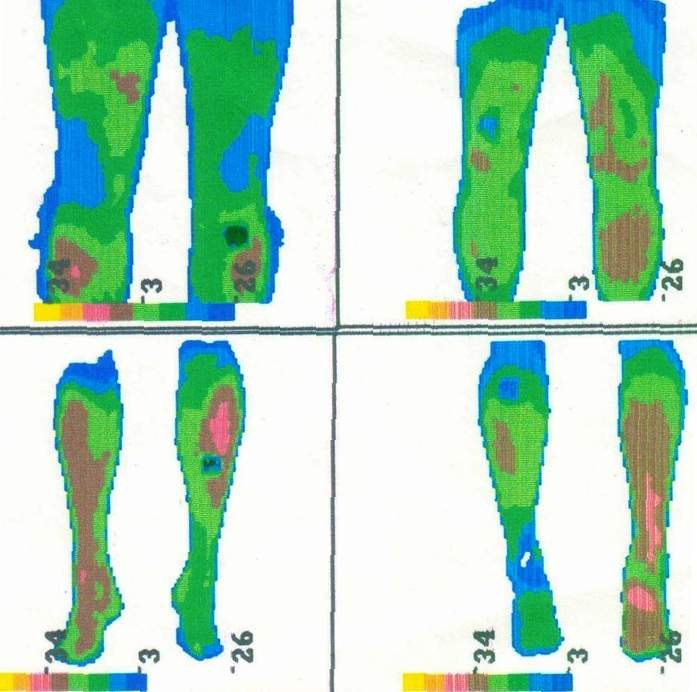
2) Термограммы
нижних конечностей.
Температура
левой голени и стопы повысилась до 33°С
(∆Т4°С);
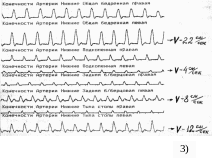
3) Допплерограммы магистральных
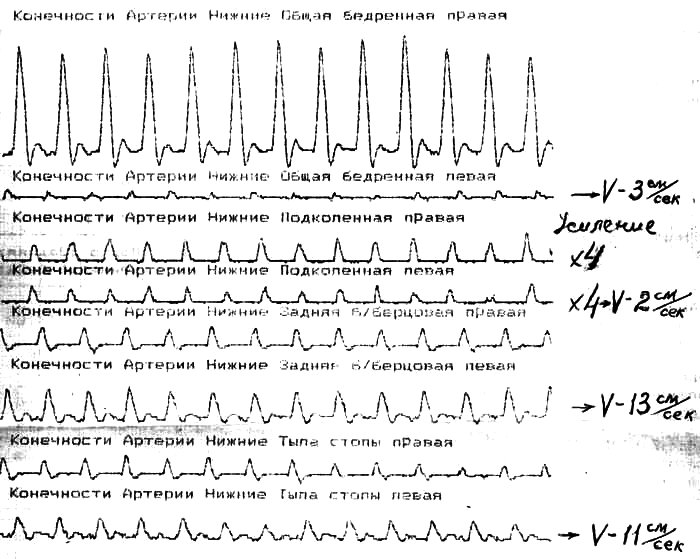
артерий нижних конечностей. Скорость
кровотока возросла в левой общей
бедренной артерии в 7 раз,
в левой
подколенной артерии - в 2 раза.
исунок
48-2 . Больной А.В.В., 54 лет. б) После
лечения:
1) Внешний вид левой стопы с
зажившими язвами;
2) Термограммы
нижних конечностей.
Температура
левой голени и стопы повысилась до 33°С
(∆Т4°С);
3) Допплерограммы магистральных
артерий нижних конечностей. Скорость
кровотока возросла в левой общей
бедренной артерии в 7 раз,
в левой
подколенной артерии - в 2 раза.
