
- •Оглавление
- •Глава 5. Собственный материал и исследования 128
- •Глава 6. Клиническая картина видов хронической артериальной ишемии конечностей 142
- •Глава 7. Лечение хроническИх артериальных ишемий конечностей 159
- •Глава 1.Используемые сокращения
- •Хаик– хроническая артериальная ишемия конечностей
- •Введение
- •Глава 2. Современные представления о хронических артериальных ишемиях конечностей (обзор литературы)
- •2.1.Хронические артериальные ишемии конечностей: вертеброгенные, ангиоспастические и при облитерирующих заболеваниях артерий
- •2.2.Классификации артериальных ишемий конечностей
- •2.2.1.При функциональных заболеваниях артерий
- •2.2.2.При органических заболеваниях артерий
- •2.3.Лечение хронических артериальных ишемий конечностей
- •Консервативное лечение хронической артериальной ишемии конечностей Медикаментозное лечение
- •Физиотерапевтические методы лечения
- •Оксигенобаротерапия
- •Нетрадиционные методы лечения
- •Оперативное лечение хронической артериальной ишемии конечностей
- •Обсуждение оперативных методов лечения
- •Глава 3. Собственная классификация хронических артериальных ишемий конечностей
- •Классификация хронических артериальных ишемий конечностей
- •Глава 4. Диагностика артериальных ишемий конечностей
- •4.1.Методы клинической диагностики
- •4.2. Методы функциональной диагностики
- •4.2.1.Реовазография
- •4.2.2.Термография
- •4.2.3.Рентгенография
- •4.2.4.Рентгеноконтрастная артериография
- •4.2.5.Внутриартериальная радиоизотопная ангиосцинтиграфия
- •Техника исследования
- •Меры предосторожности
- •Оценка сцинтиллятионной картины сегментов конечности в разных проекциях
- •4.2.6.Ультразвуковая допплерография
- •Качественный анализ допплеровских кривых усредненной по объему скорости кровотока
- •4.2.7.Лазерная флоуметрия (допплерография)
- •4.2.8.Транскутанное определение напряжения кислорода
- •Глава 5. Собственный материал и исследования
- •5.1.Количество больных и их распределение по группам
- •5.2.Виды и количество диагностических исследований
- •Глава 6. Клиническая картина видов хронической артериальной ишемии конечностей
- •6.1.Клиника ангиоспастической хронической артериальной ишемии конечностей
- •6.2.Клиническая картина хронической артериальной ишемии конечностей при облитерирующих заболеваниях
- •6.3.Дифференциальная диагностика форм хронической артериальной ишемии конечностей
- •Глава 7. Лечение хроническИх артериальных ишемий конечностей
- •7.1.Общие принципы и тактика лечения
- •7.2.Биохирургические методы лечения
- •7.2.1.Биохирургическая сегментарная реваскуляризация конечностей
- •7.2.2.Подвздошная биохирургическая реваскуляризация
- •Техника подвздошной биохирургической реваскуляризации
- •7.2.3.Тазовая биохирургическая реваскуляризация
- •Техника тазовой биохирургической реваскуляризации
- •7.2.4.Направленная биохирургическая реваскуляризация
- •7.3.Мануальные методы лечения
- •7.4.Лазерные методы лечения
- •Техника выполнения лазерных процедур Реваскуляризация паравертебральных симпатических ганглиев
- •Лазеропунктурная реваскуляризация конечностей
- •Сканирующее облучение
- •Облучение крови
- •7.5.Хирургические методы лечения
- •7.5.1.Восстановительные операции на магистральных артериях
- •7.5.2.Операции Илизарова-Зусмановича
- •7.5.3.Ампутации
- •7.6.Исходы лечения больных с хаик
- •Заключение
- •Практические рекомендации
- •Список литературы
Глава 7. Лечение хроническИх артериальных ишемий конечностей
7.1.Общие принципы и тактика лечения
Виды ангиоспастических ХАИК определяли согласно нашей классификации: спазмы артерий статические и спазмы артерий динамические. Спазмы артерий имеют две причины возникновения - это местные патологические состояния в сегменте конечности и заболевания позвоночника, как функциональные, так и органические. Местные причины сегментарного ангиоспазма связаны с наличием в сегменте конечности патологического состояния: раны, перелома кости, разрыва связок, сухожилий, вывиха, воспалительного процесса, неправильно сросшегося перелома, ложного сустава, остеомиелита, искривления конечности, плоскостопия и др. Все эти причины имеют отношение к травматологии и ортопедии и не являются вопросами нашего рассмотрения. С такими больными в лечебной практике часто приходится встречаться и оказывать им необходимую лечебную помощь, и можно сказать, что артериальный сегментарный спазм существует до тех пор, пока существует патологическое состояние в сегменте конечности, и проходит только после ликвидации этого патологического состояния. Однако до этого и в ходе ликвидации патологического состояния в сегменте конечности необходимо снять ангиоспазм, создать достаточное компенсированное артериальное кровоснабжение для регенеративно-восстановительных местных процессов. Это достигается различными лечебными приёмами: аналгезией патологического очага общими и местными аналгетиками (новокаиновые блокады, в том числе и пролонгированные, региональные, проводниковые); физиотерапевтическими методами (ионофорез аналгетиков, низкоинтенсивное лазерное излучение и др.). Продолжительность лечебного спазмолитического эффекта индивидуальна, требуется систематически лечение повторять. Поскольку местные причины сегментарного сосудистого спазма - предмет забот травматологии и ортопедии, то освещение этого вопроса произведено коротко.
Вертеброгенные спазмы артерий бывают динамические и статические.
Динамический сегментарный спазм артерий возникает только во время функциональной нагрузки движением на ПДС, находящимся в функциональной блокаде. Глубина спазма и продолжительность его зависят от величины и продолжительности возникающей подпороговой или надпороговой боли в блокированном ПДС при функциональной нагрузке. Спазм может быть по глубине окклюзирующим и по продолжительности до 7 минут.
При этом такие спазмы могут носить постоянный или периодический характер. Постоянные спазмы возникают всегда при функциональной нагрузке на ПДС и бывают одинаковой глубины. Периодические спазмы возникают при функциональной нагрузке на ПДС не всегда, либо в конце рабочего дня, либо после повышенной отрицательной эмоциональной или физической нагрузки и имеют нестабильный характер по продолжительности и по глубине.
Статический сегментарный ангиоспазм возникает при органическом заболевании позвоночника: остеохондрозе, спондилёзе, спондилоартрозе (деформирующем), протрузии межпозвонкового диска, грыже Шморля, незаращении дужки позвонка, спондилолистезе, деформации тела позвонка после перелома, в результате остеопороза, опухоли, воспалительного процесса.
По своему характеру он бывает постоянным и перемежающимся. Первый пояснений не требует. Второй, гемодинамически значимый, характеризуется тем, что имеет волнообразный характер: на пике волны может быть нормальный кровоток через артерию, на спаде волны спазм может быть окклюзирующим, а длина волны - от двух-трёх сердечных сокращений до 5 минут.
Вертеброгенный сегментарный спазм нуждается в этиопатогенетическом лечении.
Если при допплерографии выявляется вертеброгенный динамический или статический перемежающийся сегментарный ангиоспазм, а на рентгенограммах, в том числе и функциональных, органических патологических изменений позвоночника в тех отделах, симпатические узлы которых контролируют тонус артерий конечности, нет и это подтверждается магнитно-резонансной томографией, и имеется рентгенологическая картина функционального блока, то больной должен пройти лечение по деблокированию позвоночника. Это осуществляется следующими приёмами: массажем мышц позвоночника, изометрической релаксацией мышц позвоночника, манипуляцией и мобилизацией в одном сеансе. Таких сеансов должно быть 7-10 через день или через два, но не реже одного раза в неделю. При правильно проведенном приёме уже на первом сеансе удаётся деблокировать ПДС, в крайнем случае на третьем-четвертом. При этом больной чувствует потепление в конечностях и удивительную лёгкость их движений. Поскольку причины блокирования ПДС могут сохраняться, то в течение всего курса лечения необходимо назначать слабые спазмолитические аналгетики и малые транквилизаторы. Учитывая, что нередко деблокирование сопровождается болезненностью в деблокированном сегменте, то её необходимо снять для предупреждения рецидива блокады. Лучшим способом достичь этого является сканирующее облучение с обеих сторон ПДС инфракрасным лазером. Для уменьшения боли при деблокировани лучше пользоваться приёмом мышечной энергии по Фосгрину вместо приёмов по Левиту и Касьяну.
Наличие в конечности статического вертеброгенного сегментарного ангиоспазма должно быть обосновано рентгенографическими исследованиями соответствующего отдела позвоночника и магнитно-резонансной томографией этого отдела. В результате этих исследований уточняются характер, локализация и степень выраженности анатомических патологических изменений позвоночника, что необходимо для определения вида, характера и интенсивности лечения. Наиболее часто встречаются остеохондроз разной степени и локализации, спондилёз, деформирующий спондилоартроз, грыжа Шморля, протрузия, грыжи дисков разной локализации и величины. Если величина протрузии диска не превышает 2-3 мм, то мануальная терапия возможна по Фосгрину и, аккуратно, по Левиту. Если протрузия превышает в размерах 3 мм, то при осторожной мануальной терапии по Фосгрину рекомендуются региональный лечебный массаж и вытяжение, желательно подводное. При этом основным лечением является лазеротерапия. Если наряду с вегетососудистым синдромом имеется и корешковый, то с участием невропатолога назначается медикаментозное лечение для снятия болевого и корешкового синдромов, и только после этого приступают к лечению вегетососудистого ангиоспастического синдрома.
При наличии у больного облитерирующего эндартериита, атеросклероза, диабетической ангиопатии основное внимание должно быть обращено при назначении вида лечения на раскрытие сохранившегося микроциркуляторного русла ишемизированного сегмента конечности, на неоангиогенез микроциркуляторного русла, на раскрытие и создание коллатерального кровотока. Основными лечебными методами в таких случаях являются биохирургическая реваскуляризация сегментов конечности, подвздошной области или таза в зависимости от локализации окклюзии магистральных артерий. В помощь этому эффективна лазеротерапия - лазерная реваскуляризация паравертебральных симпатических ганглиев для раскрытия и развития коллатерального кровотока и лазеропунктурная реваскуляризация сегментов конечности после биохирургической реваскуляризации через 7 суток.
Опыт лечения больных с облитерирующими атеросклерозом артерий и эндартериитом показывает, что в чистом виде эти заболевания встречаются редко и, в основном, при 4 ст. хронической артериальной ишемии конечности по Фонтену-Леришу, когда доля ишемии за счёт облитерации артерий превышает 90% (рис.41).
а)
б)
Б
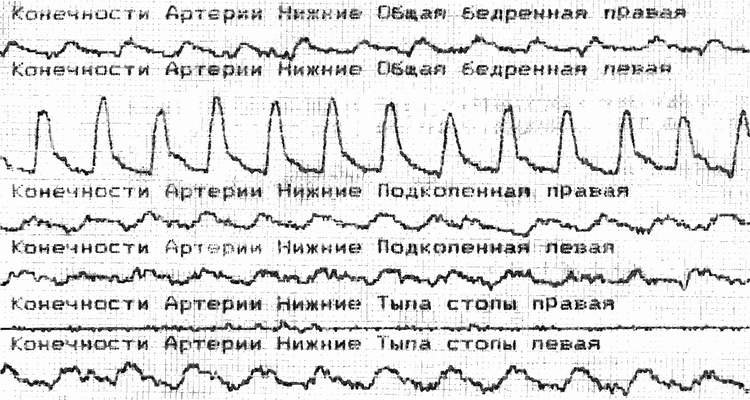
 ольной
К.В.В., 62 лет.
Допплерограмма артерий
нижних конечностей.
Диагноз:
Облитерирующий атеросклероз артерий
нижних конечностей.
Хроническая
артериальная ишемия нижних конечностей
4 ст.
Качественный (а) и количественный
(б) анализ допплерограммы
ольной
К.В.В., 62 лет.
Допплерограмма артерий
нижних конечностей.
Диагноз:
Облитерирующий атеросклероз артерий
нижних конечностей.
Хроническая
артериальная ишемия нижних конечностей
4 ст.
Качественный (а) и количественный
(б) анализ допплерограммы
Чаще всего у больных имеется смешанная форма ХАИК, когда присутствуют и ангиоспастический компонент, и облитерирующее заболевание артерий. Доля их в создании хронической артериальной ишемии бывает разной. Искусство диагностики - определить долю каждого из них. Начинать лечение больного следует такими методами, которые используются при лечении преобладающего в создании ХАИК заболевания (ангиоспастического или облитерирующего), как указано выше. В таком случае получается максимальный эффект в борьбе с ишемией в наиболее короткие сроки. Это вселяет уверенность больного в успех лечения. Последнее продолжается на благоприятном психологическом фоне и заканчивается лечением второго, не ведущего, составляющего компонента хронической артериальной ишемии конечности.
Таковы общие принципы и тактика лечения хронической артериальной ишемии конечности, разработанные нами и успешно применяемые при лечении больных.
