
- •Кафедра Анестезиологии, реаниматологии, интенсивной терапии.
- •Вентиляция мертвого пространства
- •Фракция шунта
- •Расчет показателей газообмена
- •Физиологическое мёртвое пространство
- •Фракция шунта
- •Альвеолярно-артериальная разница по кислороду (градиент а-а рО2)
- •Отношение а/а рО2
- •Отношение рAo2/FiO2
- •Подход к гипоксемии
- •Смешанная венозная кровь и оксигенация
ГБОУ ВПО
СГМУ имени В.И. Разумовского Минздрава социального развития Российской Федерации
Кафедра Анестезиологии, реаниматологии, интенсивной терапии.
Зав. кафедрой:
Преподаватель:
Газообмен в критических состояниях
Выполнил:
студент V курса
лечебного факультета 20 группы
Маликов Р.У.
ВЕНТИЛЯЦИОННО-ПЕРФУЗИОННЫЕ ОТНОШЕНИЯ
Альвеолярно-капиллярные единицы (рис. 3-1) используют для описания различных вариантов газообмена. Как известно, отношение альвеолярной вентиляции (V) к перфузии капилляров альвеол (Q) называется вентиляционно-перфузионным отношением (V/Q). Примеры газообмена, связанные с отношением V/Q, см. на рис. 3-1. В верхней его части (А) показано идеальное соотношение между вентиляцией и кровотоком и идеальное отношение V/Q в альвеолярно-капиллярной единице.
Вентиляция мертвого пространства
Воздух, находящийся в воздухоносных путях, не участвует в газообмене, а их вентиляция называется вентиляцией мёртвого пространства. Отношение V/Q в этом случае больше 1 (см. рис. 3-1, часть Б). Различают два типа мёртвого пространства.
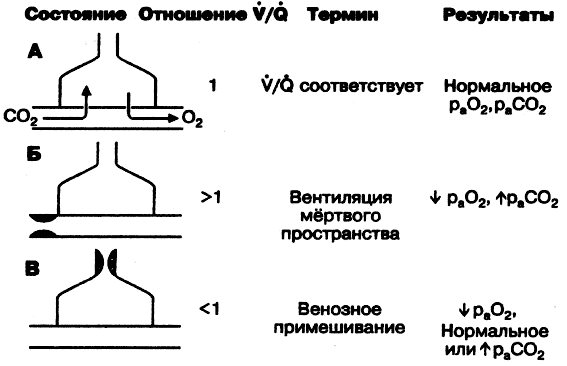
Рис. 3-1. Различные типы вентиляционно-перфузионных отношений.
Анатомическое мёртвое пространство — просвет воздухоносных путей. В норме его объём составляет около 150 мл, причём на гортань приходится примерно половина.
Физиологическое (функциональное) мёртвое пространство — все те участки дыхательной системы, в которых не происходит газообмена. К физиологическому мёртвому пространству относятся не только воздухоносные пути, но и альвеолы, которые вентилируются, но не перфузируются кровью (в таких альвеолах газообмен невозможен, хотя их вентиляция и происходит). Объём функционального мёртвого пространства (Vd) составляет у здоровых людей около 30% дыхательного объёма (т.е. Vd/Vt=0,3, где Vt — дыхательный объём) [1,б]. Увеличение Vd ведёт к гипоксемии и гиперкапнии. Задержка СО2 обычно отмечается при увеличении отношения Vd/Vt до 0,5 [6].
Мёртвое пространство увеличивается при перерастяжении альвеол или уменьшении воздушного потока. Первый вариант наблюдается при обструктивных лёгочных заболеваниях и искусственной вентиляции лёгких с сохранением положительного давления к концу выдоха, второй — при недостаточности сердца (правого или левого отдела), острой лёгочной эмболии и эмфиземе.
Фракция шунта
Часть сердечного выброса, которая не полностью уравновешивается с альвеолярным газом, называется фракцией шунта (Qs/Qt, где Qt — общий кровоток, Qs — кровоток через шунт). При этом отношение V/Q меньше 1 (см. часть В рис. 3-1). Различают два типа шунта.
Истинный шунт указывает на отсутствие газообмена между кровью и альвеолярным газом (отношение V/Q равно 0, т.е. лёгочная единица перфузируется, но не вентилируется), что эквивалентно наличию анатомического сосудистого шунта.
Венозное примешивание представлено кровью, которая не полностью уравновешивается с альвеолярным газом, т.е. не подвергается в лёгких полноценной оксигенации. При увеличении венозного примешивания этот шунт приближается к истинному шунту.
Влияние фракции шунта на парциальное давление O2 и СО2 в артериальной крови (соответственно pаO2 PaCO2) показано на рис. 3-2. В норме шунтовый кровоток составляет менее 10% общего (т.е. отношение Qs/Qt менее 0,1, или 10%), при этом около 90% сердечного выброса принимает участие в газообмене [1, 2]. При увеличении фракции шунта раО2 прогрессивно снижается, а раСО2 не повышается до тех пор, пока отношение Qs/Qt не достигнет 50% [2]. У больных с внутрилёгочным шунтом в результате гипервентиляции (из-за патологии или вследствие гипоксемии) рaСО2 часто бывает ниже нормы.
Фракция шунта определяет способность к повышению рaО2 при вдыхании кислорода, как показано на рис. 3-3. При возрастании доли шунта (Qs/Qt) увеличение фракционной концентрации кислорода во вдыхаемом воздухе или газовой смеси (FiO2) сопровождается меньшим повышением раО2. Когда отношение Qs/Qt достигает 50%, рaО2 уже не реагирует на изменения FiO2; [2]. В таком случае внутрилёгочный шунт ведёт себя как истинный (анатомический). Исходя из изложенного, можно не применять токсических концентраций кислорода, если величина шунтового кровотока превышает 50%, т.е. FiO2 можно уменьшить без значительного снижения рaО2. Это помогает уменьшить риск токсического действия кислорода.
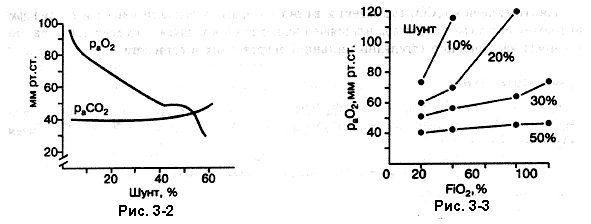
Рис. 3-2. Влияние фракции шунта на рО2 (Из D'Alonzo GE, Dantzger DR. Mechanisms of abnormal gas exchange. Med Clin North Am 1983;67:557-571). Рис. 3-3. Влияние фракции шунта на соотношение фракционной концентрации кислорода во вдыхаемом воздухе или газовой смеси (Из D'Alonzo GE, Dantzger DR. Mechanisms of abnormal gas exchange. Med Clin North Am 1983;67:557-571)
Этиологические факторы. Наиболее часто увеличение фракции шунта вызывают пневмония, отёк лёгких (кардиальной и некардиальной природы), тромбоэмболия лёгочной артерии (ТЛА). При отёке лёгких (преимущественно некардиогенном) и ТЛА нарушение газообмена в лёгких больше напоминает истинный шунт и PaО2 слабее реагирует на изменения FiO2. Так, например, при ТЛА шунт является результатом переключения кровотока из эмболизированной области (где поступление крови через сосуды затруднено и перфузирование невозможно) в другие участки лёгкого с увеличением перфузии [З].
