
Serdechno-sosudistaya_po_Sizonu
.docxСердечно-сосудистая система
ССС представлена комплексом органов, а именно сердцем, кровеносными сосудами, лимфатическими сосудами и артериоловенулярными анастомозами, обеспечивающими распространение по организму крови и лимфы.
Функции:
-
транспортная (по кровеносным сосудам осуществляется транспорт газов, питательных веществ, биологически активных веществ - гормонов)
-
дыхательная
-
трофическая
-
регуляторная
-
экскреторная (в капилляры на уровне тканей внутренних органов осуществляется забор шлаков, откуда они поступают в почки и в составе мочи покидают организм)
-
терморегуляторная
-
интегративная (объединение посредством сосудов органов и тканей в единый макроорганизм)
-
"отрицательная" – по кровеносным сосудам может происходить распространение болезнетворных организмов и клеток злокачественных опухолей
Развитие:
ССС начинает развиваться рано, на третьей недели эмбриогенеза, при этом в стенке желточного мешка происходит группирование клеток мезенхимы, в результате чего образуются гематогенные островки, в дальнейшем центрально расположенные клетки островков округляются, теряют отростки и превращаются в первые стволовые клетки крови. Клетки на периферии вытягиваются, теряют отростки и образуют первичные эндотелиальные клетки будущих сосудов. Все остальные элементы образуются из окружающей мезенхимы. При этом важно, что развитие кровеносных сосудов осуществляется под влиянием гемодинамических факторов: месторасположение сосудов, скорость кровотока, давление на стенку сосудов, характер движения крови (турбулентный или ламинарный?).
На 4-й недели подобный процесс начинается в теле эмбриона, где образуются из клеток мезенхимы щелевидные полости (прообразы сосудов), выстланные эндотелием. В конце четвертой недели происходит объединение сосудов желточного мешка с щелевидными полостями тела эмбриона и устанавливается единое кровообращение.
Стволовые
клетки начинают уходить из желточного
мешка в тело эмбриона и заселять будущие
органы кроветворения. 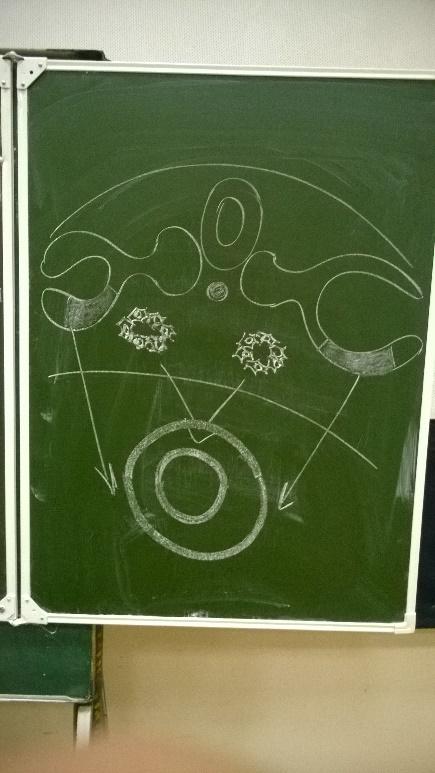
Развитие сердца как центрального органа ССС начинается на 4-5 неделе. Два источника: эндотелиальная трубка и миоэпикардиальная пластинка висцерального листка спланхнотома мезодермы.
Эндотелиальная трубка образуется из клеток мезенхимы, которые находятся в области висцерального листка спланхнотома мезодермы. Изначально мезенхиальные клетки группируются и образуют две самостоятельные эндотелиальные трубочки. Затем, когда зародыш приобретает объемный характер, эндотелиальные трубочки сближаются и сливаются в одну трубку (в будущем источник развития внутренней оболочки сердца – эндокард).
Миокард и эпикард образуются из миоэпикардиальных пластинок (участки висцеральных листков), они также сближаются и образуют общую миоэпикардиальную трубку, которая располагается кнаружи от эндотелиальной трубки, в последующем миоэпикардиальная пластина разделиться на два слоя, внутренний и наружный, из внутреннего слоя разовьется миокард, из наружного эпикард.
Согласно функциональной классификации все кровеносные сосуды принято делить на:
-
Артерии - те сосуды по которым течет насыщенная кислородом кровь от сердца к тканям внутренних органов. Исключение - легочный ствол и легочные артерии.
-
Вены - сосуды по которым течет бедная кислородом и насыщенная углекислым газом кровь от тканей органов к сердцу. Исключение - легочные вены (несут артериальную кровь).
-
Микроциркуляторное русло представлено артериолами, прекапиллярами, самими капиллярами, посткапиллярами и венулами. Главное звено в микроциркуляции - капилляры. На уровне микроциркуляции осуществляется транскапиллярный обмен.
-
Артериоло-венулярные аностомозы, короткие и широкие трубочки, соединяющие в обход капилляров артериальную и венозную систему - представляют собой шунт для быстрого сброса крови из артериальных сосудов в венозные. Нужны для защиты внутренних органов от перенапряжения гемодинамическими показателями.
Анатомическая:
-
Крупного калибра - аорта, легочный ствол, полые вены
-
Среднего калибра - бедренная артерия, плечевая и бедренная артерии
-
Малого калибра – почки, селезенка
Капилляры представляют важную часть в сосудистой системы млекопитающих, густо ветвятся, образуя густую сеть между приносящими кровь артериальными и выносящими кровь венозными. Капилляры могут ветвиться между двумя артериями (в почках). Ветвление между венозными сосудами, приносящей и уносящей вены (в печени). Ветвление между двумя одноименными сосудами называется чудесная капиллярная сеть. Общая протяженность около 10000 км. Плотность расположения не одинакова и связана с функциональной активностью. В сердце на 1 кв мм 5 тысяч капилляров, а в стенках мышц в 10 раз меньше. Диаметр от 4ёх до 7 мкм. В лёгких, в коже, в составе головного мозга, скелетной мускулатуры.
Эритроцитам за счет спектрина и анкерина приходиться вытягиваться. Стенка эритроцита наиболее плотно прижата к стенке капилляра. Есть капилляры диаметром 40-70 мкм. Встречаются в печени, в красном костном мозге. Через стенку таких капилляров осуществляется обмен крупномолекулярных и даже корпускулярных веществ. В состоянии физиологического комфорта 50 и более процентов капилляров находятся в спавшемся состоянии (резервные – в них только плазма). Но стоит организму начать испытывать стресс, как спавшиеся капилляры начинают раскрываться и превращаются из резервных в активно функционирующие капилляры.
Строение стенки аналогично строению всех остальных кровеносных сосудов, а именно стенка стоит из трех слоев, являющихся аналогами трех оболочек более крупных кровеносных сосудов
Самый
внутренний слой представлен эндотелиальными
клетками, лежащими на базальной мембране.
Внешне эндотелиальные клетки напоминают
однослойный плоский эпителий, где клетки
эндотелия плотно прилежат друг к другу,
соединяясь плотными контактами,
десмосомами, щелевидными контактами и
по типу замка. Границы зигзагообразные.
Толщина составляет от 200 нм до 2х мкм. У эндотелиальной клетки принято выделять ядросодержащую расширенную часть и безъядерную тонкую пластинку.
Вся поверхность покрыта многочисленными микроворсинками и мощным слоем гликокаликса. Органоиды развиты слабо. В то же время в цитоплазме выделяются митохондрии, компоненты цитоскелета, а также многочисленные пиноцитозные пузыри.
Эндотелиоциты имеют собственный сократительный аппарат – представлен микротрубочками, промежуточными филаментами и !!микротрабекулярной решеткой!! состоящей из белка актина. Эта решетка пронизывает всю клетку и при необходимости сморщивает всю клетку.
Функции эндотелия:
-
гемостатическая (эндотелиоциты выделяют вещества которые усиливают и в то же время вещества которые подавляют свертываемость крови)
-
транспортная
-
вазомоторная (эндотелиоциты выделяют вещества которые расширяют кровеносные сосуды и вещества которые вызывают спад сосудов)
-
иммунная (поглощение, переработка и хранение информации об антигенах, вырабатывают вещества, стимулирующие хемотаксис и адгезию лейкоцитов, а также вырабатывают вещества, стимулирующие проницаемость сосудистой стенки)
-
секреторная (выработка биологически активные вещества - цитокины, стимулирующие пролиферацию и дифференцировку клеток)
-
барьерно-защитная связана с наличием на поверхности эндотелиоцитов разнообразных рецепторов, которые позволяют распознавать и пропускать нужные вещества и не пропускать вредные вещества
Второй слой капилляров представлен расщеплением базальной мембраны, в которой находятся перициты - клетки Руже. Имеют уплощенную форму и на подобии корзинки обхватывают стенку капилляров. Перициты имеют тесные и многочисленные контакты с эндотелиальными клетками и контролируют жизнедеятельность клеток, пролиферацию и дифференцировку. Ядра имеют дискоидную форму, органоиды развиты умеренно.
Функции:
-
Перициты контролируют пролиферацию и дифференцировку эндотелия
-
Перициты способны регулировать просвет капилляра. Первый процесс. Перициты способны захватывать жидкость, при этом они начинают набухать и набухший перицит механически сдавливает просвет капилляра. Второй процесс. Регулирование происходит благодаря получению нервных импульсов и сокращению элементов цитоскелета.
-
Перициты в центральной нервной системе в венулах мозговых оболочек, обладают защитной функцией – способностью к фагоцитозу
-
Секреторная - компоненты для обновления базальной мембраны
-
Перициты способны превращаться даже в гладкомышечные клетки, обновляя стенку кровеносного сосуда.
-
Впервые открыты Голубевым и Ивановым.
Наружный слой капилляров представлен тонкой прослойкой из рыхлой волокнистой соединительной ткани в которой располагаются малодифференцируемые адвентициальные клетки
Все капилляры делят на три группы:
-
Капилляры соматического типа - сплошная базальная мембрана, на ней располагается сплошной слой эндотелиальных клеток, содержащих многочисленные везикулы, через такой тип проходят только низкомолекулярные вещества (головной мозг, легкие, кожа и все забарьерные органы).
-
Капилляры висцерального или финестрированного типа - базальная мембрана сплошная, эндотелиальный слой сплошной, но в безъядерных местах имеются истончения, такой тип характерен для эндокринных желез, почек, и слизистой оболочки тонкого кишечника, через такой тип капилляров проходят вещества с большей молекулярной массой.
-
Капилляры синусоидного типа - базальная мембрана прерывистая, следовательно, стенка имеет поры через которые проходят даже корпускулы - форменные элементы крови, характерны для органов кроветворения.
Сосудистая часть ССС
Кровеносный сосуд состоит из трех оболочек:
-
Внутренняя (интима)
-
Средняя (медиа)
-
Наружная (адвентиция)
Артерии
Артерии делятся на три типа:
-
эластического типа (аорта и легочный ствол)
-
смешанного мышечно-эластического типа (сонная и плечевая)
-
мышечного типа (органные артерии, почечная, печеночная)
Основана на соотношении в средней оболочке гладкомышечных клеток и эластических волокон
Строение артериального сосуда на примере бедренной. Внутренняя представлена эндотелием, подэндотелиальным слоем из рыхлой волокнистой соединительной ткани и внутренней эластической мембраной, представляющей переплетающиеся пучки эластических волокон образующих сплошную мембрану и имеющих толстый извилистый характер.
Средняя оболочка представлена гладкомышечными клетками, лежащими циркулярно. Между гладкими миоцитами могут встречаться коллагеновые и эластические волокна. Помимо гладких миоцитов в состав входит наружная эластическая мембрана, тонкая, более пологая и слабо различима на препаратах.
Наружная представлена рыхлой волокнистой соединительной тканью с проходящими здесь (под большим восклиц знаком) кровеносными сосудами и нервами. Внутри сосудов проходят "сосуды сосудов" и "нервы сосудов". Первый источник питания - питательные вещества и плазм протекающей в сосуде. Питается часть средней и внутренняя оболочка. А наружная часть и прилежащая средняя питается от «сосудов сосудов».
Изменения, происходящие в стенке по меньше увеличения и уменьшения его калибра:
По мере увеличения артериального сосуда происходит утолщение оболочек, уменьшение гладкомышечных клеток и увеличение количества эластических волокон. Стенка аорты - единый эластический каркас, где в средней оболочке эластические волокна переплетаются настолько плотно, что образуют эластические окольчатые мембраны, позволяющие аорте в момент систолы желудочка растягиваться, а в момент диастолы расслабляться в исходное состояние.
По мере уменьшения калибра происходит истончение всех оболочек, уменьшается количество эластических волокон и нарастает количество гладкомышечных клеток, чтобы кровеносный сосуд смог проталкивать через себя кровь вдали от сердца. Гладкие миоциты сохраняются в артериолах и прекапиллярах!, где они образуют сфинктеры, регулирующие наполнение крови в сосудах.
Венозные сосуды
Классификация:
-
Вены безмышечного типа - вообще отсутствует гладкомышечный компонент, стенка представлена двумя оболочками: интимой и адвентицией (образована соединительной тканью внутреннего органа). Плацента, вены костей, центральные вены печени, трабекулярные вены в селезенке и вены сетчатой оболочки
-
Вены мышечного типа делятся на три группы:
-
Вены со слабо развитым мышечным компонентом (верхней половины туловища)
-
Вены с умеренно развитым мышечным компонентом (вены плеча, груди)
-
Вены с хорошо развитым мышечным компонентом (нижней половины туловища)
Строение стенки венозного сосуда (бедренной вены)
Те же три оболочки. Внутренняя представлена эндотелиальными клетками и тонким рыхлым подэндотелиальным слоем, где могут находиться продольные ориентированные гладкие миоциты. Внутренней эластической мембраны нет.
Средняя представлена циркулярно лежащими гладкими миоцитами, степень развития гладких мышц в средней оболочки во многом уступает таковой у артерий!! наружная эластическая отсутствует.
Наружная представлена рыхлой волокнистой соединительной тканью с питательными сосудами «вазо вазорум», наружная оболочка развита лучше.
В нижней половины туловища за исключением нижней полой вены содержит клапаны - дупликатура внутренней оболочки, в которой очень много эластических волокон и продольной мускулатуры. Клапаны препятствуют обратному оттоку крови, способствуют подаче крови к сердцу в виде фракций или порций, тем самым защищая сердце от перенапряжения большим объёмом крови.
Сердце
Сердце
выполняет две важных функции: насосная
и эндокринная.
Сердце имеет слоистое строение и состоит из трех оболочек:
-
Самая внутренняя эндокард
-
Средняя мышечная или миокард
-
Наружная эпикард - висцеральный листок сердечной сумки перикарда
Источник развития:
Эндокард из мезенхимы
Миокард и эпикард из висцеральных листков спланхнотомов мезодермы, где находятся миокардиальные пластинки.
Эндокард состоит из нескольких слоев:
-
 внутренний
- эндотелий
внутренний
- эндотелий
-
внутренний соединительнотканный подэндотелиальный (Интима)
-
мышечноэластический слой (медиа)
-
наружный соединительнотканный слой, а также содержит сосуды (адвентиция
Миокард образован поперечнополосатой сердечной мышечной тканью. Структурной единицей является клетка кардиомиоцит. Кардиомиоциты, соединяясь друг с другом, образуют функциональные сердечные мышечные волокна, представляющие структурные функциональные единицы - сердечные мышечные волокна. В местах контакта образуются вставочные пластинки или диски, представляющие собой контакты: десмосомы, щелевидный, плотный и по типу замка. Между сердечными мышечными располагаются прослойки рыхлой волокнистой ткани с сосудами, которые обеспечивают трофику. В состав сердечномышечных волокон входят кардиомициты:
-
сократительные (типичные)
-
проводящие (атипичные)
-
секреторные
Типичные кардиомиоциты имеют призматическую отростчатую форму и центрально расположенное ядро, ширина 15-20 мкм, длина 50-120 мкм. Покрыты двухслойной оболочкой, где наружный листок напоминает базальную мембрану, а внутренний похож на плазмолемму и образует инвагинации, которые называются Т-каналы. Среди общих органоидов лучше всего развиты митохондрии и канальцы гладкой ЭПС. Они закручиваются вокруг Т-каналов и образуют Л-каналы, в Л-каналах депонируются ионы кальция для мышечного сокращения. В центральной части с боков от ядра располагаются специальные органоиды - миофибриллы, имеющие такое же строение, как и в скелетных мышечных волокнах. Миофибриллярная исчерченность выражена чуть слабее чем в скелетной ткани. Из типичных кардиоцмиоцитов строится сократительная ткань.
Атипичные кардиомиоциты делятся на несколько видов:
-
П-клетки - составляют синусный узел в проводящей системы сердца. Характеризуются нестабильным потенциалом покоя и способны пропускать через плазмолемму ионы калия (из) и натрия (внутрь), что приводит к возникновению потенциала действия. Задают частоту сокращений сердца (до 70)
-
Промежуточные клетки располагаются в атриовентрикулярном узле и в волокнах между синусным и атриовентрикулярным узлом. Выполняют функцию проведения и возбуждения от синусного узла. Пропускают возбуждение с частотой 40-60 сокращений в минуту.
-
Клетки Пуркинье - образуют пучок Гисса, ножки пучка Гисса и волокна клеток Пуркинье. Самые крупные клетки содержащие большое количество лабильного гликогена и способные самопроизвольно возбуждаться с частотой 20-30 ударов.
Атипичные кардиомиоциты образуют атипичную мышечную ткань, где волокна имеют больший диаметр, содержат меньше миофибрилл, больше гликогена, меньше липидов и белков и меньше митохондрий. Для атипичных волокон характерно преобладания анаэробного пути окисления глюкозы, а значит при развитии инфаркта миокарда в первую очередь будут повреждаться типичные, а атипичные дольше сохранятся.
Секреторные кардиомиоциты – располагаются в области правого предсердия. Прекрасно развитый синтетический аппарат, миофибрилл мало, в цитоплазме содержаться гормоны с натрий-уретическим пептидом. Он стимулирует натрийурез и диурез - выведение жидкости из организма, снижает артериальное давление, подавляет выработку альдостерона, кортизона, вазопрессина, тем самым действие гормона направлено на снижение артериального давления.
