
Туляремия. Клинические рекомендации
.pdf
Проект
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ТУЛЯРЕМИЯ
1. Содержание:
Соотношение кодов МКБ-10 и МКБ-9
Дата разработки протокола
Пользователи протокола
Категория пациентов
Шкала уровня доказательности
Определение
Классификация
Диагностика и лечение на амбулаторном уровне
Показания для госпитализации
Диагностика и лечение на этапе скорой неотложной помощи
Диагностик а и лечение на стационарном уровне
Медицинская реабилитация
Паллиативная помощь
Сокращения, используемые в протоколе
Список разработчиков протокола
Конфликта интересов
Список рецензентов
Список использованной литературы

2. Соотношение кодов МКБ-10 и МКБ-9:
|
МКБ-10 |
|
МКБ-9 |
Код |
Название |
Код |
Название |
А21.0 |
Язвенная (кожная) форма |
- |
- |
|
туляремии |
|
|
А21.1 |
Глазная (глазобубонная) форма |
- |
- |
А21.2 |
Легочная форма туляремии |
- |
- |
А21.3 |
Абдоминальная (кишечная) форма |
- |
- |
А21.7 |
Генерализованная форма |
- |
- |
|
туляремии |
|
|
А21.8 |
Другие формы туляремии |
- |
- |
А21.9 |
Туляремия неуточненная |
- |
- |
3.Дата разработки протокола: 2017 год.
4.Пользователи протокола: врачи скорой неотложной помощи, фельдшеры, врачи общей практики, терапевты, инфекционисты, пульмонологи, хирурги, офтальмологи, дерматовенерологи, анестезиологи-реаниматологи, организаторы здравоохранения.
5.Категория пациентов: взрослые, беременные.
6.Шкала уровня доказательности:
AВысококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию.
BВысококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
CКогортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
DОписание серии случаев или неконтролируемое исследование или

мнение экспертов.
7.Определение [1-5]: Туляремия – это острое зоонозное природно-очаговое инфекционное заболевание характеризующееся многообразием путей заражения, соответственно механизму заражения развитием лихорадки, интоксикации, первичных очагов поражения на кожных покровах, конъюнктиве глаз, слизистой ротоглотки, в легких и кишечнике сопровождающихся развитием региональных лимфаденитов и различной степени генерализации процесса (гематогенная диссеминация).
8.Классификация [6- 18]:
Классификация клинико-патогенетическая [18]: Первично-очаговые формы:
Язвенная (син. кожная, кожно-бубонная);
Бубонная;
Ангинозная (ангинозно-бубонная, ротоглоточная, фарингеальная);
Коньюнктивальная (син. глазная, глазо-бубонная);
Легочная (син. пневмоническая);
Абдоминальная (син. кишечная);
Смешанная.
Генерализованные формы:
Первично-генерализованная (син. лихорадочная, первично-септическая, тифоидная);
Вторично-генерализованная.
Вторично-очаговые формы (развитие вторично-очаговых форм нехарактерно для штаммов туляремии, циркулирующих в Евразии (тип B или holarctica), такое течение характерно для штаммов циркулирующих в Северной Америке
(тип А или tularensis)).
Ангинозная;
Бубонная;
Пневмоническая;
Абдоминальная (кишечная);
Менингоэнцефалитическая;
Смешанная;
Вторично-септическая.
Примечание: в скобках указаны синонимы клинических форм, встречающиеся в литературе.
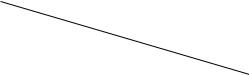
Классификация клинических форм туляремии основана на патогенезе заболевания с учетом механизма и пути передачи инфекции (Таблица 1):
первично-очаговые формы протекают как регионарная инфекция (воспалительный процесс) в месте внедрения возбудителя (входных ворот);
первично-генерализованная форма – протекает в виде генерализованной инфекции (бактериемии) без эпизода первично-очаговых проявлений, когда возбудитель сразу попадает в кровь (при массивном инфицировании и/или иммунодефицитном состоянии);
вторичная генерализация – в виде генерализованной инфекции (бактериемии) развивается на фоне любой из первично-очаговых форм;
вторично-очаговые формы развиваются вслед за и как результат генерализации инфекции с формированием вторичных очагов в органах и тканях.
Таблица 1. Клинико-патогенетическая классификация туляремии [18]:
Группы клинических |
Первично- |
|
|
Вторично- |
|
|
форм |
очаговые (с |
|
Генерализован |
очаговые (с |
Особенности |
|
региональными |
|
-ные |
региональными |
Заражения |
|
лимфаденитами) |
|
|
проявлениями) |
|
Кожа |
Язвенная |
|
|
|
|
|
(кожно-бубонная), |
|
Штаммы |
|
|
|
Бубонная |
|
|
циркулирующие в |
|
Конъюнктива |
Глазная |
|
|
Евразии (тип В или |
|
глаз |
(глазо-бубонная) |
|
Вторично- |
подвиды holarctica и |
Входные |
Слизистая |
|
|
генерализован- |
mediasiatica) не |
|
дыхательных |
Легочная |
|
ная |
вызывают вторично |
|
путей |
|
|
|
очаговых поражений |
ворота |
Слизистая |
Ангинозная |
|
|
|
|
ротоглотки |
|
|
|
|
|
Слизистая |
Абдоминальная |
|
|
Вторично очаговые |
инфекции |
полости рта и |
(кишечная) |
|
|
формы характерны |
|
ЖКТ |
|
|
|
для штаммов |
|
Неизвестны |
Не проявляется |
|
Первично- |
циркулирующих в |
|
(иммунодепресс |
|
|
генерализован |
Северной Америке |
|
ия) |
|
|
ная |
(тип А или подвид |
|
|
|
|
|
tularensis) |
Клинические |
Инкубация |
Начальный |
Разгара |
Обострений и |
|
периоды |
|
(1-5 дни) |
|
|
осложнений |
Фазы |
Внедрения |
Первично- |
|
Генерализации |
Вторично-очаговых |
инфекционног |
(первичной |
очаговых |
|
(гематогенной |
(и региональных) |
о процесса |
адаптации) |
(и региональных) |
диссеминации) |
проявлений |
|
|
|
проявлений |
|
|
|
9. ДИАГНОСТИКА И ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ [19-23]:
1) Диагностические критерии [19]: Жалобы и анамнез:
Инкубационный период при туляремии длится в среднем 3 — 7 дней, но может удлиняться до 2 — 3 недель.
Для всех форм туляремии характерно повышение температуры и симптомы интоксикации разной степени выраженности.
острое начало заболевания;
повышение температуры тела;
головная боль;
общая слабость;
отсутствие аппетита.
При развитии очаговых форм присоединяются клинические симптомы поражения соответствующих органов и систем, которые носят неспецифический характер. Поэтому диагностика предположительного случая, основанная на клинических проявлениях туляремии затруднена.
Для подтверждения подозрения на туляремию необходимо наличие соответствующего эпидемиологического анамнеза – пребывание или проживание на эндемичной территории (для родного очага) туляремии в течение максимального инкубационного периода (трех недель) перед заболеванием.
Стандартное определение случая туляремии [20]:
Предположительный диагноз (случай) язвенной (кожной, язвенно-бубонной) и бубонной форм туляремии ставится при:
проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с одним или обоими из следующих синдромов:
Бубон (лимфаденит без периаденита) в одной из групп периферических лимфоузлов, характеризующийся как минимум тремя из следующих признаков:
−увеличение отдельного лимфоузла (лимфоузлов);
−умеренная болезненность;
−мягко-эластическая консистенция;
−подвижность при пальпации.
Первичный кожный аффект, болезненный, находящийся на одном из следующих этапов развития:
−папула;
−везикула;
−пустула (гнойная);
− язва (глубокая, сочная, с гнойно-геморрагическим отделяемым, на инфильтрированном основании, окруженная венчиком гиперемии).
Предположительный диагноз (случай) глазной (глазо-бубонной) формы туляремии ставится при:
проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с первичным аффектом на конъюнктиве (в виде папулы – пустулы – язвочки), выраженного конъюнктивита, одностороннего отека лица, периорбитального отека и регионального шейного (подчелюстного) лимфаденита, характеризующегося всеми свойствами туляремийного лимфаденита.
Предположительный диагноз (случай) ангинозной (ангинозно-бубонной) формы туляремии ставится при:
проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
наличии острого заболевания, сопровождающегося лихорадкой и интоксикацией, с первичным аффектом, проявляющимся выраженной односторонней гнойнонекротической ангиной и регионального шейного (подчелюстного) или заглоточного лимфаденита, характеризующимися всеми свойствами туляремийного бубона [21].
Предположительный диагноз (случай) легочной (пневмонической) формы туляремии ставится при:
проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
наличии острого тяжелого заболевания без альтернативного диагноза, сопровождающегося лихорадкой, увеличением печени и/или селезенки и увеличением (на рентггенограмме) прикорневых, паратрахеальных или медиастенальных лимфоузлов [21].
Предположительный диагноз (случай) абдоминальной (кишечной) формы туляремии ставится при:
проживании или пребывании на территории природного очага туляремии (эндемичной зоне) в течение трех недель до заболевания;
наличии острого тяжелого заболевания, сопровождающегося лихорадкой, увеличением печени и/или селезенки и болями в области мезентериальных лимфоузлов (правая подвздошная область).
Вероятный диагноз (случай) для всех форм туляремии ставится при соответствии определению предположительного случая и наличия как минимум одного из следующего [20]:
употребление сырого мяса животных, возможных носителей туляремии;
употребление сырой воды из ручьев, колодцев, других открытых водоисточников;
участие в сельскохозяйственных работах, связанных с сеном, соломой;
укус клещей, или других кровососущих насекомых;
охота, добыча и разделка диких и сельскохозяйственных животных, возможных носителей туляремии;
прямой или опосредованный контакт с животными, возможными носителями туляремии;
эпидемиологическая связь с подтвержденным случаем туляремии;
менее чем четырехкратное увеличение титра антител к F. tularensis в сыворотке крови;
положительная кожная аллергическая проба у не привитых лиц.
Подтвержденный диагноз (случай) для всех форм туляремии ставится при наличии как минимум одного из нижеследующего [20]:
выделение культуры Francisella tularensis из отделяемого кожного аффекта, содержимого лимфоузлов, мокроты, мазков с конъюнктивы, из ротоглотки, испражнений или крови;
положительный результат ПЦР при исследовании материала от больного;
обнаружение IgM или нарастание титра IgG к F. tularensis в ИФА [23];
четырехкратное нарастание титров антител к F. tularensis в
агглютинационных тестах при исследовании парных сывороток;
подтверждение однократного положительного результата в
агглютинационном тесте другим подтверждающим тестом.
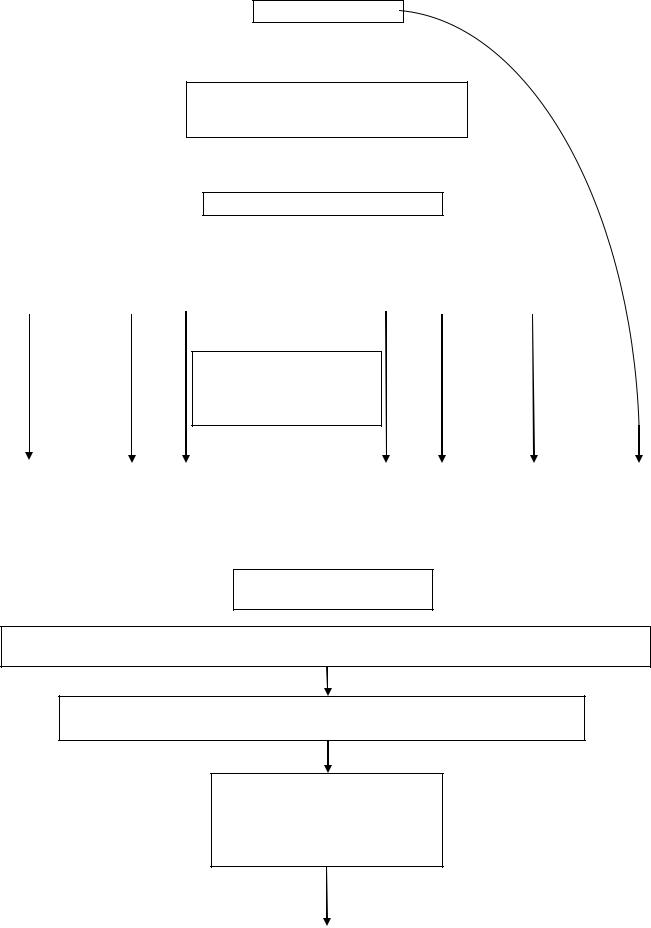
Алгоритм диагностики туляремии [24]:
острая лихорадка
+
проживание или пребывание
вприродном очаге туляремии
втечение трех недель до заболевания
+
один из следующих синдромов
ПКА |
|
|
|
Конъюнктивит |
|
Ангина |
|
Легочный |
|
Абдоминальный |
+ |
|
|
|
+ |
|
+ |
|
синдром + |
|
синдром + |
Лимфаденит |
|
Лимфаденит |
|
Лимфаденит |
|
Лимфаденит |
|
Медиастинит |
|
Мезаденит |
положительный результат: выделение культуры
ПЦР ИФА РИФ на антиген
отделяемое |
|
|
|
мазок с |
|
мазок из |
|
|
|
|
|
|
ПКА |
|
|
|
конъюнктивы |
|
зева |
|
|
|
|
|
|
пунктат |
|
пунктат |
|
пунктат |
|
пунктат |
|
|
|
|
|
|
лимфаденита |
|
лимфаденита |
|
лимфаденита |
|
лимфаденита |
|
мокрота |
|
кал |
|
|
кровь |
|
кровь |
|
кровь |
|
кровь |
|
кровь |
|
кровь |
|
кровь |
|
|
|
|
|
|
|
|
|
|
|
|
|
IgM к Fr. tularensis
в сыворотке крови в ИФА
выявленные ведущие синдромы должны исследоваться на все возможные потенциальные патогены, которые могут обусловить данные синдромы в этот сезон в этом регионе
При наличии хотя бы одного положительного результата выставляется:
Туляремия подтвержденный диагноз
IgG к Fr. tularensis
в сыворотке крови в ИФА; положительный результат в агглютинационном серологическом тесте
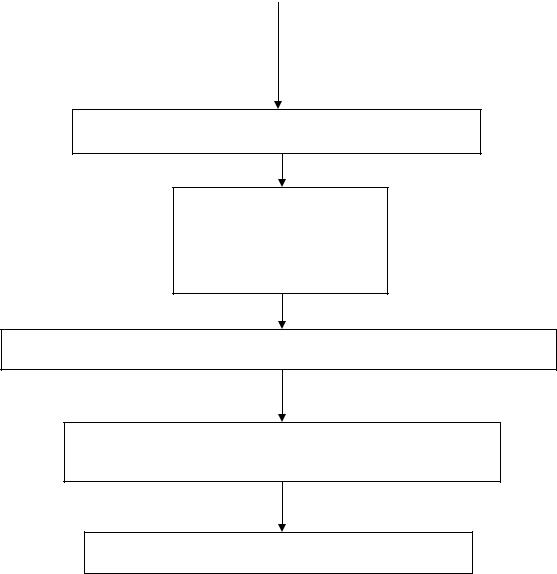
повторить исследование во второй, парной сыворотке, взятой через 7-10-14 дней после первой
увеличение показателей
IgG к Fr. tularensis;
нарастание титра антител
в4 и более раз
вагглютинационном серологическом тесте
При наличии нарастания титра антител в парных сыворотках выставляется:
Туляремия подтвержденный диагноз
При отсутствии положительных подтверждающих тестов и подтверждения альтернативных диагнозов, остается
Туляремия вероятный диагноз
При подтверждении альтернативного диагноза, диагноз соответственно меняется
3) Дифференциальный диагноз и обоснование дополнительных исследований:
|
|
|
|
|
|
|
|
Заболевание |
|
Сходные симптомы |
|
Отличительные |
|
Лабораторные тесты |
|
|
|
|
|
симптомы |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Чума |
|
Лихорадка, |
|
Характерно |
|
Выделение культуры, |
|
|
|
интоксикация, бубоны |
|
развитие ИТШ и |
|
ПЦР, ИФА на антиген, |
|
|
|
(региональные |
|
ДВС, |
|
ИФА на нтитела (IgM), |
|
|
|
лимфадениты), кожные |
|
лимфаденитов с |
|
РПГАнарастание титра |
|
|
|
аффекты (язвы), ангины, |
|
периаденитом, |
|
в парных сыворотках |
|
|
|
пневмонии. |
|
нет поражения |
|
или подтвержденная в |
|
|
|
|
|
конъюнктивы |
|
РТПГА, РНАг, РНАт |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Листериоз |
|
Лихорадка, |
|
Клинически |
|
Выделение культуры, |
|
|
|
интоксикация, |
|
дифференцировать |
|
ПЦР, IgM или |
|
|
|
региональные |
|
сложно. |
|
нарастание уровня IgG к |
|
|
|
лимфадениты, кожные |
|
Типичен |
|
листериям в ИФА, РПГА |
|
|
|
аффекты, ангины, |
|
гепатолиенальный |
|
1:200 и выше или |
|
|
|
конъюнктивиты, |
|
синдром, может |
|
нарастание титра в |
|
|
|
пневмонии. |
|
быть папулезно- |
|
парных сыворотках. |
|
|
|
|
|
пустулезная сыпь. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Пастереллез |
|
Лихорадка, |
|
Клинически |
|
Выделение культуры, |
|
|
|
интоксикация, |
|
дифференцировать |
|
ПЦР, IgM или |
|
|
|
региональные |
|
сложно. |
|
нарастание уровня IgG к |
|
|
|
лимфадениты, кожные |
|
Типичен |
|
листериям в ИФА, РПГА |
|
|
|
аффекты, ангины, |
|
гепатолиенальный |
|
1:200 и выше или |
|
|
|
пневмонии. |
|
синдром, отек |
|
нарастание титра в |
|
|
|
|
|
вокруг бубона. |
|
парных сыворотках. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Иерсиниозы |
|
Лихорадка, |
|
Гепатолиенальный |
|
Отсутствие |
|
|
|
интоксикация, |
|
синдром |
|
нейтрофильного |
|
|
|
региональные |
|
полиаденопатия, |
|
лейкоцитоза в крови. |
|
|
|
лимфадениты, ангины, |
|
сыпи, |
|
Выделение культуры, |
|
|
|
пневмонии. |
|
полиочаговость |
|
ПЦР, IgM или |
|
|
|
|
|
|
|
нарастание уровня IgG к |
|
|
|
|
|
|
|
иерсиниям в ИФА, |
|
|
|
|
|
|
|
РПГА. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Лихорадка Ку |
|
Лихорадка, |
|
Нет региональных |
|
Выделение культуры, |
|
|
|
интоксикация, |
|
лимфаденитов, |
|
ПЦР, IgM или |
|
|
|
пневмонии |
|
кожных аффектов, |
|
нарастание уровня IgG к |
|
|
|
|
|
ангин, |
|
возбудителям в ИФА, |
|
|
|
|
|
конъюнктивита, |
|
РНИФ. |
|
|
|
|
|
абдоминального |
|
|
|
|
|
|
|
синдрома. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Конъюнктивиты |
|
Конъюнктивит |
|
Нет лихорадки, |
|
Выделение |
культуры, |
другой этиологии |
|
|
|
интоксикации, |
|
ПЦР, ИФА, РНИФ. |
|
|
|
|
|
регионального |
|
|
|
|
|
|
|
|
|
|
|
