
- •1. Назовите основные жалобы пациентов с заболеваниями системы кровообращения.
- •2. Назовите особенности болевого синдрома при стенокардии и инфаркте миокарда.
- •3. Дайте характеристику боли при миокардитах, перикардитах, кардионеврозе, расслаивающей аневризме аорты.
- •Продолжительность боли – длительные (часы, дни).
- •4. Как объясняется возникновение сердцебиения и перебоев сердца?
- •5. Назовите жалобы пациента при сердечной астме и отеке легких.
- •6. Назовите клинические варианты одышки сердечного происхождения.
- •7.Назовите жалобы пациента, возникающие при застое крови в большом круге кровообращения.
- •8. Назовите механизм возникновения отеков при сердечной недостаточности.
- •9.Перечислите клинические варианты головной боли при заболеваниях сердечно-сосудистой системы.
- •10.Дайте клиническую характеристику симптома «мертвого пальца».
- •11. Что такое симптом перемежающей хромоты?
- •12. Что такое «воротник Стокса»?
- •13. Перечислите характерные изменения лица пациента при заболеваниях сердца.
- •14. Назовите виды вынужденного положения пациента при сердечной недостаточности, стенокардии, перикардите.
- •15. Методика определения пульса. Назовите основные характеристики пульса в норме и при патологии.
- •16. Что такое сердечный горб, верхушечный толчок, отрицательный верхушечный толчок, сердечный толчок? Диагностическое значение указанных симптомов.
- •17. Пальпация области сердца.
- •18. При каких состояниях наблюдается смещение верхушечного толчка влево, вправо, вверх?
- •19. Что такое симптом «кошачьего мурлыканья»? Диагностическое значение.
- •20. Назовите правила проведения перкуссии сердца. Как проводится определение границ абсолютной и относительной тупости сердца.
- •5 Легочная артерия; 6 – аорта; 7 – верхняя полая вена
- •21. Назовите границы абсолютной и относительной тупости сердца у здорового человека.
- •22. При каких патологических состояниях наблюдается расширение границ сердца вправо? Влево? Вверх?
- •23. Какова конфигурация сердца у здорового человека? Перечислите патологические конфигурации сердца.
- •24. Определение размеров сосудистого пучка.
- •25. При каких патологических состояниях наблюдается измерение границ абсолютной и относительной тупости сердца?
- •2. Механизм образования I тона.
- •3. Механизм образования II тона.
- •4. Механизм образования III и IV тонов сердца.
- •5. Места проекции клапанов сердца на грудную клетку и точки их выслушивания.
- •6. Правила аускультации сердца.
- •7. Порядок аускультации сердца.
- •8. Характеристика тонов сердца при выслушивании верхушки сердца (митральный клапан) и основания мечевидного отростка (трехстворчатый клапан).
- •9. Характеристика тонов сердца при выслушивании основания сердца (клапана аорты и легочной артерии).
- •10. Точка боткина-Эрба (V точка аускультации сердца): локализация, предназначение.
- •11. Назовите изменения тонов сердца по громкости (ослабления, усиления) в точках аускультации. Механизм образования этих изменений.
- •12. Механизм образования щелчка открытия митрального клапана, систолического щелчка, перикардтона.
- •13. Характеристика «ритма перепела», диагностическое значение его выявления.
- •14. Характеристика «ритма галопа», диагностическое значение его выявления.
- •15. Назовите причины ослабления и усиления обоих тонов сердца.
- •16. Перечислите заболевания, при которых наблюдается ослабление I тона у верхушки и у основания мечевидного отростка.
- •17. Перечислите заболевания, при которых наблюдается усиление I тона у верхушки сердца и у основания мечевидного отростка.
- •18. Перечислите заболевания, при которых наблюдается ослабление II тона над аортой и клапаном легочной артерии.
- •Перечислите заболевания, при которых наблюдается усиление (акцент) II тона над аортой и над клапаном легочной артерии.
- •20. Перечислите патологические состояния, при которых имеют место расщепление или раздвоение I тона, расщепление или раздвоение II тона.
- •Что такое сердечные шумы?
- •Особенности аускультации сердца при выявлении сердечных шумов.
- •Назовите классификацию сердечных шумов.
- •5. Дайте характеристику шума трения перикарда. Диагностическое значение его выявления.
- •6. Дайте характеристику плевроперикардиального и кардиопульмонального шумов. Диагностическое значение.
- •7. Методика разграничения шумов сердца, выслушиваемых в разных точках аускультации.
- •8. Назовите причины возникновения функциональных внутрисердечных шумов и состояния, при которых они выявляются.
- •9. Дайте характеристику функциональных внутрисердечных шумов.
- •10. Методика аускультации крупных сосудов (сонных, почечных, подвздошных, бедренных артерий, аорты, яремных вен). Дайте характеристику выявляемых звуковых явлений в норме и при патологии.
- •11. Лабораторно-инструментальная диагностика в кардиологии
- •Лабораторное исследование кардиологического профиля
- •1. Характеристика основных электрофизиологических свойств сердечной мышцы (автоматизм, возбудимость, проводимость, сократимость).
- •Мембранная теория возникновения биопотенциалов в сердце.
- •Проводящая система сердца.
- •Принцип устройства электрокардиографа и методика регистрации экг.
- •Электрокардиографические отведения.
- •Зубцы, сегменты, интервалы и комплексы экг и их характеристика.
- •Электрофизиологические процессы, обуславливающие возникновение зубцов, сегментов, интервалов и комплексов экг.
- •Что такое электрическая ось сердца, как она определяется? Варианты положения электрической оси сердца в норме и патологии.
- •Какие заболевания приводят к гипертрофии левого и правого предсердий? экг-признаки гипертрофии предсердий.
- •Диагностическое значение экг при гипертрофии левого желудочка.
- •Динамика изменений экг в острой, подострой и рубцовой стадии инфаркта миокарда: а–д – острая стадия; е-ж – подострая стадия; з – рубцовая стадия.
- •Топографическая диагностика инфаркта миокарда по данным электрокардиографического исследования.
- •1.Определение, механизмы развития, этиология, клиника нарушений ритма сердца и проводимости
- •2. Назовите основные варианты нарушения функции автоматизма сердца.
- •3. Назовите экг признаки синусовой тахикардии и ее диагностическое значение.
- •4. Назовите экг-признаки синусовой брадикардии и ее диагностическое значение.
- •5. Назовите экг-признаки синусовой аритмии и ее диагностическое значение.
- •6. Назовите основные варианты нарушения функций возбудимости сердца.
- •7. Что такое экстрасистолия и ее диагностическое значение.
- •8. Классификация экстрасистолий.
- •Предсердная экстрасистола
- •Желудочковая экстрасистола
- •9. Назовите экг-признаки синусовых экстрасистол.
- •10. Назовите экг-признаки предсердных экстрасистол.
- •11. Назовите экг-признаки атриовентрикулярных экстрасистол.
- •12. Назовите экг-признаки желудочковых экстрасистол.
- •13. Назовите варианты экстрасистол, отличающихся по ритму экстрасистолических импульсов.
- •14. Назовите варианты экстрасистол, отличающихся по количеству очагов экстрасистолических импульсов.
- •15. Назовите экг- признаки пароксизмальной тахикардии.
- •16. Назовите экг-признаки мерцания предсердий.
- •17. Назовите экг-признаки трепетания предсердий.
- •Правильная форма трепетания предсердий с проведением 4:1
- •18. Назовите варианты нарушения функции проводимости сердца.
- •19. Назовите экг-признаки синоаурикулярной блокады.
- •Неполная синоатриальная блокада (а) и выскальзывающий комплекс на фоне синоатриальной блокады (б)
- •20. Назовите экг-признаки внутрипредсердной блокады.
- •Межпредсердная (внутрипредсердная) блокада I степени. Заметно постоянное расщепление зубца р
- •21. Назовите экг-признаки атриовентрикулярной блокады I, II, III степени.
- •Прогрессирующая ав-блокада II степени типа 3:1
- •Экг при проксимальной форме ав-блокады III степени
- •Экг при дистальной форме ав-блокады III степени
- •22. Назовите экг-признаки блокады ножек пучка Гиса.
- •Экг при полной блокаде правой ножки пучка Гиса
- •Экг при неполной блокаде правой ножки пучка Гиса
- •Экг при полной блокаде левой ножки пучка Гиса
- •Экг при блокаде левой передней ветви пучка Гиса
- •Клиника и осложнения
- •III. Синдромы гипертрофии и дилатации левого желудочка (синдром кардиомегалии).
- •Синдром артериальной гипертензии.
- •IV. Синдром нарушения клапанного аппарата сердца
- •Синдром клапанного поражения
- •Синдром патологического процесса
- •Синдром нарушения кровообращения
- •Синдром аритмии
- •Механизм развития синдрома аритмии
- •Клинические проявления синдрома синдрома аритмии
- •Лабораторные и инструментальные исследования
- •Этапы диагностического поиска
- •Синдром острой и хронической недостаточности кровообращения.
- •Основные инструментальные методы диагностики при хронической сердечной недостаточности
- •Синдром легочной гипертензии
- •Симптомы легочной гипертензии
- •Диагностика синдрома легочной гипертензии
-
Принцип устройства электрокардиографа и методика регистрации экг.
Принцип устройства электрокардиографа
Электрокардиографы – приборы, регистрирующие изменение разности биопотенциалов между двумя точками в электрическом поле сердца во время возбуждения сердца с поверхности тела.
Электрокардиографы состоят из:
- входного устройства,
- усилителя биопотенциалов,
- регистрирующего устройства.
Разность потенциалов, возникающая на поверхности тела при возбуждении сердца, регистрируется с помощью системы металлических электродов, укрепленных на различных участках тела резиновыми ремнями или грушами. Через входные провода, маркированные различным цветом, электрический сигнал подается на коммутатор, а затем на вход усилителя, состоящего из катодных ламп, триодов или интегральных схем. Современные электрокардиографы синхронно регистрируют несколько различных электрокардиографических отведений (от 2 до 6-12), что сокращает время исследования и дает возможность получить более точную информацию об электрическом поле сердца.
Электродами воспринимается малое напряжение, не превышающее 1-3 mV. При помощи усилителя биопотенциалов напряжение усиливается во много раз и подается в регистрирующее устройство прибора.
Затем электрические колебания преобразуются в механические смещения якоря электромагнита и записываются на специальной движущейся бумажной ленте. Чаще используется непосредственная механическая регистрация на электрокардиографической бумажной ленте, напоминающей миллиметровку, перемещений якоря электромагнита с помощью легкого (малоинерционного) писчика, к которому подводятся чернила. В некоторых электрокардиографах осуществляется тепловая запись ЭКГ с помощью писчика, который нагревается и «выжигает» запись на специальной тепловой бумаге. Существуют электрокардиографы капиллярного типа (мингографы), в которых запись ЭКГ осуществляется с помощью тонкой струи разбрызгивающихся чернил.
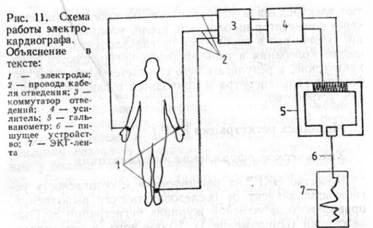
Схема работы электрокардиографа:
1 – электроды, 2 – провода кабеля отведения, 3 – коммутатор отведений, 4 – усилитель, 5 – гальванометр, 6 – пишущее устройство, 7 – ЭКГ-лента
Также каждый электрокардиограф имеет устройство для регулировки и контроля усиления. Для этого на усилитель подается стандартное калибровочное напряжение, равное 1 mV. Усиление электрокардиографа обычно устанавливается таким образом, чтобы это напряжение вызывало отклонение регистрирующей системы на 10 мм. Такая калибровка усиления позволяет сравнивать между собой ЭКГ, зарегистрированные у пациента в разное время и (или) разными приборами.
Лентопротяжные механизмы во всех современных электрокардиографах обеспечивают движение бумаги с различной скоростью: 25, 50, 100 мм / с-1. В зависимости от выбранной скорости движения бумаги изменяется форма регистрирующей кривой ЭКГ записывается либо растянутой, либо более сжатой. Чаще в практической электрокардиологии скорость регистрации ЭКГ составляет 50 и 25 мм /с-1.
Электрокардиографы должны устанавливаться в сухом помещении при температуре не ниже 10 °С и не выше 30 °С.
Методика регистрации ЭКГ
ЭКГ регистрируют в специальном помещении, удаленном от возможных источников электрических помех: электромоторов, физиотерапевтических и рентгеновских кабинетов, распределительных электрощитов и т.д.
Кушетка должна находиться на расстоянии не менее 1,5-2 м от проводов электросети.
Целесообразно экранировать кушетку, подложив под пациента одеяло со вшитой металлической сеткой, которая должна быть заземлена.
Исследование проводится после 10-15–минутного отдыха и не ранее чем через 2 ч после приема пищи. Больной должен быть раздет до пояса, голени должны быть также освобождены от одежды.
Запись ЭКГ проводится обычно в положении больного лежа на спине, что позволяет добиться максимального расслабления мышц.
Четыре пластинчатых электрода накладываются на внутреннюю поверхность голеней и предплечий в нижней их трети с помощью резиновых лент, а на грудную клетку устанавливают один или несколько (при многоканальной записи) грудных электродов, используя резиновую грушу-присоску.
Для улучшения качества ЭКГ и уменьшения количества наводных токов следует обеспечить хороший контакт электродов с кожей.
Для этого необходимо:
1) предварительно обезжирить кожу спиртом в местах наложения электродов;
2) при значительной волосистости кожи смочить места наложения электродов мыльным раствором;
3) покрыть электроды слоем специальной токопроводящей пасты, которая позволяет максимально снизить межэлектродное сопротивление.
Не следует применять марлевые прокладки, которые в процессе исследования быстро высыхают, что резко увеличивает электрическое сопротивление кожи. Необходимо использовать электродную пасту или, по крайней мере, обильно смачивать кожу в местах наложения электродов раствором натрия хлорида.
К каждому электроду, установленному на конечностях или на поверхности грудной клетки, присоединяют провод, идущий от электрокардиографа и маркированный определенным цветом.
Общепринятой является следующая маркировка входных проводов: правая рука – красный цвет, левая рука – желтый цвет, левая нога – зеленый цвет, правая нога (заземление пациента) – черный цвет, грудной электрод – белый цвет.
При наличии 6-канального электрокардиографа, позволяющего одновременно зарегистрировать ЭКГ в 6 грудных отведениях, к электроду V1 подключают провод, имеющий красную окраску на наконечнике, к электроду V2 –желтую, V3 – зеленую, V4 – коричневую, V5 – черную и V6 – синюю или фиолетовую.
Перед записью ЭКГ необходимо установить одинаковое усиление электрического сигнала – подачу на гальванометр стандартного калибровочного напряжения, равного 1 mV. Напряжение 1 mV вызывает отклонение гальванометра и регистрирующей системы, равное 10 мм. При необходимости можно изменить усиление: уменьшить при слишком большой амплитуде зубцов ЭКГ (1 mV = 5 мм) или увеличить при малой их амплитуде (1 mV = 15 или 20 мм).
Запись ЭКГ осуществляют при спокойном дыхании.
Вначале записывают ЭКГ в стандартных отведениях (I, II, III), затем в усиленных отведениях от конечностей (aVR, aVL и aVF) и грудных отведениях V1-V6).
В каждом отведении желательно записывать не менее 4 сердечных циклов PQRST.
ЭКГ регистрируют обычно при скорости движения бумаги 50 мм/с-1. Меньшую скорость (25 мм/с-1) используют при необходимости более длительной записи ЭКГ, например, для диагностики нарушений ритма.
После записи ЭКГ на бумажной ленте необходимо записать фамилию, имя, отчество, возраст пациента, дату и время исследования, номер истории болезни. Лента с ЭКГ должна быть разрезана по отведениям и наклеена на специальный бланк в той же последовательности, которая была рекомендована для съемки ЭКГ.
