
- •Патофизиология системы крови учебное пособие
- •Самара 2008
- •Содержание
- •Физиология эритрона
- •Патофизиология эритрона
- •Группы нарушений и реактивных изменений в системе эритроцитов
- •Постгеморрагические анемии
- •Виды анемий
- •Гемолитические анемии
- •Дизэритропоэтические анемии
- •Дизэритропоэтические анемии, развивающиеся в результате преимущественного нарушения пролиферации стволовых клеток
- •Дизэритропоэтические анемии, развивающиеся вследствие
- •Преимущественного повреждения клеток-предшественниц
- •Миелопоэза и/или эритропоэтинчувствительных клеток
- •Дизэритропоэтические анемии вследствие нарушения синтеза нуклеиновых кислот
- •Тестовые задания и эталоны ответов на тестовые задания по теме «Патофизиология эритроцитов»
- •Эталоны ответов
- •Патофизиология лейкоцитов
- •Основные причины, условия и проявления лейкоцитопений
- •Лейкоцитарная формула
- •Основные причины, условия и проявления лейкоцитозов
- •Тестовые задания и эталоны ответов на тестовые задания по теме «Патофизиология лейкоцитов»
- •Эталоны ответов
- •Гемобластозы
- •Тестовые задания и эталоны ответов на тестовые задания по теме «Гемобластозы»
- •Эталоны ответов
- •Патофизилогия тромбоцитов и свертывания крови
- •Нарушение тромбоцитарного звена гемостаза
- •Нарушения коагуляционного гемостаза.
- •Тестовые задания и эталоны ответов на тестовые задания по теме «Патофизиология тромбоцитов и свертывания крови»
- •Эталоны ответов
- •Ситуационные задачи по патофизиологии системы крови
- •Примеры решения задач по разделу «Патофизиология системы крови»
- •Набор типовых гемограмм при заболеваниях крови и других систем организма Гемограмма 1
- •Гемограмма 2
- •Гемограмма3
- •Гемограмма 4
- •Гемограмма 5
- •Гемограмма 6 Эритроциты 2,51012/л. Гемоглобин 100 г/л. Цветовой показатель 1,2. Лейкоциты 3,0109/л.
- •Гемограмма 7
- •Гемограмма 8
- •Гемограмма 9
- •Гемограмма 10
- •Лейкоцитарная формула
- •Гемограмма 11
- •Гемограмма 12
- •Гемограмма 13
- •Гемограмма 14
- •Гемограмма 15
- •Гемограмма 16
- •Гемограмма 17
- •Гемограмма 18
- •Гемограмма 19
- •Гемограмма 20 Эритроциты 4,0×1012/л. Гемоглобин 120 г/л. Цветовой показатель 0,9. Лейкоциты 10,6×109/л.
- •Гемограмма 21
- •Гемограмма 22
- •Гемограмма 23
- •Гемограмма 24
- •Гемограмма 25
- •Гемограмма 26
- •Гемограмма 27
- •Гемограмма 28
- •Гемограмма 29
- •Гемограмма 30
- •Гемограмма 31
- •Гемограмма 32
- •Гемограмма 33
- •Гемограмма 34
- •Гемограмма 35
- •Гемограмма 36
- •Гемограмма 37
- •Гемограмма 38
- •Гемограмма 39
- •Гемограмма 40
- •Гемограмма 41
- •Гемограмма 42
- •Гемограмма 43
- •Гемограмма 44
- •Гемограмма 45
- •Гемограмма 46
- •Гемограмма 47
- •Гемограмма 48
- •Гемограмма 49
- •Глоссарий
- •Принятые в тексте сокращения
- •Перечень наиболее известных в настоящее время цитокинов
- •Литература
- •Учебное издание
Эталоны ответов
1. А, Б 2
2. Б 1
3. Б,Г,Д 3
4. А1,4.Б2,3 4
5. А, В, Г 3
6. Б 1
7. В 1
8. Б,Г,Д 3
9. А2.Б1.В 3
10. В, Г, Е 3
11. А,В,Г,Д 4
12. А,В,Г,Д 4
13. А,В,Г 3
14. А,В,Г 3
15. Б,В,Д,Ж 4
16. Б 2
17.А,В,Г,Д,Е 5
18. А14,Б234 4
19. А1,Б1,В2 3
20. А1,Б12,В3 4
21. А1,Б2,В1 3
22. А2,Б2,В2 3
23. А,Б,В,Г 4
24. А,Б,Д 3
25. В,Г,Е,Ж 4
26. А2, Б6 2
27. А, Г 2
28. В 1
29. А,Б,В,Г 4
30. А,Б,В,Г 4
31.А2Б4В3Г1Д1 5
32. Г 1
33. А,Б,В,Г 4
34. А,Б,В 3
35. А,Б 2
36. А1,Б1234 5
37. А16,Б136 5
38. А12,Б45 4
39.А25,Б1234 5
40.А14,Б1267 5
41. А14,Б245 5
42. А13,Б145 5
43.А234,Б135 5
44. А234,Б15 5
45. А45,Б145 5
46. А14,Б146 5
47. А124,Б13 5
48. А134,Б23 5
49. А, Б 2
50. А, В, Д 3
51. А, В, Д 3
52. Б, В, Д 3
53. А, Г, Д 3
54. А,Г,Д 3
55. А,Б,В,Д 4
56. А,Б,Г,Д 4
57. А,Г,Д 3
58. Б,Г,Д 3
59. Б,В,Г 3
60. А5,Б4,В3 3
61. 2,4,5 3
62. А1,5, Б4 3
63. 5 1
64. 3 1
65. 5 1
66.В,Г,Д 3
67. Б, В,Д 3
68. 2 1
Патофизиология лейкоцитов
Защитная функция крови осуществляется системой лейкоцитов (лейкон) и вырабатываемых ими и другими клетками и тканями биологически активными веществами цитокинами – лизоцимом, иммуноглобулинами, комплементом, пропердиновой системой белков, интерферонами. Лейкон – совокупность всех белых клеток, находящихся на всех стадиях развития, а также механизмы их образования и разрушения. Лейкоциты – микрофаги, лимфоциты и моноциты – подвижные макрофаги (а также фиксированные и полуфиксированные тканевые макрофаги) переносятся с током крови в очаг воспаления, где осуществляют функцию фагоцитоза, формирования естественных защитных барьеров, удаления и обезвреживания поврежденных клеток, микроорганизмов и продуктов их жизнедеятельности. Бактерицидная и бактериостатическая функция выполняется выше указанными защитными белками (дефензинами). К защитным функциям следует отнести также способность крови к свертыванию.
Морфологически в популяции лейкоцитов выделяют гранулоциты (по наличию окрашиваемых в них гранул основными, нейтральными и кислыми красителями их называют базофилами, нейтрофилами и эозинофилами) и агранулоциты – под световым микроскопом гранул в них не видно, однако их можно обнаружить при значительном увеличении. С функциональной точки зрения лейкоциты классифицируют на фагоциты и иммуноциты.
Согласно современным представлениям родоначальницей всех форменных элементов крови является стволовая полипотентная кроветворная клетка, которая дает потомство полипотентных клеток, способных к дифференцировке по всем направлениям кроветворения (клетки первого класса). Второй класс – это класс полипотентных и бипотентных клеток, так называемые колониеобразующие единицы бластов для эритроцитов, гранулоцитов, мегакариоцитов, моноцитов, (КОЕ-ЭГММ), далее КОЕ гранулоцитарного, эритроцитарного, моноцитарного, мегакариоцитарного рядов. В дальнейшем образуется клетка-предшественница миелопоэза (созревание отдельных клеток белой крови – лейкоцитопоэз представлено на схеме 4).
Клетка предшественница миелопоэза дает потомство клеток третьего класса – класс унипотентных клеток: КОЕ-моноцитов, КОЕ-гранулоцитов, КОЕ-эритроцитов, КОЕ-мегакариоцитов. Потомство Т-лимфоцитов и В-лимфоцитов формируется из третьего класса унипотентных клеток, которые генерируются КОЕ-бластных клеток первого и второго класса и КОЕ селезенки. Напомним, что унипотентные клетки – это клетки, которые дифференцируются только в направлении одного определенного ростка кроветворения.
Созревание клеток белой крови. Среднее время дифференцировки от миелобласта до зрелого нейтрофила составляет 8-11 суток (4-11 митозов). Из этого времени на период дифференцировки от миелоцита до зрелого нейтрофила приходится 48 час. Регуляторами гранулопоэза являются интерлейкины, колониестимулирующие факторы (КСФ) и некоторые другие цитокины, которые вырабатываются моноцитами и остальными макрофагами, предварительно простимулированными лимфоцитами, включая Т-лимфоциты, эндотелиоцитами, другими клетками, а также антикейлонами (Схемы 1, 3).
Наиболее изученными цитокинами, являющимися специфическими регуляторами лейкопоэза, являются мульти-КСФ (или КСФ-ЭГММ, или интерлейкин-3 – ИЛ-3), гранулоцитарно-макрофагальный КСФ (КСФ-ГМ), макрофагальный КСФ (КСФ-М), гранулоцитарный КСФ (КСФ-Г), а также фактор стволовой клетки [Stem Cell Factor (SCF)]. На пролиферацию и дифференциацию клеток-предшественниц лейкопоэза оказывает влияние ИЛ-1, который стимулирует синтез макрофагами КСФ-ГМ и КСФ-Г. Неспецифическими стимуляторами лейкопоэза являются такие БАВ, как лейкотриены LT B4 и LT C4. Торможение лейкопоэза происходит под влиянием ИЛ-10, ИЛ-13, фактора некроза опухоли- (-ФНО), трансформирующего фактора роста- (-ТФР), лактоферрина, кислого изоферритина, простагландинов группы E1 и E2, гранулоцитарного кейлона из зрелых и полузрелых нейтрофилов.
Основные механизмы регуляции пролиферации и дифференцировки лимфоцитов находятся под контролем самих лимфоцитов, прежде всего Т-хелперов. Наиболее мощное влияние на лимфопоэз оказывают цитокины ИЛ-2 (фактор роста для Т-лимфоцитов), ИЛ-4 (фактор роста для В-лимфоцитов), а также ИЛ-5-7, ИЛ-10, ИЛ-12, ИЛ-13, ИЛ-15 и другие.
Общее количество циркулирующих в организме лейкоцитов (основная масса которых представлена нейтрофилами) равно нескольким десяткам миллиардов, а скорость их воспроизводства может достигать 120 млрд. в сутки, что составляет примерно 0,5 % от всего числа белых клеток. Основной резерв гранулоцитов приходится на костный мозг, где депонировано около 98 % всех клеток. Только около 2 % приходится на сосудистое депо гранулоцитов, которые концентрируются вдоль стенок кровеносного русла – так называемый маргинальный пул. В костном мозге находятся не только созревающие, но и зрелые формы гранулоцитов – миелоциты, метамиелоциты, палочкоядерные, которые при выраженной стимуляции миелоидного ростка костного мозга могут выходить в кровь. Пристеночный сосудистый пул лейкоцитов содержит только зрелые клетки.
Продолжительность жизни зрелых гранулоцитов ограничена несколькими днями. Нейтрофил циркулирует в крови от 4 час, а, попадая в ткани, остается жизнеспособным еще в течение 6-48 час. Эозинофил живет 8-10, моноцит – 72 час, лимфоцит – от нескольких дней до многих десятков лет. За нормальный показатель числа лейкоцитов в периферической крови здорового человека принимается величина в 4-9 млрд. в одном литре (4-9109/л).
Схема 2-3
Схема лейкоцитопоэза и тромбоцитопоэза
-
Стволовая полипотентная кроветворная клетка

Колониеобразующая единица гранулоцитарного-эритроцитарного-
макрофагального-мегакариоцитарного ростков (КОЕ-ГЭММ)

Колониеобразующие единицы
лимфоцитов моноцитов мегакариоцитов гралулоцитов
(КОЕ-Л) (КОЕ-М) (КОЕ-МГ) (КОЕ-Г)




Т-, В-лимфобласт монобласт мегакариобласт миелобласт

базофил эозинофил нейтрофил





Т-, В-пролимфоцит промоноцит промегакариоцит промиелоцит





Т-, В-иммуноцит моноцит мегакариоцит миелоцит
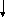

Т-цитото- плазмоцит метамиелоцит
к
 сичес-
сичес-кий
л
 имфо-
палочкоядерный
имфо-
палочкоядерныйцит
сегментоядерный
Изменения в системе лейкоцитов могут проявляться (1) количественно, (2) качественно (или функционально) и (3) в характере лейкоформулы. Количественные изменения выражаются:
1) лейкопениями (вплоть до алейкии);
2) лейкоцитозами (в том числе гиперлейкоцитозами);
3) лейкемоидными реакциями.
Качественные изменения проявляются возникновением гемобластозов, или лейкозов, которые представляют собой самостоятельные заболевания, имеющие определенные причины, патогенез, проявления и требующие специального лечения. В отличие от гемобластозов, отклонения в количестве лейкоцитов и изменения в лейкоцитарной формуле не являются самостоятельными заболеваниями, а свидетельствуют лишь о наличии патологического процесса в организме. Эти изменения бесследно исчезают по мере выздоровления человека.
Лейкопении. Лейкопении – состояния, характеризующиеся снижением количества белых кровяных телец в единице объема крови ниже 4109/л. Лейкопении могут быть физиологическими (конституциональная лейкопения – leucopenia innocens, встречается у 2-12 % населения) и патологическими.
Этиология. По происхождению лейкопении могут быть первичными, или врожденными, и вторичными, или приобретенными. К наследственным лейкопениям (чаще всего нейтропениям) относятся следующие виды:
1) постоянная наследственная нейтропения (хроническая идиопатическая нейтропения);
2) периодическая, или циклическая, наследственная нейтропения;
3) наследственная моноцитопения – синдром Хигаши-Чедиака.
Приобретенные лейкопении возникают под действием определенных причин:
1) физических агентов – ионизирующая радиация, рентгеновское излучение, чрезмерная инсоляция и т.п.,
2) химических веществ:
А. Производственного характера (бензол, тетраэтилсвинец, инсектициды и т.п.):
Б. Лекарств (цитостатики, сульфаниламиды, барбитураты, иммунодепрессанты);
В. Некоторых пищевых продуктов (например, перезимовавших злаков, пораженных грибками);
3) биологических факторов [вирусы, риккетсии, микробы, паразиты; биологически активные вещества, высвобождающихся по мере развития шока, стресса, например, катехоламины, лейкотоксины и т.п., а также некоторые цитокины (дефицит одних и избыток других интерлейкинов)].
Развитие лейкопении связано со следующими патогенетическими механизмами:
1) нарушение или угнетение процесса лейкопоэза;
2) усиленное разрушение лейкоцитов в сосудистом русле или в органах кроветворения;
3) перераспределение лейкоцитов в сосудах;
4) повышенная потеря лейкоцитов;
5) гемодилюция.
I. Нарушение или угнетение образования нормальных лейкоцитов может быть результатом:
1) генетического дефекта лейкопоэза (включая иммунодефицитные состояния), отсутствие на поверхности мембран лейкоцитов специфических рецепторов, например, интегринов и селектинов (мембранопатии) или дефицита ферментов (энзимопатии) и т. п.;
2) расстройства механизмов гуморальной регуляции лейкопоэза либо ограничение участия в этих механизмах известных цитокинов (гипотиреоз, гипокортицизм, снижение уровня лейкотриенов, дефицит колониестимулирующих факторов – КСФ-Г, КСФ-ГМ, КСФ-М и/или ИЛ-3-5, ИЛ-8) или снижение чувствительности к ним клеток лейкоцитарного ростка гемопоэза, а также избыток цитокинов – ингибиторов лейкопоэза, например, ИЛ-6
3) недостатка компонентов, необходимых для лейкопоэза (например, белков, фосфолипидов, аминокислот, витамина В12, фолиевой кислоты и других);
4) угнетения лейкопоэза метастазирующей в костный мозг опухоли или других размножающихся здесь опухолей из клеток костного мозга.
Расстройство лейкопоэза может касаться всех его ростков (например, при действии ионизирующей радиации) либо одного или нескольких из них: агранулоцитоз, моноцитопения, лимфоцитопения.
II. Лейкопения вследствие усиленного разрушения лейкоцитов встречается при действии на них антилейкоцитарных антител, химических агентов или проникающей радиации.
III. Лейкопении вследствие перераспределения лейкоцитов в различных регионах сосудистого русла носят временный характер. Они встречаются при (1) шоке (анафилактическом, травматическом, постгеморрагическом и т.д.); (2) после тяжелой мышечной работы (число лейкоцитов увеличивается в капиллярах мышц, кишечнике, почек и легких и снижается в остальных органах); (3) во время феномена краевого стояния лейкоцитов на обширных территориях сосудов (плеврите, флегмоне, разлитом перитоните и т.п.).
IV. Повышенная потеря лейкоцитов при наличии свищей лимфатических сосудов и стволов, плазмо- и лимфоррее, ожогах, гнойных процессах.
V. Гемодилюционная лейкопения встречается редко. Она является следствием гиперволемии в результате трансфузии большого объема плазмы, плазмозаменителей, физиологических растворов, тока жидкости в кровеносное русло из тканей (при гиперальдостеронизме, гипергликемии, гиперальбуминемии).
В периферической крови возможно равномерное снижение всех видов лейкоцитов, включая молодые клетки (палочкоядерные нейтрофилы), возможно снижение отдельных форм: нейтропения, моноцитопения, лимфоцитопения, анэозинофилия. Лейкопения нередко сочетается с признаками дегенерации лейкоцитов (в большей мере это касается нейтрофилов и моноцитов): пойкилоцитоз, анизоцитоз, пикноз ядер, кариорексис, вакуолизация, зернистость цитоплазмы; возможен ядерный сдвиг влево или вправо. Значение лейкопений состоит в том, что снижается резистентность организма к инфекциям и опухолевому росту. Наиболее часто встречающиеся в клинической практике лейкоцитопении представлены в Таблице 2-2.
Среди них особую группу составляют нейтропении – состояния, когда число нейтрофилов не достигает 1,8109/л. Уменьшение количества нейтрофилов до 1109/л повышает риск возникновения инфекционных заболеваний, а до 0,5109/л сопровождается тяжелейшим иммунодефицитом с гнойными осложнениями. По механизму развития нейтропении разделяют на 4 вида:
1) Нейтропении, обусловленные уменьшением продукции нейтрофилов в костном мозге [например, врожденные, иммунные, токсические (истощение костномозгового пула – нейтропения истощения), в результате дефицита железа, нутриентов и другие);
2) Нейтропении, обусловленные замедлением выхода нейтрофилов из костного мозга в кровь (в связи с мембранопатиями, синдром «ленивых» лейкоцитов и т. п.);
3) Нейтропении, обусловленные ограничением времени циркуляции нейтрофилов в сосудистом русле вследствие ускоренного их разрушения (например, при гиперспленизме, синдроме Хигаши-Чедиака, токсическом, иммунном и аутоиммунном процессах, метаболических расстройствах и т. п.);
4) Нейтропении, обусловленные перераспределением нейтрофилов внутри сосудистого русла.
Самой тяжелой формой нейтропении является агранулоцитоз, когда число гранулоцитов снижается до 0,75109/л и менее. Причинами острых агранулоцитозов являются химические вещества, включая медикаменты, ионизирующее излучение, вирусы (грипп, гепатит и другие). По механизму развития выделяют (1) миелотоксический, (2) имммунный, (3) аутоиммунный агранулоцитозы.
Лимфопения встречается при стрессе, избытке глюкокортикоидов, в т.ч. болезни Иценко-Кушинга, ВИЧ-инфекции и других иммунодефицитах, истощающих болезнях (туберкулез, почечная недостаточность, голодание), некоторых лимфопролиферативных заболеваниях (лимфогранулематоз). Другие типы лейкопений представлены в Таблице 2.
Лейкоцитозы. Лейкоцитозы – это состояния, которые характеризуются увеличением числа белых кровяных телец в периферической крови выше 9 млрд. в 1 л (9109/л). Выделяют физиологические и патологические (реактивные и неопластические) лейкоцитозы. Первые характеризуются (1) небольшим повышением числа клеток в единице объема; (2) кратковременностью; (3) отсутствием изменений в лейкоформуле. В физиологических условиях наблюдается пищеварительный, миогенный, эмоциональный лейкоцитоз, у беременных, новорожденных, при потере организмом жидкости (обильное потоотделение и т.п.).
Причинами реактивного лейкоцитоза являются патологические факторы физического (малые дозы радиации, травмирующие агенты и другие), химического (алкоголь, некоторые лекарственные препараты, гипоксемия, ацидоз), биологического характера:
1) вирулентные и погибшие вирусы, бактерии, риккетсии, паразиты;
2) комплексы антиген-антитело;
3) повышенный уровень в организме биологически активных веществ:
а) лейкопоэтинов,
б) колониестимулирующих факторов, лимфокинов и других цитокинов,
в) гистамина,
г) продуктов распада нуклеиновых кислот.
В основе развития лейкоцитозов лежат следующие патогенетические механизмы:
1) Стимуляция нормального процесса лейкопоэза и ускоренного выхода лейкоцитов из органов кроветворения в периферическую кровь;
2) Опухолевая активация лейкопоэза при гемобластозах;
3) Перераспределение лейкоцитов в сосудистом русле, включая высвобождение маргинального пула;
4) Гемоконцентрация – сгущение крови.
Таблица 2-2.
