
- •Организация повышения квалификации медицинского состава
- •2.1 Этап медицинской эвакуации
- •2.2 Принципы оказания медицинской помощи
- •3.2 Объем медицинской помощи
- •2.1 Организация и проведение мс на эмэ
- •1.1.1.Содержание санитарно-гигиенических мероприятий и их проведение
- •1.2 Противоэпидемические мероприятия
- •1.2.1 Содержание и проведение противоэпидемических мероприятий.
- •3.1 Оценка санитарно-гигиеническое состояния
- •3.1.1 Оценка санитарно-эпидемического состояния войск и района
- •3.2 Режимно-ограничительные мероприятия
- •2.1 Медико-тактическая обстановка в очаге химического поражения
- •4.3. Пути распространения сдяв и формирование зоны химического заражения и очага химического поражения
- •4.4. Медико-тактическая обстановка в очаге химического поражения
- •4.9. Медико-тактическая характеристика очага радиоактивного поражения
- •Оценка химической обстановки методом прогнозирования.
- •1.1 Физико-химические свойства, токсикологическая характеристика
- •3.2 Клиническая картина стадии периода токсического отека легких
- •3.3Исход и осложнения
- •5.2 Неотложная помощь и лечение
- •5.3 Медицинская сортировка
- •Классификация ов раздражающего действия.
- •5.1 Физико-химические свойства
- •5.2 Механизм токсического действия
- •5.3 Основные проявления интоксикации
- •5.4 Определение карбоксигемоглобина в крови
- •1. Проба с дистиллированной водой.
- •2. Проба с танином.
- •3. Проба с формалином.
- •2.1.2 Дурман обыкновенный (дурман вонючий, дурнопьян) —
- •5.1 Цели и задачи радиометрического контроля.
- •5.2 Организация проведения радиометрического контроля в войсках.
- •3.1 Методы индикации ов.
- •3.2 Обязанности служб по проведению индикации ов.
5.4 Определение карбоксигемоглобина в крови
Для уточнения диагноза отравления монооксидом углерода производится определение НbСО в крови различными физико-химическими и химическими методами. Существуют довольно простые экспресс-методы определения содержания НbСО в крови: проба с разведением, проба с кипячением, проба с щелочью, проба с медным купоросом, проба с формалином. Принцип методов основан на большей устойчивости НbСО (сохраняет розовую окраску в растворе), в сравнении с НbО, к денатурирующим воздействиям. Их чувствительность находится в пределах 25—40% НbСО.
Качественные пробы на карбоксигемоглобин:
1. Проба с дистиллированной водой.
Каплю исследуемой крови вводят в пробирку с водой (разведение примерно 1:300). При наличии карбоксигемоглобина вода окрашивается в розовый оттенок. В контрольной пробирке с кровью человека, не подвергшегося воздействию монооксида углерода, кровь в таком же разведении дает окраску воды коричневого оттенка.
2. Проба с танином.
К исследуемой крови, разведенной в воде (1:9), добавляют несколько капель 3% водного раствора танина (дубильной кислоты). При наличии в крови карбоксигемоглобина выпавший преципитат имеет беловато-коричневый цвет. В контрольной пробирке с нормальной кровью цвет существенно не изменяется.
3. Проба с формалином.
К исследуемой крови добавляют формалин в равном объеме. При наличии в крови карбоксигемоглобина цвет ее не меняется. В контрольной пробирке с нормальной кровью отмечается грязно-бурая окраска.
При отправке крови на лабораторный анализ из вены берут 5 мл крови, добавляют к ней антикоагулянт (1 каплю гепарина) и покрывают поверхность крови вазелиновым маслом.
Количественное определение содержания НbСО в крови производят спектрометрическими, фотометрическими, колориметрическими и газоаналитическими методами. Наиболее чувствительны фотометрический и спектрофотометрический методы, позволяющие определять НbСО в крови начиная с 0,5—1%.
№59 ВZ. Токсикологическая характеристика, механизм токсического действия, клиника, принципы медицинской сортировки, основные принципы этапного лечения пораженных.
Делирий способны вызывать все вещества, обладающие центральной холинолитической активностью. Издавна известны случаи отравления беленой, дурманом, красавкой — растениями, содержащими алкалоиды атропин и скополамин (см. главу 16).
Наряду с «классическими» холинолитиками, сходную клиническую картину поражения могут вызывать лекарственные препараты из группы нейролептиков (производные фенотиазина) и некоторые трициклические антидепрессанты (фторацизин и др.), которые в высоких дозах также блокируют центральные М - холинорецепторы, т.е. проявляют свойства холинолитиков.
Физико-химические свойства. Токсичность
BZ имеет химическую структуру 3-хинуклидилфенилгликолата:

Это твердое кристаллическое, термостабильное вещество без цвета и запаха, устойчивое в водном растворе. Температура плавления 190°С, температура кипения 412°С, что дает возможность использовать его в боевых условиях только в виде аэрозолей. Вещество плохо растворяется в воде, но при подкислении воды растворимость ВZ возрастает, резорбироваться через кожу не может. Поражающее действие проявляется при попадании через органы дыхания, через желудочно-кишечный тракт и непосредственно в кровь. Продолжительность действия колеблется в зависимости от дозы в течение одних-пяти суток. Средство доставки этого ОВ — авиационные кассеты, бомбы, полевые распылительные устройства. Среднеэффективная токсическая концентрация в воздухе для человека составляет (ECt50) 100 мг×мин/м3, среднесмертельная токсическая доза для человека (LCt50) составляет 110 г×мин/м3. На местности создает нестойкий очаг замедленного действия (быстрота действия зависит от дозы ОВ). В дегазации на местности не нуждается. Возможно использование с диверсионными целями.
ВZ быстро проникает в мозг, максимальную концентрацию это вещество имеет в полосатом теле (на 30% больше, чем в последующих структурных единицах), затем — кора, гиппокамп, гипоталамус. Яркая психопатологическая симптоматика возникает при поступлении в организм 0,006-0,01 г/кг (300-400 мг для человека).
Атропиновые психозы могут развиваться даже от небольших, близких к терапевтическим, доз (0,01—0,05 г). То же относится к передозировке таких веществ как бенактизин (амизил).
№60. Диэтиламид лизергиновой кислоты. Токсикологическая характеристика, механизм токсического действия, клиника, принципы медицинской сортировки, основные принципы этапного лечения пораженных.
Галлюциногенами называют вещества, в клинической картине отравления которыми преобладают нарушения восприятия в форме иллюзий и галлюцинаций, при этом пострадавшие, как правило, не утрачивают контакт с окружающими. К числу галлюциногенов относятся некоторые производные триптамина и фенилэтиламина, нарушающие проведение нервного импульса преимущественно в серотонинергических и катехоламинергических синапсах мозга. Характерной особенностью интоксикации галлюциногенами является отсутствие амнезии на пережитые события.
ДЛК ― белый кристаллический порошок без запаха. Плавится при температуре 83°С с разложением. Не летуч. ДЛК плохо растворяется в воде, растворяется в органических растворителях. Тартрат ДЛК, применяемый в большинстве исследований, хорошо растворим в воде. Его температура плавления 198—200°С. ДЛК имеет следующую химическую структуру:
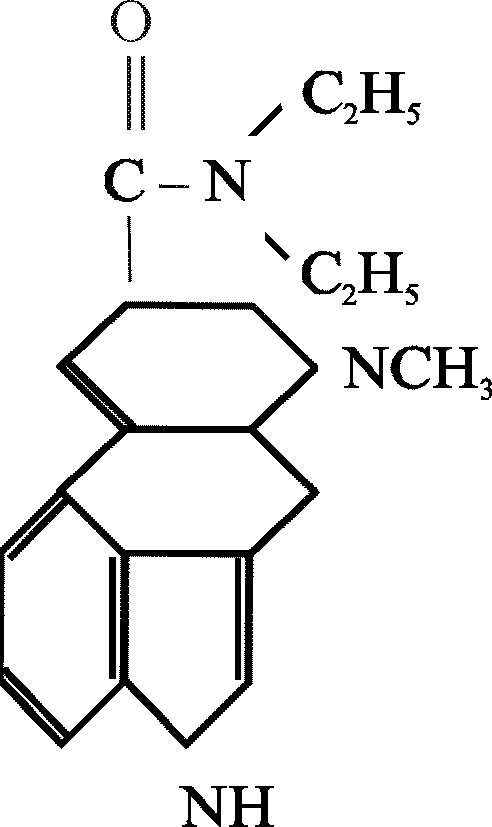
Данные о токсичности ДЛК в литературе противоречивы. В качестве пороговой дозы называют 0,0002—0,0003 мг/кг. Предположительно потеря боеспособности наступает при EСt50 от 0,01 до 0,1 г×мин/м3. При внутримышечном введении или приеме внутрь ДЛК в дозе 0,5 мкг/кг развиваются отчетливые нарушения психических функций. ДЛК в дозе 1 мкг/кг вызывает тяжелые психозы.
Любой способ введения приводит к психотическим реакциям, только при внутривенном и внутрибрюшинном введении эффект развивается тотчас же, при других способах — через 30-40 минут. Максимум действия, как и при введении других веществ, приходится на период 1,5-3 часа. Длительность психоза 4-8 часов, иногда больше; в течение 1-2 дней могут иметь место астенические проявления.
Зарубежные психиатры иногда используют ДЛК в лечебных целях для лечения эндогенных депрессий. На Западе этот препарат имеется в свободной продаже, отмечается рост злоупотреблений ДЛК в некоторых странах, особенно в США. Некоторые западные психиатры поднимают вопрос о прекращении применения этого галлюциногена в области экспериментальной и клинической психиатрии. Для этих целей они рекомендуют использовать другие вещества, в первую очередь псилоцибин и его производные на том основании, что:
Во-первых — о них мало знает широкая публика, и они менее опасны, в смысле злоупотребления ими.
Во-вторых — их труднее синтезировать, следовательно, труднее добыть на «черном рынке».
В-третьих — действие псилоцибина короче — 5 часов, а его дериватов еще короче — 3 часа, что позволяет проводить терапевтические сеансы под непосредственным врачебным наблюдением.
В-четвертых — побочные явления возникают редко. При действии ДЛК отмечается повреждение хромосом.
№61. Общая токсикологическая характеристика, патогенез интоксикации, клиника, неотложная помощь и лечение отравлений метиловым спиртом
Метанол — СН3ОН, метиловый спирт, карбинол, древесный спирт, в чистом виде — бесцветная, прозрачная, легко летучая, огнеопасная жидкость с запахом, напоминающим этиловый спирт. Неочищенный метанол отличается неприятным запахом, который обусловлен содержанием примесей. Хорошо смешивается с водой, эфиром, этиловым и другими спиртами, а также всеми органическими растворителями. Плотность — 0,81 г/см3, температура кипения — +66°С. Применяется в качестве компонента топлива для двигателей, как растворитель в производстве лаков, органических красок, мастик, олиф, политур и т.п., для денатурирования этилового спирта, входит в состав ряда антифризов.
Смертельные дозы для взрослых при приеме внутрь подвержены значительным колебаниям. В некоторых случаях гибель пострадавших наступала после приема 10—30 мл яда, тогда как в других — смертельные исходы не развивались после употребления 250-300 мл. В среднем смертельной дозой метилового спирта считается 100 мл. При групповых отравлениях летальность достигает 30—40%. Предельно допустимая концентрация паров метанола — 50 мг/м3.
После приема внутрь метанол быстро всасывается и распределяется в биосредах. Его концентрация в крови при тяжелых отравлениях достигает 0,2-2,0 г/л.
К особенностям токсикокинетики метанола относится его длительное выведение из организма (до недели), а также повторная элиминация и обратное всасывание слизистой желудка.
Метиловый спирт выделяется в основном с выдыхаемым воздухом (до 50-70%), а его метаболиты – преимущественно с мочой.
Метаболизм метанола изучен подробно. Установлено, что этот процесс протекает довольно медленно (25 мг на 1 кг массы тела в час), хотя в нем участвуют все основные ферментные системы метаболизма спиртов – алкогольдегидрогеназа (АДГ), микросомальная этанолоокисляющая система (МЭОС), каталаза. Биотрансформация в основном осуществляется гепатоцитами, однако она происходит и в других тканях (в частности в тканях головного мозга).
Главными метаболитами метанола являются формальдегид и муравьиная кислота, причем трансформация формальдегида формиат происходит быстро, а расщепление муравьиной кислоты до углекислого газа и воды довольно медленно. Это приводит к тому, что в биосредах накапливаются значительные количества формиата.
Метанол – типичный токсифицирующийся яд,то есть вещество, продукты метаболизма которого значительно токсичнее исходного соединения.
Биологическое действие неизмененной молекулы метанола ограничивается, по-видимому, наркотическим эффектом.Предположение, что метанол способен блокировать окисление, связываясь железом тканевых ферментов целой молекулой, не получило достаточного фактического подтверждения.
Формальдегид и муравьиная кислота являются главными носителями токсичности метилового спирта. Эти метаболиты особенно формальдегид, оказывают многостороннее действие на биохимические системы организма. Главные направления их действия следующие: подавление окислительного формирование с развитием дефицита АТФ; метаболический ацидоз (как за счет нарушения окисления, так и в результате накопления формиата); снижение уровня восстановительного глютатиона, дефицит сульфгидрильных групп, образование коньюгатов с биологически активными веществами- аминами, вазоактивными соединениями, нейромедиаторами, нуклеотидами и т.д.
Метанол – сильный нейрососудистый яд. Главными объектами его действия является головной мозг, сетчатка, зрительный нерв (где развиваются диффузные дегенеративные изменения), наиболее чувствительные к недостатку АТФ.
Поражения усугубляются метаболическим ацидозом, нарушением обмена вазоактивных веществ и нейромедиаторов, расстройствами общей и центральной гемодинамики, повышением проницаемости мембран, перераспределением жидкости с развитием отека головного мозга.
Общемозговые расстройства являются главной причиной смерти отравленных метанолом.
Острые отравления спиртами в подавляющем большинстве случаев возникают вследствие приема яда внутрь. Ингаляционные и перкутанные интоксикации возможны только в особых условиях (облив значительной поверхности тела без быстрой дегазации, длительное пребывание в атмосфере, содержащей значительные концентрации яда). Известны тяжелые перкутанные отравления грудных детей при использовании метанола для спиртовых компрессов.
При приеме внутрь метанола в дозе 30 мл и более у людей наблюдаются тяжелые интоксикации со смертельным исходом. В ряде случаев отравления возникали от значительного меньших доз (5-10 мл).
Описаны и такие случаи, когда при приеме внутрь 400-500 мл метанол вызывал сравнительно легкие отравления с благоприятным исходом.
Развитие отравлений метанолом характеризуется определенной стадийностью. Выделяются следующие периоды интоксикации: начальный, скрытый, выраженных проявлений, восстановления и последствий.
По степени тяжести отравления делятся на легкие, средней степени (офтальмические) и тяжелые (генерализованные) формы.
Вскоре после приема яда наблюдается состояние опьянения длительностью до нескольких часов. Характерно, что степень опьянения обычно меньшая, чем можно было бы ожидать от приема аналогичного количества этанола. Менее выражен эйфорический компонент, нередко уже в этой стадии отмечаются вялость, головная боль, тошнота. Опьянение, если оно вызвано только метанолом, обычно не достигает выраженной степени с быстрым развитием наркотической фазы, хотя сонливость очень характерна для этих больных.
Вслед за опьянением наступает скрытый период, продолжительность которого в среднем составляет 12-16 ч, однако может сокращаться до 2-5 ч и увеличиваться до 1-2 и даже 3-4 суток. Длительный скрытый период не свидетельствует о легком отравлении.
Тяжесть интоксикации определяется степенью выраженности симптомов в следующей стадии, которая характеризуется общемозговыми расстройствами, нарушениями зрения и гастроинтестинальным синдромом.
При легких отравлениях больные жалуются на общую слабость, головную боль, головокружение, ощущение тумана, сетки, мелькания перед глазами, боли в животе, тошноту, рвоту. При объективном исследовании определяется умеренное расширение зрачков со снижением реакции на свет. Продолжительность указанных симптомов обычно не превышает 3-4 суток, в течение недели сохраняются явления астенизации. Зрение восстанавливается полностью, отдаленных последствий не наблюдается.
Отравления средней тяжести проявляются в начале той же симптоматикой, что и легкие интоксикации, выраженной, однако, в большей степени. В дальнейшем на первый план выступают глазные симптомы — прогрессирующее снижение остроты зрения вплоть до полной слепоты. В части случаев после резкого снижения через 3-4 дня зрение восстанавливается, однако через 1-2 недели возможно новое ухудшение, как правило, необратимое. Для отравлений метанолом характерно сочетание указанных нарушений с расширением зрачков и отсутствием их реакции на свет.
В острой стадии отравлений средней степени возможно развитие осложнений — дистрофии миокарда, пневмонии, панкреатита, периферических невритов. Сильные боли в животе, наблюдающиеся у части больных, могут служить поводом для ошибочной лапаротомии. После перенесенной интоксикации в течение 2-3 недель сохраняется астенизация. Наиболее серьезным последствием является слепота или снижение остроты зрения различной степени, которое не корригируется оптикой.
Для тяжелой (генерализованной) формы интоксикации характерно бурное развитие симптоматики. После скрытого периода появляются резкая слабость, головная боль, боли в животе, икроножных мышцах, многократная рвота, нарушения зрения. Наблюдается психомоторное возбуждение, затем сопор и кома. Кожа лица, воротниковой зоны багрово-цианотичная. Зрачки резко расширены, на свет не реагируют. Дыхание частое, шумное (ацидотическое). Наблюдаются мышечная ригидность, симптомы раздражения мозговых оболочек, центральные нарушения дыхания и кровообращения.
Смерть пострадавших наступает, как правило, на 1-2-е сутки в результате нарушений дыхания и кровообращения центрального генеза. При более благоприятном течении сознание постепенно восстанавливается, на первый план выступают нарушения зрения и симптомы осложнений. В дальнейшем длительно сохраняются астенизация, часто в сочетании с признаками микроорганического поражения головного мозга, стойкие нарушения зрения.
При диагностике отравлений метанолом учитываются данные анамнеза, стадийность течения заболевания, наличие запаха метанола в выдыхаемом воздухе, ранние нарушения зрения в сочетании с расширением зрачков и снижением их реакции на свет, симптомы метаболического ацидоза, данные определения метанола в биосредах и результаты исследования остатков принятой жидкости.
В качестве экспресс-анализа остатков яда может быть использована проба с раскаленной медной проволокой, при погружении которой в метанол ощущается характерный запах формальдегида. Основным методом химико-токсикологического исследования является газожидкостная хроматография. Определение метилового спирта в биосредах возможно в течение 3-5 и даже 7 суток с момента приема яда.
При острых пероральных отравлениях метанолом необходимо как можно быстрее удалить из желудочно-кишечного тракта невсосавшийся яд. С этой целью вызывают рвоту, проводят беззондовое, а затем и зондовое промывание желудка, вводят солевое слабительное, очищают кишечник. Промывание желудка проводят 1-2% раствором натрия гидрокарбоната или слабым раствором калия марганцовокислого.
Введение внутрь активированного угля бесполезно, так как метанол им не поглощается. В течение 2-3 суток показаны повторные промывания или длительное орошение желудка содовым раствором для удаления метанола, элиминированного слизистой оболочкой.
Антидотом метилового спирта является этанол, который конкурирует с метанолом за алкогольдегидрогеназу и другие ферменты метаболизма спиртов, предотвращает образование формальдегида.
Этанол назначают внутрь, первая разовая доза составляет 100-150 мл 30% раствора, в дальнейшем этиловый спирт вводят через каждые 3-4 часа по 50-100 мл указанного раствора в течение 3-4 суток. Суточная доза этанола 1,5—2 мл на 1 кг массы тела.
Помимо приема внутрь, этанол вводят внутривенно (в периферическую вену — 5—10% раствор в 5% глюкозе, в центральную возможно введение 30% раствора) в суточной дозе 1—1,5 мл/кг. Очень важна регулярность повторных введений этилового спирта для поддержания его концентрации в крови на уровне 1 г/л (соответствует легкой степени опьянения), обеспечивающей эффективную конкуренцию с метанолом. При снижении содержания этанола в биосредах ниже указанного уровня токсификация метилового спирта возобновляется. Необходимо отметить, что начало антидотной терапии должно быть не позднее 18 ч с момента отравления.
В качестве антидотных средств могут использоваться производные пиразола (4-метил, 4-бромпиразол) — ингибиторы алкогольдегидрогеназы.
Нейтрализации метаболитов яда способствует назначение больших доз фолиевой кислоты.
Для удаления из организма всосавшегося яда и его метаболитов используют форсированный диурез с ощелачиванием, гемодиализ и перитонеальный диализ. Наиболее эффективен гемодиализ, обеспечивающий клиренс крови по метанолу до 140 мл/мин. При проведении гемодиализа доза этанола должна быть увеличена в 2 раза. Оптимальные сроки проведения указанных мероприятий — 1-2-е сутки. Гемосорбция при отравлениях метанолом неэффективна.
Патогенетическая и симптоматическая терапия включает в первую очередь коррекцию метаболического ацидоза. Лечение отравленных метанолом необходимо проводить при обязательном участии окулиста и невролога. Все больные должны госпитализироваться в специализированные центры или отделения.
Этапное лечение
Первая врачебная помощь: зондовое промывание желудка с последующим введением через зонд натрия гидрокарбоната (5—6 г), солевого слабительного (30 г), этилового спирта (30% 150 мл), фолиевой кислоты (20—30 мг), подкожно кордиамин (2 мл), кофеин (20% 1—2 мл), ингаляция кислорода. Срочная эвакуация в центр гемодиализа, где проводятся мероприятия квалифицированной и специализированной помощи, реабилитационные мероприятия.
ОСТРОЕ ОТРАВЛЕНИЕ МЕТИЛОВЫМ СПИРТОМ
Метиловый спирт /синонимы: метанол, карбинол, древесный спирт/ СН3ОН.
Бесцветная легкоподвижная жидкость с относительной плотностью 0,796, температура кипения 64-65°, смешивается с водой во всех соотношени ях.
Метиловый спирт — сырец содержит в качестве примесей ацетон, уксуснометиловый эфир, аллиловый спирт и др. вещества. Очищенный метиловый спирт по запаху и виду не отличается от этилового спирта. Используется в химическом синтезе для получения муравьиной кислоты и формалина, в качестве растворителя в политурах и лаках и т.д. Токсичен в виде паров и жидкости, способных проникать через слизистые и кожу.
Токсичность: Летальная доза при приеме внутрь 50-100 мл /без предварительного приема этанола/. Токсическая концентрация в крови — 300 мг/л, смертельная — более 800мг/л. ПДК для воздуха рабочих помещений — 0,005 мг/л.
Токсикокинетика и динамика
Метанол быстро всасывается в желудке и тонком кишечнике, метаболизируется в основном в печени с помощью фермента алкогольдегидрогеназы /алкоголь — НАД — оксидоредуктаза/ до образования формальдегида и муравьиной кислоты:
СН3ОН - НСНО - НСООН
Алкогольдегидрогеназа, каталаза которые и обуславливают высокую токсичность метанола /явление летального синтеза/.
Формальдегид существует в тканях непродолжительное время, но он является причиной токсической дегенерации зрительного нерва. На третьи-четвертые сутки после отравления в печени, почках и других органах происходит накопление значительного количества муравьиной кислоты. Муравьиная кислота обладает грубым деструктивным действием, вы зывая тяжелые мозговые явления /судороги, кома/, гепатонефротический синдром. Конечным продуктом окисления метилового спирта является углекислота и вода. Окисление метанола протекает значительно медленнее, чем этилового спирта. Метанол и его метаболиты выводятся почками, а часть /15%/ — в неизменном виде через легкие. Клиническая картина интоксикации В клинике отравления различают следующие периоды:
1. Опьянение /30-90мин./
2. Скрытый /1-2 часа — 4 суток/
3. Зрительных нарушений.
4. Гепатонефротический.
Токсическое действие связано с угнетением ЦНС, развитием тяжелого метаболического ацидоза, поражением сетчатки глаза и дистрофией зрительного нерва.
Клиника интоксикации: Опьянение выражено слабо, появляется тошнота, недомогание. Через 1-2 сут. нарастают симптомы интоксикации — рвота, боли в животе, головная боль, головокружение, боль в икроножных мышцах, неясность видения, мелькание «мушек» перед глазами, диплопия, слепота: отмечается мидриаз и ослабленная реакция зрачков на свет. Сознание спутано, возможно психомоторное возбуждение.
Нередко развиваются судороги, кома, гипертонус мышц конечностей, ригидность затылочных мышц. Кожа и слизистые оболочки сухие, гиперосмированы, с цианотичным оттенком. Тахикардия с последующим замедлени ем и нарушением ритма сердца. Артериальное давление сначала повышено, затем падает. Острая сердечно-сосудистая недостаточность быстро прогресси рует в сочетании с центральным нарушением дыхания. Неотложная помощь: методы детоксикации — промывание желудка, форсированный диурез с ощелачиванием плазмы, ранний гемодиализ, перитонеальный диализ.
Специфическая терапия: 30% раствор этилового алкоголя внутрь по 50 мл через 3 часа или 5% раствор внутривенно — доза чистого алкоголя 1-2 г /кг/сут/. При нарушении зрения — супраорбитальное введение атропина, гидрокортизона. Повторные люмбальные пункции.
С целью коррекции метаболического ацидоза внутривенно вводят 600-1000 мл 4% раствора гидрокарбоната натрия. Для ускорения окисления метанола внутривенно вводят 500 мл гипертонического /20%/ раствора глюкозы с 20 ЕД инсулина и комплексом витаминов: 3-5 мл 5% раствора В1, 3-5 мл 5% раствора витамина В6, 3-5 мл 1% раствора никотиновой кислоты; 5-10 мл 5% раствора аскорбиновой кислоты, оказывающих дезинтоксикационное действие и способствующих нормализации обменных процессов.
№62. Общая токсикологическая характеристика, патогенез интоксикации, клиника, неотложная помощь и лечение отравлений этиленгликолем.
Этиленгликоль (СН2ОНС2ОН, гликоль 1,2-этандиол) — бесцветная сиропообразная сладковатая жидкость без запаха. Хорошо растворяется в воде, спиртах. Относительная плотность 1,11 г/см3. Кипит при температуре +194°С. Замерзает при температуре -12°С. Его водные растворы замерзают при значительно более низких температурах. Этиленгликоль в основном используется как антифриз, охладитель и консервант (например, топливные антифризы содержат 99—100% этиленгликоля, стеклоочистители — 60—100%, растворители красок — 4—42%, растворители лаков — 5—15%) и является промышленным заменителем глицерина. Острые отравления этиленгликолем и содержащими его жидкостями возникают практически только в результате приема яда внутрь. Отравления парами (вследствие низкой летучести) не описаны. Ингаляционные отравления аэрозолями возможны, но крайне редки.
Существует группа эфиров, производных этиленгликоля (монометил, моноэтил, монобутил и т.д.) с общим названием целлозольвы. Наибольший интерес представляют монометиловый и моноэтиловый эфиры. Это жидкости, обладающие нерезким запахом. Температура их кипения ниже, чем этиленгликоля, а летучесть заметно выше. Они хорошо растворяются в воде и органических растворителях. Целлозольвы применяются в качестве растворителей. Кроме пероральных, эфиры способны вызывать ингаляционные отравления, при которых наряду с общетоксическим проявляется и раздражающее действие.
Токсичность этиленгликоля и его эфиров достаточно высока. Смертельные отравления возможны после приема 30-50 мл, средней смертельной дозой считается 100 мл.
ОСТРОЕ ОТРАВЛЕНИЕ ЭТИЛЕНГЛИКОЛЕМ
Первые случаи отравления этиленгликолем в нашей стране отмечены в период Великой Отечественной войны, когда этот препарат в качестве тормозной жидкости и антиобледенителя стал применяться для обслуживания боевой техники в авиации и танковых войсках.
Этиленгликоль /этандиол-1,2/ является двухатомным спиртом
НО - СН2 - CН2 - ОН используется для приготовления антифризов /60%/ и тормозных жидкостей автомобилей. Кроме того, этиленгликоль применяется в производстве взрывчатых веществ и лавсана.
Этиленгликоль /синоним: гликоль/ представляет собой бесцветную жидкость, сладкую на вкус, температура кипения +197°С. Летальная доза при приеме внутрь 50 мл.
Токсикокинетика и динамика
Этиленгликоль быстро всасывается в желудке и кишечнике, выделяется в неизмененном виде почками /20-3 0%/, около 60% окисляется в печени /в гепатоцитах/ под воздействием алкогольдегидрогеназы с образованием гликолевого альдегида, глиоксаля, щавелеуксусной кислоты, щавелевой кислоты.
Тяжесть отравления этиленгликолем прямо пропорциональна степени окисления его до щавелевой кислоты. Щавелевая кислота— один из самых токсичных продуктов, в нее переходит до 10% от принятой дозы. Соединяясь с кальцием, она образует нерастворимые оксалаты /щавелевокислый кальций/, которые травмируют канальцы и лоханки почек. Связывание кальция щавелевой кислотой приводит к уменьшению его в крови, что отрицательно сказывается на деятельности ЦНС и сократительной способности миокарда.
Продукты биотрансформации этиленгликоля проникают в специфичес кие клетки печени и почек, резко повышают осмотическое давление внутриклеточной жидкости, что сопровождается развитием их гидропической /»баллонной»/ дистрофии. Так возникает острая печеночно-почечная недостаточ ность, морфологической основой которой служит баллонная дистрофия гепатоцитов в центре печеночных долек и нефро-телия канальцев почек с исходом в их колликвационньй некроз.
В тяжелых случаях отравления при токсической коме возможно подобное поражение нервных клеток ЦНС с развитием отека мозга.
Клиника интоксикации
Различают три периода интоксикации: начальный, нейротоксический, нефротоксический.
1. Начальный продолжается до 12 часов, преобладают симптомы пораже
ния ЦНС по типу алкогольного опьянения.
2. Нейротоксический, когда прогрессируют симптомы поражения ЦНС и присоединяются нарушения дыхания и сердечнососудистой системы.
3. Нефротоксический , на 2-5 сутки в клинической картине интоксикации преобладают симптомы поражения почек.
При тяжелых отравлениях пострадавший теряет сознание, возникает ригидность затылочных мышц, клоникотонические судороги, повышение температуры тела. Дыхание глубокое, шумное. Явления острой сердечнососудис той недостаточности /коллапс, отек легких/.
На 2-5-е сутки развивается токсическая гепатопатия и нефропатия вплоть до острой почечной или острой печеночно-почечной недостаточности. Возможна острая боль в животе, связанная с прогрессирующим отеком /»глаукомой»/ почек.
Неотложная помощь Методы детоксикации — промывание желудка через зонд, форсирован ный диурез. На 1-2-е сутки гемодиализ, перитонеальный диализ, гемосорбция.
Специфическая терапия — этаноловый наркоз, как при отравлении метанолом.
Помимо общего лечения, направленного на удаление яда из организма, специфической терапии, производят обезвреживание щавелевой кислоты сульфатом магния /по 5 мл 25% р-р в/м или в/в/, 10% раствором хлорида кальция или глюконата кальция по 10-20 мл в/в повторно. При возбуждении — спинномозговая пункция.
№63 Общая токсикологическая характеристика, патогенез интоксикации, клиника, неотложная помощь и лечение отравлений этиловым спиртом.
Этиловый спирт (С2Н5ОН, этанол) — бесцветная жидкость с характерным запахом. С водой смешивается в любых соотношениях, хорошо растворяется в органических растворителях. Горит синим пламенем. Относительная плотность 0,816 г/см3, температура кипения +78,6°С.
Этанол применяется в качестве растворителя, компонента специальных топлив, используется для синтеза других соединений, входит в состав некоторых антифризов, косметических средств, политур, клеев и др. Так называемые гидролизный, сульфатный спирты, денатурат, наряду с этанолом, содержат примеси метанола, альдегидов, средних спиртов.
№64 Отравление ядовитыми растениями семейства пасленовых: характеристика токсического действия, клиника, неотложная помощь и лечение отравлений.
Белена черная (блёкат черный) — двулетнее, реже однолетнее растение семейство пасленовых. Растет на мусорных местах, огородах, на обочинах дорог, во дворах, около жилья. Встречается по всей Беларуси довольно часто, однако в небольшом количестве. Ядовитыми являются все части растения. Только свиньи могут лакомиться беленой без всякого ущерба для своего здоровья. Поэтому и научное название белены - «гиосциамус» в дословном переводе означает «растение, поедаемое свиньей».
Действующим началом белены являются алкалоиды гиасциамин, атропин и скополамин. Кроме того, в белене содержатся некоторые гликозиды. Алкалоиды (основной — гиасциамин) обусловливают парасимпатикотропное и спазмолитическое действие. Растение служит сырьем для приготовления экстракта белены сухой, противоастматических препаратов и т.д.
Симптомы отравления: сухой кашель, сухость слизистой полости рта, кожная сыпь, осиплость голоса, гиперемия слизистой зева, тошнота и рвота, задержка мочеиспускания, атония кишечника, может повышаться температура тела.
Со стороны глаз — мидриаз и паралич аккомодации, отсутствие реакции зрачков на свет. Тахикардия, аритмия, гипертония. Психомоторное возбуждение сочетается с галлюцинациями (делирий); судорогами. По мере углубления отравления - дыхание Чейн-Стокса. Симптомы отравления развиваются в большом временном диапазоне — от 10 минут до 10-15 часов.
Лечение. Антидот - 0,05% раствор прозерина 1 мл или 1% раствор пилокарпина гидрохлорида 1 мл подкожно. Солевое слабительное, адсорбенты, посиндромная терапия. Показаны оксигенотерапия и проведение форсированного диуреза. При отсутствии мочеиспускания — катетеризация мочевого пузыря.
